Стадия мешочков при ишемическом колите является
- 1. соматостатин;
- 2. глюкагон;
- 3. гистамин;
- 4. мотилин;
- 5. вазоактивный интестинальный пептид.
- 1. до 0,5 л;
- 2. 0,5-1,0 л;
- 3. 1,0-1,5 л;
- 4. 1,5-2,0 л;
- 5. 2,0-2,5 л.
- 1. 2-4 часа;
- 2. 10-12 часов;
- 3. 18-24 часа;
- 4. 48-72 часа;
- 5. 96-120 часов.
- 1. абдоминальные боли;
- 2. стеаторея;
- 3. креаторея;
- 4. водная диарея;
- 5. диабет.
- 1. локализация;
- 2. определенность этиологии;
- 3. отсутствие рецидивирующего течения;
- 4. хорошо поддаются медикаментозной терапии;
- 5. часто пенетрируют.
- 1. тест с D-ксилозой;
- 2. тест на толерантность к лактозе;
- 3. рентгенологическое исследование ЖКТ;
- 4. клинический анализ крови;
- 5. исследование желудочной секреции.
- 1. атропин;
- 2. новокаин;
- 3. баралгин;
- 4. промедол;
- 5. морфин.
- 1. «голодные» боли в эпигастрии;
- 2. «ночные» боли;
- 3. терапевтический эффект от приема антацидов;
- 4. хронический антральный гастрит, ассоциированный с HP;
- 5. рвота съеденной накануне пищей.
- 1. боли через 3-4 часа после еды;
- 2. боли с иррадиацией в левое или правое подреберье;
- 3. «пульсирующие» боли;
- 4. кровотечения;
- 5. положительный эффект от приема антацидов.
- 1. амилазы;
- 2. липазы;
- 3. глюкозы;
- 4. щелочной фосфатазы;
- 5. γ-глютамилтранспептидазы.
- 1. стенозе выходного отдела желудка;
- 2. первично язвенной форме рака;
- 3. пенетрации язвы;
- 4. перфорации язвы;
- 5. микрокровотечении из язвы.
- 1. органический стеноз пилородуоденальной зоны;
- 2. функциональный стеноз;
- 3. рак желудка;
- 4. пенетрацию язвы;
- 5. перфорацию язвы.
- 1. прерывистая курсовая терапия гастроцепином;
- 2. поддерживающая терапия зантаком в течение длительного времени;
- 3. хирургическое лечение;
- 4. терапия солкосерилом;
- 5. определение HP и при положительном результате – антибактериальная терапия на фоне приема де-нола.
- 1. опущение диафрагмы;
- 2. повышение внутрибрюшного давления;
- 3. сокращение дна желудка;
- 4. сокращение антрального отдела;
- 5. сокращение абдоминальной мускулатуры.
- 1. эуфиллин;
- 2. атропин;
- 3. кофеин;
- 4. гистамин;
- 5. инсулин.
- 1. 100-200 граммов;
- 2. 300-400 граммов;
- 3. 500-700 граммов;
- 4. 800-1000 граммов;
- 5. более 1000 граммов.
- 1. александрийский лист;
- 2. корень ревеня;
- 3. бисакодил;
- 4. пурген;
- 5. сорбит.
- 1. болезнь Уиппла;
- 2. болезнь Гордона;
- 3. болезнь Крона;
- 4. целиакия спру;
- 5. синдром раздраженной кишки.
- 1. болезнь Гордона;
- 2. болезнь Уиппла;
- 3. болезнь Крона;
- 4. лимфосаркома;
- 5. целиакия спру.
- 1. болезнь Уиппла;
- 2. хронический панкреатит;
- 3. цирроз печени;
- 4. синдром Пейтца-Эйгерса;
- 5. болезнь Рандю-Ослера.
- 1. хронический гастрит;
- 2. хронический панкреатит;
- 3. дискинезия желчного пузыря;
- 4. артерио-мезентериальная компрессия двенадцатиперстной кишки;
- 5. грыжа пищеводного отверстия диафрагмы.
- 1. болезнь Уиппла;
- 2. лимфосаркома;
- 3. лимфогранулематоз;
- 4. карциноид;
- 5. неспецифический язвенный колит.
- 1. желчный пузырь;
- 2. печень;
- 3. малый сальник;
- 4. большой сальник;
- 5. поджелудочная железа.
- 1. экзокринная недостаточность поджелудочной железы;
- 2. эндокринная недостаточность поджелудочной железы;
- 3. перитонит;
- 4. кисты в поджелудочной железе;
- 5. асцит.
- 1. диета;
- 2. кортикостероиды;
- 3. ферментные препараты;
- 4. анальгетики;
- 5. сандостатин.
- 1. боли в животе;
- 2. наличие крови в кале;
- 3. нарушение функции кишечника;
- 4. анемия;
- 5. все перечисленные выше симптомы.
- 1. узловатая эритема, олигомоноартрит, конъюнктивит;
- 2. гангренозная пиодермия, сакроилеит, иридоциклит.
- 1. узловатая эритема, олигомоноартрит, конъюнктивит;
- 2. гангренозная пиодермия, сакроилеит, иридоциклит.
- 1. формирование фистул и свищей;
- 2. кишечное кровотечение;
- 3. токсический мегаколон;
- 4. кишечная непроходимость;
- 5. все вышеперечисленное.
- 1. болезнь Крона;
- 2. неспецифический язвенный колит;
- 3. ишемический колит;
- 4. псевдомембранозный колит.
- 1. наличие язвенного дефекта;
- 2. наличие нейтрофильных лейкоцитов в собственной пластин¬ке слизистой оболочки кишечной стенки;
- 3. наличие пролиферативной активности фибробластов.
- 1. неспецифический язвенный колит;
- 2. псевдомембранозный колит;
- 3. ишемический колит;
- 4. болезнь Крона.
- 1. ирригоскопия;
- 2. колоноскопия;
- 3. колоноскопия с прицельным биопсийным исследованием.
- 1. ирригоскопия;
- 2. колоноскопия;
- 3. колоноскопия с прицельным биопсийным исследованием.
- 1. наиболее ранним признаком при ирригоскопическом исследовании;
- 2. наиболее поздним признаком при ирригоскопическом исследовании;
- 3. промежуточным признаком при ирригоскопическом исследовании.
- 1. наиболее ранним признаком при ирригоскопическом исследовании;
- 2. наиболее поздним признаком при ирригоскопическом исследовании;
- 3. промежуточным признаком при ирригоскопическом исследовании.
- 1. не имеются;
- 2. имеются.
- 1. не имеются;
- 2. имеются.
- 1. линкомицин + цефалоспорин;
- 2. ванкомицин + тетрациклин;
- 3. метронидазол + клиндамицин + кишечные адсорбенты;
- 4. ванкомицин + метронидазол + кишечные адсорбенты;
- 5. эритромицин + клиндамицин + кишечные адсорбенты.
- 1. немедленное оперативное вмешательство;
- 2. налаживание парентерального питания, увеличение дозы кортикостероидов, выжидательная тактика в течение 12 часов;
- 3. налаживание парентерального питания, увеличение дозы кор-тикостероидов, выжидательная тактика в течение 48 часов;
- 4. выжидательная тактика в течение 48 часов без изменения проводимой базисной терапии.
- 1. косое расположение волокон в мышечном слое между очагами атрофии;
- 2. наличие грануляционной ткани в дне язвенного дефекта в сочетании с обнаружением в подслизистой основе макрофагов, нагруженных гемосидерином;
- 3. наличие в подслизистой основе нейтрофильных лейкоцитов в сочетании с косым расположением волокон в мышечном слое между очагами атрофии.
- 1. антибиотики;
- 2. производные 5′-аминосалициловой кислоты;
- 3. кортикостероиды;
- 4. цитостатики;
- 5. сочетание кортикостероидов с цитостатиками.
- 1. оперативное лечение;
- 2. выжидательная тактика для оценки исхода развития естественного течения;
- 3. только медикаментозное лечение.
- 1. болезни Уиппла;
- 2. болезни Крона;
- 3. хронического дизентерийного колита;
- 4. целиакии;
- 5. неспецифического язвенного колита.
- 1. раком толстой кишки;
- 2. неспецифическим язвенным колитом;
- 3. псевдомембранозным колитом;
- 4. ишемическим колитом;
- 5. не ассоциирован ни с одним из перечисленных заболеваний.
- 1. раком толстой кишки;
- 2. неспецифическим язвенным колитом;
- 3. псевдомембранозным колитом;
- 4. ишемическим колитом;
- 5. не ассоциирован ни с одним из перечисленных заболеваний.
- 1. неизвестна;
- 2. применение антибиотиков или суперинфекция при выполнении медицинских манипуляций;
- 3. пищевая токсикоинфекция.
- 1. clostridium dificille;
- 2. неспецифическая кокковая флора;
- 3. гемолитический стрептококк;
- 4. кишечная палочка;
- 5. причина болезни неизвестна.
- 1. ректороманоскопия;
- 2. ирригоскопия;
- 3. колоноскопия.
- 1. соединительной тканью;
- 2. клетками собственной пластинки слизистой оболочки кишечной стенки;
- 3. тканевым детритом и фибрином.
Источник
Полный текст статьи:
Введение
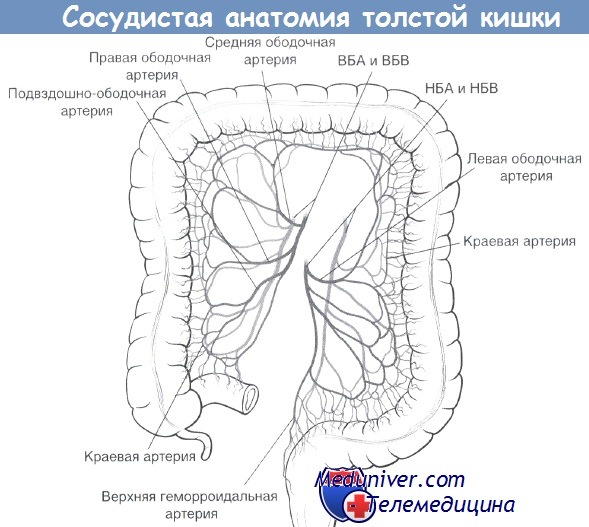
В последнее время возрос интерес к ишемическим поражениям толстого кишечника, вызванный, вероятно, чрезвычайной распространенностью сосудистых заболеваний.
Ишемический колит – деструктивно-воспалительный процесс, вызванный нарушением кровоснабжения кишечной стенки, но не приводя¬щий к полному ее некрозу. Ишемический колит является наиболее распространенным типом кишечной ишемии и имеет широкий клинический спектр повреждений, который варьируется от легкой и преходящей ишемии до острого молниеносного колита. Причины, приводящие к этому состоянию, многочисленны, однако колит, как правило, развивается спонтанно, и даже при отсутствии обширной окклюзии сосудов.
На долю ишемического колита приходится не менее 1/3 всех диагностируемых
воспалительных изменений толстой кишки у лиц пожилого возраста. Средний возраст пациентов составляет 65 лет. При этом женщины страдают ишемическим колитом чаще, чем мужчины в 1,5 раза.
Этиология
Выделяют 4 основные группы наиболее часто встречающихся этиологических факторов [1]:
1 -я группа. Заболевания, приводящие к окклюзии магистральных артерий:
— эмбологенные заболевания сердца (приобретенные пороки сердца, нарушения ритма сердечной деятельности – мерцательная аритмия);
— аневризма аорты;
—ущемленные вентральные грыжи.
2- я группа. Заболевания, приводящие к нарушению венозного крово¬обращения:
— нарушение свертывающей системы крови;
— прием пероральных контрацептивов.
3- я группа. Заболевания, поражающие мелкие сосуды:
— сахарный диабет;
— амилоидоз;
— коллагенозы;
— радиационный колит;
— тромбангииты.
4- я группа. “Неокклюзивные факторы”:
— хроническая сердечно-сосудистая недостаточность (ишемическая бо¬лезнь сердца);
— гиповолемия (геморрагический шок) ;
— дегидратация;
— повышение внутрикишечного давления;
— синдром диссеминированного внутрисосудистого свертывания;
— препараты наперстянки.
Чаще мы имеем дело с 3 и 4 группой этиологических факторов: именно они вызывают формирование артериальной недостаточности [2].
Клиника
В развитии ишемического колита выделяют три стадии:
1-я стадия — острая, продолжительность – несколько часов – 3 суток. Заболевание начинается остро с приступа болей в животе разлитого характера, но чаще локализующихся в эпигастрии и левом подреберье. Далее боли в животе уси¬ливаются, приобретают схваткообразный характер, сопровождаются дефекацией с выделением рыхлых обильных каловых масс. Со временем кал становится жидким, выделяется малыми порциями, а к 3-4м суткам приобретает вид «ректального плевка». В содержимом появляется при¬месь крови, чаще темной.
2-я стадия — подострая, продолжительность – 3-7 суток. Схваткообразные боли в животе сохраняются, присоединяются тенезмы — ложные позывы к дефекации сопровождающиеся скудным выделением крови и слизи. Зачастую повышается температура до 38°С, наблюдается умеренная тахикардия. При прогрессировании ишемии и вовлечении в процесс глубжележащих артериол, которые принимают участие в кровоснабжении подслизистой основу и мышечного слоя, данная клиника удлиняется до 10-14 дней.
3-я стадия — хроническая. В среднем она состав¬ляет от 2 недель до 3 месяцев и зависит от тяжести процесса и глубины ишемии. Состояние пациента улучшается, боли в животе стихают, стул нормализуется.
По предположениям некоторых авторов ишемические поражения толстой кишки встречаются значительно чаще, чем диагностируются, что обусловлено вариабельностью и неспецифичностью симптомов. Диагностика возможна только при комплексном обследовании больного, включающем анамнестические, клинические, лабораторно-инструментальные и морфологические методы исследования толстого кишечника и кровоснабжающих его сосудов [3].
В данной статье остановимся на эндоскопической диагностике ишемического колита как одном из основных методов подтверждения данного диагноза.
Эндоскопическая картина
Характер изменений кишечной стенки при ишемическом коли¬те зависит от стадии заболевания и тяжести его клинических проявлений.
1-я стадия — острая; капилляростаз.
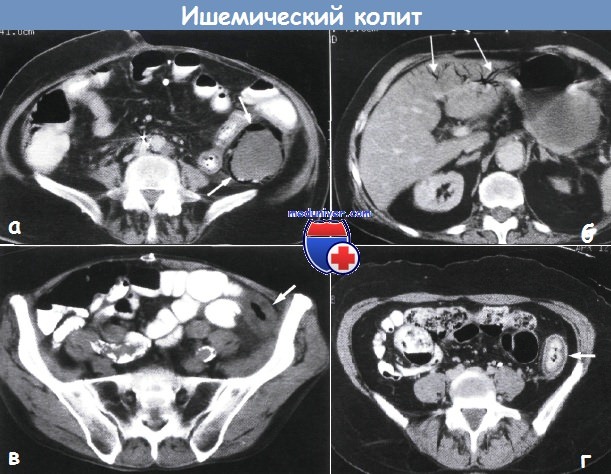
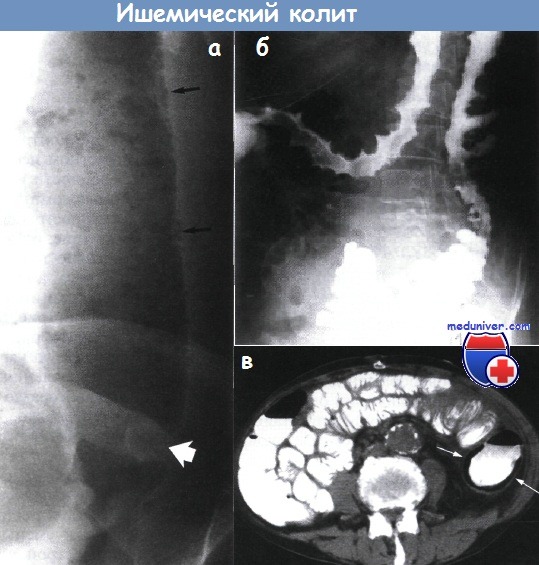
На начальной стадии эндоскопическая картина определяется нарушениями кровоснабжения слизистой оболочки тол¬стой кишки. В течение первых суток в зоне поражения она приоб¬ретает пятнистый вид: очаги с усиленным сосудистыми рисунком чередуются с участками бледной, серой, ишемизированной слизистой оболочки. По вершинам складок определяются множественные мелкоточечные или сливные кровоизлияния. Тонус кишки повышается, активизируется моторика. На вторые сутки появ¬ляется диффузная гиперемия слизистой с субэпителиальными кровоизлияниями, формируются множественные субэпителиально расположенные образо¬вания размерами 0,5-0,7 см в диаметре, округлой формы, багрово-цианотичного или темно-красного цвета, заполненные сукровично-геморрагическим содержимым —”геморрагические пузыри”. На ирригоскопии их можно описать как “симптом отпечатков большого пальца”. Именно эти эндоскопические и рентгенологические изменения считают¬ся патогномоничными для ишемического колита и определяются только в первые 48-72 часа от момента начала заболевания. При взятии биопсии из этих образований выделяется сукровичное содержимое, незначительная контактная кровоточивость.
2- я стадия — подострая, стадия некротических изменений.
После отторжения некротизированных участков слизистой об¬разуются множественные поверхностные дефекты неправильной формы, покрытые налетом фибрина грязно-серого цвета. Сохранившаяся слизис¬тая оболочка темно-красного или цианотичного цвета в результате присоединения вторичного воспаления, как правило, небольшими участками воз¬вышается над эрозированной поверхностью, образуя псевдополипы. В случае нарушения кровообращения в сосудах, питающих слизистую оболочку, процессы деструкции стабилизируются на этапе образования эрозий, а длительность этой стадии составляет 3-6 суток [2]. При поражении сосудов, питающих глубжележащие слои кишечной стенки, поверхностные дефекты углубляются, язвы могут при¬обретать вытянутую или серпантинную форму.
3- я стадия – хроническая, или стадия исхода.
Исход заболевания зависит от глубины некротических процессов и регенераторных возможностей организма. Поверхностные дефекты слизистой эпителизируются. Восстановленная слизистая оболочка атрофична, на этом фоне могут формироваться воспалительные полипы. Глубокие язвы заживают с образованием грубых рубцов, деформирующих просвет кишки. Часто при тяжелых ишемических повреждениях развиваются стриктуры.
Учитывая особенности клинической картины заболевания, а также ре¬зультаты эндоскопического исследования, ишемический колит следует дифференцировать с неспецифическим язвенным колитом и болезнью Крона (см. Таблицу №1).
Локализация повреждений и харак¬терные изменения слизистой наиболее специфичны на ранней стадии заболева¬ния, следовательно гарантом установления верного диагноза следует считать проведение раннего эндоскопического исследования. От экстренной колоноскопии следует воздержаться только при тяжёлом состоянии пациента и клинической картине перитонита. В случае, если при исследовании обнаруживается, что слизистая оболочка толстой кишки имеет зеленовато-серый или темный цвет, нужно прекратить исследование, т.к. это свидетельствует о трансмуральном некрозе кишечной стенки. Для выполнения колоноскопии стоит воспользоваться максимально тонким и гибким аппаратом, учитывая повышенную травматичность стенки кишечника и повышенную вероятность перфорации. В острой фазе колоноскопия должна выполняться с минимальной инсуффляцией, чтобы избежать чрезмерного растяжения толстой кишки, что может ухудшить существующую ишемию стенки толстой кишки. Инсуффляция CO2 предпочтительнее, поскольку CO2 быстро абсорбируется и оказывает сосудорасширяющее действие. Стандартная подготовка кишечника к процедуре может вызвать токсическую дилятацию или сонтанную перфорацию толстой кишки, так что лучше воспользоваться однократной клизмой или же вовсе отказаться от подготовки кишечника. В случаях, когда колоноскопия невозможна, лучше прибегнуть к ангиографическому исследованию – мезентерикографии.
Таблица №1. Дифференциальная диагностика ишемического колита.
Признак | Ишемический колит | НЯКллллллл | Болезнь Крона |
Непрерывное поражение толстой кишки | + | +++ | + |
Сегментарное поражение толстой кишки | ++ | + | +++ |
Поражение прямой кишки | – | +++ | + |
Геморрагические пузыри | +++ | – | – |
Симптом «булыжной мостовой» | – | – | +++ |
Воспалительные полипы | ++ | +++ | + |
Стриктуры | +++ | + | ++ |
Атрофия слизистой | ++ | ++ | – |
Молодой возраст пациентов | – | ++ | ++ |
Пожилой возраст пациентов | +++ | + | + |
Всегда +++
Часто ++
Редко +
Заключение
Сочетание неопределенных симптомов и данных физикального обследования, а так же неоднозначная эндоскопическая и рентгенологическая картина зачастую приводят к трудностям при постановке диагноза даже у опытных клиницистов. Поэтому важно использовать весь арсенал доступных диагностических методов, делая уклон на эндоскопическую диагностику, проведенную в максимально ранние сроки, учитывая наибольшую специфичность симптомов и эндоскопической картины именно в первые сутки заболевания.
Литература
1. Сотников В.Н. Разживин а А.А., Весело в В.В., Кузьми н А.И . и др. Колоноскопия в диагностике заболеваний толстой кишки / М. , 2006, — 272 с.
2. Sivak M.V. Gastroenterologic endoscopy. / 2ed. W.B. Saunders company, USA,
2000.- P. 1222-1459.
3. Звенигородская Л. А., Самсонова Н. Г., Парфенов А. И., Хомерики С. Г. Клинико-функциональные и морфологические изменения толстой кишки у больных с хронической абдоминальной ишемией / Терапевтическая гастроэнтерология 6/2008, с 9-13.
4. Потт Г. Атлас колоноскопии с руководством по профилактике карцином толстой кишки: Пер. с нем. . – М.: Логосфера, 2006. – 224 с.
5. Jerome D. Waye, James Aisenberg, Peter H. Rubin. Practical colonoscopy / May 2013, Wiley-Blackwell, 212 pages.
6. FitzGerald JF, Hernandez III LO. Ischemic Colitis. Clinics in Colon and Rectal Surgery. 2015;28(2):93-98. doi:10.1055/s-0035-1549099.
7. Nikolic, A. L. and Keck, J. O. (2017), Ischaemic colitis: uncertainty in diagnosis, pathophysiology and management. ANZ Journal of Surgery. doi: 10.1111/ans.14237.
8. Gandhi, S.K., Hanson, M.M., Vernava, A.M. et al. Dis Colon Rectum (1996) 39: 88. https://doi.org/10.1007/BF02048275.
9. Zou, X., Cao, J., Yao, Y. et al. Dig Dis Sci (2009) 54: 2009. https://doi.org/10.1007/s10620-008-0579-1.
10. Misiakos EP, Tsapralis D, Karatzas T, et al. Advents in the Diagnosis and Management of Ischemic Colitis. Frontiers in Surgery. 2017;4:47. doi:10.3389/fsurg.2017.00047.
11. Н.С. Безносов, Т.И. Шурова,, Т.Г. Корниенко,, А.А. Калугин, Г.В. Виноходова, Н.С. Вотрина Синдром хронической абдоминальной ишемии как диагностическая проблема // Архивъ внутренней медицины. 2015. №2.
12. Ойноткинова О. Ш., Белякин С. А., Мироненко Д. А. Дифференциальные подходы к диагностике хронической абдоминальной ишемии // Архивъ внутренней медицины. 2011. №2.
Источник: EndoExpert.ru
Источник
Ишемический колит – причины, признаки, лечениеИшемический колит, вызванный неадекватным кровоснабжением, является наиболее частым проявлением ишемии кишечника (60%). Степень тяжести зависит от локализации и распространенности, остроты начала заболевания, наличия коллатералей и уровня окклюзии сосудов: наиболее уязвимыми являются селезеночный изгиб, ректосигмоидное соединение и правые отделы ободочной кишки. Множество различных этиологических факторов приводят к общим патологическим изменениям: • Окклюзия сосудов: • Неокклюзивные заболевания: Внимание: у пациентов могут отмечаться другие значимые патологические изменения (например, рак) в пораженных или непораженных отделах. Лечение варьирует от консервативного ведения (легкие и среднетяжелые формы) до сегментарных резекций и даже колэктомии (тяжелые или жизнеугрожающие формы).
а) Эпидемиология ишемического колита: б) Симптомы ишемического колита Острая ишемия: Хроническая ишемия: в) Дифференциальный диагноз ишемического колита:
г) Патоморфология Микроскопическое исследование:
д) Обследование при ишемическом колите Необходимый минимальный стандарт: • Клиническое обследование: • Лабораторные анализы: кровь => лейкоцитоз, анемия, тромбоцитопения (?), лактатацидоз, креатинкиназа-ВВ, гипофосфатемия, коагулопатия, гипопротеинемия? • Методы лучевой визуализации: • Колоноскопия – «золотой» стандарт: наиболее чувствительный метод, противопоказан при наличии перитонеальных симптомов: нормальная прямая кишка (при отсутствии полной окклюзии аорты); сегментарные изменения слизистой => геморрагии, некроз, язвы, ранимость? Стриктуры? Дополнительные исследования (необязательные):
е) Классификация ишемического колита – Основанная на патологических изменениях: ж) Лечение без операции ишемического колита:
з) Операция при ишемическом колите: Показания: Хирургический подход: 2. Хроническая ишемия: и) Результаты лечения ишемического колита: |