Смертность при язвенном колите

Ожидаемая продолжительность язвенного колита
Язвенный колит – это пожизненное условие, которое вам нужно управлять, а не опасное для жизни заболевание. Тем не менее, это серьезное заболевание, которое может вызвать некоторые опасные осложнения, особенно если вы не получите правильное лечение.
Язвенный колит является одной из форм воспалительного заболевания кишечника (IBD). Болезнь Крона – это другой тип IBD. Язвенный колит вызывает воспаление во внутренней подкладке вашей прямой кишки и толстой кишки, также известной как ваша толстая кишка. Это происходит, когда ваша иммунная система ошибочно атакует ваш кишечник. Приступ иммунной системы вызывает воспаление и язвы в кишечнике.
Язвенный колит очень поддается лечению. Большинство людей с этим состоянием могут иметь полную продолжительность жизни. Однако осложнения могут увеличить риск ранней смерти. Очень тяжелый язвенный колит может повлиять на вашу продолжительность жизни, особенно в течение первых двух лет после вашего диагноза.
AdvertisementAdvertisement
Осложнения
Язвенные осложнения колита
Хотя язвенный колит сам по себе не является фатальным, некоторые из его осложнений могут быть.
Возможные осложнения от язвенного колита включают:
- сгустки крови
- колоректальный рак
- желудочно-кишечная перфорация или отверстие в вашей толстой кишке
- первичный склерозирующий холангит
- сильное кровотечение
- токсический мегаколон > истончение костей, также известный как остеопороз, из стероидного лекарства, которое вы можете принимать для лечения язвенного колита
Самым серьезным осложнением является токсический мегаколон. Это опухоль толстой кишки, которая может привести к ее разрыву. Он поражает до 10 процентов людей с язвенным колитом. Смертность от токсического мегаколона колеблется от 19 до 45 процентов. Риск смерти выше, если кишечник разрывается и сразу же не лечится.
Отверстие в кишечнике также опасно. Бактерии из кишечника могут попасть в ваш живот и вызвать опасную для жизни инфекцию, называемую перитонитом.
Первичный склерозирующий холангит – еще одно редкое, но серьезное осложнение. Это вызывает отек и повреждение желчных протоков. Эти протоки несут пищеварительную жидкость из печени в кишечник. Шрамы образуют и сужают желчные протоки, что в конечном итоге может привести к серьезному повреждению печени. Со временем у вас могут развиться серьезные инфекции и печеночная недостаточность. Эти проблемы могут быть опасными для жизни.
Колоректальный рак также является серьезным осложнением. Между 5 и 8 процентами людей с язвенным колитом развивается колоректальный рак в течение 20 лет после их язвенного колита. Это немного выше, чем риск колоректального рака среди людей без язвенного колита, который составляет от 3 до 6 процентов.Колоректальный рак может быть фатальным, если он распространяется на другие части вашего тела.
Реклама
Можно ли вылечить?
Является ли язвенный колит излечим?
Язвенный колит может отличаться от человека к человеку, но обычно это пожизненное состояние. Симптомы приходят и уходят со временем. У вас будут вспышки симптомов, а затем периоды без симптомов, называемые ремиссиями. Некоторые люди идут годами без каких-либо симптомов. Другие испытывают вспышки чаще.
В целом, около половины людей с язвенным колитом будут иметь рецидивы, даже если их лечат. Если вы не следуете рекомендованному врачу, ваш показатель рецидива может достигать 70 процентов.
У вас будет лучший прогноз, если воспаление будет только в небольшой области вашей толстой кишки. Язвенный колит, который распространяется, может быть более тяжелым и тяжелым для лечения.
Один из способов лечения язвенного колита – операция по удалению толстой кишки и прямой кишки. Это называется проктокомэктомия. После удаления толстой кишки и прямой кишки у вас также будет более низкий риск осложнений, таких как рак толстой кишки.
Вы можете улучшить свой собственный взгляд, тщательно позаботившись о язвенном колите и регулярно проводите осмотры, чтобы искать осложнения. Как только у вас был язвенный колит в течение примерно восьми лет, вам также нужно будет начать регулярные колоноскопии для наблюдения за раком толстой кишки.
Советы
Возьмите лекарства, которые ваш врач прописал для управления вашим состоянием.
- Имейте операцию, если вам это нужно.
- Спросите своего врача, какие скрининговые тесты вы должны получить.
Источник

Язвенный колит (ЯК) является одним из видов воспалительных заболеваний кишечника (ВБК). По оценкам, это может затронуть до 907 000 человек в Соединенных Штатах.
В этой статье мы рассмотрим возможные осложнения UC. Мы также покрываем симптомы каждого осложнения, чтобы помочь людям с UC обнаружить серьезные проблемы на ранней стадии и получить срочную медицинскую помощь в случае необходимости.
Ты можешь умереть от язвенного колита?
Несмотря на то, что UC — это пожизненное заболевание, оно обычно не представляет угрозы для жизни.
Не существует лекарства от ЯК, но лечение может помочь предотвратить вспышки или эпизоды симптомов, а также позволить людям достичь и сохранить бессимптомные периоды, называемые ремиссией.
В результате такого лечения люди с ЯК и другими формами БДР, как правило, имеют показатели выживаемости, аналогичные таковым у людей, не страдающих этим заболеванием.
Однако UC может повысить риск развития у человека тяжелых осложнений, особенно если болезнь не поддается лечению.
Опасные для жизни осложнения
Человек с UC может иметь более высокий риск следующих проблем со здоровьем:
Токсичная мегаколона
Хотя это редкость, врачи считают токсичную мегаколону наиболее серьезным осложнением ИБД.
Токсичная мегаколона возникает, когда воспаление толстой кишки вызывает ее увеличение. Такое расширение препятствует правильному сжатию толстой кишки, что приводит к накоплению газа.
Когда толстая кишка набухает с газом, вероятность взрыва возрастает. Если толстая кишка лопнет, она может высвободить вредные бактерии и токсины в кровоток.
Симптомы
Симптомы токсичной мегаколоны включают в себя:
Без оперативного лечения токсичная мегаколона может привести к следующим опасным для жизни осложнениям:
- перфорация толстой кишки, которая представляет собой дыру или разрыв в ней.
- кровотечение и потеря крови
- сепсис
- сотрясение
К признакам шока относятся
- слабый импульс
- липкая кожа
- расширенные зрачки
- растерянность
- быстрое или поверхностное дыхание
Перфорация толстой кишки
Долгосрочные воспаления и язвы в толстой кишке могут ослабить стенку кишечника. Со временем эти недостатки могут перерасти в перфорацию.
Перфорация может привести к проникновению бактерий и другого содержимого кишечника в брюшную полость, вызывая серьезное заболевание, называемое перитонитом.
Беритонит — это воспаление брюшины, которая является подкладкой живота. Это состояние может привести к заполнению живота жидкостью. Это также может привести к заражению крови и сепсису, который является воспалительной реакцией всего организма на инфекцию.
Каждый третий человек, у которого развивается сепсис, умирает от этого заболевания.
Симптомы
Важно знать симптомы перфорированной толстой кишки, чтобы предотвратить перитонит и сепсис. По данным Альянса Сепсис, они могут включать в себя..:
- сильные боли в животе
- тошнота
- рвота
- озноб
- лихорадка
Перфорированная толстая кишка — это неотложная медицинская помощь, которая обычно требует хирургического вмешательства для восстановления отверстия в кишечнике.
Люди, страдающие сепсисом, также нуждаются в срочном лечении антибиотиками и жидкостями.
рак толстой кишки
По данным Фонда Крона и Колита (CFF), от 5 до 8 процентов людей с ЯК развивается колоректальный рак в течение 20 лет после постановки диагноза.
Повышенный риск развития колоректального рака, скорее всего, затронет людей с тяжелой формой ЯК и тех, у кого симптомы наблюдались в течение 8-10 лет.
Люди, не получавшие лечения от ЯК, также имеют более высокий риск развития рака толстой кишки.
У людей с этими факторами риска чаще развивается дисплазия, при которой аномальные клетки присутствуют в оболочке толстой кишки или прямой кишки. Эти ненормальные клетки со временем могут стать раковыми.
CFF рекомендует людям с ЯК предпринять следующие шаги для снижения риска развития рака толстой кишки:
- проводить колоноскопию каждые 1-2 года.
- посещать гастроэнтеролога не реже одного раза в год.
- обсуждение симптомов и проблем во время регулярных обследований
- продолжают принимать назначенные им лекарства, даже если чувствуют себя лучше.
- уведомить врача, если у члена семьи развивается рак толстой кишки
- регулярно заниматься спортом
- питаться здоровой диетой
Симптомы
Человек с раком толстой кишки может испытывать один или несколько из следующих симптомов:
- понос или запор, который длится более нескольких дней.
- постоянное ощущение необходимости опорожнения кишечника.
- ректальное кровотечение с ярко-красной кровью.
- тёмные стулья
- боли в животе или спазмы в животе
- слабость и усталость
- необъяснимая потеря веса
Тромбы крови
Многочисленные исследования показали, что люди с ИБД имеют повышенный риск образования тромбов или тромбоза.
Когда тромб блокирует вену в конечности, это называется тромбозом глубоких вен (ГВТ). Иногда часть тромбов может отломиться и попасть в легкие, что является потенциально смертельным осложнением, называемым эмболией лёгких.
Согласно недавнему исследованию, риск тромбоза у людей с ИБД в 3 раза выше, чем у людей, не страдающих ИБД.
Врачи точно не знают, почему ИБД повышает риск образования тромбов. Однако хроническое воспаление может вызвать химическую реакцию, которая сгущает кровь, увеличивая вероятность образования тромбов.
Согласно обзору 2015 года, следующие факторы могут также повысить риск образования тромбов у людей с ИБД:
- обезвоживание
- продолжительное бездействие
- хирургический
- стероидная терапия
- оральные контрацептивы
- заместительная гормональная терапия (HRT)
- используя центральный венозный катетер.
Симптомы
Симптомы ДВТ включают в себя:
- опухоль и нежность в конечностях.
- с теплой на ощупь конечностью.
- красновато-голубое обесцвечивание кожи
Симптомы легочной эмболии включают в себя:
- учащённый пульс
- внезапное затруднение дыхания
- острые или колотые боли в груди, которые усиливаются при глубоком дыхании.
- кашель с кровавой слизью.
Любой, кто испытывает любой из вышеуказанных симптомов, должен обратиться за неотложной медицинской помощью.
Первичный склерозирующий холангит
Первичный склерозирующий холангит (ПСК) — это заболевание, сопровождающееся воспалением и повреждением желчных протоков. Желчные протоки — это трубки, по которым пищеварительные ферменты выводятся из печени и попадают в пищеварительную систему.
ЧСЗ поражает около 3 процентов людей с ВБК и обычно возникает только при обширном заболевании кишечника.
ЧСЗ — это пожизненное заболевание, которое обычно развивается медленно, а также повышает риск некоторых потенциально опасных для жизни осложнений.
Симптомы
К наиболее распространенным симптомам ЧОП относятся
- утомляемость
- углубление
- желтуха, которая является пожелтением глаз и кожи.
- сильный зуд, особенно на ладонях рук или подошвах стоп.
- озноб
- лихорадка
На более поздних стадиях PSC у человека могут возникнуть следующие осложнения, которые могут указывать на тяжелое заболевание печени:
СостояниеСимптомы варикозное кровотечение Кровотечение из вен пищевода Кровотечение из вен анемии пищевода (пищепровода) Рвота черного кала Аскиз Жидкость в брюшной полости Боль и дискомфорт при дыхании Грыжи Энцефалопатия Гепатическая Мозг меняется из-за вредных уровней токсинов в крови Рвота вызывает замедленное движение судорог или изменения настроения слабо выраженность речи при сонных изменениях в организмах.
Человек, испытывающий любой из вышеперечисленных симптомов, должен обратиться за срочной медицинской помощью. Тяжелая болезнь печени может представлять угрозу для жизни.
Резюме
Хотя врачи обычно не классифицируют UC как опасное для жизни заболевание, наличие этого заболевания может повысить риск более серьезных осложнений для здоровья.
Люди, знакомые с симптомами, которые могут вызывать осложнения ЯК, будут лучше подготовлены для обнаружения любых изменений в своем здоровье.
Раннее выявление этих симптомов может позволить людям с подозрением на осложнения незамедлительно обратиться за лечением.
Источник

Каждый первый, из живущих на этой планете, имеет шанс подхватить онкологию. Какова вероятность? Повышается ли она пропорционально наследственности, курению и воздействию окружающей среды (чем же мы сейчас дышим, только представьте…)?
Если у вас или ваших родственников есть диагноз НЯК, вы “словите рак”? Сколько живут люди с НЯК? На эти и другие вопросы я постараюсь дать ответы. Данные собраны с различных отечественных и зарубежных ресурсов.
Исследования подтверждают, что люди с НЯК имеют в несколько раз больший риск развития онкологии толстого кишечника. Но спешу вас успокоить: шанс, что у вас разовьется рак, не превышает 8-10% от общего числа больных этим заболеванием. Т.е. у более 90% больных НЯК рак толстого кишечника не возникает.
Как и в случае с первопричиной возникновения заболевания, зависимость появления онкологии от наследственности до сих пор плохо поддается исследованию.
Два основных фактора, которые ассоциируются с повышенным риском развития рака:
- Продолжительность болезни. Предполагается, что после 8-10 лет болезни риск возникновения рака толстого кишечника увеличивается (опять же, ключевое слово “предполагается”). Считается, что для пациентов с НЯК, имеющим стаж болезни более 10 лет, вероятность возникновения рака толстого кишечника возрастает ежегодно на 0.5%.
- Размер пораженного участка толстой кишки. Чем больше поражение, тем выше вероятность онкологии. Т.е. с диагнозом “проктит” тяжелее схлопотать рак, нежели “тотальщикам”. Это я уже считаю более логичной зависимостью.
Что примечательно, в ремиссии вы или нет – для рака это не имеет значения: сам факт наличия заболевания может спровоцировать злосчастную онкологию. И это, на самом деле, весьма странно. Т.е. нет смысла залечивать свои кишечные ранки, итог ведь один? Нет, мы попадем в те 90% счастливчиков 🙂
Наверняка вас порадует тот факт, что препараты групп 5-АСК и цитостатиков не влияют на возникновение рака. И, вы не поверите, многие ученые уверены в том, что иммунодепрессанты уменьшают риск развития онкологии в воспаленных тканях кишечника!
Не забывайте о том, что рак, если таковой все-таки возникнет, проще лечить на ранней его стадии. Для этого не ленитесь проходить колоноскопию с взятием биопсии хотя бы раз в два года, если вы в ремиссии. Однако, поймите, что биопсия – это взятие очень маленького кусочка кишечника, и если этот кусочек окажется здоровым, то рядом находящийся может таковым и не быть. Но на сегодняшний день множественная биопсия является самым надежным методом диагностики толстого кишечника на предмет онкологии Кроме того, общий и биохимический анализы крови никогда не бывают лишними! Обращайте внимание на свое общее самочувствие, на характер и форму стула, наличие в нем крови/слизи. Между прочим, именно кишечное кровотечение и учащенный стул на протяжении длительного периода времени являются первыми симптомами рака толстого кишечника (так я и думал, занимаясь самолечением в 2012-м), но помним о нашем уже имеющимся диагнозе.
У многих больных НЯК наблюдаются некие наросты на слизистой кишечника. Не стоит пугаться, это не рак, а просто псевдополипы, и они никак не влияют на риск развития онкологии.
Поговорим о дисплазии. Дисплазия — это термин, который используется для описания состояния/процесса в ткани кишечника (когда клетки кишечника уже не являются ни нормальными, ни раковыми). Опять же, дисплазия – это ни в коем случае не признак рака. Однако, сильная дисплазия считается уже предраковым состоянием, и врач может порекомендовать сделать операцию.
Непосредственно с продолжительностью и качеством жизни связано само наличие толстого кишечника в вашем организме. Да, я сейчас об операции. Существуют несколько факторов, в результате которых врач может рекомендовать операцию:
- Консервативное лечение не приносит успехов.
- Молниеносное развитие болезни с учетом вышеуказанного бездействия лекарств.
- Серьезные побочные эффекты в ответ на лечение препаратами.
- Дисплазия тяжелой степени.
- Рак толстого кишечника.
В данном контексте я не хочу затрагивать в подробностях жизнь после операции, но позволю себе остановиться на этой теме в одной из следующих статей.
Если все-таки онкологию у вас обнаружили, незамедлительно приступайте к лечению! Не доводите состояние до проникновения метастаз в вашу кровь. Жизнь – она одна, и надо ее ценить.
Ну да не будем о грустном, друзья! Основная мысль, которую я хотел донести до вас этим вечером – не думайте ежесекундно о своем НЯК. Жизнь полна восхитительных, прекрасных моментов! Сегодня вы поняли, что шанс получить рак кишечника у вас примерно такой же, как у курильщика заработать онкологию легких. Все у нас будет ХО РО ШО!
Источник
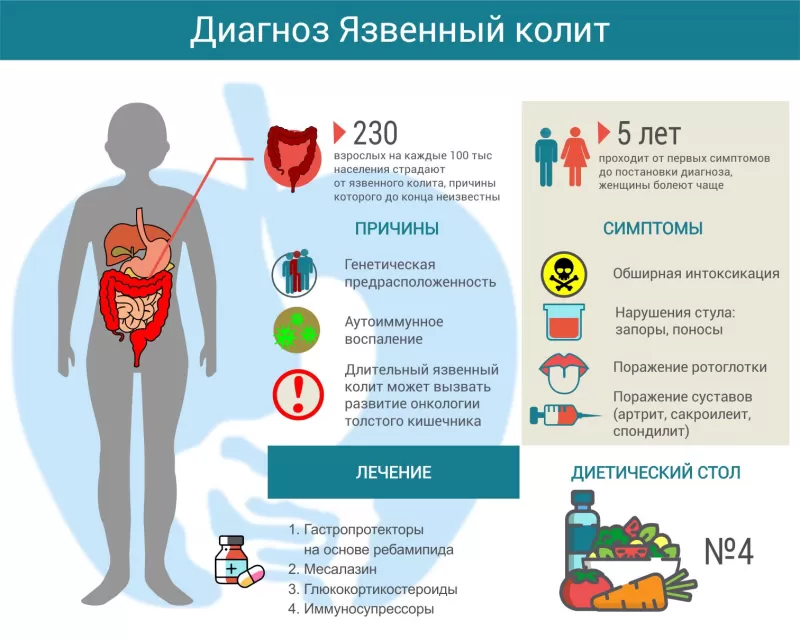
Язвенный колит (другое название – неспецифический язвенный колит, НЯК) – аутоиммунное заболевание, которое проявляется хроническим гнойно-геморрагическим воспалением стенок толстого кишечника. Чаще болеют люди от 20 до 40 лет, как мужчины, так и женщины. В мире частота патологии варьируется от 50 до 230 человек на 100000 населения[1]. Возможно, такой разброс заболеваемости вызван не объективными причинами, а различными подходами к диагностике. Болезнь отличается разнообразием проявлений, и зачастую от первых симптомов до установления окончательного диагноза проходит несколько лет. Позднее обнаружение и неадекватное лечение приводят к развитию осложнений и способствуют увеличению смертности (в России – 17 случаев на миллион населения, в Европе – 6 случаев[2]).
Причины язвенного колита
Врачи до сих пор не до конца понимают механизм развития язвенного колита. Известно, что основная проблема – аутоиммунная реакция. По какой-то причине иммунитет начинает воспринимать ткани толстой кишки как чужеродные и пытается их уничтожить. Предположительно, первопричиной являются генетические изменения, провоцирующие чрезмерную иммунную реакцию на бактериальные антигены.
Бактериальных клеток в толстом кишечнике в 10 раз больше, чем клеток во всем человеческом организме, и с какого-то момента иммунная реакция переносится с них на компоненты кишечной стенки. Подобный механизм – сходство антигена бактерии и некоторых тканей организма, «сбивающее» с толку иммунитет – лежит в основе ревматизма и гломерулонефрита.
Катализатора подобных реакций пока не выявлено. Можно говорить лишь о предрасполагающих факторах:
- наследственность: у кровных родственников пациентов с язвенным колитом вероятность заболеть в 15 раз выше, чем у «среднестатистического» человека[3];
- стресс;
- кишечная инфекция;
- острая вирусная инфекция (не обязательно энтеровирусная);
- гиповитаминоз D;
- дефицит пищевых волокон и избыток животного белка в питании.
Классификация язвенных колитов
По расположению воспаления наибольшей активности язвенный колит делится на:
- дистальный (проктит, проктосигмоидит) – воспалены самые дальние участки кишечника: прямая и сигмовидная кишка;
- левосторонний – как следует из названия, воспалены левые отделы толстого кишечника вплоть до середины поперечной ободочной. Это уже упомянутые прямая и сигмовидная плюс нисходящая ободочная и частично поперечная ободочная кишка;
- тотальный – воспаление поражает толстый кишечник на всем протяжении.
По тяжести текущего обострения (атаки) язвенный колит может быть:
- легким;
- средней тяжести;
- тяжелым.
По характеру заболевания:
- острый – диагностирован впервые, первые симптомы появились менее полугода назад;
- хронический непрерывный: обострения следуют практически без перерыва, длительность ремиссии менее 6 месяцев;
- хронический рецидивирующий: обострения сменяются ремиссиями продолжительностью более полугода.
Язвенный колит – причины, симптомы, лечение, диетический стол
Симптомы язвенного колита
Как говорилось выше, симптомы язвенного колита крайне разнообразны и зачастую на первый взгляд не имеют никакого отношения к кишечнику. Именно поэтому нередки диагностические ошибки и неправильное лечение.
Синдром нарушения стула:
- диарея – в тяжелых случаях до 20 раз в сутки;
- примесь слизи, гноя, крови в водянистом кале;
- тенезмы – ложные болезненные позывы к дефекации;
- «ректальный плевок» – выделение небольшого количества кровянистой слизи после позыва.
Чем обширнее поражения, тем тяжелее диарея. При дистальном колите (поражение только прямой и сигмовидной кишки) поносы могут чередоваться с запорами, вызванными спазмом вышележащих отделов кишечника.
Болевой синдром: ноющие, схваткообразные болислева и внизу живота, реже – в районе пупка. Появляются через 30-90 минут после еды, достигают максимальной интенсивности непосредственно перед дефекацией, после чего ослабевают. По мере того, как патология прогрессирует, связь между болью и приемом пищи стирается.
Геморрагический синдром. Воспаленные участки кишечника кровоточат, что постепенно приводит к развитию анемии.
Внекишечные проявления язвенного колита есть почти у половины пациентов[4]. Именно они создают разнообразие симптоматики и условия для диагностических ошибок.
Аутоиммунные системные проявления вызваны вовлечением в аутоиммунную реакцию других органов:
- артропатии (боли и воспаления в суставах);
- поражение кожи (гангренозная пиодермия, узловатая эритема);
- афтозный стоматит (язвочки на слизистой рта);
- воспаление склеры, радужной оболочки глаз (увеит, ирит, иридоциклит, эписклерит);
Системные проявления, вызванные метаболическими нарушениями, появляются на фоне длительного воспаления и связанных с ним изменений в организме:
- холелитиаз (камни в желчном пузыре);
- стеатоз печени, стеатогепатит;
- тромбоз периферических вен;
- тромбоэмболия легочной артерии.
Нередко пациент меняет одного узкого специалиста за другим с жалобами на внекишечные проявления прежде, чем попадает к гастроэнтерологу, который и собирает «пазл». К тому же внекишечные проявления могут начаться раньше кишечных симптомов.
Осложнения язвенного колита

Боль и частые позывы к дефекации – основные симптомы со стороны кишечника
Кишечное кровотечение. «Подкравливает» язвенный колит постоянно, но при повреждении крупного сосуда кровотечение становится опасным для жизни. Пациент жалуется на резкую слабость, сердцебиение, покрывается холодным потом. Резко падает АД. В тяжелых случаях возможна спутанность сознания, шок.
Токсическая дилатация толстой кишки – паралич толстого кишечника с повышением давления внутри него. Внезапно повышается температура, опасно снижается АД, пациент жалуется на резкую слабость. Токсическая дилатация опасна перфорацией и перитонитом. Смертность при этом осложнении достигает 50%[5].
При малейшем подозрении на возможное осложнение язвенного колита нужно немедленно обратиться к врачу для госпитализации в хирургический стационар.
Диагностика язвенного колита
Основной метод диагностики – колоноскопия, во время которой врач проводит биопсию (забор образцов тканей кишечника для изучения под микроскопом).
В качестве дополнительного обследования могут назначить ирригоскопию, магнитно-резонансную или компьютерную томографию с контрастированием.
Чтобы уточнить общее состояние организма, назначают общий и биохимический анализы крови, анализ кала и другие исследования, в зависимости от жалоб конкретного пациента.
Лечение язвенного колита
В периоды обострений рекомендуется диетический стол №4. По мере стихания симптомов рацион расширяют, ориентируясь на переносимость тех или иных продуктов.
Для уменьшения активности воспалительного процесса рекомендуют месалазин в виде ректальных суппозиториев, ректальной пены или таблеток – в зависимости от тяжести и распространенности процесса.
Чтобы улучшить регенерацию слизистой оболочки, назначают гастропротекторы на основе ребамипида. Они уменьшают активность воспаления, снижают проницаемость эпителиального барьера и способствуют скорейшему восстановлению нормальной структуры и функции кишечной стенки.
Кроме того, чтобы купировать воспаление, могут рекомендовать глюкокортикостероиды (будесонид, преднизолон), препараты, подавляющие иммунитет (азатиоприн), моноклональные антитела (инфликсимаб, адалимумаб, голимумаб или ведолизумаб).
Схемы применения и дозы определяет врач, но нужно настраиваться на длительный курс поддерживающей терапии – преждевременное прекращение лечения способствует рецидиву.
При неэффективности консервативной терапии и появлении осложнений необходима операция – удаление пораженного участка толстой кишки.
Прогноз и профилактика язвенного колита
Кишечное кровотечение крайне опасно
При легком течении заболевания и адекватной терапии прогноз благоприятен. Возможна многолетняя ремиссия.
Угрозу несут осложнения, возникшие на фоне тяжелого обострения. Риск его в течение жизни составляет 15%[6]. Еще одна причина возможного неблагоприятного исхода – малигнизация процесса. Вероятность злокачественного перерождения тканей кишечника увеличивается вместе со «стажем» заболевания. Поэтому нужно регулярно проходить процедуру колоноскопии (минимум раз в год).
Так как причины болезни до конца не выяснены, специфической профилактики не существует.
[1] С.Р.Абдулхаков, Р.А.Абдулхаков. Неспецифический язвенный колит: современные подходы к диагностике и лечению. Вестник современной клинической медицины, 2009.
[2] П. В. Главнов, Н. Н. Лебедева, В. А. Кащенко, С. А. Варзин. Язвенный колит и болезнь Крона. Современное состояние проблемы этиологии, ранней диагностики и лечения. Вестник СПбГУ. 2011.
[3] там же.
[4] Н.Т. Ватутин, А.Н. Шевелёк, В.А. Карапыш, И.В Василенко. Неспецифический язвенный колит. Архив внутренней медицины, 2015.
[5] Клинические рекомендации Российской гастроэнтерологической ассоциации и ассоциации колопроктологов России по диагностике и лечению язвенного колита. 2017.
[6] там же
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
