Слизь при колите фото

Производство слизи в пищеварительном тракте — это полностью физиологический вопрос, поскольку предполагается, что слизь улучшает прохождение пищи в кишечнике. Однако в нормальном стуле количество слизи настолько мало, что она незаметна. Но могут быть случаи, когда присутствие слизи в стуле значительно и видимо невооруженным глазом. Такая ситуация всегда должна вызывать беспокойство, потому что это один из признаков серьезных заболеваний.
Откуда берется слизь в кале
Слизь в пищеварительном тракте возникает естественным образом. Она секретируется клетками слизистой оболочки пищеварительного тракта.
Слизь состоит из воды, солевых соединений и муцина — белков, которые делают ее липкой. Слизь в толстом кишечнике выполняет важную задачу — защищает и увлажняет стенки органа, помогает стулу двигаться. Также слизь в желудке не дает кислотам и ферментам разрушать стенки желудка.
Повышенное содержание слизи в стуле
Когда может быть повышенное содержание слизи в стуле?
Большое количество слизи в стуле появляется очень часто во время диареи. Кроме того, слизь в стуле также характерна для частых и стойких запоров. Также слизь в стуле образуется при синдроме раздраженного кишечника, а также при наличии варикозного расширения вен заднего прохода, известного как геморрой.
В этих случаях, если наличие слизи в стуле является изолированным симптомом, то поводов для беспокойства нет. Пациенту нужно только наблюдать, не увеличивается ли количество слизи.
Если после диареи или запора восстанавливается нормальный ритм кишечника, количество слизи уменьшается до тех пор, пока она полностью не исчезнет. Проблема возникает тогда, когда в стуле помимо слизи обнаруживается кровь или пациент отмечает другие симптомы.
Какие еще симптомы, связанные с наличием слизи в стуле, должны насторожить пациента?
- Кровь в кале. В первую очередь, если в стуле помимо слизи присутствует кровь, это сигнал о том, что в организме происходит что-то тревожное. Такое состояние требует немедленной личной консультации с врачом и медицинского осмотра.
- Боли в животе. Если пациент дополнительно жалуется на повторяющиеся и сильные боли в животе, а также на метеоризм и постоянную рвоту, это тоже повод для немедленного осмотра.
- Потеря веса. Еще один тревожный симптом, который может сопровождать присутствие крови в стуле, – это чрезмерная потеря веса и изменение привычек кишечника.
- Анемия. Симптомы анемии — бледность кожи, синяки под глазами.
- Зуд и выделения. У женщин тревожным симптомом может быть зуд в области половых органов и выделения из влагалища, поскольку слизь в стуле может быть связана с инфекцией репродуктивных органов.
Боли в животе
Кровь в кале
При каких заболеваниях может значительно увеличиться количество слизи в стуле?
- Воспаление кишечника. Большое количество слизи в стуле часто появляется при воспалительных заболеваниях кишечника, таких как болезнь Крона и язвенный колит.
- Инфекции. Слизь в стуле может указывать на бактериальные, вирусные или паразитарные кишечные инфекции. Ее чрезмерное количество очень часто наблюдается у пациентов с хронической диареей или запором.
- Окклюзия. Слизь в стуле также может быть признаком непроходимости желудочно-кишечного тракта. Причины этого состояния — грыжи, развивающийся рак и наличие инородного тела в организме.
- Заболевания анальной области. Большое количество слизи в стуле наблюдается у пациентов с заболеваниями заднего прохода — свищами, трещинами заднего прохода или варикозным расширением вен.
Также может быть значительным количество слизи в стуле при синдроме раздраженного кишечника и пищевой аллергии.
Инфекционные кишечные инфекции
Слизь в стуле у ребенка
У ребенка слизь в стуле может быть первым симптомом ротавирусной инфекции. В этом случае состояние сопровождается повышением температуры, сильной рвотой, жидким стулом с неприятным запахом, сонливостью, раздражительностью и отсутствием аппетита.
Также слизь может быть результатом несварения желудка и может указывать на пищевую аллергию. Очень часто слизь в стуле появляется вместе с диареей или жидким полужидким стулом. В случае аллергии следует применять элиминационную диету, исключая продукты, которые могут вызвать аллергические реакции в организме. Чаще всего это молочные продукты, яйца, крупы и орехи.
У детей слизь в стуле и сопутствующая диарея могут быть следствием длительной антибактериальной терапии, которая нарушает баланс микрофлоры в кишечнике.
Такие недуги часто поражают детей до двух лет. Однако в большинстве случаев симптомы легкие и проходят после прекращения приема лекарства. В более тяжелых случаях может развиться псевдомембранозный энтерит. Состояние характеризуется диареей, водянистым стулом с очень неприятным запахом, а также может обнаруживаться слизь и кровь. Энтерит также сопровождается болями в животе, лихорадкой и обезвоживанием.
Слизь в стуле у ребенка
Когда вам следует обратиться к врачу?
Вам следует обратиться к врачу, если помимо слизи в стуле есть кровь, гной и другие симптомы: боль в животе, метеоризм, рвота, потеря веса, общее недомогание и выделения из влагалища у женщин.
Какие анализы следует проводить при наличии слизи в стуле?
Когда пациент сообщает врачу о том, что у него слизь в стуле, врач направляет его на диагностику.
Нужно будет сдать:
- анализ кала на скрытую кровь;
- анализ крови.
Также проводятся:
- УЗИ брюшной полости;
- Эндоскопическое обследование — колоноскопия, ректоскопия или гастроскопия.
Эндоскопические методы выявляют все отклонения. УЗИ для оценки состояния пищеварительной системы менее информативно, но оно выявляет патологии печени, желчного пузыря, поджелудочной железы и др. органов.
Собираясь к врачу, составьте точный список того, что вы ели за последние 48 часов до появления слизи в стуле. Это может помочь поставить диагноз.
Поделиться ссылкой:
Источник
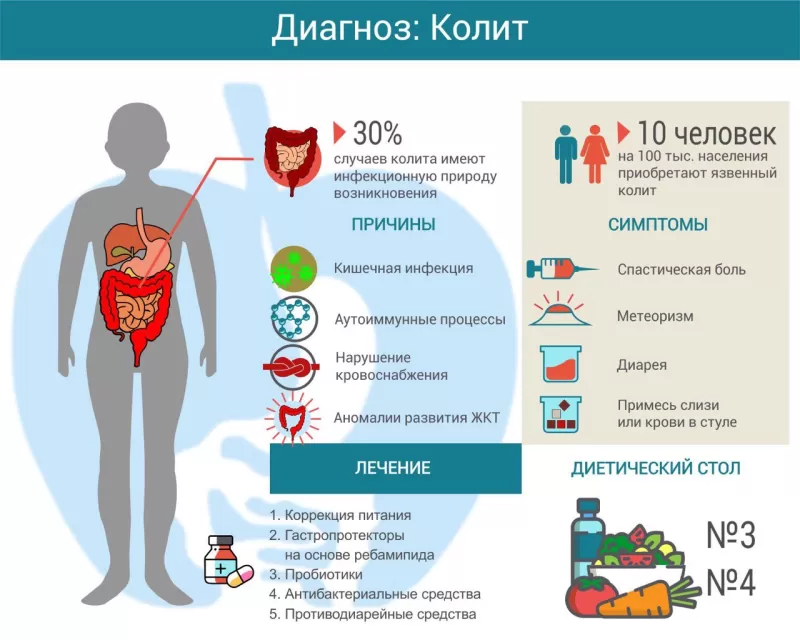
Колитом называется воспаление слизистой оболочки толстой кишки. Существует множество причин его возникновения, включая инфекцию, аутоиммунный процесс, нарушение кровоснабжения. При длительном и хроническом течении симптомы колита существенно нарушают качество жизни пациента. Лечение зависит от причины заболевания, может включать антибиотики, гастропротекторы, спазмолитики и другие препараты. Большая роль отводится адекватно подобранной диете.
Классификация
По течению колиты бывают острыми и хроническими. В первом случае симптомы появляются внезапно, быстро нарастают. При хроническом варианте течение болезни длительное, с периодами ремиссий и обострений.
Существует много различных форм колита, в том числе:
- неспецифический язвенный;
- ишемический;
- инфекционный;
- лекарственный;
- спастический;
- атипичный и др.
Воспалительный процесс может распространяться на всю толстую кишку (панколит) или локализоваться в её отделе (тифлит, сигмоидит, трансверзит, проктит).
Причины
Наиболее частая причина колита — инфекционные патогены (бактерии, вирусы, грибы), проникающие в толстый кишечник вместе с едой. Воспалительный процесс могут спровоцировать следующие бактерии:
- кампилобактерии;
- шигеллы;
- кишечная палочка;
- иерсиния;
- сальмонелла и др.

Бактерия Clostridium difficile – причина опасного псевдомембранозного колита
Иногда причиной колита становится бактерия Clostridium difficile. Обычно воспаление такого рода развивается после приема антибиотиков или госпитализации. Другое название данного заболевания — псевдомембранозный колит. Это связано с тем, что клостридии образуют на поверхности слизистой фибринозную плёнку.
Другие причины воспаления толстого кишечника:
- аутоиммунный процесс (болезнь Крона, язвенный колит);
- нарушение кровоснабжения кишечной стенки (ишемия);
- аномалии развития ЖКТ;
- аллергические реакции;
- инвазия коллагена и лимфоцитов (микроскопический колит).
У детей младше 1 года колит часто обусловлен аллергией на коровье или соевое молоко. Иногда заболевание возникает во время грудного вскармливания, если мать пьет коровье молоко и передает его белок ребенку.
Симптомы
Воспалительный процесс в слизистой кишечника приводит к периодическим спазмам, что вызывает колики и боль. Обычно болевые ощущения локализуются в нижней части живота, иногда по ходу ободочной кишки. Нередко боль сопровождается вздутием живота (метеоризм), могут возникать тенезмы – ложные позывы на дефекацию.
Из-за усиленной перистальтики (сокращений кишечника) жидкость не успевает всасываться в просвете кишечной трубки, возникает водянистый стул. После дефекации боль может утихнуть, но затем возвращается при следующем посещении туалета. У некоторых людей с колитом, наоборот, возникают запоры. Особенно часто это наблюдается при врожденных аномалиях кишечника.
Во время обострения процесса некоторые пациенты замечают примесь слизи или крови в стуле. Последний признак является основанием для обращения за экстренной медицинской помощью, так как может свидетельствовать о кишечном кровотечении.
В зависимости от причины колита, возникают дополнительные симптомы:
- лихорадка;
- озноб;
- обезвоживание (что включает слабость, головокружение и уменьшение мочевыделения);
- общее недомогание;
- быстрая утомляемость;
- потеря веса;
- признаки гиповитаминоза (сухость кожи, ломкость ногтей, трещины в углах рта и пр.).
Аутоиммунные заболевания кишечника, такие как язвенный колит или болезнь Крона, часто сопровождаются воспалением в суставах (артрит), поражением глаз (ирит), кожи и слизистой рта (афтозные язвы).
Осложнения на фоне колита — относительно редкое явление. Тем не менее, при тяжелом течении заболевания и отсутствии адекватного лечения возможны:
- перфорация кишечника с последующим перитонитом;
- токсичный мегаколон — ослабление перистальтики кишечника и вздутие живота;
- язвы слизистой и кровотечение из них.
Некоторые эксперты также считают, что колит повышает риск колоректального рака. Особенно это характерно для людей с длительной и тяжелой формой заболевания.
Диагностика
Диагностикой и лечением колита обычно занимается гастроэнтеролог. Если предполагается инфекционная этиология заболевания, обращаются к врачу-инфекционисту.
На первичном приеме врач расспросит о характере и давности симптомов, их прогрессировании, о том, как часто возникают и после чего ухудшаются. Важно сообщить о сопутствующих хронических заболеваниях, семейном анамнезе, вредных привычках.
После общего осмотра, включающего пальпацию живота, понадобятся дополнительные исследования:
- клинический и биохимический анализ крови;
- исследование кала (копрограмма);
- УЗИ органов брюшной полости;
- рентгенологическое исследование толстого кишечника;
- фиброколоноскопия.

На приеме у врача нужно подробно рассказать об имеющихся симптомах, их длительности, провоцирующих факторах
Колоноскопия нужна не только для выявления и подтверждения воспалительного процесса слизистой кишечника. Она помогает визуализировать злокачественные и доброкачественные образования, эрозии и язвы, микроповреждения слизистой.
Лечение
Лечение колита, прежде всего, зависит от причины. Поскольку воспаление толстого кишечника часто ассоциировано с диареей (поносом), в первую очередь проводится регидратация – перорально (через рот) или внутривенно на базе стационара.
При хронических колитах с запором рекомендуют слабительные. Предпочтение отдают препаратам, размягчающим стул: миндальное, вазелиновое или касторовое масла.
Для лечения воспаления кишечника также используют следующие группы лекарственных средств:
- гастропротекторы (Ребагит);
- антидиарейные (Лоперамид);
- пробиотики (Линекс, Бифиформ);
- спазмолитики (Метеоспазмил);
- антибиотики (если установлена бактериальная этиология колита);
- антиагреганты (Пентоксифиллин) при ишемическом поражении.
Оперативное лечение показано при осложнениях. В зависимости от проблемы проводится эндоскопическая тромбэмболэктомия из ветвей брюшной аорты, резекция участка кишечника и пр.
Важное место в лечении колита занимает соответствующая диета. Питание рекомендуется дробное 4-5 раз в сутки. В период обострения предпочтение отдают мягкой пище в отварном, паровом или запеченном виде. Лучше подавать её тёплой, холодные блюда могут усиливать перистальтику кишечника.

При колите блюда нужно подавать теплыми, лучше в отварном виде
Основу меню составляют блюда из овощей без грубой клетчатки (кабачки, тыква, морковь, картофель), каши (кроме пшеничной и перловой), нежирное отварное мясо и рыба (судак, хек, треска). Разрешаются яйца, подсушенный хлеб, галетное печенье.
В качестве источника витаминов рекомендуются разбавленные водой (1:1) свежие соки. Их начинают принимать постепенно, сначала по 50 мл, постепенно увеличивая до 150 мл. Бактерицидным действием обладают соки из клюквы, малины, граната.
Ограничивают блюда с большим количеством клетчатки, в том числе свежие фрукты и овощи. В последующем диету постепенно расширяют. Но даже в период ремиссии исключают следующие продукты:
- алкоголь;
- газированные напитки;
- молочные продукты (если есть непереносимость лактозы);
- сушеные бобы, горох, бобовые, орехи, сухофрукты;
- пряности;
- продукты, содержащие сорбит (жевательная резинка и конфеты без сахара);
- жирное и жареное мясо или рыба.
Прогноз и профилактика
При инфекционном колите прогноз благоприятный. Назначение антибактериальных препаратов быстро устраняет симптомы и возвращает пациента к полноценной жизни.
При аутоиммунном процессе (неспецифический язвенный колит, НЯК) требуется пожизненное лечение курсами. Также необходимы постоянная диета и контроль для предупреждения осложнений.
Профилактика любого колита – это полноценное здоровое питание, ограничение стрессов, соблюдение правил гигиены и обработки пищевых продуктов. Любые антибиотики нужно принимать только при наличии показаний и в дозировке, предписанной врачом, — это позволит избежать нарушения микробиоты кишечника и сопутствующих симптомов. В профилактике ишемического поражения ЖКТ помогут меры по снижению холестерина крови, отказ от курения и контроль артериального давления.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Многие слышали о таком заболевании, как слизистый (или перепончатый) колит, а вот что это такое – понять сложно. В интернете встречается слишком много размытой информации. В статье мы подробно рассмотрим, каковы особенности этой патологии и как ее распознать, разновидности колита, методы его лечения и меры профилактики.
Что такое слизистый перепончатый колит
Колит (colitis, с лат. colon – ободочная кишка, -itis – воспаление) – воспалительное поражение толстой кишки. Воспалительный процесс затрагивает слизистую оболочку и подслизистую основу толстого кишечника.
В современной международной классификации нет такого понятия, как слизистый или перепончатый колит. Это обобщенное название, которое ярко демонстрирует один из признаков, присущих практически всем колитам: наличие слизи и перепонок (перетяжек) в каловых массах при дефекации.
В МКБ-10 колиты шифруются в нескольких категориях и имеют разные обозначения в зависимости от причин и воздействующего агента (например, К51 – язвенный колит, К51.5 – мукозный проктоколит, К51.8 – другие язвенные колиты, К52 – другие неинфекционные гастроэнтериты и колиты и др.).
Разновидности патологии
Колит подразделяется на острую и хроническую формы заболевания. Хроническая делится на две стадии: ремиссия и обострение.
По характеру течения хронический колит можно классифицировать на:
- монотонный;
- прогрессирующий;
- рецидивирующий;
- скрытый (латентный).
Чаще всего заболевание имеет определенную локализацию, затрагивая левую или правую половину кишки. При обширных формах колита (тотальный колит) слизистая поражается по всей длине.
В зависимости от особенностей воспалительного процесса колиты подразделяют на:
- катаральные;
- фиброзные;
- некротические;
- язвенные.
Также колиты классифицируются в соответствии с причинами, вызвавшими заболевание: инфекционные, паразитарные, токсические и медикаментозные, алиментарные, невротические и нервно-трофические, вследствие механического поражения кишечника, смешанного генеза, лучевые, вторичные, неясного генеза.
Причины возникновения
Основная причина возникновения острого колита – инфицирование организма патогенными бактериями и простейшими. Аллергические реакции, вирусные заболевания (например, грипп), нарушения, связанные с питанием, прием медикаментозных средств также могут стать пусковым механизмом.
Хронические колиты часто являются результатом неграмотного и неполноценного лечения острых колитов. К причинам, вызывающим хронические колиты, относят:
- гельминтозы;
- дисбактериозы;
- токсическое воздействие различных веществ, в том числе медикаментов и токсинов эндогенного характера;
- алиментарные причины (нарушение режима питания, однообразный рацион, злоупотребление острой пищей и алкоголем, ферментативная недостаточность);
- аллергические реакции;
- реактивные ответы на воспалительные процессы в анатомически связанных органах (воспалительные процессы в малом тазу), воспаления в непосредственно связанных органах (поджелудочная железа, желудок, желчный пузырь, печень, тонкий кишечник).
Очень часто причины комбинируются в той или иной степени, что усложняет диагностику и лечение.
Симптомы
Основной симптом, благодаря которому в обиход вошло название «слизистый колит», – это наличие слизи в стуле. Слизь может появляться в небольших количествах или быть единственным результатом дефекации с небольшим включением каловых масс или без них. Слизистая колика – яркий тому пример.
Еще один узнаваемый признак – наличие перепонок, перетяжек и белых лент в стуле. Именно благодаря этой особенности колит стал известен как перепончатый.
Заболевание может сопровождаться как поносами, так и запорами у одного пациента. Один из ярких симптомов – запорный понос. Через 1-2 дня запора каловые массы вторично размягчаются, после выхода плотной каловой пробки у пациента начинается понос с неприятным, гнилостным запахом.
Колит сопровождается болями разной интенсивности и характера. Могут быть тянущие боли внизу живота с локализацией справа или слева в зависимости от места воспаления или схваткообразные приступы.
Усиление болевых ощущений и частый стул обычно наблюдаются в утренние часы после приема пищи. После дефекации или отхождения газов боли стихают, но не проходят. При распространенном воспалительном процессе они могут захватывать область всего живота и усиливаться при движении, особенно при тряске.
Метеоризм – неизменный спутник всех колитов, как и тенезмы (болезненные позывы на дефекацию, которые безрезультативны или малоэффективны). После похода в туалет человек часто ощущает, что кишечник очистился не полностью.
Общее состояние больных с хроническим колитом нарушено мало, редко наблюдается субфебрилитет. Однако такие пациенты часто страдают нарушениями со стороны вегетативной и центральной нервной системы:
- реактивные ответы сердечно-сосудистой системы (тахикардия, холодный пот, слабость, головокружение, падение артериального давления, обморочное состояние, нарушение ритма, боли в сердце);
- сосудистая дистония;
- склонность к спазмам гладкой мускулатуры;
- повышенная раздражительность;
- депрессия.
Общее состояние больных с острым колитом нарушено значительно. Болезнь проявляется внезапно возникшими и непрекращающимися поносом и рвотой. Боли в животе носят разлитой или схваткообразный характер. Температура повышена, может достигать критических значений, возможны судороги. При тяжелом течении заболевания появляются признаки обезвоживания организма, нарушения электролитного баланса.
Важно! При возникновении подобных симптомов, особенно у детей, следует незамедлительно обратиться за медицинской помощью.
Особенности диагностики
Верно поставленный диагноз – первый шаг к выздоровлению. Врач собирает анамнез: расспрашивает пациента о перенесенных заболеваниях, особенностях питания, наличии психоэмоциональных проблем дома и на работе, возможности механического повреждения кишечника.
Больного обследуют, для этого назначают:
- лабораторные исследования (общий анализ крови и мочи, копрологическое и бактериологическое исследование кала);
- эндоскопические исследования (колоноскопия, ректороманоскопия);
- рентгенологические исследования (обзорная рентгенография органов брюшной полости, ирригоскопия);
- консультацию смежных специалистов (гинеколога – у женщин, уролога – у мужчин).
На основании полученных данных врач ставит диагноз и назначает лечение.
Лечение
Терапия колитов включает в себя как консервативное лечение, так и оперативное вмешательство. К первому методу относят медикаментозную помощь, физиопроцедуры, фито- и диетотерапию.
Лекарственные средства
В медикаментозном лечении используются следующие средства:
- антибактериальная терапия для устранения очага инфекции (антибиотики широкого спектра действия, производные нитрофурана, сульфаниламидные препараты, тетрациклиновая группа антибиотиков);
- препараты, нормализующие микрофлору кишечника («Бификол», «Бифидумбактерин»);
- противовирусные препараты;
- спазмолитические средства («Платифиллин», «Но-шпа», «Папаверин»);
- анальгетические препараты, усиливающие действие спазмолитических средств («Анальгин», «Амидопирин»).
Не последнюю роль в медикаментозной терапии играют микроклизмы и свечи. Они облегчают процесс дефекации при запорах, обладают обеззараживающим, обезболивающим, а некоторые – и заживляющим действием. Очистительные клизмы во время обострения колита запрещены, чтобы исключить еще большее раздражение слизистой. Пациентам с запорами назначают масляные клизмы.
Народные методы
В лечении колита применяют народные средства, признанные официальной медициной водные настои и отвары:
- ромашки;
- зверобоя;
- шишек ольхи;
- эвкалиптовых листьев.
Эти фитотерапевтические средства обладают вяжущим и антисептическим действием.
Физиотерапия
Физиопроцедуры во время обострения для снятия спазма и воспаления пациентам назначают ограниченно:
- легкое согревание в виде тепловых грелок, спиртовых, водных компрессов, компрессов с вазелиновым маслом;
- электрофорез с «Платифиллином», «Новокаином», хлористым кальцием;
- облучение живота ультрафиолетом с постепенным увеличением времени.
При стихании процесса и отсутствии склонности к кровотечениям назначают УВЧ, ультразвук, активное тепловое лечение (озокерит, парафин), тепловые ванны (хвойные, радоновые), грязелечение.
Физическая активность
Специальные комплексы лечебной физкультуры и гимнастики, ходьба, катание на лыжах и коньках, подвижные игры на свежем воздухе показаны всем пациентам с хроническим колитом в период ремиссии.
Важно! Из упражнений следует исключать те, в которых основная нагрузка направлена на мышцы пресса.
Главное правило для всех упражнений – физическая активность должна приносить радость, а не боль и переутомление.
Диета
Диетотерапия оказывает важный лечебный эффект, пренебрегать диетой не только нецелесообразно, но и опасно.
В период обострения пациенту назначается щадящее питание на пять дней. В рацион входят:
- белые сухари;
- обезжиренные мясные или рыбные бульоны с добавлением протертого мяса, рыбы;
- слизистые отвары с протертыми кашами;
- диетический омлет на пару;
- кисели, ненасыщенные отвары из разрешенных ягод и фруктов (сладкие яблоки, черника, айва, шиповник, черемуха);
- свежий обезжиренный творог.
Важно! Молоко, свежие овощи и фрукты категорически запрещены.
При улучшении состояния рацион расширяется. Добавляются молочные продукты: неострый сыр, кефир, молочные каши на ⅓ молока. Перловая и пшенная каши запрещены. Мясные и рыбные блюда не перетираются, добавляются компоты с протертыми ягодами и фруктами, печеные яблоки, зефир, пастила, варенье. Сливочное масло разрешается использовать для добавления в каши.
В период ремиссии разрешенные продукты дополняются сырыми овощами и фруктами, слабосоленой вымоченной сельдью, нежирной ветчиной, салатами со сметаной, разбавленными соками. Мясо и рыбу можно обжаривать без панировки и запекать.
При составлении диетического меню врач всегда учитывает индивидуальные особенности пациента.
Возможные осложнения
Оперативное вмешательство при колитах практикуется ограниченно, только при угрозе жизни человека. В основном это связано с опасными осложнениями:
- перфорация кишки и излитие ее содержимого, что ведет к перитониту;
- непрекращающееся кровотечение из прямой кишки;
- острая кишечная непроходимость по причине стриктур (сужений) и спаечных процессов.
Избежать осложнений поможет соблюдение назначенного режима и выполнение рекомендаций врача.
Прогноз и профилактика
При своевременном и адекватном лечении острого колита в большинстве случаев наступает полное выздоровление без хронизации заболевания.
Хронические колиты при правильном лечении и соблюдении всех рекомендаций переходят в стадию длительной ремиссии и не беспокоят пациента долгое время.
Предупредить заболевание во много раз проще, чем лечить его. Профилактические действия направлены на предупреждение острых кишечных инфекций:
- личная гигиена;
- тщательная обработка продуктов;
- отказ от покупки сомнительных продуктов и в местах несанкционированной торговли.
Сбалансированный рацион, отказ от вредных привычек и активный образ жизни – залог здоровья не только желудочно-кишечного тракта, но и организма в целом.
Заключение
Колит – серьезное заболевание, которое не щадит ни детей, ни взрослых. Чем быстрее диагностируют этот недуг, тем эффективнее будет оказанная медицинская помощь. Своевременное и адекватное лечение заболевания увеличивает шанс полного выздоровления или стойкой ремиссии.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
Источник
