Системная терапия при кандидозе


Дорогие друзья, здравствуйте!
Сегодня мы будем с вами говорить о молочнице.
К вам часто обращаются с этой проблемой?
Слышу ваше дружное «да»!
Конечно! Зайти в аптеку гораздо проще, чем тащиться в поликлинику, брать талон, ожидать своего часа неделю или больше… И никого не волнует, что «там» все зудит, свербит и печет.
А если еще советом женского доктора будет «спринцуйтесь содой и ромашкой» или «вводите туда тампон, пропитанный кефиром» (это не выдумка), то хочется сказать ему много «теплых» слов.
Что это за дрянь такая — молочница? Откуда берется? Что нужно выяснить у покупательницы, которая спрашивает у вас что-то от молочницы? Как лечат, наконец, эту заразу? Почему иногда она не проходит? Что предложить в комплексе?
Разберемся?
Как грибы попадают в организм?
О грибах мы с вами уже как-то говорили. Но это был разговор о микозах ногтей и кожи стоп.
Среди прочих возбудителей микозов я называла вам и дрожжеподобные грибы рода Кандида.
Они-то и являются причиной молочницы.
Их мы можем приобрести в процессе жизни, а можем заполучить в подарок от мамы еще при рождении, если ее в аккурат перед родами посетила молочница.
В первом случае вульвовагинальным кандидозом, как иначе называют молочницу, можно заразиться при непосредственном контакте с больным человеком, в том числе половом, через общее с ним полотенце.
Во втором случае при прохождении через родовые пути грибы попадают на кожу ребенка, обустраиваются на слизистой оболочке полости рта, с околоплодными водами проникают внутрь организма и становятся постоянными жителями толстого кишечника, слизистой влагалища.
Вагинальные жители
Впрочем, грибы – это не постоянные и не преобладающие представители вагинальной фауны. Сейчас написала это слово и задумалась: интересно, почему когда речь идет о микробах, говорят микроФЛОРА? Ведь «флора» — это растения, а «фауна» — животные. Или микроорганизмы больше смахивают на растения?
Ну, да Бог с ними. Идем дальше.
Основные жители влагалища – лактобактерии. Они составляют больше 90%.
В минимальных количествах здесь обитают также бифидобактерии и условно-патогенные микробы: гарднереллы, микоплазмы, стрептококки, стафилококки, анаэробы и др.
Лактобактерии выполняют очень важную функцию: они защищают влагалище от внешних микроорганизмов, сдерживают чрезмерное размножение «соседей» и не дают им пуститься во все тяжкие.
Вагинальный эпителий – конструкция многослойная. Наподобие рогового слоя кожного эпидермиса, в самом нижнем слое зарождаются юные эпителиальные клетки, которые делятся, созревают, продвигаясь к верхним слоям, а затем слущиваются.
В эпителиальных клетках влагалища есть гликоген. Лактобактерии расщепляют его с образованием молочной кислоты. Это поддерживает кислую среду во влагалище на уровне 3,8-4,5, что защищает его от патогенных бактерий.
Отсюда понятно, почему нельзя использовать спринцевания раствором соды, которые так любят рекомендовать доктора. Сода защелачивает влагалище и провоцирует гинекологические проблемы.
Да и вообще любые спринцевания – это вред, т.к. вымывают полезные микробы, нарушают соотношение хороших и условно плохих бактерий. Хороших становится меньше, но свято место пусто не бывает, поэтому его заполняют те самые условно патогенные бактерии, которые только этого и ждали, чтобы начать размножаться.
К тому же сода сушит слизистую, а сухая слизистая ранима. Посему уменьшение симптомов после такого метода лечения – это затишье перед бурей. Молочница разыграется с новой силой, к грибам присоединятся другие малыши-плохиши. Разовьется бактериальный вагиноз.
При чем здесь первый день цикла?
Возможно, вы видели в назначениях врачей, что противогрибковые препараты при рецидивирующей молочнице назначаются в первый день месячных.
Знаете, почему?
Эпителий влагалища гормонозависим. Эстрогены помогают его клеткам накапливать гликоген и значит, расщеплять его с выделением молочной кислоты. А еще они обеспечивают сцепление лактобактерий с клетками вагинального эпителия.
Но в первые дни цикла эстрогенов мало.
В этот период во влагалище попадает большое количество разрушенных клеток эндометрия и клеток крови, и среда здесь смещается в щелочную сторону (pH увеличивается до 5,0-6,0).
Поэтому риск заболеть молочницей в начале менструального цикла возрастает.
Что провоцирует вульвовагинальный кандидоз?
Почему вагинальный кандидоз называется «молочницей»?
Потому что выделения при этом заболевании напоминают прокисшее молоко.
Но о симптоматике чуть дальше.
Итак, наиболее частые факторы, провоцирующие появление молочницы:
- Антибиотики. Они уничтожают не только вредные, но и полезные микробы, в том числе во влагалище, т.е. лактобактерии. Их становится меньше, они не могут выполнять свою защитную функцию, и грибы начинают усиленно размножаться.
- Беременность. При беременности вагинальный кандидоз возникает в 2-3 раза чаще.
Иногда молочница является маркером беременности, когда тест еще ничего не показывает, а грибок уже тут как тут!
Это объясняется, во-первых, физиологическим снижением иммунитета в этот период, дабы уменьшить активность иммунной системы, которая расценивает плод как инородное тело, которое нужно выдворить.
Во-вторых, происходят гормональные изменения, в результате которых гликогена в клетках влагалища становится слишком много, и это тоже плохо. Лактобактерии не успевают его расщепить, и он провоцирует размножение грибов.
- Нарушение правил гигиены. Это использование тампонов, которые, порой, находятся в интимном месте целый день, собирая на себя всех представителей вагинальной фауны. Сюда же отнесем чрезмерное увлечение антисептическими средствами, не предназначенными для интимной гигиены. Они подобно антибиотикам уничтожают всех подряд, не разбираясь, кто прав, кто виноват.
Имейте ввиду сами и говорите покупательницам, что тампоны нужно менять каждые 2 часа!
Некоторые гинекологи выступают не только против тампонов, но и против ежедневных прокладок, т.к. они нарушают доступ кислорода к интимному месту.
- Бассейны. Хлорированная вода сушит слизистую, что ведет прямиком к вагинальному дисбактериозу.
- Одежда и некоторые предметы туалета. Это узкие брюки, джинсы, которые жмут и трут в интимных местах, нарушая кровообращение и снижая местную защиту. То же относится к стрингам.
О путешествии микроорганизмов по стрингам из пункта К (кишечник) в пункт В (влагалище) мы уже с вами когда-то беседовали.
Добавим сюда трусы из синтетических материалов, которые задерживают тепло и влагу, из-за чего грибы растут, как после дождя. Так что долой кружевное сексуальное белье, да здравствуют старые добрые хэбэшечки! 
- Часто молочницу привозят из теплых стран. Во-первых, смена климата – это стресс для организма, в результате которого снижается иммунитет. Во-вторых, это означает повышенную влажность в интимном месте, если целый день находиться в мокром купальнике.
- Гипотиреоз. Как вы знаете, щитовидная железа регулирует функцию яичников. При ее гипофункции гормональные нарушения в репродуктивной системе обеспечены. Мало эстрогенов – мало гликогена в эпителии влагалища. Мало гликогена, лактобактериям нечего расщеплять. Нечего расщеплять – не образуется в нужном количестве молочная кислота. Не образуется молочная кислота – не поддерживается кислая среда во влагалище.
- Любовь к сладкому. Оказывается, грибы – ужасные сладкоежки. Поэтому во время лечения кандидоза врачи советуют отказаться от сладостей и мучного. По этой же причине молочница часто посещает диабетиков.
- Комбинированные гормональные контрацептивы. Они попали в этот черный список потому, что создают в женском организме более низкий уровень эстрогенов, чем природный.
- Эстрогенсодержащие гормональные препараты для ЗГТ. Здесь другая крайность: эстрогенов много, повышается уровень гликогена в клетках, он тянет на себя воду, слизистая разрыхляется, pH сдвигается в щелочную сторону. У 20% женщин изменяется толерантность к глюкозе.
- Глюкокортикостероиды, иммуносупрессоры – т.е. препараты, снижающие иммунитет.
Как проявляется молочница?
Узнать молочницу несложно.
Могут быть следующие жалобы:
- Зуд, жжение, дискомфорт в интимном месте, которые усиливаются в вечернее время.
- Белые творожистые выделения без запаха. В народе их называют «бели».
- Болезненность при половом контакте.
- Жжение при мочеиспускании.
Молочница встречается и у мужчин, и тогда на половом органе появляются белые налеты, краснота, отек. Остальные жалобы те же, что у женщин, но они менее выражены.
Для подтверждения диагноза кандидоза берут мазок, делают посев.
Какие формы молочницы существуют?
Выделяют 2 формы:
- Острый кандидоз. Протекает не более 2 мес.
- Хронический кандидоз. Длится более 2 мес.
Хронический кандидоз делят на 2 вида:
- Рецидивирующий – симптомы после лечения полностью уходят, но обострения бывают не менее 4 раз в год.
- Персистирующий – симптомы в той или иной степени присутствуют постоянно. После лечения несколько стихают.
Какие вопросы нужно задать покупателю?
Когда к вам обращаются с просьбой дать что-нибудь от молочницы, не нужно сразу предлагать антимикотик. Поговорите с покупательницей. С чего она взяла, что это молочница?
Вопросы могут быть такими:
- Этот диагноз поставил Вам врач?
- Как проявляется заболевание? Зуд, жжение, боли при мочеиспускании есть? Выделения какого характера? (интересуют цвет, консистенция). Белые, творожистые – это молочница. Если другие, то большой вопрос, что это такое. Возможно, ЗППП, и рекомендовать тот же Флуконазол бессмысленно.
- Это у Вас впервые, или уже были подобные симптомы? Если молочница уже была, выясните, как часто случаются обострения.
От выраженности симптоматики, частоты обострений зависит схема лечения Флуконазолом.
Сейчас кто-то из вас читает эти строки и думает:
— Ага, очередь в пол-аптеки, а я буду выделениями интересоваться?
Чтобы не смущать покупательницу и не смущаться самой, лучше выйти к ней в зал со словами: «Сейчас я к Вам выйду, мне нужно кое-что уточнить», далее, отведя ее в сторону, задаете ей эти вопросы, поскольку без этого Ваши рекомендации могут оказаться не совсем грамотными.
Общая схема лечения молочницы
Схема лечения зависит от нескольких факторов:
- Острый или хронический процесс?
- Только ли там молочница? Часто грибы объединяются с другими представителями условно-патогенной флоры, поэтому задача усложняется.
- Насколько яркая симптоматика?
- Есть ли сопутствующие заболевания?
Комплексное лечение молочницы включает:
- Системный антимикотик.
- Местный антимикотик.
- После курса лечения – влагалищный эубиотик для восстановления флоры влагалища.
- При хронической молочнице – иммуномодулятор.
Для системной терапии чаще всего используются Флуконазол и Итраконазол.
Схема лечения молочницы Флуконазолом
Схемы лечения Флуконазолом есть разные, но наиболее логичной мне представляется следующая:
- Необильные выделения, незначительные зуд и дискомфорт или впервые возникшая молочница:
Флуконазол 150 мг однократно и мужчине, и женщине.
- Зуд, жжение, дискомфорт, обильные выделения, 1-4 эпизода молочницы в год:
Женщина: Флуконазол 150 мг двукратно с интервалом 72 часа.
Мужчина: 150 мг однократно.
- Рецидивирующая молочница (более 4 эпизодов в год):
Женщина: 150 мг трехкратно с интервалом в 72 часа. Затем по 150 мг 1 раз в неделю 6 мес.
Мужчина: 150 мг однократно.
При неэффективности Флуконазола – к врачу обследоваться!
Если диагноз кандидоза подтвердится, врач может назначить, к примеру, Итраконазол по 200 мг 2 раза 1 день или по 200 мг 1 раз в день 3 дня.
Прочее
Воздействуем на грибы в месте их обитания
Для местного лечения, если по симптоматике это точно молочница, на мой взгляд, это должен быть монопрепарат: Пимафуцин, Ливарол, Залаин, Клотримазол, Гинезол 7, Гинофорт.
Для женщины чаще всего это свечи или вагинальные капсулы/таблетки, для мужчины – крем.
Продолжительность лечения для каждого препарата своя.
Средняя длительность применения крема у мужчины 7-10 дней.
Что касается комбинированных средств (Тержинан, Полижинакс, Клион Д и др.), то применять их при молочнице – это все равно что резать себе палец и одновременно мазать его йодом. Антигрибковым компонентом мы будем уничтожать грибок, а другими – полезных микробов, снижая при этом местный иммунитет, что само по себе является причиной молочницы.
Их обычно назначают при сочетанной грибково-бактериальной инфекции.
Вы спросите: а как же ее узнать?
Во-первых, бактериальная инфекция проявляется «цветными» выделениями (желтовато-зеленоватыми).
Во-вторых, неприятным запахом.
В-третьих, она может давать боли в животе, повышение температуры, ухудшение общего самочувствия.
И тогда, скорее всего, нужен внутрь Макмирор, Флагил или антибиотик широкого спектра действия. Плюс комбинированное местное средство типа Тержинана или Полижинакса.
Восстанавливаем микрофлору
А дальше после антимикотика нужно восстановить флору влагалища. В этом помогут Ацилакт, Лактожиналь, Экофемин, т.е. препараты, содержащие лактобактерии.
Информация к размышлению. В инструкции к подобным препаратам кандидоз значится в списке противопоказаний, но врачи в комплексном лечении молочницы их назначают. Как это понять?
Четких объяснений этому я не нашла. Более того, мнения на счет того, в какой среде лучше размножаются грибы Кандида, разделились: одни говорят, что в кислой (с чем я не согласна), другие — в щелочной. Если предположить, что они любят кислую среду, то как объяснить их существование в толстом кишечнике, где слабощелочная среда?
И все же: почему эти средства противопоказаны при кандидозе?
Полагаю, что во-первых, из-за вспомогательных веществ. Например, в препарате Ацилакт написано, что бактерии культивированы с добавлением сахарозо-молочной среды, а грибы, как вы теперь знаете, любят сладкое.
Во-вторых, на фоне кандидоза пораженные клетки эпителия влагалища содержат мало гликогена, поэтому лактобактериям не хватит питательного субстрата, и кандидоз только усугубится.
А вот после окончания противогрибковой терапии при отрицательных мазках на грибок эти препараты будут очень даже кстати.
А что думаете по этому поводу вы?
Разбираемся с иммунитетом
При рецидивирующем кандидозе врач может назначить Виферон, Генферон, Полиоксидоний в свечах и прочее.
Ухаживаем правильно
И еще в идеале, особенно, при рецидивирующей молочнице, хорошо использовать специальное средство для интимного ухода, которое будет поддерживать оптимальную среду во влагалище (например, Лактацид).
Другие советы покупателю
На время лечения:
- Используйте только х/б белье.
- Откажитесь от стрингов и обтягивающих брюк, джинсов.
- Исключите из питания сладкое, мучное.
- От половых контактов на этот период нужно воздержаться.
- Лечиться нужно обоим.
Почему часто лечение молочницы оказывается неэффективным?
Я нашла этому 5 причин:
- Женщина молчит, как партизан, и ничего не говорит мужу, регулярно отдавая ему супружеский долг сквозь боль и слезы. Это чистой воды мазохизм!
- Мужчина не хочет лечиться. Выгнать!

- Кандидоз вызван не Candida Albicans, что встречается чаще всего, а другим зверьем этой группы, на которого данный антимикотик не действует. В этом случае необходим посев вагинального отделяемого с определением чувствительности к антимикотикам. (Для информации: примерно 15 видов грибов Кандида могут вызвать молочницу).
- Женщина никогда не долечивается до конца по причине «все прошло» или «дорого». Возможно, у нее уже хроническая форма кандидоза, и нужны другие схемы лечения.
- Здесь вовсе не молочница или не только молочница, а бактериальный вагиноз или сочетанная грибково-бактериальная инфекция. Нужно обследоваться и лечиться другими препаратами.
Кстати, если у женщины есть сомнения в том, что это молочница, вы можете предложить ей ФрауТест Кандида.
Что можно при молочнице во время беременности?
Пимафуцин: свечи, таблетки. Остальное — все с какими-то оговорками.
![]()
Вот и все, что я хотела сказать вам сегодня.
Как вам понравилась эта статья, друзья? Если хотите что-то добавить, прокомментировать, задать вопросы, пишите в окошечке комментариев.
Буду признательна, если поделитесь ссылкой на статью со своими коллегами в соц. сетях. Кнопки находятся ниже.
Если Вы еще не являетесь подписчиком блога, Вы можете стать им прямо сейчас. Для этого нужно заполнить форму подписки на блоге, которая есть в конце каждой статьи и в правой колонке. Если что-то непонятно, вот здесь инструкция. Через несколько минут после подписки Вы получите на почту ценные шпаргалки для работы.
Если вдруг письма нет, проверьте, пожалуйста, папку «спам». Возможно, оно попало туда. Если и там нет, пишите.
А я с вами прощаюсь до новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
Источник
10.01.2017
 Системный кандидоз (диссеминированный) развивается на фоне снижения клеточного иммунитета из-за вторичного иммунодефицита. Иммунитет может быть снижен из-за злокачественных опухолей, лечением иммунодепрессантами, цитостатиками, антибиотиками и гормональными препаратами.
Системный кандидоз (диссеминированный) развивается на фоне снижения клеточного иммунитета из-за вторичного иммунодефицита. Иммунитет может быть снижен из-за злокачественных опухолей, лечением иммунодепрессантами, цитостатиками, антибиотиками и гормональными препаратами.
Висцеральный кандидоз вызывают грибки Candida albicans. Они начинают размножаться из очага инфекции гематогенным способом или попадают к человеку во время медицинских манипуляций (причиной становится прием наркотиков внутривенно).
Попадая в кровь человека, споры грибка распределяются по организму, локализуясь в органах, где иммунитет слаб. За последнее время заболевание диагностируют в связи с частым применением антибактериальных медикаментов в лечении сложных болезней. Это снижает местный иммунитет, давая инфекциям простор для размножения.
Причины висцерального кандидоза
У здорового человека заболевание не развивается, поскольку иммунная система справляется с грибками Кандида.
Молочница — сигнал того, что в организме происходит сбой, если разговор идет про системный кандидоз. В этом случае нужно записаться на прием к иммунологу, эндокринологу и специалистам узких областей медицины, чтобы выявить нарушения в организме.
Провоцирующими факторами, вызывающими висцеральный кандидоз, становятся:
- длительный прием антибиотиков;
- прием иммунодепрессантов, цитостатиков, гормональных средств;
- ВИЧ, иммунодефицит;
- туберкулез, лейкоз, рак и серьезные болезни.
Здоровый человек может заболеть системным кандидозом, если в кровь инфекция попадет через грязную иглу, катетер и медицинские приспособления, вместе с наркотиками, которые вводят внутривенно. Также грибок может попасть в кровь через открытую травму, глубокую рану, ожог. Логично предположить, как не допустить заболевание или свести риск его развития к минимуму.
Симптомы системного кандидоза
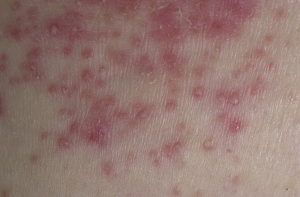
Для системного кандидоза характерно поражение кожных покровов, систем и органов человеческого организма. Кожное проявление встречается не часто, но благодаря ему болезнь можно диагностировать на ранней стадии. Высыпания бывают разными: единичными и многочисленными.
Локализуется сыпь на конечностях либо в одном очаге на туловище. Сыпь отмечается в виде папул диаметром до 1 см, по центру цвет бледнее, чем по краям. При тяжелом течении заболевания сыпь покрывает все тело. С течением времени содержимое папул становится геморрагическим. На фоне сыпи наблюдается боль в мышцах, повышение температуры, конъюнктивит.
Если развивается кандидоз пищевода, это характеризуется дисфагией, появлением белых частиц в каловых массах. Инфекция редко поражает кишечник и желудок, но если это происходит, ситуация чревата кровотечением и перитонитом, что приводит к фатальным последствиям.
Если развивается кандидоз дыхательных путей, пациент страдает от одышки и кашля, диагностируют кандидозный бронхит (пневмонию).
Если поражены почки и мочевой пузырь, кандидоз характеризуется болью, отдающей в поясницу и надлобковую часть. Кандидоз поражает глаза и ЛОР-органы.
Если грибки Кандида попадают в кровь, врачи называют это состояние кандидозной септицемией, для которой характерно:
- высокая температура;
- шок;
- ДВС-синдром;
- олигурия;
- острая печеночная недостаточность.
Как диагностируют системный кандидоз?
 Грибки Кандида являются постоянными жителями нашей микрофлоры, нужно понимать, какое количество их на коже, во влагалище, кале и моче является нормой, а когда можно говорить о наличии патологии.
Грибки Кандида являются постоянными жителями нашей микрофлоры, нужно понимать, какое количество их на коже, во влагалище, кале и моче является нормой, а когда можно говорить о наличии патологии.
Наличие грибков – не повод говорить о развитии заболевания. Врач должен оценить концентрацию грибков, взять анализ, определяющий нити псевдомицелия. По результатам анализа можно говорить о жизнедеятельности грибков Кандида. Чтобы подтвердить диагноз, врач анализирует анамнез и все жалобы пациента, проводит гистологию тканей. Возбудители выявляются в спинномозговой жидкости, крови, биоптате органов, перикардиальной жидкости.
Лечение кандидоза иммунотропными препаратами
Первое из положений многоэтапной программы лечения системного кандидоза заключается в назначении иммунотропных препаратов. Это связано с тем, что примерно у 60% пациентов с хроническим кандидозом наблюдаются нарушения в клеточном иммунитете. Это сниженный хемотаксис микрофагов, моноцитов, дефектная функция нейтрофилов. Чтобы начать лечение системного кандидоза назначают стимуляторы защитных функций – метилурацил, глицирам, пентоксил, а с ними стимуляторы макрофагов и моноцитов (вакцину БЦЖ, нуклеинат натрия).
Рекомендуются к приему средства, способные активировать Т-звено иммунитета. Это левамизол, спленин, тималин, тимоген, интерлейкин-2. Назначение таких препаратов контролируется иммунограммами. Важно подобрать способ иммунотерапии. Они бывают восстановительными и заместительными. Первые включают в себя трансплантацию иммунокомпетентных тканей, вторые – введение плазмы крови, иммуноглобулинов.
Лечение висцерального кандидоза витаминами
По определенным показаниям для пациентов с диагнозом системный кандидоз лечение предусматривает прием витаминов (С, Е, А, В12), биостимуляторов, антиоксидантов и препаратов детоксирующего действия. Благодаря такой терапии снижается токсичность от антимикотических препаратов, улучшается метаболизм. Некоторые врачи не считают нужным назначать витамины, поскольку считают, что ими питаются и патогенные микроорганизмы.
Витаминотерапия вводится в курс лечения системного кандидоза в больших дозах на фоне адекватного рациона питания (свежая печень, пивные и хлебные дрожжи). Целесообразным считается прием фитопрепаратов, имеющих иммуномодулирующее действие.
Параллельно назначают пероральные полиэнзимные средства (мульсал, вобэнзим), способные оказывать противовоспалительное, фибринолитическое, нормализующее иммунитет действие. Это повышает местную концентрацию антибиотиков в тканях, стимулирует фагоцитоз, вывод токсических метаболитов.
Синдромный принцип лечения
 Терапия больных висцеральным кандидозом ведется по синдромному принципу с учетом локализации процесса, тяжести течения болезни, основных нарушений в работе органов.
Терапия больных висцеральным кандидозом ведется по синдромному принципу с учетом локализации процесса, тяжести течения болезни, основных нарушений в работе органов.
При аллергических проявлениях на фоне кандидоза легких в виде астматоидного бронхита назначают десенсибилизирующее лечение, в том числе кортикостероиды. Если диагностирован кандидоз ЖКТ, к лечению подключают гепатопротекторы, спазмолитики, эубиотики и нормализаторы кислото-секретообразующей функции желудка.
Коррекция болезней при системном кандидозе
Курс лечения при системном (висцеральном) кандидозе нацелен не только на избавление от грибков, но и на коррекцию сопутствующих / фоновых болезней. По необходимости лечат патологии ЖКТ, почек и печени, урогенитальных органов, устраняют сбои в эндокринной системе. Сначала врачи пытаются установить причины заболевания, его патологические основы. После становится возможным определение режима лечения и подходящих средств, с учетом состояния больного.
Меры профилактики нацелены на нормализацию работу иммунной системы, повышение защитных сил организма. Нужно вовремя проходить медицинские обследования, позволяющие определить системный кандидоз и прочие заболевания в начале их развития. Обследоваться должны беременные женщины и груднички, у малышей кандидоз способен переходить в генерализованную форму, что скажется на развитии и на жизнеспособности ребенка.
Источник
