Симптомы молочницы вагинального кандидоза
Вагинальный кандидоз – заболевание, вызванное дрожжеподобными грибками кандида, которые считаются условно-патогенными и есть в организме любого человека. При сильной иммунной системе бактерии не могут активизироваться, но любые провоцирующие факторы становятся сигналом для их роста и атаки слизистой урогенитальных путей. В народе патология называется молочницей, чаще встречается у женщин и может переходить в хроническую форму, даже при лечении медикаментами.
Причины вагинального кандидоза
Среди основных причин, по которым начинают активироваться и развиваться грибы кандида выделяют:
- Употребление медикаментов, которые угнетают иммунную систему. К ним относят антибиотики, цитостатики и кортикостероиды.
- Болезни, протекающие в хронической фазе, которые вызывают ослабевание защитных свойств иммунной системы. Основные проблемы скрываются в болезнях почек, печени, кариесе, тонзиллите или заболеваниях, передающихся половыми путями.
- Нехватка витаминов в организме.
- Гормональные изменения вызваны диабетом, болезнями щитовидной железы, климаксом, месячными или лишним весом.
- Период беременности.
- Использование гормональных средств контрацепции.
- Дисбактериоз ЖКТ.
- Переохлаждение или перегрев организма, частая перемена часового пояса и климата.
- Стрессовые ситуации.
- Частое спринцевание, которое губительно отражается на полезной флоре.
- Несоблюдение правил гигиены или использование средств, которые могут раздражать кожный покров.
- Использование тесного синтетического белья.
Молочница часто появляется у женщин на фоне беременности по причине физиологической перестройки организма и подавления защиты иммунной системы.
Факторы риска
Основные факторы, которые способствуют развитию патологии:
- Внешние. Размножение бактерий появляется по причине изменений климата и температуры, повреждений кожного покрова, влияния химических или гигиенических средств, которые вымывают полезную флору.
- Внутренние. Заболевание вызвано нарушением обменных процессов, воспалениями, сбоями работы эндокринной системы или гормональными нарушениями.
Кроме общепринятых факторов выделяют несколько причин, которые могут вызвать развитие микроорганизмов. В группу риска попадают следующие категории людей:
- Те, кто принимает антибиотики и другие мощные препараты, которые уничтожают полезные бактерии во влагалище и приводят к размножению бактерий.
- Женщины, в организме которых увеличен уровень эстрогенов, поскольку из-за такого гормона дрожжевидные бактерии быстро развиваются. Чаще проблема появляется у беременных, которые используют гормональные препараты без назначения доктора.
- Пациенты с неконтролируемым диабетом, которые не могут нормально следить за уровнем сахара.
- Больные с ослабленной иммунной системой на фоне заболеваний, передающихся половым путем.
Молочница проходит в нескольких формах, доктора выделяют, что при легком течении пациенты не замечают появление проблемы, а организм сам в состоянии справиться с микроорганизмами, после чего состояние быстро нормализуется. Если признаки болезни начинают проявляться и доставляют дискомфорт, обязательно нужно обратиться в медицинское учреждение, сдать анализы, чтобы понять, чем лечить вагинальный кандидоз.
Молочница в медицине не считается серьезной патологией, а лечение зачастую легкое и быстрое, но если игнорировать симптомы или полностью отказаться от терапии, возникает ряд серьезных последствий. Основные осложнения:
- Поражение слизистой половых органов, которое приводит к вторичному инфицированию.
- Переход инфекции на почки.
- Появление постоянных болей во время интимной близости.
- Хронизация болезни, которая вызывает усиленный рост микроорганизмов и соединительных тканей, есть риски начала спаечных процессов, рубцов и бесплодия.
Отказываясь от терапии возможно развитие аднексита, эндометрита или сальпингита, после чего патология не поддается лечению.
Симптомы молочницы
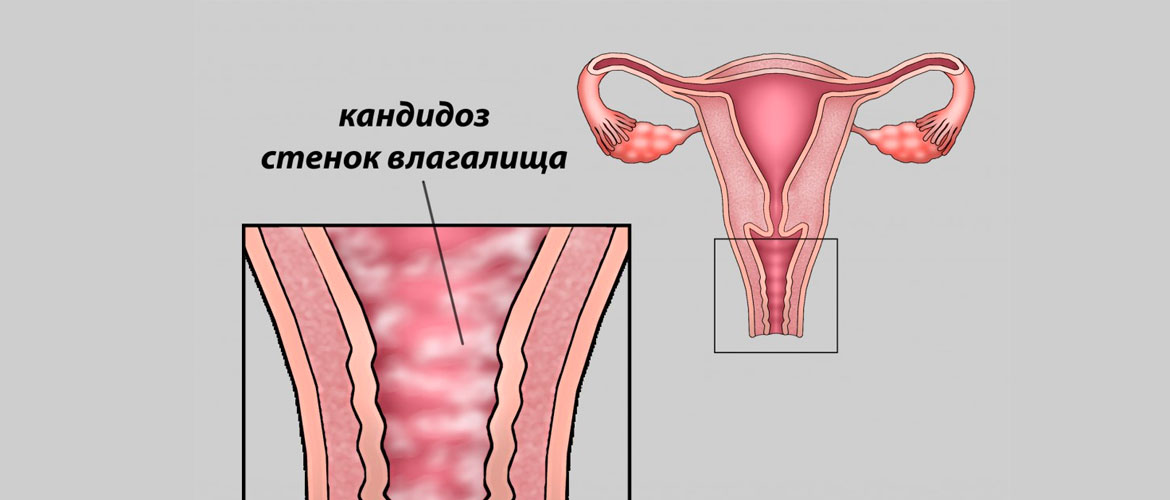
Признаки молочницы сложно спутать с иными инфекционными патологиями. При болезни появляются белые выделения на внешних половых органах, подобны творожной массе. До начала такого симптома у женщин возможно развитие зуда, который становится интенсивнее после гигиенических процедур и на вечер. В зависимости от формы течения признаки будут отличаться.
Острый вагинальный кандидоз характеризуется воспалением слизистой влагалища, длительность течения составляет до 2 месяцев, а пациенты ощущают следующие симптомы:
- Творожные выделения разной интенсивности из влагалища.
- Жжение и зуд, который не проход и усиливается после оттока мочи, интимной близости или во время менструации.
- Учащается мочеиспускание, а во время самого процесса появляется боль.
- Визуально заметна отечность и краснота тканей.
Через 2 месяца бездействий, болезнь переходит в хроническую форму и начинает рецидивировать время от времени. При хронизации симптомы будут слабее или вовсе незаметны. Основные признаки хронической молочницы:
- Белые жидкие выделения, не имеющие специфического запаха.
- Атрофия слизистой влагалища.
- Легкий зуд, который усиливается при переохлаждении организма или интимной близости.
Если хроническая форма обостряется, то появляются все симптомы, характерны для острого протекания.
Вагинальный кандидоз и беременность
Во время беременности у женщин повышается риск развития патологии по причине перестройки гормонального фона. Согласно статистическим данным у беременных молочница встречается в 4 раза чаще, чем у других женщин. В таком случае повышается риск заражения плода еще в утробе, хотя на практике это случается очень редко.
Грибы кандида могут попадать в рот ребенка, поражая его пищевод и другие внутренние органы, что приводит к угрозе жизни. Даже если удалось избежать заражения плода, высока вероятность инфицирования при родах, когда он будет проходить по родовым путям.
Сама беременность при развитом вагинальном кандидозе возможна, кроме того, женщины могут не ощущать никаких патологических признаков. Циклы не меняются, а репродуктивная система работает в обычном режиме. На зачатие влияет исключительно флора во влагалище, в которой сперматозоиду нет условий для выживания. Данная проблема характерна для женщин с хроническим течением патологии.
Чаще при беременности молочница проходит в острой фазе и сопровождается зудом, творожными выделениями. Обильное поражение влагалища может вызывать попадание инфекции в матку и глубже. При любом подозрении на заболевание стоит обратиться к доктору для проведения диагностики и терапии на ранних стадиях.
Способы диагностики
Для диагностики нужно обратиться к гинекологу. Изначально врач собирает все жалобы и симптомы у пациентов, определяет давность характерных признаков и проводит визуальный осмотр. Зачастую для определения типичных форм патологии, сложностей не возникает.
Во время осмотра гинеколог может увидеть измененную и отекшую слизистую. В самом начале воспалительного процесса на ней появляется белый налет и плотные спайки. После удаления их остается небольшая эрозия, которая может слегка кровоточить. Чем позднее обнаружено заболевание, тем проще удаляется налет, а последствий от процедуры почти не возникает.
Основной метод диагностирования – мазок и его дальнейшее исследование. Для этого проводят забор слизи со стенок влагалища при помощи тампона, после чего она передается в лабораторию, где под микроскопом изучается биоматериал.
Вторым важным методом будет бактериологическое исследование, при котором материал помещается в питательную среду для быстрого роста колоний. Всего за несколько дней они вырастают и можно определить вид грибов, их количество и восприимчивость к медикаментам. В дополнение для диагностики используют следующие методы:
- ПЦР-диагностика для определения второстепенных болезней, передающихся половым путем.
- Анализ крови на сахар и гормоны.
- Анализ кала на дисбактериоз и гельминты.
По результатам обследования врачи назначают корректную терапию, которая за короткие сроки избавит от патогенных бактерий и нормализует микрофлору.
Лечение вагинального кандидоза
Когда определены причины, доктор установил точный диагноз по результатам исследований, только тогда разрабатывается персональный план терапии. Врач определяется, чем лечить вагинальный кандидоз, исходя из его формы. За основу всегда берутся антибактериальные лекарства, которые помогут остановить развитие и рост патогенных организмов. В дополнение лечатся второстепенные болезни и купируются провоцирующие факторы.
В самом начале терапии при раннем обращении к доктору, эффективными оказываются локальные препараты в виде мазей, свечей или вагинальных таблеток.
Таблетки для приема внутрь назначаются в том случае, когда местные препараты не дают результатов, а само заболевание обнаружено на поздних стадиях или молочница переходит в хроническую форму. Эффект от медикаментов стойкий, а для терапии назначают:
- Имидазолы – в группу входят препараты Овулум, Канестен или Ороназол.
- Полиены – фармакологическая категория включает лекарства Леворин и Нистатин.
- Триазолы – среди эффективных препаратов выделяют Флюкостат, Дифлюкан или Микосист.
Мази против дрожжевидных бактерий обладают некоторыми достоинствами, которых нет у других форм препаратов:
- Наружное использование, которое быстро купирует зуд, жжение, боли и снимает отечность.
- Первые результаты появляются через несколько минут.
- Легкость применения.
Лучше всего зарекомендовали себя мази с микостатическим действием, которых очень много в аптеках. Определить конкретно, чем лечить вагинальный кандидоз может только доктор. С его помощью подбираются оптимальные мази, указывается курс лечения и частота нанесения. Зачастую назначают:
- Кетоконазол;
- Нистатин;
- Клотримазол;
- Пимафуцин.

Распространенным видом лекарства считаются вагинальные свечи от молочницы. Они устанавливаются в самый очаг воспалительного процесса, помогают даже при активном размножении бактерий, обеспечивая быстрые результаты. Для терапии используют самые новые противогрибковые суппозитории, после их применения пациентки ощущают улучшение спустя 20-30 минут. Главное достоинство – минимальное количество противопоказаний и почти не возникают побочные эффекты. Для быстрого улучшения состояния используются следующие свечи:
- Ливарол;
- Бетадин;
- Залаин.
Высокую эффективность демонстрируют вагинальные таблетки. От свечей они отличаются формой и концентрацией активных компонентов. Применение и действие аналогичное, а среди самых популярных препаратов выделяют:
- Кандид-В6;
- Кандибене;
- Ломексин;
- Тержинан;
- Изоконазол.
Для быстрого лечения используется комплексный подход. В некоторых случаях подойдут народные средства, но врачи не дают однозначного ответа по эффективности терапии. Лечение нетрадиционной медициной возможно, но оно оказывает только симптоматическое действие. Гинекологи рекомендуют пользоваться следующими рецептами:
- Настой календулы. Нужно на 1 ч.л. цвета добавить 200 мл воды и варить на слабом огне под крышкой 15 минут. Настоять 1 час, процедить и пить 2 раза в день. Отвар подходит для спринцевания.
- Настой можжевельника. На 15 грамм плодов добавить стакан кипятка, настоять 4 часа, а после процеживания пить по 1 ст.л. 3 раза в сутки.
- Настой на корнях полыни. Для приготовления измельчить 20 грамм корня и добавить 200 мл кипятка. Оставить настояться 4 часа, принимать лекарство внутрь по 1 ст.л. 3 раза в сутки.
Любые описанные рецепты разрешается использовать только после консультации с доктором. Самостоятельно лечить молочницу запрещается, чтобы исключить побочные эффекты и осложнения.
Выше описаны общие правила терапии, но для конкретной формы болезни методика будет отличаться. В случае не осложненного протекания молочницы со слабыми признаками врачи используют следующую тактику:
- Назначается краткий курс противогрибковой терапии при помощи Клотримазола, Миконазола или Бутоконазола. Препараты используют в виде таблеток или локальных средств. Курс лечения определяется индивидуально от 1 до 7 дней. В качестве побочных эффектов возможно легкое раздражение и жжение.
- Однократно назначают пероральное употребление Флуконазола, а при сильной симптоматике препарат используется в двойной дозировке, между приемами делается промежуток 3 дня.
- В дополнение потребуется наносить крем или применять свечи, которые продаются без рецептов. Многие из них разрешаются во время беременности, они не представляют угрозы для матери и плода. Лечение ими проводится до недели. Если признаки болезни сохраняются или появляются повторно, через 2 месяца, то проводится еще одна диагностика, корректируется схема терапии.

В случае появления осложнений и вторичном заражении влагалища применяется иная схема:
- Назначается длительный курс вагинальных препаратов, который длится 1-2 недели. Для этого подходит Азол, он эффективно подавляет развитие грибка. Препарат выпускается в виде суппозиториев, мази и таблеток.
- Для перорального приема назначают 2-3 дозы Флуконазола с одновременным использованием вагинальных препаратов. Такая тактика не рекомендуется беременным женщинам.
- В качестве профилактики врачи прописывают регулярное употребление Флуконазола по разу в неделю в течение полугода. Это исключает рецидивы болезни. Подобная схема используется только после полного восстановления и 2-недельного лечения.
Если у интимного партнера появляются симптомы молочницы, то ему тоже нужно обратиться к урологу для определения схемы терапии. Проходя курс лечения надо воздержаться от половой связи.
Во время восстановления важно соблюдать правильное питание, которое помогает быстрее нормализовать флору. Суть диеты заключается в том, чтобы не давать пищу для грибов в виде сахара и углеводов. На время лечения из меню надо убрать все виды сладостей, сдобу, мед и спиртное, отказаться от соков. Вместе с этим рацион дополнить белковыми продуктами. Отлично подойдут мясные и рыбные блюда в отварном, паровом или запеченном виде. Среди овощей допускается употребление огурцов, фасоли, помидоров и капусты.
Грибы кандида – условно-патогенные бактерии, которые есть во флоре у любой женщине, но не вызывают заболевание. Полностью избавиться от микроорганизмов невозможно, но нужно следить за образом жизни, чтобы не допускать развитие и рост грибка.
Способы профилактики
Зная, чем лечить вагинальный кандидоз, необходимо понимать основные правила профилактики, которые помогут не допустить развитие роста грибов кандида:
- Постоянно следить за чистотой и сухостью в районе гениталий.
- Во время гигиены применять вещества, предназначенные для интимной зоны.
- Не пользоваться спреями или пенками для ванной, выбирать натуральные порошки для стирки.
- Любые отбеливатели для стирки способны негативно влиять на флору влагалища.
- Исключить спринцевание.
- Во время лечения антибиотиками обязательно пить лактобактерии.
- Использовать средства контрацепции во время интимной близости, особенно с новыми партнерами.
- Исключить использование синтетического нижнего белья и тесной одежды.
- При диабете следить за уровнем сахара в крови.
Очень важно правильно питаться, особенно когда проводиться лечение молочницы. Развитие грибов существенно усиливается, если в рационе содержится много сахара, кофеина и спиртного. Любому человеку нужно постоянно следить за иммунной системой, поэтому надо принимать витамины для коррекции иммунитета. Для профилактики болезней проводить осмотр у гинеколога по 2 раза в год.
ТОП-5 проверенных клиник венерологии
- МедЦентрСервис (18 филиалов)
8 (495) 324-88-22- СМ-Клиника (13 филиалов)
8 (495) 292-63-14- Бест Клиник (3 филиала)
8 (495) 023-33-00- Академия здоровья
8 (495) 162-57-77- Платный медцентр дерматологии и венерологии
8 (495) 532-66-57
Источники
- https://ginekolog-i-ya.ru/vaginalnyj-kandidoz.html
- https://medportal.ru/enc/gynaecology/candidosis/3/
- https://www.diagnos.ru/diseases/ginec/vaginalnyj_kandidoz_prichiny_simptomy_lechenie
- https://womanadvice.ru/vaginalnyy-kandidoz-prichiny-i-lechenie-molochnicy-u-zhenshchin
- https://klinika.k31.ru/napravleniya/ginekologija/vaginalnyj-kandidoz-molochnitsa-simptomy-lechenie-prichiny/
Источник
Кандидоз или молочница на сегодняшний день считается распространенным заболеванием и вопросы о том, какие причины его возникновения и особенности лечения этой крайне неприятной патологии часто беспокоят женщин независимо от возраста и социального статуса. Кроме этого девочки дошкольного возраста сильно подвержены к развитию грибковых заболеваний половых органов. Это связано с отсутствием молочнокислых бактерий, которые поддерживают оптимальный баланс между условно патогенными и положительной микрофлорой влагалища.
Важным фактором возникновения молочницы в подростковом возрасте считается длительный функциональный гормональный дисбаланс, который в сочетании с другими провоцирующими агентами:
- длительным приемом антибиотиков;
- развитием инфекционных заболеваний;
- стойким снижением иммунитета;
- длительным стрессом или эмоциональным перенапряжением;
- неправильное питание;
- нарушение правил гигиены
вызывают нарушение качественного и количественного состояния микрофлоры влагалища и возникновение молочницы.
Важно понимать, что при появлении первых симптомов заболевания необходимо обратиться к специалисту.
Молочница считается крайне сложной и непредсказуемой патологией, которая при неправильным лечении (чаще самостоятельном) или при его длительном отсутствии у 30% пациенток в любом возрасте переходит в хроническую или постоянно рецидивирующую форму.
Также важно знать, что правильное и адекватное лечение кандидоза заключается не только в применении антигрибковых препаратов, но и полном устранении всех провоцирующих развитие молочницы факторов.
Именно они считаются основными причинами развития заболевания.
Причины
Непосредственной причиной возникновения заболевания является возбудитель воспалительного процесса дрожжеподобный грибок Candida albicans.
Это нормальный обитатель микрофлоры любого полого органа (кишечника, полости рта и влагалища).
Он присутствует в норме у каждого здорового человека на многослойном плоском эпителии и при отсутствии провоцирующих факторов клетки иммунной системы полностью контролируют:
- численность грибов;
- их размножение.
Поэтому большинство специалистов считают молочницу – патологическим процессом, возникшим в результате дисбаланса в микрофлоре влагалища, а не инфекционным заболеванием.
Главным провоцирующим фактором, вызывающим развитие молочницы считается снижение общей или местной иммунологической реактивности:
- при переохлаждении;
- при частых переутомлениях;
- при длительном стрессе;
- после перенесенных вирусных и бактериальных инфекций;
- при неправильном питании и отсутствии в пище определенных витаминов и микроэлементов;
- на фоне длительного или бесконтрольного приема антибактериальных препаратов и сульфаниламидов;
- при тяжелых соматических или инфекционных заболеваниях, вызывающих стойкое снижение иммунитета (системные заболевания, туберкулез, гепатит, инфекционный мононуклеоз);
- при иммунодефицитных состояниях, в том числе и врожденных;
- при приеме определенных лекарственных средств (глюкокортикостериоиды, цитостатики);
- и других причинах, провоцирующих снижение иммунологической реактивности.
Также важным фактором, активизирующим размножение грибков рода Candida, является гормональный дисбаланс в организме.
К факторам, которые могут его спровоцировать относятся:
- физиологические или переходящие изменения гормонального статуса (пубертатный период, беременность и ежемесячные гормональные колебания, связанные с менструальным циклом);
- наличием гинекологической патологии (киста яичника, полипы эндометрия, эндометриоз);
- эндокринные заболевания;
- нейроэндокринные патологии, неврозы, депрессии, которые вызывают стойкие дисгормональные изменения;
- другими причинами нарушения продукции или выделения гормонов.
Часто молочница возникает в период беременности и сразу после родов – об этом должны знать молодые мамы.
Кроме этого необходимо знать, что дисгормональные нарушения может спровоцировать длительный прием оральных контрацептивов у женщин зрелого возраста
Наиболее высокий риск возникновения молочницы наблюдается при сочетании этих двух основных аспектов: снижение иммунитета и гормональный дисбаланс.
К предрасполагающим факторам развития молочницы специалисты относят:
- нарушение личной гигиены, редкая смена и/или неправильное использование гигиенических прокладок;
- частое или постоянное ношение тесного синтетического белья;
- наличие скрытых хронических инфекций;
- длительные или частые «профилактические» спринцевания даже лекарственными травами, способствующие вымыванию положительных бактерий и изменению относительного постоянства нормальной микрофлоры влагалища;
- кандидоз кишечника и/или дисбактериоз (происходит постоянное контактное заражение грибами).
Поэтому основой лечения молочницы у женщин и девочек-подростков считается определение и по возможности полное устранение предрасполагающих и провоцирующих факторов и правильный выбор лекарства с соблюдением доз и длительности его применения.
Симптомы и диагностика
Чтобы лечение молочницы в любом возрасте было максимально эффективным нужно знать одно – успешная терапия возможна только в случае своевременного обращения за консультацией к специалисту (гинекологу).
Кроме этого важно знать, что проявления молочницы могут быть первыми признаками:
- сахарного диабета;
- гинекологических заболеваний;
- скрытых половых инфекций.
Поэтому обязательно нужен осмотр гинеколога, который проанализирует симптомы и назначит дополнительные исследования для уточнения диагноза – не стоит искать ответы на свои вопросы и тем более начинать лечение кандидоза различными даже самыми «лучшими» и дорогостоящими препаратами.
Очень часто именно самолечение заводит в тесный угол – неправильное применение антимикотических препаратов или неверный выбор лекарства приводит к привыканию грибков к лекарству, превращение их в устойчивые формы, которые невозможно излечить длительное время.
При своевременном обращении и соблюдении всех рекомендаций лечащего врача – пациентка быстро избавляется от этого неприятного заболевания.
И еще – в этом нет ничего страшного и постыдного, но неправильное лечение в итоге сказывается на дальнейшей жизни женщины и возможности иметь здоровых детей. Об этом нужно, прежде всего, задуматься подросткам и молодым девушкам – при появлении любых «плохих» симптомов сразу нужно поговорить с мамой или обратиться к гинекологу.
Характерные признаки молочницы:
- творожистые выделения из половых органов в виде слизи с белыми включениями (комочками) без запаха или с кисловатым «кефирным» запахом;
- появление зуда и жжения в области наружных половых органов и во влагалище;
- гиперемия (покраснение) и отек наружных половых органов (больших и малых половых губ), которые со временем распространяются до анального отверстия;
- стойкий дискомфорт и боль во время полового акта (у взрослых женщин).
Но часто кандидозный вульвовагинит имеет стертое (скрытое) течение и болезнь может проявляться только одним из этих признаков – в большинстве случаев это стойкий дискомфорт в виде жжения или зуд.
Диагностика молочницы
Первым шагом в уточнении диагноза является подробный анализ жалоб и уточнение анамнеза (развития) заболевания.
Затем проводиться общий осмотр или гинекологический осмотр пациентки (после начала половой жизни) с обязательным забором мазка из слизистой влагалища и шейки матки.
Подросткам не стоит бояться консультации гинеколога:
- если вы девственница доктор только возьмет необходимые мазки и не станет смотреть гинекологически – это необходимо для исключения или подтверждения диагноза и назначения правильного лечения;
- страшно только первый раз, пока не знаешь, что ждет за этой дверью, а в дальнейшем это не принесет психологического дискомфорта, тем более, что осмотр проводит в большинстве случаев детский гинеколог – нужно просто настроиться и сделать;
- поддержка мамы или другой близкой женщины крайне важна – сначала нужно обсудить свои жалобы с ней, а затем уже обращаться к специалисту, тем более, что до определенного возраста консультация проводится только в присутствии законного представителя ребенка.
Кроме этого нужно знать, что в большинстве случаев эта болезнь развивается по независящим от нас причинам и в этом нет ничего страшного или стыдного.
Также для уточнения диагноза кандидозного вульвовагинита проводится бактериальный посев мазка из влагалища на питательную среду.
На основании этого обследования назначается этиотропная терапия, направленная на полное и целенаправленное уничтожение возбудителя болезни.
При этом также проводится дополнительная диагностика наличия:
- скрытых инфекций;
- гинекологических заболеваний;
- обострений соматических или инфекционных заболеваний;
- патологии нервной и эндокринной системы.
Лечение молочницы
Молочница имеет достаточно специфические симптомы. Поэтому многие пациентки независимо от возраста, обнаруживая у себя эти проявления, начинают лечение самостоятельно, что недопустимо и приводит к затяжному течению заболевания или провоцирует его повторные рецидивы.
Не ищите вопросы в интернете – никто заочно не сможет подтвердить или исключить эту патологию + необходимо определять ее причины, а это можно сделать только после доверительного разговора с врачом
Ранее обращение к специалисту, уточнение возбудителя инфекции и своевременное назначение комплексного лечения – это ответ на вопрос как вылечить молочницу в домашних условиях.
Наиболее важными аспектами в назначении лечения молочницы являются:
- определение факторов, спровоцировавших изменение микрофлоры влагалища и повышение активности дрожжеподобных грибков
- правильный выбор препарата, дозы и длительности его применения.
Кроме этого вместе с медикаментозной коррекцией обязательно назначаются:
- диета (ограничение сладостей, сдобы, сладких фруктов и соков, макаронных изделий, белый хлеб и любые продукты, содержащие дрожжи и крахмал);
- восстановление нормального состояния иммунной системы;
- нормализация микрофлоры влагалища и кишечника;
- терапия фоновых соматических заболеваний;
- санация очагов хронической инфекции, лечение скрытых половых инфекций, генитального герпеса и других вирусных болезней;
- нормализация гормональных изменений в организме и обменных нарушений.
Профилактика рецидивов
Профилактика рецидивов молочницы заключается в устранении всех предрасполагающих и провоцирующих факторов ее развития:
- укрепление иммунитета;
- устранение переутомлений, стрессов, переохлаждений;
- контроль и нормализация гормонального дисбаланса;
- соблюдение норм личной гигиены;
- полноценное питание;
- правильное применение антибиотиков и оральных контрацептивов;
- избегать излишних спринцеваний.
Родителям девочек мне бы хотелось сказать одно – очень часто, особенно в подростковом возрасте мы упускаем важные моменты доверительного общения с ребенком часто в силу изменения характера. Это происходит независимо от наших желаний, а в связи с происходящими изменениями в организме наших детей, которые часто пугают их и делают скрытными или наоборот чересчур вспыльчивыми. В таких случаях – мы взрослые женщины должны проявить понимание и не терять связи со своим ребенком.
Достаточно часто на форумах мне приходится видеть и самой отвечать на вопросы девочек-подростков, которые они должны задать близкой женщине. В большинстве случаев этого испуганные дети – наши дети.
И как часто в своей практике педиатра я встречаю запущенные случаи, которые в итоге приводят к серьезным проблемам в жизни женщины в дальнейшем и даже бесплодию.
Будьте внимательны к вашим уже «взрослым» детям – иногда просто общение может сделать больше, чем самый квалифицированный врач.
И еще на моем сайте вы можете задать любой волнующий вас вопрос – как мамы, так и девочки – я отвечу на все.
Источник
