Псевдомембранозный колит клинический случай
Авторы клинического разбора:
Корнеева Ольга Николаевна – кандидат медицинских наук, врач клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии Первого МГМУ им И.М. Сеченова
Ивашкин Владимир Трофимович – академик РАМН, профессор, заведующий кафедрой проведевтики внутренних болезней и директор клиники пропедевтики внутренних болезней, гастроэнтерологии и гепатологии Первого МГМУ им И.М. Сеченова.
В клинику обратился пожилой мужчина 62 лет с жалобами на жидкий стул до 8 раз в сутки, повышение температуры тела до 38-39С, боль в околопупочной области спастического характера, общую слабость и похудание на 7 кг в течение месяца.
Из анамнеза известно, что за 20 дней до момента поступления лечился в районной больнице по поводу бронхопневмонии. Проводилась антибиотикотерапия цефалоспорином III поколения. На фоне лечения пневмония разрешилась, и больной был выписан в удовлетворительном состоянии. Через 3 дня после окончания приема антибиотика отметил появление частого водянистого стула, появилась общая слабость. Пациент самостоятельно начал прием левомицетина и лоперамида. После чего наступило резкое ухудшение состояния – появилась лихорадка до 39С с ознобом, выраженная общая слабость, сохранялась диарея. Больной обратился к врачу поликлиники, где было рекомендовано исследование кала для исключения кишечных инфекций. Исследование кала на дизгруппу возбудителей кишечных инфекций не выявило. В связи с сохранением вышеперечисленных жалоб больной был госпитализирован в нашу клинику.
При объективном осмотре состояние средней тяжести, 38С, кожа и видимые слизистые бледные, язык сухой, живот увеличен в объеме за счет метеоризма, при пальпации умеренно болезненный по ходу толстой кишки.
Требовалось установить предварительный диагноз. Отрицательные результаты исследования кала на дизгруппу ставили под сомнение наличие кишечной инфекции, дебют воспалительных заболеваний кишечника у мужчины в 62 года представлялся маловероятным. Имеющиеся факторы риска антибиотикоассоциированного колита – прием антибиотиков, пожилой возраст, наличие сопутствующей патологии (ишемическая болезнь сердца, гипертоническая болезнь) свидетельствовали с высокой вероятностью о наличии антибиотикассоциированного колита, тяжелого течения (псевдомембранозный?).
Было начато обследование. В анализах крови обращали на себя внимание нормохромная железодефицитная анемия, лейкоцитоз со сдвигом лейкоцитарной формулы влево вплоть до миелоцитов, тромбоцитоз и ускорение СОЭ. Также выявлена гипонатриемия, гипоальбуминемия, снижение уровня железа, резкое повышение уровня С-реактивного белка, реакция кала на скрытую кровь с бензидином – положительная. При исследовании кала методом ИФА обнаружены токсины А и В C.difficile. Для исключения дилатации толстой кишки был сделан обзорный снимок брюшной полости в положении лежа – ширина петель в пределах нормы. При ультразвуковом исследовании брюшной полости обращало на себя внимание утолщение стенок толстой кишки до 10 мм. Утолщение стенок толстой кишки, сужение просвета кишки отмечалось и при компьютерной томографии органов брюшной полости.
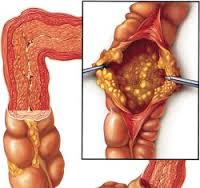
При сигмоскопии: аппарат введен в сигмовидную кишку, на осмотренных участках слизистая умеренно гиперемирована, с множественными белесоватыми включениями. Слизистая прямой кишки гиперемирована, отёчна. Заключение: антибиотикоассоциированный колит (псевдомембранозный). (Рис. 2).
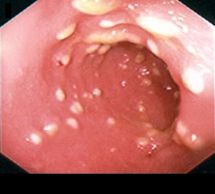
Рис. 2. Сигмоскопия
Морфологическая картина соответствовала псевдомембранозному колиту: выявлялся некроз эпителия, фибриновый выпот с нейтрофилами, типичные изъязвления слизистой напоминающие извержения вулкана, формирование псевдомембран (Рис.3).
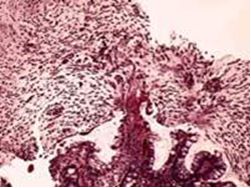
Рис. 3. Морфологическая картина псевдомембранозного колита
Таким образом, был установлен следующий клинический диагноз: Антибиотикоассоциированный колит, тяжелого течения (псевдомембранозный). Синдром нарушенного всасывания: железодефицитная анемия. Гипоальбуминемия.
Лечение больного включало регидратационную терапию, парентеральное питание, с дальнейшим переводом на энтеральное питание, метронидазолом 500 мг в/в каждые 6 ч, ванкомицином 250 мг 4 раза в сутки. Пробиотические препараты не назначались. На фоне лечения состояние больного улучшилось, нормализовалась температура тела, постепенно уменьшилась частота стула и общая слабость, больной прибавил в весе и был выписан в удовлетворительном состоянии.
Через 2 недели после выписки из стационара больному была назначена антибиотикотерапия после экстракции зуба, которая была прервана на 2-е сутки в связи с возникновением диареи. Больной обратился в нашу клинику. Был заподозрен рецидив C.difficile-ассоциированного колита, что было подтверждено обнаружением токсинов C.difficile в кале. Назначена терапия ванкомицином в начальной дозе 500 мг 2 раза в сутки с последующим постепенным снижением дозы в комбинации с пробиотическим препаратом Флорасан А по 1 капсуле 3 раза в день на 14 дней. Состояние больного быстро улучшилось, в течение 1 года наблюдения рецидивов диареи не отмечалось.
Пробиотические препараты (Флорасан А) оказывают отчетливый эффект в лечении антибиотикоассоциированного колита, что делает актуальным включение пробиотиков в схемы лечения. Важными элементами профилактики антибиотикоассоциированных поражений кишечника служат дифференцированное назначение антибиотиков под строгим и обязательным контролем врача, а также обязательное назначение пробиотиков одновременно с началом антибактериальной терапии.
Источник
Псевдомембранозный колит – это острое воспаление толстого кишечника, вызываемое условно патогенными клостридиями и возникающее на фоне приема антибиотиков или (реже) других лекарственных средств. Клинические проявления могут варьировать. Обычно выявляются боли в животе и продолжительная диарея в сочетании с признаками общей интоксикации. В тяжелых случаях возможны грубые повреждения кишечной стенки, выраженные расстройства обмена и летальный исход. Заболевание диагностируется на основании симптомов, данных осмотра, анализов крови и кала, эндоскопического исследования. Лечение – отмена антибиотика, диета, этиотропная терапия, коррекция обменных нарушений.
Общие сведения
Псевдомембранозный колит – тяжелое осложнение приема антибиотиков, реже лечения препаратами других групп, в результате которого у больного развивается специфический дисбактериоз, сопровождающийся воспалением толстого кишечника с образованием характерных пленок на слизистой оболочке. Дисбактериоз и воспаление слизистой вызывают анаэробные грамположительные бактерии Clostridium difficile. В тяжелых случаях псевдомембранозный колит сопровождается выраженной интоксикацией, повреждениями стенки кишечника вплоть до перфорации, общей дегидратацией и грубыми электролитными расстройствами, нередко – в сочетании нарушениями белкового обмена. Возможен летальный исход. Лечение осуществляют специалисты в области клинической проктологии и гастроэнтерологии.

Псевдомембранозный колит
Причины
Причиной псевдомембранозного колита является нарушение нормальной кишечной микрофлоры, сопровождающееся избыточным размножением условно патогенной бактерии Clostridium difficile. В подавляющем большинстве случаев дисбактериоз, предшествующий развитию псевдомембранозного колита, возникает на фоне приема антибиотиков, однако в отдельных случаях состав микрофлоры кишечника может меняться под влиянием цитостатиков, иммуносупрессоров и слабительных средств.
Чаще всего псевдомембранозный колит вызывают такие антибиотики, как клиндамицин, амоксициллин, ампициллин, линкомицин и препараты из группы цефалоспоринов. Реже псевдомембранозный колит развивается при приеме левомицетина, эритромицина, тетрациклина и пенициллина. Из-за подавления микробов-симбионтов в кишечнике начинают размножаться Clostridium difficile. Эти бактерии в небольшом количестве содержатся в ЖКТ примерно у 3% населения.
Размножающиеся клостридии выделяют токсические вещества, оказывающие негативное влияние на слизистую оболочку кишечника и вызывающие развитие псевдомембранозного колита. Некоторые антибиотики усиливают повреждающее действие токсинов, что еще больше усугубляет возникшие нарушения. Стенка кишечника теряет свои барьерные свойства и начинает интенсивно секретировать жидкость в просвет кишки. Токсичные соединения всасываются в организм, вызывая развитие интоксикации. Жидкость перемещается в просвет кишечника, развивается обезвоживание, возникают электролитные расстройства.
В тяжелых случаях у больных псевдомембранозным колитом выявляются нарушения белкового обмена. Страдает сердечно-сосудистая система. Возможно формирование токсического мегаколона и прободение стенки кишечника с излитием кишечного содержимого в брюшную полость. Причиной летального исхода при псевдомембранозном колите может стать перитонит, обусловленный инфицированием брюшной полости микроорганизмами, содержащимися в каловых массах, или обезвоживание и нарушение функций различных органов и систем в результате интоксикации и грубых обменных расстройств.
Псевдомембранозный колит может рассматриваться, как внутрибольничная инфекция. Болезнь часто развивается при лечении в стационарных условиях, особенно – при пребывании в одной палате с пациентами, страдающими данной патологией. Факторами, увеличивающими вероятность развития псевдомембранозного колита и одновременно усугубляющими его течение, являются пожилой возраст, декомпенсированные соматические заболевания, болезни ЖКТ, бесконтрольный прием антацидов, почечная недостаточность, злокачественные опухоли, иммунные нарушения (в том числе – при СПИДе), ослабление организма после обширных хирургических вмешательств, а также состояния различного генеза, требующие проведения интенсивной терапии.
Симптомы колита
Клиническая картина псевдомембранозного колита определяется тяжестью патологии. При легких формах наблюдаются поносы и схваткообразные боли в животе на фоне ухудшения общего состояния организма. Стул обильный, водянистый, возможно – с примесями слизи. Общая интоксикация при псевдомембранозном колите проявляется в виде повышения температуры тела, слабости, разбитости, головной боли, тошноты и рвоты. Выраженность диареи и интоксикационного синдрома могут различаться. Все признаки исчезают после отмены антибиотиков.
При тяжелой форме болезни и псевдомембранозном колите средней степени тяжести клиническая симптоматика сохраняется в течение 1-2 и более недель после прекращения антибиотикотерапии. Пациенты страдают от изнуряющей диареи. Кал приобретает специфический вид «рисового отвара» желтоватой или зеленоватой окраски. В каловых массах больных псевдомембранозным колитом выявляются примеси слизи и крови. Потери значительных количеств жидкости с калом обуславливают развитие дегидратации и расстройств водно-электролитного обмена, проявляющихся слабостью, учащением пульса, снижением артериального давления, нарушением тонуса мышц и парестезиями. Возможны судороги. Отмечается уменьшение количества выделяемой мочи.
Отличительными особенностями тяжелой формы псевдомембранозного колита являются более бурное течение и появление крови в фекальных массах с первых дней заболевания. Наблюдается быстрое нарастание интоксикации, в сочетании с интенсивными схваткообразными болями в левой половине живота (преимущественно – в проекции сигмовидной кишки). Тяжелым осложнением псевдомембранозного колита может стать образование патологического расширения кишечника (мегаколона) с последующим разрывом кишки и развитием перитонита. О развитии мегаколона свидетельствует ухудшение состояние пациента с гипертермией до 39 градусов и выше в сочетании с уменьшением частоты дефекаций и увеличением объема живота.
У некоторых пациентов с псевдомембранозным колитом выявляется реактивный артрит. Иногда наблюдается экссудативная энтеропатия – невоспалительное поражение кишечника, сопровождающееся нарушениями белкового обмена и гипопротеиновыми отеками, обусловленными потерей большого количества белка через желудочно-кишечный тракт. Известны случаи стремительного развития псевдомембранозного колита с быстрым обезвоживанием, развитием гиперкалиемии и последующей остановкой сердца.
Диагностика
Диагноз устанавливается специалистом-проктологом или гастроэнтерологом с учетом анамнеза (прием антибиотиков или других препаратов, способных спровоцировать развитие заболевания), жалоб, данных физикального исследования и дополнительных диагностических процедур. В ходе внешнего осмотра больного псевдомембранозным колитом врач отмечает гипертермию, артериальную гипотонию, тахикардию, увеличение объема живота и болезненность при пальпации. В общем анализе крови определяется лейкоцитоз. При исследовании кала выявляются кровь и слизь. При бактериологическом исследовании фекальных масс обнаруживаются Clostridium difficile.
При проведении эндоскопического исследования у пациентов с псевдомембранозным колитом визуализируется слизистая оболочка, покрытая характерными желтоватыми фибринозными пленками (псевдомембранами). Обычно для подтверждения диагноза достаточно ректороманоскопии, поскольку псевдомембранозный колит чаще поражает дистальные отделы толстой кишки. В сомнительных случаях и при необходимости оценить состояние верхних отделов толстого кишечника проводят колоноскопию. При подозрении на развитие мегаколона назначают радиологические исследования (КТ, рентгенографию).
Лечение псевдомембранозного колита
Лечение данной патологии преимущественно консервативное. Больным отменяют антибиотики, назначают специальную диету, рекомендуют употреблять больше жидкости для предупреждения дегидратации. При легких формах псевдомембранозного колита этиотропные препараты обычно не требуются. При среднетяжелой и тяжелой форме болезни используют метронидазол. При наличии противопоказаний к применению данного препарата проводят терапию ванкомицином. Для восстановления нормальной микрофлоры кишечника назначают препараты бифидум и лактобактерий.
При тяжелых формах псевдомембранозного колита осуществляют инфузионную терапию для восстановления объема жидкости, устранения интоксикации, коррекции потерь белка и электролитных нарушений. При псевдомембранозном колите, осложненном токсическим мегаколоном, показано хирургическое вмешательство – сегментарная резекция пораженной части кишечника. Перфорация кишки является показанием к проведению неотложной операции – удалению пораженного отдела кишки, промыванию и дренированию брюшной полости для предупреждения развития перитонита.
Прогноз и профилактика
Прогноз при псевдомембранозном колите определяется тяжестью заболевания. Средняя вероятность гибели пациентов с данной патологией при отсутствии лечения составляет около 30%. При легких формах псевдомембранозного колита обычно наблюдается выздоровление после прекращения антибиотикотерапии. При колитах средней тяжести клиническая симптоматика сохраняется в течение нескольких недель, в последующем возможны рецидивы. Тяжелые формы псевдомембранозного колита часто завершаются гибелью пациентов. Шансы на благополучный исход при мегаколоне и перфорации кишечника еще больше снижаются, поскольку оперативные вмешательства приходится проводить в условиях резкого ослабления организма больного. Кроме того, перфорация толстой кишки часто осложняется перитонитом даже при раннем оперативном вмешательстве, что обусловлено наличием большого количества бактерий в кишечном содержимом.
Основной профилактической мерой является обоснованное назначение антибиотиков, выбранных с учетом индивидуальных противопоказаний, состояния больного и риска развития псевдомембранозного колита. Необходимо одновременное использование средств для предупреждения дисбактериоза, особенно – при продолжительной антибиотикотерапии. В группу высокого риска возникновения псевдомембранозного колита включают больных в возрасте старше 65 лет и пациентов, постоянно принимающих средства из группы антагонистов гистаминовых рецепторов. Больным из этой группы не рекомендуется назначать антибиотики, часто провоцирующие псевдомембранозный колит.
Источник
Якубцевич Р.Э., Могилевец Э.В., Визгалов С.А., Максимович А.А., Черний А.В., Павлюкевич Е.В., Засимович Т.В.
УО «Гродненский государственный медицинский университет»
УЗ «Гродненская областная клиническая больница», Гродно, Беларусь.
Аннотация. В настоящей публикации рассматривается случай успешного лечения тяжелого псевдомембранозного колита, который имел место у беременной пациентки и осложнился синдромом кишечной транслокации и тяжелым сепсисом с синдромом полиорганной дисфункции. Случай демонстрирует необходимость проведения инфузионной терапии и экстракорпорального очищения крови под контролем мониторинга инвазивной гемодинамики PiCCO при крайней нестабильности гемодинамики, необходимости интенсивной сочетанной антибактериальной терапии для эрадикации С.difficile и ликвадации сепсиса на фоне кишечной транслокации.
Ключевые слова: псевдомембранозный колит, тяжелый сепсис, синдром кишечной транслокации, синдром полиорганной дисфункции, беременность, антибактериальная терапия, экстракорпоральная детоксикация, мониторинг инвазивной гемодинамики PiCCO.
Annotation. The article deals with the case of the successful treatment of a pregnant woman with severe pseudomembranous colitis complicated by the syndrome of intestinal translocation and severe sepsis with multiply organ dysfunction. The case demonstrates the necessity of the infusion therapy and extracorporeal blood purification under control of monitoring of invasive haemodynamics PiCCO with severe haemodynamics instability. The case also demonstrates the necessity of the intensive antibiotics therapy for the eradication of C.difficile and sepsis liquidation on a background of intestinal translocation.
Key words: pseudomembranous colitis, severe sepsis, gut translocation syndrome, syndrome of multiple organ dysfunction, pregnancy, antibiotic therapy, extracorporeal detoxification, monitoring of invasive haemodynamics of PiCCO.
Важнейшим и наиболее мощным фактором, способствующим развитию псевдомембранозного колита (ПМК) является применение антибиотиков [2]. Известно, что абсолютно любые антибактериальные препараты могут привести к развитию этой болезни, однако, основная роль отводится цефалоспоринам III поколения, клиндамицину, амоксициллину, фторхинолонам [2,5]. Ведущими факторами патогенности ПМК является Сlostridium difficile и вырабатываемые им токсические субстанции, которые обладают выраженной цитотоксической и цитопатической активностью и вызывают нарушение барьерной функции слизистой кишечника за счет повреждения эпителиоцитов и активации секреции жидкости в просвет кишечника [4, 5]. При этом, выявляемые в толстой кишке морфологические изменения слизистой обусловлены действием только токсинов, поскольку сами Clostridium difficile не обладают инвазивными свойствами. Наибольшую угрозу для жизни представляет фульминантное течение ПМК [2, 4, 5]. У таких пациентов выявляются признаки “острого живота” и сепсиса. Примечательно, что при таких условиях базисная медикаментозная терапия зачастую может оказаться малоэффективной и требуется радикальное хирургическое вмешательство — субтотальная колэктомия [4]. Летальность при фульминантном течении ПМК может достигать 60%, а его течение осложняться развитием токсического мегаколона, перфорацией толстой кишки с развитием перитонита, инфекционно-токсического шока, а лечение зачастую может не принести успеха [1, 3, 4, 6].
Приводим собственное клиническое наблюдение успешного лечения тяжелого псевдомембранозного колита, который имел место у беременной пациентки и осложнился синдромом кишечной транслокации и тяжелым сепсисом с синдромом полиорганной дисфункции.
Пациентка К., 1991 года рождения поступила в отделение анестезиологии и реанимации №1 28.03.16 года с одной из районной больниц области с диагнозом: Тифлит. Псевдомембранозный колит? Болезнь Крона? Серозный перитонит с явлениями кишечной непроходимости. Катаральный аппендицит. Состояние после аппендэктомии, санации брюшной полости от 26.03.16. Беременность 20-21 неделя. Кандидозный кольпит. Анемия средней степени тяжести. Общеравномерносуженный таз 1 ст. Дефицит массы тела. Острый необструктивный пиелонефрит. Аномалия развития почек. Острый назофарингит. Двухсторонний гидроторакс, гидроперикард. Геморрагическая гастропатия. Известно, что в районной больнице пациентка находилась на лечении в гинекологическом отделении с 22 по 27.03.16, где по поводу хронического пиелонефрита и цистита получала лечение, заключавшееся в пероральном приеме цефазолина, а в последующем — внутримышечном введении цефотаксима. Спустя 2-е суток от начала лечения антибиотиками пациентка отметила жидкий стул до 3-х раз в день. Антибиотикотерапия прекращена не была. Жидкий стул продолжался в течение всего периода лечения в ЦРБ. Там же, ввиду клинической картины острого аппендицита пациентке была выполнена аппендэктомия, а интраоперационно отмечены явления выраженного воспаления слепой кишки – тифлита.
В момент поступления в областной стационар состояние пациентки тяжёлое. Пациентка в сознании, адекватна, несколько заторможена, дыхание спонтанное, тахипноэ до 32/мин. Аускультативно: дыхание везикулярное, симметрично проводится с обеих сторон, ослаблено в нижних отделах. Тоны сердца ритмичные, приглушены. АД-117/68 мм рт. ст., ЧСС 143/мин. Язык сухой, живот увеличен в размерах, вздут, при пальпации умеренно болезненный в области послеоперационной раны. Перистальтика не выслушивается. По назогастральному зонду большое количество застойного отделяемого. Диурез сохранен. Per vaginum: влагалище узкое, шейка 2,5 см, канал закрыт. Матка увеличена до 20 недель, вне тонуса. Per rectum: ампула прямой кишки раздута. Слизистая гладкая, смещаема. Выставлен диагноз: псевдомембранозный колит, тяжелое течение. Синдром Огилви. Состояние после аппендэктомии, санации брюшной полости от 26.03.16. Компартмент-сидром. Синдром кишечной транслокации. Сепсис. Двухсторонняя пневмония. Двухсторонний плеврит. ДН 2. Токсический миокардит. Н2А. Беременность 145 дней. Кандидозный кольпит. Общеравномерносуженный таз 1 ст. Дефицит массы тела. Острый необструктивный пиелонефрит. Аномалия развития почек (удвоение левой почки, дольчатые почки). Синдром грубых водно-электролитных нарушений. Полисерозит. Геморрагическая гастропатия. Полифакторная анемия легкой степени тяжести. Энцефалопатия смешанного генеза (дисциркуляторная, метаболическая). С антибактериальной целью был назначен ванкомицин 500 мг в прямую кишку в виде клизмы (в 500 мл физ. раствора) 4 раза в сутки, ванкомицин 500 мг внутрь 4 раза в сутки, метронидазол 0,5 % — 100 мл внутривенно через 8 ч, зиромин (азитромицин) 500 мг внутривенно 2 раза в сутки. С противогрибковой целью назначен вориконазол 0,2 мг в/в через 12 ч. С целью профилактики тромбоэмболических осложнений назначен фрагмин 2500 ЕД подкожно через 12 часов. С целью коррекции гипопротеинемии альбумин 10%-200 мл в/в через 6 ч. 28.03.16 в 1700, учитывая нарастающую дыхательную недостаточность пациентка переведена на ИВЛ. С целью аналгоседации назначены: фентанил 0,005% — 10 мл через дозатор со скоростью 0,5 мл/час и пропофол со скоростью 10 мл/час. УЗИ от 28.03.16: во всех отделах брюшной полости определяются раздутые петли толстого и тонкого кишечника, незначительное количество свободной жидкости. В левой плевральной полости свободная жидкость 25 мм, в правой — 23 мм. Печень на видимых участках однородна, мелкозернистая, эхогенность в норме. Правая почка 100х46 мм, контуры ровные, толщина паренхимы 16 мм, чашечки и лоханки в норме. Отток мочи не нарушен. Левая почка 102х47 мм, контуры ровные, паренхима 16 мм, чашечки, лоханки в норме. Отток мочи не нарушен. УЗИ плода от 28.03.2016: определяется один плод в головном предлежании. Положение плода продольное, БПР головки 52 мм, ЛЭР 65 мм, НС 195 мм, живот 55 мм, АС 177 мм. Размеры плода пропорциональны. Толщина плаценты 24 мм. Пуповина: число сосудов 3, отхождение центральное. Степень зрелости плаценты 0 ст. Количество околоплодных вод умеренное. Двигательная активность +. Предполагаемая масса плода 476 г. Доплерометрия в артерии пуповины IR — 0,78 (норма), маточной артерии Ir справа — 0,62 (норма), слева- 0,61 (норма). Аномалий развития плода не выявлено. Внутренний зев закрыт. Заключение: размеры плода соответствуют 21 неделе беременности. МРТ от 28.03.16: в брюшной полости большое количество свободной жидкости. Отмечается выраженное растяжение толстой кишки (в некоторых участках достигает 7-8 см); стенка кишки выраженно отечная, трехслойная, толщиной до 10-12 мм — воспалительные изменения. Отмечается расширение просвета прямой кишки до 39 мм; стенка кишки представляется выраженно отечной, трехслойной, толщиной до 7 мм. Печень правильной формы, размер правой доли до 117 мм, левой -до 57 мм. Желчный пузырь 19х21 мм, без чётких контуров, образований. Холедох до 4 мм диаметром. Воротная вена до 16 мм диаметром. Поджелудочная железа: головка 20 мм, тело 16 мм, хвост 20 мм, сигнал от паренхимы однородный. Вирсунгов проток не расширен. Селезенка обычной формы и положения. Правая почка имеет четкие, неровные контуры; общие размеры почки 36х99 мм, толщина паренхимы от 12 до 27 мм, лоханка 9х18 мм. Левая почка имеет четкие, неровные контуры. Размеры почки 40х102 мм, толщина паренхимы от 11 до 20 мм, имеется удвоение ЧЛС — две лоханки, и на видимом уровне два мочеточника, ворота почки ротированы кпереди. На видимом уровне в полости перикарда полоска жидкости по передне-нижнему контуру до 15 мм; в плевральной полости справа жидкость до 18 мм, слева до 29 мм. ЭКГ от 28.03.16 (1320) выраженная синусовая тахикардия. Колоноскопия от 28.03.16 (1426): в просвете кишки на всем протяжении обильное количество слизи, жидкости мутного цвета. Слизистая на осмотренных участках диффузно гиперемирована, отечна, с наличием мелких эрозий. Перистальтика вялая. В просвет кишечника введен толстый зонд длиной 120 см. Эндоскопическая картина соответствует псевдомембранозному колиту. Произведена санация толстого кишечника.
Учитывая высокий уровень эндотоксинемии, явления транслокации микробной флоры, пациентке проведена гемосорбция через «Протеазосорб» и налажено проведение продленной вено-венозной гемофильтрации (CVVHF) с помощью аппарата «Мультифильтрат» (объем субституата 45 мл/кг/час и УФ-0 мл). Для контроля гидробаланса, мониторинга сердечного выброса и баланса общей и внелегочной воды налажено проведение мониторинга PiCCO. Стартовые значение: СИ 6,38 л/мин/м2, GEDI 546 мл/м2, ELWI 7 мл/кг, ОПСС 767дин∙см-5. Ввиду крайне низкого ОПСС и высокого СИ, сниженного GEDI, решено к лечению добавить норадреналин (0,07 мкг/кг/мин), а также продолжить инфузионную терапию с включением кристаллоидов и коллоидов (альбумин). 28.03.16. (2330) больная на ИВЛ в медикаментозной седации в режиме CPAP/PSV (FiO2 — 40%, Pinsp 23 mbar, PEEP — 4 mbar), SpO2 97 %. ФКТГ 138 уд/мин. Живот увеличен в размерах, поддут. Перистальтики нет.
29.03.16 (1115) состояние без видимой динамики. Больная на ИВЛ, медикаментозно седирована пропофолом. Продолжается CVVHF. SpO2 98-99%. Гемодинамика с поддержкой норадреналином 0,07 мкг/кг/мин. АД 121/78 мм рт. ст. ЧСС 118 уд/мин. Показатели PICCO: СИ 5,45 л/мин/м2, GEDI 367 мл/м2, ELWI 7 мл/кг, ОПСС 1105 дин∙см-5. Мочеиспускание по катетеру. Диурез достаточный. К назначенной ранее терапии с целью коррекции иммунодефицита добавлен Биовен 250 мл/сутки внутривенно. Колоноскопия (30.03.16): слизистая диффузно отечна с участками некроза и кровоизлияниями.
31.03.16. общее состояние пациентки тяжёлое, стабильное. Пациентка в сознании, продолжается ИВЛ с FiO2 55%. SpO2 95-96 %. Гемодинамика с поддержкой норадреналин 0,07 мкг/кг/мин. ЧСС 109 уд/мин. АД -122/78 мм рт. ст. Продолжается сеанс CVVHF. Живот увеличен в размерах, поддут, при пальпации мягкий. Прослушиваются единичные перистальтические шумы. Стул жидкий, зеленоватого цвета с геморрагическими включениями в небольшом количестве. Моча светло-желтая, прозрачная. Учитывая наличие уретерогидронефроза 2 ст., выполнено стентирование правого мочеточника под контролем УЗИ.
МРТ от 31.03.16: сохраняется растяжение толстой кишки (в некоторых участках до 6-7 см). В динамике отмечается уменьшение количества содержимого в просвете кишки. Стенка кишки отечная, толщина местами до 26 мм (ранее 10-12 мм). На этом фоне в толще стенки появились жидкостные кистоподобные структуры до 17 мм. Сохраняется расширение прямой кишки до 41 мм (ранее 39 мм) по наружному контуру, стенка кишки сохраняется выраженно отечной, трехслойной. Правая почка 50х105 мм, толщина паренхимы до 33 мм (ранее до 27 мм), сигнал от паренхимы не изменен, лоханка увеличилась в размерах до 41х73х29 мм (ранее 9х18 мм) — гидронефроз. Отмечается наличие изгиба в лоханочно-мочеточниковом сегменте, мочеточник расширен до 8-9 мм до уровня подвздошных сосудов. Левая почка 42х101 мм, толщина паренхимы от 7 до 20 мм. Сохраняется удвоение ЧЛС — две лоханки и на видимом уровне два мочеточника. ЧЛС и мочеточник явно не расширены. Колоноскопия от 31.03.16: отмечается медленная положительная динамика. В просвете кишки незначительное количество слизи, подкрашенной измененной кровью, просвет спавшийся. Стенки слизистой ректосигмоидного отдела толстой кишки очищаются от некротических масс.
01.04.16. пациентка в сознании, продолжается ИВЛ, живот уменьшился в размерах, поддут, при пальпации мягкий. Перистальтические звуки единичные. Непроизвольное подтекание из прямой кишки жидкого стула зеленоватого цвета с геморрагическими включениями в небольшом количестве. Учитывая снижение уровня тромбоцитов, кровоточивость из уретры (зона стояния уретрального катетера), данных тромбоэластометрии назначена трансфузия тромбоконцентрата 12 доз. 02.04.16. общее состояние пациентки тяжёлое, стабильное, продолжается ИВЛ c FiO2 35%. SpO2 95-96%. ЧСС 101 уд/мин, АД -121/83 мм рт. ст. Учитывая уретерогидронефроз справа, выполнена коррекция стента правого мочеточника. Колоноскопия от 02.04.16: по сравнению с 31.03. отмечается значительная положительная динамика. Вследствие этого, решено начать энтеральное питание смесью «Энтеролин» с пищевыми волокнами, а также произвести смену схемы антибиотикотерапии: эртапенем (инванз) 1 г/сут, тейкопланин 400 мг/сут, метронидазол, вориконазол, внутривенно и ванкомицин 250 мг в зонд через 6 часов.
04.04.16. были произведены попытки перевода пациентки на спонтанное дыхание — в течение 1 часа дыхание адекватное, SpO2 97-99%. Через 75 минут пациентка экстубирована — дыхание учащенное, стридорозное. ЧД 35/ мин, SpO2 91%. Через 90 минут на фоне нарастания дыхательной недостаточности принято решение о возобновлении ИВЛ. Попытки экстубации пациентки были произведены вновь 05.04.16 — в течение 1 часа дыхание адекватное, SpO2 97-99%. Через 65 минут пациентка экстубирована — отмечается выраженный стридор. Выполнена бронхоскопия: голосовая щель практически закрыта из-за отека. Вновь принято решение перевода пациентки на ИВЛ. 06.04.16 больной наложена трахеостома. 07.04.16. продолжается ИВЛ через трахеостомическую трубкую. Отменены инванз, метронидазол, вориконазол. Назначены: кансидас 50 мг в сутки, колистат 2 млн. МЕ в виде ингаляций через 8 часов. Продолжено лечение тейкопланином в дозе 400 мг в сутки внутривенно и ванкомицином 250 мг в зонд через 6 часов. 11.04.16 ванкомицин, тейкопланин и кансидас отменены, назначен ретаболил 50 мг однократно. Начато энтеральное питание (стол №Б15). С противодиарейной и абсорбирующей целью назначен Смектит Э, с пробиотической целью — биофлор. 12.04.16 ввиду гипертермии до 38,8°С и данных УЗИ (уретерогидронефроз 2 степени справа и 1-2 степени верхней и нижней половины почки слева) выполнено стентирование обоих мочеточников. Продолжены терапия кансидасом 50 мг в сутки, колистином 1 млн. МЕ внутривенно через 8 часов, тейкопланином 400 мг внутривенно 1 раз в сутки, а также инфузионная терапия. Отмечена положительная динамика. 17.04.16 больной удалена трахеостомическая канюля. Динамика некоторых лабораторных параметров в процессе лечения представлена в таблице.
Таблица. Динамика изменения некоторых лабораторных показателей крови в процессе лечения пациентки К.
| Параметры | Даты лечения пациентки | ||||||||
| 28.03 | 29.03 | 30.03 | 31.03 | 02.04 | 09.04 | 11.04 | 14.04 | 18.04 | |
| Гемоглобин, г/л | 115 | 80 | 76 | 84 | 87 | 94 | 85 | 81 | 78 |
| Лейкоциты, 109/л | 4,3 | 3,8 | 3,2 | 4,1 | 5,3 | 8,3 | 11,7 | 16,1 | 17,7 |
| Палочкоядерные нейтрофилы, % | 32 | 45 | 41 | 31 | 24 | 38 | 14 | 9 | 8 |
| Прокальцитонин, нг/мл | 14,3 | 7,0 | 4,4 | 3,9 | 1,8 | 1,1 | 0,4 | 0,3 | 0,1 |
Однако, 20.04.16 появились боли в правой поясничной области, гипертермия, воспалительные лабораторные изменения — диагностирован острый пиелонефрит. На МРТ имели место признаки деструкции паренхимы. По экстренным показаниям выполнена двухсторонняя люмботомия, нефростомия, декапсуляция почек, рассечение карбункулов. На фоне проводимого лечения (колистат, линезолид, метронидазол, кансидас, фамотидин, биофлор, энтерожермина, фрагмин, панкреатин) 26.04.16 были удалены стенты с обеих сторон. Пациентка в компенсированном состоянии для дальнейшего наблюдения и лечения 03.05.16 переведена в отделение урологии.
Заключение. Представленный клинический случай показал эффективность лечения тяжелого псевдомембранозного колита, который имел место у беременной пациентки и осложнился синдромом кишечной транслокации и тяжелым сепсисом с синдромом полиорганной дисфункции. Случай демонстрирует необходимость проведения инфузионной терапии и экстракорпорального очищения крови под контролем мониторинга инвазивной гемодинамики PiCCO при крайней нестабильности гемодинамики, необходимости интенсивной сочетанной антибактериальной терапии для эрадикации С.difficile и ликвадации сепсиса на фоне кишечной транслокации.
Литература
- Методы экстракорпоральной гемокоррекции и их влияние на продукты микробного метаболизма у пациентов с сепсисом. / Р.Э. Якубцевич [и др.] // Анестезиол. и реаниматол., N- 2015, C. 67-70;
- Ananthakrishnan A.N. Clostridium difficile Infection: Epidemiology, Risk Factors and Management. // Nat. Rev. Gastroenterol. Hepatol.- 2011.- Vol. 8, N 1.- P. 17-26;
- Intensity of Continuous Renal Replacement Therapies in Patients with Severe Sepsis and Septic Shock: a Systematic Review and Meta-analysis / Latour-Pérez J. [et al.] // Anaesth. Intensive Care.- 2011.- Vol 39, N 3.- P. 373-383;
- Guidelines for Diagnosis, Treatment and Prevention of Clostridium difficile Infections / Surawicz С.М. [et al.] // The American Journal of — 2013.- Vol. 108, P. 478-498;
- Vaishnavi C. Translocation of Gut Flora and Its Role in Sepsis. // Indian J. Med. Microbiol.- 2013.- Vol. 31, N 4.- P. 334-342;
- Use of Probiotics in Prevention and Treatment of Patients with Clostridium difficile Infection. / Ollech J.E. [et al] // Best Pract. Res. Clin. Gastroenterol.- 2016.- Vol. 30, N 1.- P. 111-118
Источник
