Противовирусные препараты от краснухи
- Причины возникновения краснухи
- Как лечить краснуха?
- С какими заболеваниями может быть связано
- Лечение краснухи в домашних условиях
- Какими препаратами лечить краснуха?
- Лечение краснухи народными методами
- Лечение краснухи во время беременности
- К каким докторам обращаться, если у Вас краснуха
Причины возникновения краснухи
Краснуха – это острая вирусная инфекция, передающаяся воздушно-капельным путем и сопровождающаяся умеренным катаральным синдромом, экзантемой и лимфаденопатией. При беременности происходит поражение плода. Название “краснуха” происходит от лат. rubella, что означает “маленький красный”.
Долгое время краснуху считали разновидностью кори или скарлатины, называли третьей сыпной детской болезнью, но в 1740 немецким терапевтом Ф.Хофманом ее было подробно описано как отдельную болезнь (“Rotein – немецкая корь”). В 1866 году английский врач Г. Вил исследовал вспышки болезни в Индии и предложил название “rubella”. В 1914 году американский врач А.Ф. Гесс предположил, основываясь на своих опытах на обезьянах, что краснуха имеет вирусное происхождение. В 1938 году японские исследователи Хиро и Тасака доказали вирусную этиологию инфекции, заразив волонтеров фильтратом из слизи носовой части горла.
В 1941 году австралийский офтальмолог Н. Грегг обнаружил связь между катарактой у детей и перенесенной их матерями в период беременности краснухой. Впоследствии он доказал роль вируса краснухи в возникновении других врожденных пороков (глухоты, пороков сердца и т.д.), показал, что чем раньше при беременности была заражена мать, тем больше будет негативных последствий у ребенка.
Только в 1976 году ассамблея ВОЗ утвердила окончательное название болезни “краснуха”, констатировав, что так называемая скарлатинозная краснуха является совсем другим заболеванием. Краснуха – это одна из самых распространенных детских инфекций в мире. Заболеваемость преимущественно имеет вид вспышек в отдельных коллективах. По оценкам специалистов, в развивающихся странах, ежегодно возникает более 100 тыс. случаев синдрома врожденной краснухи. Европейский и Американский регионы ВОЗ поставили перед собой цель элиминации краснухи.
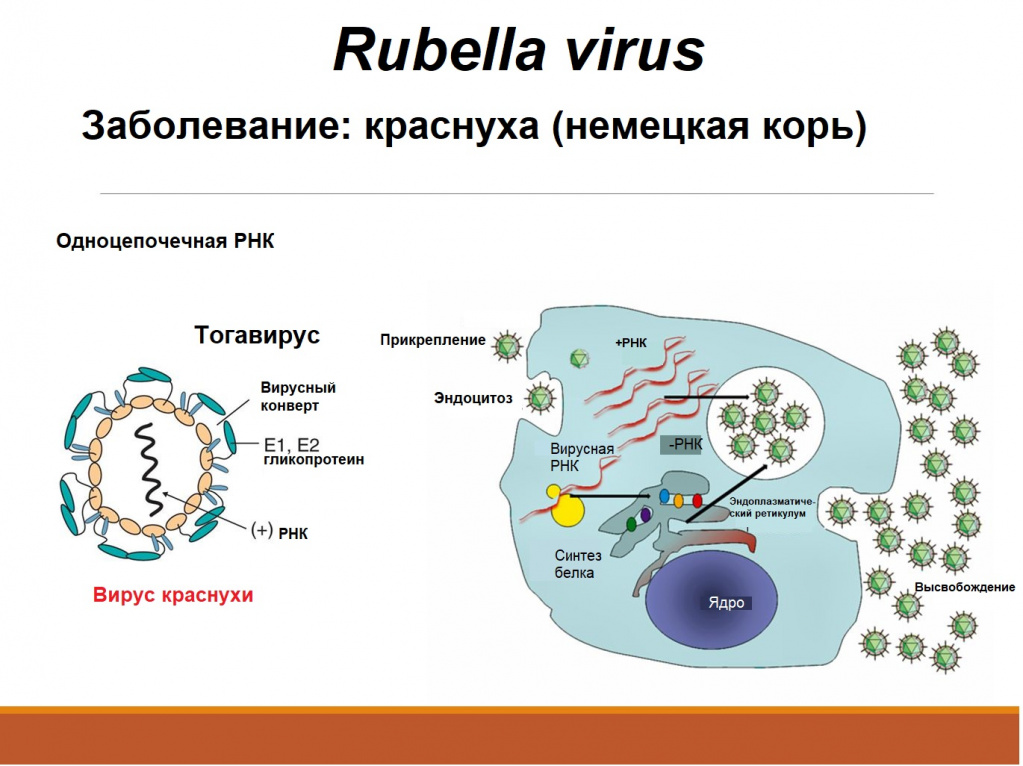
Вирус краснухи РНК-содержащий, относится к роду Rubivirus, семьи Togaviridae. Он не имеет антигенных вариантов, характеризуется умеренной гемагглютинирующей активностью, содержит 3 структурных протеины: оболочковые El и Е2, сердцевидный С. Вирус краснухи – единственный тогавирус, не передающийся трансмиссивно, а имеет аэрогенный механизм передачи. Он быстро инактивируется обычными дезинфицирующими средствами, высокой (более 56 °С) или низкой (от -10 до -20 °С) температурой, размножается в клеточных культурах.
Причины возникновения краснухи заключаются в том, что пациенты могут передавать вирус во время бессимптомной инфекции или в типичном случае за 10 дней до появления сыпи вплоть до 15-го дня периода сыпи. Примерно у 50% серологически положительных детей инфекционный процесс протекал в инаппарантной форме. Дети, инфицированные внутриутробно, могут выделять вирус даже в течение 19 месяцев после рождения и являются потенциально устойчивым резервуаром для распространения инфекции.
Механизм передачи инфекции воздушно-капельный. Краснуха менее заразна, чем корь. Отсутствие продуктивных катаральных проявлений обуславливает необходимость длительного контакта для передачи инфекции от больного человека к здоровому – вялая передача при общении, через посуду и прочее.
Если беременная женщина не была привита в детстве, она не имеет иммунитета против этой болезни и в случае развития заболевания степень риска трансплацентарной передачи вируса краснухи ребенку очень высок. Случаи краснухи регистрируют во всех странах мира. В умеренных широтах заболеваемость имеет сезонные колебания, с пиком в мае-июне. Эпидемические вспышки заболевания возникают с интервалом от 10 до 20 лет.
У детей грудного возраста краснуха почти не случается; чаще всего ею болеют в возрасте 5-15 лет. Она нередко возникает у взрослых, однако случаи заболевания у лиц старше 40 лет почти неизвестны. Лица мужского и женского пола в равной степени подвержены болезни. Иммунитет пожизненный. Однако невакцинированное население (от 10 до 15% молодых людей, которые не переболели в детстве) обладает восприимчивостью к инфекции. После заболевания развивается стойкий иммунитет; подтвержденные клиническими анализами случаи повторного заболевания казуистические.
Вирус передается вместе с аэрозольными частицами слизи из носовой части горла инфицированных. Обычно входными воротами для вируса краснухи оказывается респираторный эпителий носовой части горла. Затем инфекция распространяется гематогенно (первичная виремия) в регионарных и отдаленных лимфатических узлах и реплицируется в системе мононуклеарных фагоцитов. Это сопровождается развитием вторичной виремии, что происходит на 7-9 день после заражения, с широкой диссеминацией вируса в различных тканях, включая плаценту. В течение этой виремийной фазы вирус краснухи можно выделить из различных органов, тканей и секретов – из лимфатических узлов, мочи, спинномозговой жидкости, конъюнктивы, грудного молока, синовиальной жидкости и легких. Пика виремия достигает перед появлением сыпи и снижается вскоре после этого.
Краснуху подразделяют на две формы в зависимости от механизма (пути) заражения – приобретенную и врожденную. Клинические формы краснухи выделяют по типу, степени тяжести и течения заболевания (без осложнений или с осложнениями). Согласно международной классификации болезней выделяются следующие клинические формы:
- краснуха с неврологическими осложнениями,
- краснуха с другими осложнениями,
- краснуха без осложнений,
- синдром врожденной краснухи.
В большинстве случаев приобретенная краснуха протекает как легкое или средней тяжести заболевание, инкубационный период варьируется от 14 до 21 дня после контакта с человеком, больным краснухой. У детей первыми симптомами краснухи обычно становятся экзантема и лимфаденопатия (увеличение преимущественно заднешейных, особенно затылочных лимфатических узлов до 1-2 см в диаметре). Двустороннее увеличение затылочных лимфатических узлов считается патогномоничным для краснухи.
У подростков и взрослых нередко наблюдают продромальные симптомы продолжительностью 1-5 дней, которые предшествуют появлению сыпи:
- умеренная лихорадка,
- головная боль,
- общая слабость,
- снижение аппетита,
- конъюнктивит,
- фарингит,
- насморк.
Иногда выявляют симптом Форхгеймера – наличие энантемы, которая возникает у 20% пациентов с краснухой в продромальный период, у некоторых пациентов – в начале периода сыпи; состоит из мелких петехий, которые обычно локализуются на мягком небе.
Сыпь при краснухе имеет вид розово-красных пятен размером от 1 до 5 мм. У взрослых он иногда может сопровождаться зудом. Иногда наблюдается определенная динамика сыпи при краснухе, которая начинается сначала на лице и шее, распространяется на туловище и конечности в течение 24 часов. Затем сыпь начинает исчезать на лице на 2-й день и исчезает со всего тела к концу 3-го дня. У подростков и взрослых элементы сыпи обильнее, чем у детей, нередко с петехиальным компонентом, могут сливаться.
Нередко у взрослых, чаще у женщин и девочек-подростков, краснуха сопровождается артралгиями или артритами, которые проявляются типичной болью, припуханием, выпотом. Локализация артрита – запястно-фаланговые и межфаланговые суставы, реже коленные и локтевые. В основном изменения суставов неустойчивы, они появляются в конце экзантемного периода и исчезают в течение 1-2 недель без остаточных признаков, но иногда обратное развитие затягивается на месяцы.
Довольно часто наблюдается нетипичная краснуха без сыпи, при которой возможен субфебрилитет и которой характерна затылочная лимфаденопатия. Врожденная краснуха при классическом течении характеризуется ниже приведенными признаками:
- нейросенсорная потеря слуха является распространенным проявлением синдрома врожденной краснухи, у 40% таких пациентов оказывается единственным признаком болезни; нарушение слуха может быть двух- или односторонним;
- глазные аномалии (катаракта, инфантильная глаукома, пигментная ретинопатия) случаются примерно у 43% детей с врожденной краснухой, у 80% пациентов наблюдают поражения обоих глаз;
- ретинопатия является доброкачественной, она не прогрессирует и не нарушает зрение (в отличие от катаракты);
- врожденные пороки сердца, в том числе открытый артериальный проток и стеноз легочной артерии, обнаруживают у каждого второго младенца, инфицированного во время первых двух месяцев беременности.
Как лечить краснуха?
Лечение краснухи обычно симптоматическое. Противовирусные средства в настоящее время не разработаны. Антигистаминные препараты могут быть полезны для взрослых пациентов с не осложненной краснухой, когда сыпь сопровождается зудом. Для лечения артрита используют нестероидные противовоспалительные препараты. Пациентам с энцефалитом проводят поддерживающую терапию с адекватным обеспечением потребностей в жидкости и электролитах. Случаи тяжелой тромбоцитопении требуют введения иммуноглобулина, однако его использование не всегда себя оправдывает.
При наличии осложнений показано применение препаратов против аллергии, кортикостероидов антибиотиков и других лекарственных средств.
С какими заболеваниями может быть связано
Порок сердца, глухота и катаракта образуют собой комплекс симптомов у новорожденных, названные патогномичной триадой. К другим признакам врожденной краснухи могут относиться:
- внутриутробная задержка роста, недоношенность;
- нарушения ЦНС, в том числе умственная отсталость, расстройства поведения, энцефалопатические нарушения, гипотензия, менингоэнцефалит и микроцефалия;
- гепатоспленомегалия;
- желтуха, гепатит;
- кожные проявления, включая похожие на ягоды черники пятна, которые представляют собой участки дерматоглифических аномалий;
- костные поражения (остеопороз);
- эндокринные расстройства, в том числе поздние проявления синдрома врожденной краснухи, которые обычно наблюдают на втором или третьем десятилетии жизни (патология щитовидной железы, сахарный диабет);
- гематологические расстройства, такие как анемия и тромбоцитопеническая пурпура.
К частым осложнениям относятся артриты, к редким – тромбоцитопеническая пурпура, миокардит, синдром Гийена-Барре, энцефалит, неврит зрительного нерва и аплазия костного мозга. Острый энцефалит возникает в одном случае на 5000-6000 больных краснухой и клинически очень похож на коревой энцефалит, но в отличие от него поражения ЦНС при краснухе не приводит к демиелинизации. У беременных возможны мертворождения и самопроизвольные аборты.
Поражение суставов может развиваться вследствие иммунных механизмов, хотя сам вирус присутствует в синовиальных оболочках. Острый энцефалит, вероятно, также является результатом иммуноопосредованных механизмов, тогда как направленное действие вируса может быть важным фактором прогрессивного краснушного панэнцефалита. Существуют данные о взаимосвязи развития артритов и энцефалитов и генетическими факторами.
Лечение краснухи в домашних условиях
Лечение краснухи в домашних условиях вполне реализуемо. Госпитализация больного проводится лишь при наличии осложнений или тяжелом течении краснухи. Больному необходимо обеспечить постельный режим. Пища не должна содержать острых блюд и блюд с раздражающим действием на слизистую оболочку.
Показана изоляция больного на 5 дней после выявления сыпи.
Во всех случаях применяют витаминные препараты, а также натуральные витамины, содержащиеся в соках, фруктах и овощах.
Какими препаратами лечить краснуха?
Препараты для лечения краснухи назначаются конкретным специалистом зависимо от течения заболевания, его степени, наличия осложнений. Специфической терапии не существует, а симптоматическое лечение не может быть универсальным.
Лечение краснухи народными методами
Лечение краснухи слабо поддается терапии даже фармацевтическими препаратами и чаще лечение носит не этиотропный, а симптоматический характер. В свете этого допускается использование народных средств все с той же целью не победить вирус, а облегчить протекание болезни. Использование народных снадобий не лишним будет обсудить с врачом, назначающим и лекарственные препараты для лечения краснухи. Выбор того или иного ингредиента определяется особенностями течения болезни, чаще всего облегчить удается кожный зуд, сопровождающий сыпь:
- ½ стакана пищевой соды растворить в необходимом количестве теплой воды до образования однородной кашицы; в полученном растворе смачивать салфетки и прикладывать их к зудящим участкам кожи длительностью на 10 минут, процедуру проводить 2-3 раза в день.
Иммуноукрепляющими свойствами обладают следующие рецепты:
- соединить в равных пропорциях ягоды черной смородины и плоды шиповника, горсть полученной смеси поместить в термос, залить ½ литра кипятка, а спустя 3 часа можно начинать прием – по ½ стакана вместо чая;
- соединить в равных пропорциях ягоды брусники и плоды шиповника, горсть полученной смеси поместить в термос, залить ½ литра кипятка, а спустя 3 часа можно начинать прием – по ½ стакана вместо чая;
- соединить 1 часть ягод брусники с 3 частями плодов шиповника и 3 частями листьев крапивы, горсть полученной смеси поместить в термос, залить ½ литра кипятка, оставить на ночь; принимать по ½ стакана перед едой три раза в день.
Лечение краснухи во время беременности
Заражение плода происходит во время трансплацентарной материнской виремийной фазы, но механизмы, с помощью которых вирус краснухи поражает плод, изучены недостаточно. Кроме того, инфекция у беременных часто протекает без клинических проявлений. Доказано, что тяжесть врожденных пороков плода является более значительным, если инфицирование происходит в первые 8 недель беременности. Считают, что поражение плода возникает вследствие развития системного васкулита и некроза тканей, с одной стороны, и прямого цитопатического действия вируса краснухи – с другой. Клетки, инфицированные вирусом краснухи в ранний период гестации, имеют хромосомные аберрации. Это приводит к замедлению роста и нарушению нормального формирования органов плода с последующим развитием врожденных пороков; также возможные внутриутробная задержка развития, уменьшение количества мегакариоцитов в костном мозге, образование очагов экстрамедуллярного кроветворения и интерстициальная пневмония.
Беременная должна избегать любого контакта с больным экзантемной инфекцией. Констатация инфицирования беременной на раннем сроке (до 14-16-й недели) является абсолютным показанием к прерыванию беременности. Устойчивое выявления антител класса против краснухи, при отрицательных результатах на антитела класса ІgМ, всегда указывает на перенесенную ранее инфекцию у матери и не является показанием к прерыванию беременности. Лечение краснухи в период беременности не требует специфических мероприятий.
Вакцинопрофилактика служит единственным эффективным средством борьбы с краснухой. Радикальное решение проблемы краснухи возможно лишь путем массовой вакцинации. Для специфической профилактики используют живую краснушную вакцину. Первую дозу вводят в возрасте 12 месяцев. Ревакцинацию проводят в 6 и 15 лет (у девушек). ВОЗ рекомендует всем странам, которые выполняют программу элиминации кори, использовать эту возможность для одновременной элиминации краснухи путем применения комбинированных вакцин как для иммунизации детей, так и для массовых прививок.
К каким докторам обращаться, если у Вас краснуха
- Иммунолог
- Инфекционист
- Семейный доктор
Клинические критерии диагностики приобретенной краснухи представлены следующими:
- острое начало болезни;
- умеренное повышение температуры тела;
- умеренные катаральные симптомы;
- заднешейная и, особенно, двухсторонняя затылочная лимфаденопатия;
- макулезная или мелкопятнистая сыпь на неизмененном фоне кожи, преимущественно без слияния элементов;
- одновременный характер сыпи (отсутствие этапности);
- исчезновение сыпи через 3 дня без пигментации.
Для специфической диагностики краснухи рекомендуется применение серологических тестов или выделение вируса, а также ПЦР. Серологическое подтверждение диагноза основывается на выявлении антител класса ІgМ в одном образце сыворотки крови или значительного (более чем в 4 раза) роста титра антител в парных сыворотках, полученных с интервалом 2-3 недели. Следует заметить, что в некоторых случаях могут регистрироваться ложнопозитивные результаты исследования на выявление антител ІgМ против краснухи у лиц с другими вирусными инфекциями (например, инфекционный мононуклеоз, цитомегаловирусная, парвовирусная инфекция и т.п.).
Лечение других заболеваний на букву – к
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Краснуха: причины появления, симптомы, диагностика и способы лечения.
Определение
Краснуха – острое инфекционное заболевание, передающееся воздушно-капельным путем. Местом внедрения (входными воротами) вируса краснухи (Rubella virus) является слизистая оболочка верхних дыхательных путей. Человек – единственный известный носитель этого вируса.

У детей болезнь протекает, как правило, легко, с симптомами, включающими сыпь, повышенную температуру (<39°C), рвоту и легкий конъюнктивит. Сыпь, которая появляется в 50-80% случаев, обычно сначала выступает на лице и шее, затем опускается ниже по телу и длится 1-3 дня. Опухшие лимфатические узлы за ушами и на шее являются наиболее характерным клиническим признаком. У инфицированных взрослых людей, чаще у женщин, может развиться артрит с болями в суставах, который длится обычно 3-10 дней.
Причины появления краснухи
Источником инфекции могут быть больные, у которых краснуха протекает в острой форме, а также те, у кого заболевание проходит в стертой и атипичной форме. У 30-50% инфицированных детей краснуха протекает бессимптомно. Восприимчивость к краснухе всеобщая, но считается наиболее высокой у детей в возрасте от 3 до 4 лет. Для возникновения заболевания однократного контакта с больным недостаточно – к заражению приводит длительный и тесный контакт. Инфекция не передается через предметы и третьих лиц вследствие малой устойчивости вируса во внешней среде.
Классификация заболевания
Кодирование по МКБ-10
В 06. Краснуха (немецкая корь).
В 06.0. Краснуха с неврологическими осложнениями:
- энцефалит (G05.1),
- менингит (G02.0),
- менингоэнцефалит (G05.1).
В 06.8. Краснуха с другими осложнениями:
- артрит (M01.4),
- пневмония (J17.1).
В 06.9. Краснуха без осложнений
Клиническая классификация краснухи:
По типу:
- типичная;
- атипичная:
- с изолированным синдромом экзантемы,
- с изолированным синдромом лимфоаденопатии,
- стертая,
- бессимптомная.
По тяжести:
- легкой степени тяжести,
- средней степени тяжести,
- тяжелая.
По течению:
- гладкое;
- негладкое:
- с осложнениями,
- с наслоением вторичной инфекции,
- с обострением хронических заболеваний.
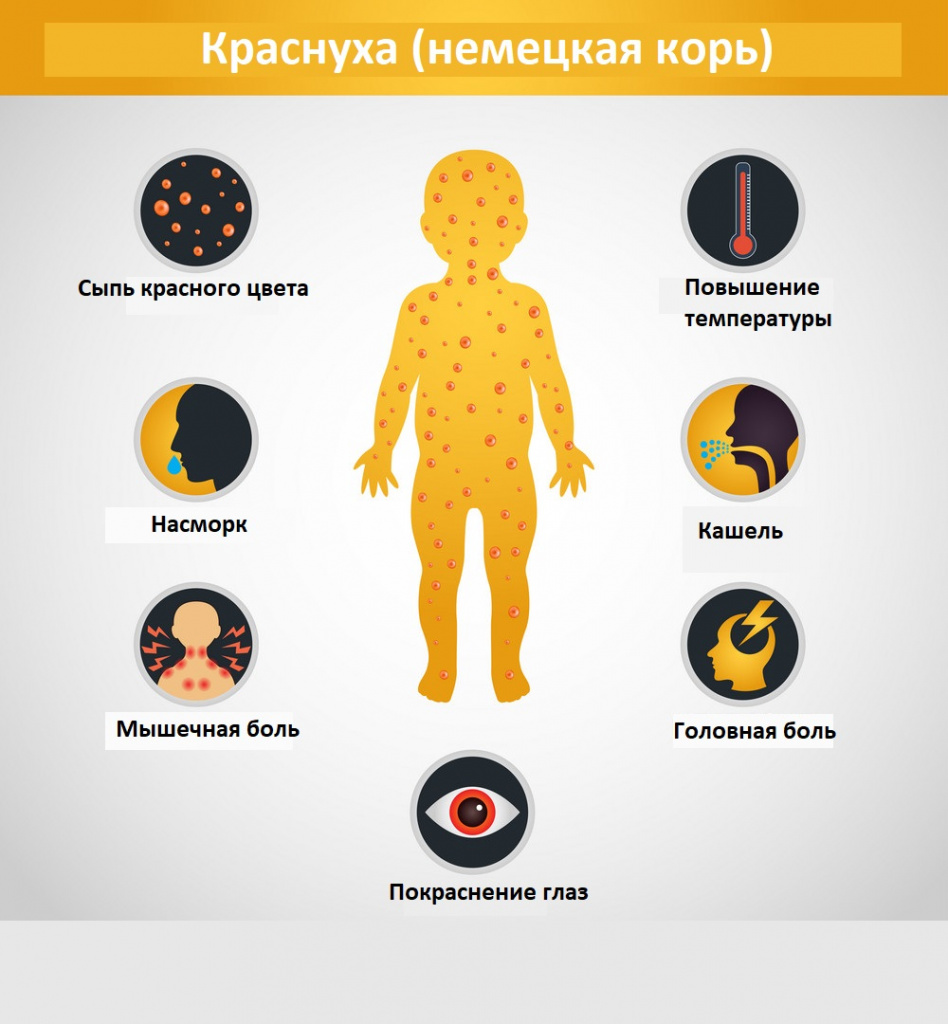
Симптомы краснухи
Интоксикационный синдром: недомогание, небольшая слабость, умеренная головная боль, иногда боль в мышцах и суставах. Температура субфебрильная или нормальная, иногда повышается до фебрильных значений, держится 1-3 дня.
Синдром поражения респираторного тракта (катаральный синдром) выражен слабо. Отмечается незначительная гиперемия зева, конъюнктивит, сыпь в виде мелких бледно-розовых пятнышек на мягком небе (пятна Форхгеймера). Иногда отмечается гиперемия, зернистость слизистой ротовой полости, точечные кровоизлияния на язычке и мягком небе. Ринит, сухой кашель обычно наблюдаются у детей старшего возраста.
 Синдром лимфоаденопатии развивается за 1-3 дня до появления сыпи и катаральных симптомов и исчезает через несколько дней после угасания сыпи. Характеризуется увеличением и болезненностью затылочных и заднешейных лимфатических узлов, возможна генерализованная лимфоаденопатия.
Синдром лимфоаденопатии развивается за 1-3 дня до появления сыпи и катаральных симптомов и исчезает через несколько дней после угасания сыпи. Характеризуется увеличением и болезненностью затылочных и заднешейных лимфатических узлов, возможна генерализованная лимфоаденопатия.
Синдром экзантемы относится к числу постоянных признаков краснухи. Сыпь сначала появляется на лице, за ушами, на волосистой поверхности головы, в течение суток распространяется с лица на туловище и на конечности. Ввиду быстрого распространения экзантемы создается впечатление одномоментности высыпания. Сыпь более выражена на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. У 75% больных сыпь мелкопятнистая (диаметром 5-7 мм), в отдельных случаях (у 5% пациентов) она может быть крупнопятнистой (диаметром 10 мм и более), реже – пятнистопапулезной. На ладонях и подошвах экзантема отсутствует.
Диагностика краснухи
Диагностика краснухи производится путем сбора анамнеза, клинического осмотра, лабораторных и специальных методов обследования и направлена на определение нозологии и клинической формы, тяжести состояния, выявление осложнений и показаний к лечению.
Клинический анализ крови в остром периоде болезни необходимо проводить всем пациентам для определения уровня лейкоцитов, числа плазматических клеток, тромбоцитов, СОЭ.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Серологический метод (ИФА) назначают пациентам с клиническими симптомами краснухи для подтверждения диагноза. Исследование крови проводят с целью выявления специфических антител, относящихся к иммуноглобулинам класса M (IgM) и класса G (IgG). Исследование группы репродуктивно значимых инфекций проводят беременным женщинам для выявления предрасположенности к заболеванию, при этом положительная реакция возможна только в случае ранее перенесенного заболевания.
Anti-Rubella-IgM (Антитела класса IgM к вирусу краснухи)
Антитела класса IgМ к вирусу краснухи.
Определение IgM антител к вирусу краснухи используют в целях диагностики первичной инфекции вирусом краснухи (Rubella). Они могут быть обнаружены уже через 1 – 3 дня после появления клинических симптомов, и в большинстве случаев их концентрация быстро снижае…
765 руб
Anti-Rubella-IgG (Антитела класса IgG к вирусу краснухи)
Индикатор наличия иммунитета к вирусу краснухи.
Антитела класса IgG к вирусу краснухи начинают вырабатываться через 3 – 4 недели с момента инфицирования и выявляются после окончания острого заболевания пожизненно, обеспечивая защиту от повторной инфекции. Выявление аnti-Rubella-IgG в концентр…
595 руб
Авидность IgG-антител к вирусу краснухи (Avidity anti-Rubella IgG)
Краснуха (Rubella) входит в группу репродуктивно значимых инфекций, обозначаемых как TORCH-комплекс (название образовано начальными буквами в латинских наименованиях – Toxoplasma, Rubella, Cytomegalovirus, Herpes); первичное инфицирование данными возбудителями, либо обострение уже имеющей…
890 руб
Вирусологическое исследование направлено на раннее выявление вируса краснухи в организме человека (первые 72 часа после появления сыпи). Исследование проводится из любых смывов – крови, слюны, мочи и др. Применяется в отдельных случаях как специальное исследование.
Молекулярно-биологический метод – полимеразная цепная реакция (ПЦР) применяется в целях определения генотипа возбудителя краснухи, мониторинга персистенции вируса у детей с синдромом врожденной краснухи, в качестве дополнительного метода исследования у беременных женщин.
Вирус краснухи, определение РНК (Rubella virus, RNA) в сыворотке крови
Определение РНК вируса краснухи (Rubella virus) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Краснуха, широко распространенное острое инфекционное заболевание, характеризующееся кожной сыпью и увеличением лимфатических узло…
730 руб
Окончательный диагноз выставляется с учетом всех проведенных исследований и указанием следующих данных:
- эпидемиологических (контакт с больным краснухой в пределах инкубационного периода, наличие вакцинации),
- клинических (увеличение периферических лимфатических узлов, наличие сыпи, ее характер и локализация, выраженность интоксикации и лихорадки, синдром поражения респираторного тракта),
- лабораторных (лейкопения, тромбоцитопения, СОЭ; выявление антител к вирусу краснухи классов IgM, IgG или низкоавидных IgG, выделение вируса в различных биологических жидкостях).
К каким врачам обращаться
При первых симптомах краснухи следует обратиться к врачу общей практики (семейному врачу) или
терапевту
. Детей осматривает
врач-педиатр
. Специализированная медицинская помощь, в том числе в условиях стационара, оказывается врачами-инфекционистами и другими специалистами и включает профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию.
Лечение краснухи
Принципы лечения больных краснухой предусматривают решение следующих задач:
- предупреждение развития осложнений со стороны органов и систем;
- предупреждение формирования остаточных явлений.
Больному требуется постельный режим и изоляция в течение всего острого периода. Лечение больных с диагнозом «краснуха» легкой и средней степени тяжести осуществляется в амбулаторных условиях, при тяжелом течении заболевания – в условиях стационара. Госпитализация также показана при наличии факторов риска, к которым относятся ранний возраст ребенка; пороки развития сердца, органов слуха и зрения; энцефалопатия; иммунодефицитные состояния. Показаниями для госпитализации в отделение реанимации и интенсивной терапии являются тяжелые формы краснухи с выраженными неврологическими нарушениями, дыхательной и сердечно-сосудистой недостаточностью.
Выбор методов лечения краснухи зависит от клинической картины, симптомов, и может включать назначение лекарственных препаратов и немедикаментозных методов терапии. При неосложненном течении заболевания применяется симптоматическая терапия.
Методы медикаментозного лечения:
- средства этиотропной терапии (препараты рекомбинантного интерферона);
- патогенетическая терапия;
- средства симптоматической терапии, в том числе, антибиотики;
- средства иммунотерапии и иммунокоррекции.
Методы немедикаментозного лечения:
- физические методы снижения температуры (обтирание, прикладывание льда, прохладная клизма, обильное питье, жаропонижающие средства;
- витаминные комплексы;
- санация ротоглотки;
- проветривание помещения;
- гигиенические мероприятия.
Осложнения
Осложнения после краснухе возникают редко. К ним относят артриты, которые чаще развиваются у взрослых (30% – у мужчин, 5-6% – у женщин). Припухлость и болезненность суставов появляются через 1-2 дня после угасания сыпи и исчезают в течение 1-2 недель без остаточных явлений. Обычно поражаются мелкие суставы кистей рук, реже – коленные и локтевые.
Краснушный энцефалит характеризуется выраженной неврологической симптоматикой. Больные отмечают усиление головной боли, ухудшение общего самочувствия, в дальнейшем могут возникать судороги, коматозное состояние. Возможно развитие менингоэнцефалита, энцефаломиелита. Крайне редко отмечается развитие невритов, полиневритов, пневмоний, синуситов, отитов, нефритов, тромбоцитопенической пурпуры, поражения поджелудочной железы с развитием сахарного диабета 1-го типа.
Изредка краснуха осложняется геморрагическим синдромом – кровоизлияниями в кожу и слизистые оболочки, гематурией, носовыми, кишечными кровотечениями.
Инфицирование женщины в период беременности, особенно в первом триместре, может привести к выкидышу, гибели плода, мертворождению или врожденным порокам развития у младенца, известным как синдром врожденной краснухи (СВК).
Профилактика краснухи
Применение вакцины против краснухи обеспечивает более 95% длительного иммунитета, схожего с иммунитетом, вырабатываемым в результате естественного инфицирования. Вакцины против краснухи имеют либо моновалентную форму (вакцина, направленная только на один патоген), либо комбинированную с другими вакцинами, такими как вакцины против кори (КК), кори и свинки (КСК) или кори, свинки и ветряной оспы (КСКВ). Для иммунизации применяются медицинские иммунобиологические препараты, зарегистрированные и разрешенные к применению на территории Российской Федерации в установленном законодательством порядке согласно инструкциям по их применению. Иммунизация против краснухи проводится в рамках национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям.
Неблагоприятные реакции на вакцинацию обычно бывают легкими и включают боль и покраснение в месте инъекции, незначительное повышение температуры, сыпь и мышечные боли.
Каждый случай краснухи подлежит регистрации и учету в «Журнале учета инфекционных заболеваний» по месту их выявления в медицинских и иных организациях (детских, подростковых, оздоровительных и др.), а также территориальными органами, осуществляющими государственный санитарно-эпидемиологический надзор. Профилактические мероприятия направлены на раннюю и активную диагностику, лечение, изоляцию больных.
Источники:
- Постановление Главного государственного врача РФ «Об утверждении Программы «Профилактика кори и краснухи в период верификации их элиминации в Российской Федерации (2013-2015 гг.)» и плана ее реализации». Зарегистрировано в Минюсте РФ 30 августа 2013 г. № 29831.
- Санитарно-эпидемиологические правила «Профилактика кори, краснухи и эпидемического паротита» СП 3.1.2952-11. Зарегистрировано в Минюсте РФ 24 ноября 2011 г. № 22379.
- Руководство по эпидемиологическому надзору за корью, краснухой и синдромом врожденной краснухи в Европейском регионе ВОЗ. Обновленное издание, декабрь 2012 г.
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным краснухой. ФГБУ НИИДИ ФМБА России. 2015.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Корь
Корь – острое вирусное заболевание, сопровождающееся появлением характерной сыпи на коже и слизистой оболочке полости рта, поражением верхних дыхательных путей и глаз. Болезнь является строгим антропонозом (у животных не развивается).
Бруцеллез
Бруцеллез: причины появления, симптомы, диагностика и способы лечения.
Источник
