Противогрибковые препараты при вульвовагинальном кандидозе
Вульвовагинальный кандидоз не передается половым путем. Причиной развития патологического процесса являются негативные преобразования в собственном организме. Вульвовагинальный кандидоз сопровождается неприятными внешними проявлениями, легко диагностируется, хорошо лечится при своевременном обращении к специалисту.
Причины
Микрофлора влагалища состоит из полезных лактобактерий и 40 видов условно-патогенных микроорганизмов. Рост грибков сдерживает местный иммунитет и многочисленная группа лактобактерий. У каждой женщины свой индивидуальный состав микрофлоры.

Под влиянием негативных факторов снижается иммунитет, грибки получают возможность активно размножаться. Такая ситуация приводит к дисбактериозу влагалища с повышенной кислотностью. Появляется вульвовагинальный кандидоз, провокаторами которого являются дрожжевые грибки рода Candida.
Факторы:
- гормональный сбой по причине естественных преобразований (беременность, подростковый возраст, менопауза, кормление грудью), на фоне приема противозачаточных средств;
- проблемы в работе эндокринной системы, нервной (стрессы, продолжительные депрессии, истощение, переутомление);
- переохлаждение, перегрев;
- аллергическая реакция на средства личной гигиены, интимные игрушки, прокладки, тампоны, белье из синтетической ткани;
- отдых в теплых странах, резкая смена климата;
- физическое переутомление;
- продолжительный прием лекарственных средств;
- половая связь с новым мужчиной либо беспорядочные контакты;
- чередование вагинального, анального секса;
- заболевания ЖКТ, дисбактериоз кишечника;
- хронические болезни;
- вредные привычки, алкоголь;
- нарушение правил личной гигиены либо чрезмерная чистоплотность.
Предрасполагающих факторов огромное количество, но не всегда женщина при их воздействии начинает болеть. Необходимо параллельное влияние сразу нескольких с одновременным ослаблением защитных сил организма.
Как проявляется вульвовагинальный кандидоз
В большинстве случаев определить наличие заболевания можно самостоятельно по характерным признакам.
- Начинается заболевание с незначительного дискомфорта во влагалище. Через несколько дней начинается зуд. С каждым днем он становится сильнее, доставляет особый дискомфорт ближе к вечеру.
- Одновременно с этим женщина наблюдает изменение консистенции влагалищных выделений. Они становятся густыми, творожистой консистенции, белого цвета либо с желтоватым оттенком. Налет присутствует на внешних половых органах. Покрываются слизью внутренние стенки влагалища.
- Специфический кислый запах отличает кандидоз от других гинекологических заболеваний. Он не проходит даже после тщательного подмывания. Хорошо ощущается в конце дня, утром.
- Жжение во время полового акта, при использовании мыла для подмывания, попадании во влагалище спермы.
- Нарушение мочеиспускания. Появляются частые позывы, чувство переполненности мочевого пузыря, резкая боль в конце мочеиспускания. Болезненные ощущения в нижней части живота.

На фоне вульвовагинального кандидоза нарушается менструальный цикл, наблюдается кровотечение, появляется слабость, головная боль, раздражительность, незначительно повышается температура.
Классификация
Яркая симптоматика кандидоза характерна для острой формы кандидоза. Организм пытается привлечь к себе внимание. Продолжается она без квалифицированного лечения около месяца. Затем переходит в иную форму.
Хронический кандидоз характеризуется теми же проявлениями, но выражаются они гораздо слабее. Особого дискомфорта не доставляют, самостоятельно исчезают через время. Для хронической формы присущи частые рецидивы под влиянием разных факторов при каждом снижении иммунитета.
Скрытая форма кандидоза протекает бессимптомно. Обнаруживают повышенное количество дрожжевых грибков в лабораторных условиях. Внешне половые органы женщины могут выглядеть абсолютно здоровыми. Заподозрить наличие вульвовагинального кандидоза скрытой формы можно по симптомам, не связанным напрямую с болезнью:
- высыпания на коже;
- частые простудные заболевания;
- обострения болезней ЖКТ;
- дисбактериоз кишечника;
- проблемы с зачатием либо выкидыши;
- беспричинная головная боль;
- дискомфорт во время полового акта.
Скрытый кандидоз опасен распространением инфекции, локализацией в любых внутренних органах. Тогда присоединяются другие болезни, диагностика которых усложняется. Скрытая форма заболевания присутствует при патологиях в работе эндокринной системы, нервной, иммунной.
Диагностика
В большинстве случаев женщина самостоятельно определяет наличие болезни, обращается за помощью к гинекологу. Специалист способен поставить диагноз по внешних признакам:
- отечность;
- покраснение;
- рыхлый верхний слой слизистой;
- белый творожистый налет;
- кислый запах.
Однако для подтверждения результата проводится лабораторное исследование выделений. Процедура абсолютно безболезненная, не требует специальной подготовки, не занимает много времени. Проводится в гинекологическом кресле.

Результаты обследования в частных клиниках могут предоставить сразу, в государственных можно узнать на следующий день. После подтверждения диагноза назначают квалифицированное лечение.
Терапия вульвовагинального кандидоза
Незначительные проявления болезни можно остановить самостоятельно в домашних условиях. Применяют народные средства, которые устраняют неприятную симптоматику, останавливают рост грибков. Рецепты народной медицины часто используются при кандидозе во время беременности. Для борьбы с яркими проявлениями, при хронической форме, скрытой назначают противогрибковые средства в форме мази, суппозиториев, таблеток.
Профессиональные препараты
Выбор препарата зависит от сложности ситуации, внешних проявлений вульвовагинального кандидоза.
- Крем, мазь. Назначаются при незначительной симптоматике. Действуют местно, быстро впитываются тканями, угнетают работу болезнетворных микроорганизмов. Восстанавливают микрофлору влагалища. Применяют около 3 раз в сутки в течение 7 дней. Клотримазол, Пимафуцин, Кандид, Канизон, Агистен, Пимафукорт, Миконазол.
- Свечи, суппозитории. Убирают неприятную симптоматику, накапливаются в местах локализации грибков, останавливает размножение. Дополнительно ускоряют восстановление слизистой, снимают воспаление. Комбинированные средства применяют 1 раз перед сном в течение 10 дней. В некоторых случаях предусматривается иная схема лечения. Эффективные препараты Клотримазол, Клион Д, Пимафуцин, Тержинан, Ливарол, Залаин, Кетоконазол, Ирунин, Макмирор.
- Таблетки. Назначают при комбинированной терапии. Обязательное лекарство при кандидозе хронической формы, скрытой. Предусматривают разную схему использования, нужно руководствоваться инструкцией. Назначает специалист, он же устанавливает продолжительность курса. Нистатин, Пимафуцин, Фуцис, Дифлюкан, Низорал, Ирунин.

Болезненная симптоматика исчезает после первого применения лекарства, но для окончательного угнетения болезнетворной микрофлоры нужно пройти полный курс.
Лечение народными средствами
Существует несколько способов терапии вульвовагинального кандидоза народными методами – подмывание, сидячие ванночки, спринцевание, тампоны. В качестве целебного состава используют отвары трав, масла, некоторые аптечные препараты.
- В 1 л воды добавить по 1 ч. ложке пищевой соды, соли. Прокипятить минуту, остудить до комфортной температуры, добавить 10 капель йода. Можно использовать любым способом дважды один раствор.
- В воде разбавляют марганцовку, чтобы получился светло-розовый раствор.
- Растворяют в 200 мл теплой водички 1 таблетку Фурацилина.
- Заливают кипяченой водой цветки календулы, накрывают плотно крышкой, настаивают 30 минут. Перед применением следует процедить.
- Масло чайного дерева используют для смазывания влагалища внутри, пропитывания тампона, добавляют в воду для подмывания, спринцевания, ванночек.
Если терапия народными средствами не дает должного результата в течение 5 дней после начала, необходимо обратиться за помощью к специалистам.

Дополнительно направляют усилия для укрепления иммунитета, принимают пробиотики для нормализации микрофлоры кишечника, обязательны витаминные комплексы.
Контроль
Чтобы узнать наверняка о том, что болезнь ушла, необходимо повторно посетить специалиста после окончания курса. Снова сдать мазок на микрофлору. Если ситуация не нормализовалась, необходимо скорректировать лечение. Недолеченный кандидоз переходит в хроническую форму, вызывает другие заболевания.
Осложнения
Вульвовагинальный кандидоз приводит к дисбактериозу кишечника, провоцирует воспалительные процессы половых органов, вызывает цистит. На фоне этих заболеваний развивается бесплодие, нарушается работа нервной системы. Наблюдается сбой менструального цикла.
Переход в хроническую форму опасно распространением грибков по всему организму. Локализоваться патогенная микрофлора способна в любом внутреннем органе. Чаще всего страдает ЖКТ.
Профилактика
Для предотвращения вульвовагинального кандидоза нужно действовать в нескольких направлениях – укреплять иммунитет, правильно питаться, нейтрализовать действие негативных факторов.
- Не злоупотреблять кофе, сладостями, газированными напитками, алкоголем. Отказаться от соленой пищи, острой.
- Относиться серьезно к выбору средств интимной гигиены, прокладкам.
- Не использовать длительное время для подмывания мыло. Щелочь при чрезмерном количестве провоцирует рост грибков.
- Снижает риск развития кандидоза половая связь с одним партнером.
- Следить за регулярностью менструального цикла.
- Не допускать переутомления физического, нервного.
- Своевременно обращаться за помощью к специалистам.

Благоприятно влияет на организм в целом занятие спортом, прогулки на свежем воздухе, благотворная психо-эмоциональная обстановка.
Интересное видео:
Источник
В силу понятных причин клиенты аптек нечасто обращаются за советом первостольника по вопросам лечения т.н. деликатных недугов. К небольшому числу исключений в этом плане относится вульвовагинальный кандидоз: по данным опроса Ipsos Comcon, с жалобами посетительниц на «молочницу» в повседневной практике часто сталкивается почти половина российских провизоров (44,9%)1.
Кандида жжет
Возбудители вульвовагинальнога кандидоза (ВВК) — грибы рода Candida. В большинстве случаев это Candida albicans, однако в последние годы все чаще регистрируются инфекции, связанные и с другими видами (non-albicans) этого условно-патогенного микроорганизма: Candida glabrata, Candida tropicalis, Candida krusei и др. Следует подчеркнуть, что возникновение заболевания обусловлено не самим фактом присутствия кандид в организме (они постоянно обитают на слизистых оболочках кишечника, ротовой полости, влагалища), а их избыточным ростом и размножением. «Захватив» урогенитальный тракт, грибы колонизируют слизистую оболочку влагалища, внедряются в ее эпителий и подлежащие слои.
Характерный симптом «молочницы» — густые творожистые выделения с нейтральным запахом. При острой форме им, как правило, сопутствуют зуд, жжение и боль в области половых губ, усиление зуда во время сна или после водных процедур и полового акта, болевые ощущения во время секса и при мочеиспускании.
ВВК — заболевание весьма «назойливое»: до 50% женщин имеют ≥ 2 эпизодов острой «молочницы» в жизни, у 5% и вовсе развивается рецидивирующая форма (≥ 4 острых эпизодов в течение года)2.
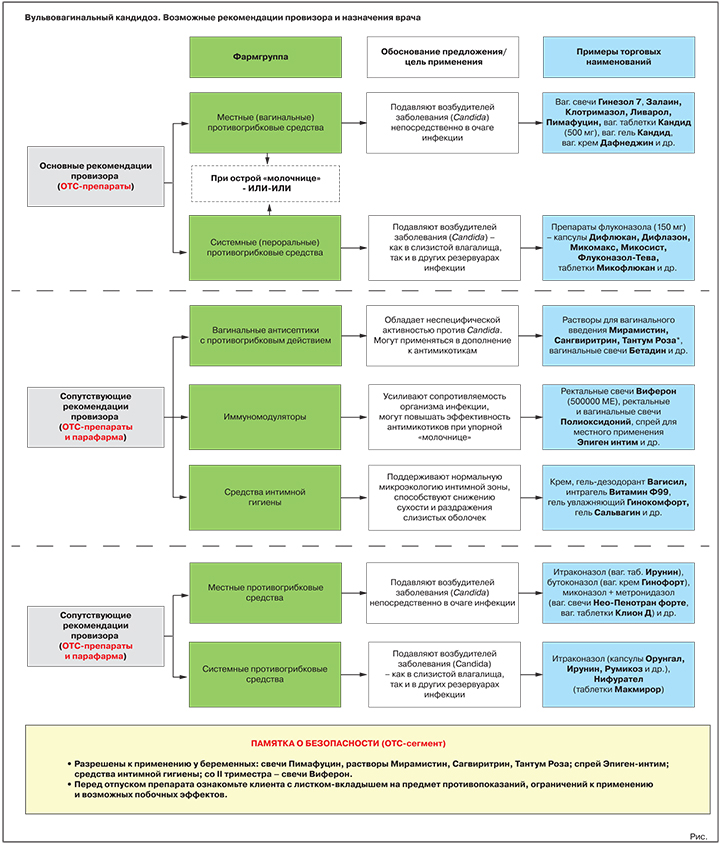
Что вправе посоветовать первостольник (ОТС-зона)
Два основных класса лекарств для терапии ВВК — местные и пероральные противогрибковые средства, активные против грибов рода Candida. Согласно действующим Федеральным рекомендациям по ведению больных урогенитальным кандидозом, в случае острой «молочницы» предпочтение отдается местным (вагинальным) формам, при невозможности их использования в ход идут антимикотики системного действия3.
В ассортименте аптек есть множество безрецептурных препаратов из этих групп, которые разрешены к применению в рамках ответственного самолечения. Разумеется, этот факт ни в коей мере не отменяет основную рекомендацию клиентке с жалобами на симптомы «молочницы»: посетить гинеколога. Это необходимо как для максимально точной диагностики инфекции (спектр возбудителей, сопутствующие инфекции и т.п.), так и для подбора оптимальной терапии, ведь многие препараты с клинически доказанной высокой эффективностью относятся к рецептурному сегменту (см. раздел «Возможные назначения врача»).
Основная рекомендация. Местные противогрибковые средства
Обоснование предложения: подавляют/уничтожают возбудителей «молочницы» непосредственно в очаге инфекции.
Варианты предложения: вагинальные свечи Гинезол 7, Залаин, Клотримазол, Ливарол, Пимафуцин, вагинальные таблетки Кандид (500 мг), вагинальный гель Кандид, вагинальный крем Дафнеджин и др.
Факторы выбора препарата
1. Курс терапии
Безрецептурные вагинальные антимикотики различного состава обладают схожим спектром противогрибкового действия. Различные лекарственные формы препаратов не имеют значимых отличий по эффективности, их выбор в основном определяется субъективными предпочтениями пациентки: кому-то больше по нутру свечи, кому-то — вагинальные таблетки, кому-то — гель или крем. Все вагинальные OTC-препараты от «молочницы» применяются с частотой 1 раз в день (на ночь).
Пожалуй, наиболее существенное отличие между местными OTC-препаратами — рекомендованная длительность терапии при острой «молочнице». Самыми удобными в этом плане можно назвать вагинальные свечи Залаин (сертаконазол) и вагинальные таблетки Кандид (клотримазол) в дозе 500 мг: курс лечения ими состоит из однократного введения препарата.
Другие безрецептурные средства применяют дольше:
- 3—5 дней — Ливарол;
- 3—6 дней — Пимафуцин или его генерики;
- 6—7 дней — Дафнеджин, свечи Клотримазол в дозе 100 мг, Гинезол 7, вагинальный гель Кандид.
Лечение проводится до полного исчезновения клинических симптомов острого ВВК.
2. Ограничения к применению
Одна из основных групп риска «молочницы» — беременные: у них заболевание развивается в 2—3 раза чаще, чем у небеременных женщин4. Из OTC-препаратов допустимо использование у этой категории пациенток свечей с натамицином (Пимафуцин, Примафунгин, Экофуцин). Большинство других местных средств противопоказано в I триместре, а на 3—9 месяцах беременности может применяться только по назначению и под наблюдением врача-гинеколога.

Альтернативная или дополнительная рекомендация. Пероральные противогрибковые средства
Обоснование предложения: подавляют/уничтожают возбудителей «молочницы».
Варианты предложения: препараты флуконазола (референтный препарат — капсулы Дифлюкан, генерики — капсулы Дифлазон, Микомакс, Микосист, Флуконазол-Тева, таблетки Микофлюкан и многие др.); препарат натамицина (таблетки Пимафуцин).
Факторы выбора препарата
1. Принцип действия
Если флуконазол всасывается в кровь и оказывает системное противогрибковое действие, то натамицин после приема внутрь действует только на уровне ЖКТ, который выполняет в организме роль одного из резервуаров Candida. Как следствие, при лечении острого ВВК флуконазол может применяться в качестве альтернативы местным вагинальным средствам, натамицин — только в качестве дополнения.
2. Дозировка
- При неосложненной «молочнице» флуконазол применяют однократно в дозе 150 мг. Форма выпуска 150 мг № 1 есть у всех препаратов флуконазола на российском рынке.
- При хронической (рецидивирующей) форме заболевания применяют ту же дозировку 1 раз в неделю, при этом длительность терапии устанавливается врачом.
- Режим приема натамицина при «молочнице» — по 1 таблетке 4 раза в сутки, 10—20 дней (после исчезновения симптомов рекомендуется принимать препарат еще несколько дней).
3. Ограничения к приему
- Флуконазол противопоказан при беременности, прием натамицина в этот период возможен.
- Флуконазол может вызывать головокружение, о чем следует предупредить пациенток, управляющих автомобилем.
4. Терапевтическая эквивалентность
Если пероральный натамицин в настоящее время представлен в России лишь одним торговым наименованием, то флуконазолов, напротив, чрезвычайно много. Не ставя под сомнение факт сопоставимой эффективности различных препаратов с этим МНН в равнозначных дозировках и лекарственных формах, тем не менее, обозначим те генерики, которые официально признаны FDA терапевтически эквивалентными по отношению к Дифлюкану (код эквивалентности AB). Из препаратов, зарегистрированных в России, к таковым относятся Микофлюкан и Флуконазол-Тева5.
Возможные сопутствующие рекомендации
Антисептики с противогрибковыми свойствами
Обоснование предложения: обладают неспецифической активностью против Candida. Могут использоваться в дополнение к специализированным противогрибковым средствам, в т.ч. при подозрении на смешанные инфекции.
Варианты предложения: растворы для вагинального введения Мирамистин, Сангвиритрин, Тантум Роза, вагинальные свечи Бетадин и др.
На заметку провизору
- В период беременности возможно применение растворов Мирамистин, Сангвиритрин, Тантум Роза. Не рекомендуется применять со II триместра беременности свечи Бетадин.
- Тантум Роза (бензидамин), зарегистрированный как НПВП, обладает не только антисептическими свойствами, но и выраженным местным противовоспалительным и обезболивающим действием.
- Курсы применения при «молочнице»:
- Бетадин — по 1 свече 1—2 раза в день, 7 суток;
- Мирамистин — 2—4 спринцевания (по 10 мл) в день, до 2 недель;
- Сангвиритрин — 1—2 спринцевания в сутки (1 ч. л. раствора на 200 мл теплой воды), 5 дней;
- Тантум Роза — 2 спринцевания в сутки (по 1 флакону) 3—5 раз в день.
Иммуномодуляторы
Обоснование предложения: усиливают сопротивляемость организма инфекции, могут повышать эффективность противогрибковых средств при упорном течении заболевания.
Варианты предложения: ректальные свечи Виферон (500 000 МЕ), ректальные и вагинальные свечи Полиоксидоний, спрей для местного применения Эпиген интим и др.
На заметку провизору
- Виферон разрешен к применению с 14-й недели беременности. Эпиген интим может использоваться беременными на любом сроке. Полиоксидоний этой группе пациенток противопоказан.
- При «молочнице» иммуномодуляторы применяются в комплексе с противогрибковыми средствами.
- Курсы применения при «молочнице»:
- Виферон (500 000 ЕД) — ректально, по 1 свече 2 раза в день, 5—10 суток;
- Полиоксидоний — ректально и вагинально: по 1 суппозиторию (6 мг или 12 мг) 1 раз в сутки ежедневно в течение трех дней, затем через день, курсом 10—20 суппозиториев;
- Эпиген интим — вагинально, по 1—2 впрыскивания 3—4 раза в день, 7—10 суток.
Средства интимной гигиены
Обоснование предложения: при регулярном применении поддерживают нормальную микроэкологию интимной зоны, способствуют снижению сухости и раздражения слизистых оболочек, уменьшают риск новых вагинитов.
Варианты предложения: гель-дезодорант Вагисил, интрагель Витамин Ф99, гель увлажняющий Гинокомфорт, гель Сальвагин и др.
На заметку провизору
- Средства этой группы могут применяться в период беременности.
- Во время острой «молочницы» следует избегать средств, вызывающих выраженное снижение pH влагалища (в пределах ≤ 3,5), поскольку сильно закисленная среда благоприятствует росту кандид. По той же причине в острый период заболевания не рекомендованы вагинальные пробиотики и пребиотики.
Возможные назначения врача (Rx-зона)
Противогрибковые средства местного действия
Цель применения: прямое подавление/уничтожение возбудителей заболевания в очаге инфекции.
Представители: итраконазол (вагинальные таблетки Ирунин), бутоконазол (вагинальный крем Гинофорт), фентиконазол (вагинальный крем или вагинальные капсулы Ломексин), миконазол + метронидазол (вагинальные суппозитории Нео-Пенотран, Нео-Пенотран форте, вагинальные таблетки Клион Д) и др.
На заметку провизору
- Общие преимущества вагинальных форм препаратов перед системными средствами — быстрое начало действия непосредственно в эпицентре инфекции, отсутствие системных побочных эффектов при соблюдении правильного режима дозирования.
- Ряд местных Rx-препаратов (Нео-Пенотран, Гайномакс, Метрогил Плюс и др.) наряду с противогрибковым компонентом содержит антибактериальное и противопротозойное средство из группы 5-нитроимидазолов (метронидазол, тиоконазол или др.). Благодаря такому комбинированному составу они нередко назначаются гинекологами при смешанных инфекциях — сочетании «молочницы» с бактериальным вагинозом и/или трихомониазом.
Пероральные противогрибковые средства
Цель применения: прямое подавление/уничтожение возбудителей «молочницы».
Представители: итраконазол (капсулы Орунгал, Ирунин, Итраконазол-Тева, Румикоз и др.), нифурател (таблетки Макмирор), нистатин (таблетки Нистатин).
На заметку провизору
- Если препараты итраконазола и нифуратела при острой «молочнице» могут назначаться как альтернатива местным средствам, то таблетки с нистатином — исключительно как дополнение. Как и натамицин, они практически не всасываются из ЖКТ и используются лишь для противогрибковой санации кишечника. По сути они являются средствами локального, а не системного действия.
- Общие преимущества средств системного действия — распределение не только в ткани влагалища, но и в другие резервуары кандиды (кишечник, ротовая полость), удобство приема (внутрь).
- При рецидивирующей молочнице пероральные средства системного действия могут назначаться в комбинации с местными препаратами.
Иммуномодулирующие средства
Цель применения: нормализация параметров врожденного иммунитета, повышение терапевтической результативности противогрибковых препаратов при упорной, рецидивирующей «молочнице».
Представители группы: интерферон альфа-2b + таурин + бензокаин (вагинальные и ректальные суппозитории Генферон), синтетический пептид (раствор для местного применения Гепон), оксодигидроакридинилацетат натрия (раствор для инъекций Неовир) и др.
На заметку провизору
Перечисленные иммуномодуляторы могут назначаться врачами не только при ВВК, но и при других инфекционных гинекологических заболеваниях (бактериальный вагиноз, трихомониаз и др.).
–––––––––––––––––––––––––––––––––––––––––––––––––
1 Pharma-Q, HealthIndex, мнение провизоров – весна 2016 г. Ipsos Comcon.
2 Patel D.A. et al. Risk factors for recurrent vulvovaginal candidiasis in women receiving maintenance antifungal therapy: Result of a prospective cohort study. American Journal of Obstetrics and Gynecology, 2004, vol. 190. – P. 644—653.
3 Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом. Российское общество дерматовенерологов и косметологов. М., 2015 г., 15 с.
4 Занько С.Н. Вагинальный кандидоз. Охрана материнства и детства, 2006, №5. С. 64—71.
5 https://www.accessdata.fda.gov/scripts/cder/drugsatfda/index.cfm?fuseaction=Search.Overview&DrugName=FLUCONAZOLE. В США соответствующие генерики зарегистрированы под торговыми названиями Fluconazole.
Источник
