Профилактика краснухи республике казахстан

Методическое руководство
Астана
Год
Настоящее методическое руководство разработано согласно приказа Министра здравоохранения Республики Казахстан от 27 апреля 2007 года №264 «О совершенствовании эпидемиологического надзора за заболеваемостью корью, краснухой, врожденной краснушной инфекцией и эпидемическим паротитом»
Определения, используемые в руководстве
Элиминация кори и краснухи – это прекращение циркуляции местных штаммов вирусов. Случаи заболевания могут появляться вследствие завоза, но вторичное распространение инфекции прекратится естественным путем без дополнительных мероприятий, обычно после очень ограниченного числа генераций в цепочке распространения инфекции.
Состояние элиминации должно отслеживаться с помощью показателей эпидемиологического надзора, точно отражающих ситуацию. Выявленные цепочки распространения инфекций должны быть тщательно документированы и определена их связь с завозом вируса.
Поддержание заболеваемости на уровне менее одного случая на миллион жителей является важным показателем для элиминации кори и краснухи при условии адекватного качества эпиднадзора, включающего проведение лабораторного обследования всех случаев, подозрительных на корь и краснуху.
Искоренение кори и краснухи –полное прекращение заболеваемости корью и краснухой на территории страны.
Профилактика синдрома врожденной краснухи (далее – СВК) –снижение заболеваемости СВК до уровня менее 1 случая на 100 тыс. родившихся детей путем вакцинации детей и женщин детородного возраста против краснухи.
Введение
Цель настоящего руководства – помочь медицинским работникам всех уровней организации здравоохранения в создании адекватной системы эпиднадзора за корью, краснухой, СВК и эпидемическим паротитом с помощью которой можно было бы обнаруживать даже самые маленькие группы восприимчивых лиц, где возможна естественная непрерывная циркуляция вируса кори, краснухи и эпидемического паротита.
Корь, краснуха и эпидемический паротит остаются актуальными детскими инфекциями, которые можно предупредить с помощью эффективных вакцин. В борьбе с корью и краснухой удалось добиться существенного прогресса. Элиминация кори достигнута в ряде стран мира благодаря внедрению программ плановой и дополнительной иммунизации. Более 100 стран, в т.ч. Республика Казахстан включили вакцинацию против краснухи в национальные программы иммунизации. С 2005 года в Казахстане используется комбинированная вакцина против кори, краснухи и эпидемического паротита.
Общими задачами стратегического плана, которые должны быть решены в перспективе к 2010 году, являются:
1. Элиминация кори (прерывание местной циркуляции вируса кори);
2. Элиминация краснухи (прерывание местной циркуляции вируса краснухи);
3. Профилактика СВК (<1 случая на 100 000 родившихся детей);
4. Снижения заболеваемости эпидемическим паротитом.
В плане элиминации кори и краснухи, определены следующие ключевые стратегии:
1) Достижение и устойчивое поддержание высокого уровня охвата вакцинацией двумя дозами вакцины против кори, краснухи и эпидемического паротита (≥ 95%) путем организации достоверной плановой иммунизации населения;
2) Проведение дополнительных мероприятий по иммунизации восприимчивого к кори и краснухи детей, подростков и взрослых.
В Республике Казахстан дополнительная иммунизация против кори и краснухи проведена в 2005 году среди учащихся школ, высших и средних учебных заведений, военнослужащих и медицинских работников в возрасте от 15 до 25 лет и против краснухи женщин детородного возраста с 26 до 45 лет;
3) Обеспечение системы эпидемиологического надзора на каждой административной территории за заболеваемостью корью, краснухой, СВК путем тщательного расследования и лабораторного подтверждения подозрительных случаев;
4) Улучшение доступа к достоверной информации о преимуществах и рисках, связанных с вакцинацией против кори, краснухи и эпидемического паротита для медицинских работников и населения.
Несмотря на наличие высокоэффективных вакцин и высокие уровни охвата прививками определенные группы населения остаются восприимчивыми к этим инфекциям. К таким группам относятся лица с медицинскими противопоказаниями и лица, у которых при вакцинации не происходит выработка иммунного ответа из-за нарушений функций иммунной системы. Лица, сталкивающиеся с нехваткой информации о пользе иммунизации или не имеющего доступа к услугам системы иммунопрофилактики также остаются непривитыми.
Возросшая мобильность населения, связанная с миграцией, иммиграцией, сезонными работами или путешествиями, повышает риск завоза инфекции из стран с высокой заболеваемостью корью и краснухой.
В стратегическом плане Европейского региона в отношении кори и краснухи предполагается создание Региональной комиссии ВОЗ, в обязанности которой будет входить выработка индикаторов и целевых показателей, на основании которых государствам рекомендуется предоставлять информацию, подтверждающую результаты достижения целей по элиминации кори и краснухи. В рамках этого процесса от всех стран будет требоваться предоставление доказательств достоверности подаваемой ими информации.
Заболеваемость корью
Вирус кори поражает только человеческий организм, что делает возможным выполнение задачи полного искоренения этого заболевания.
Корь является одной из наиболее контагиозных инфекционных заболеваний. После контакта с источником кори заболевают более 90% восприимчивых лиц. Вирус может передаваться по воздуху (аэрозольный путь), с капельками выделений из дыхательных путей при прямом или опосредованном контакте с выделениями из носа или горла инфицированных лиц. Больные корью могут служить источником инфекции в период от двух до четырех дней до появления сыпи и до четырех дней после этого. Инкубационный период составляет 10-12 дней (может быть в диапазоне от 7 до 18 дней).

Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Источник
Содержание
Общая информация
Причины
Симптомы
Диагностика
Лечение
Прогноз
Возможные осложнения
Когда необходимо обратиться к врачу
Профилактика
Синонимы
Общая информация
Краснуха – инфекционное заболевание, характеризующееся появлением сыпи на коже.
Врожденной называется краснуха, передающаяся ребенку от больной матери во внутриутробном периоде.
Причины
Возбудителем краснухи является вирус, который распространяется воздушно-капельным или контактным путем.
Период, в течение которого человек с краснухой может быть заразным, начинается за 1 неделю до появления сыпи и завершается через 1 – 2 недели после ее исчезновения.
В настоящее время большинство детей проходят вакцинацию комбинированной вакциной против кори, паротита и краснухи, поэтому заболевание стало встречаться гораздо реже. Практически у всех вакцинированных детей развивается иммунитет к краснухе. Это означает, что в организме имеется защита от данного вируса.
Иногда во взрослом возрасте эта защита может ослабнуть. Женщины, планирующие беременность, а также любой взрослый человек может пройти повторную вакцинацию.
Дети и взрослые, которые не были привиты против краснухи, могут заболеть этой инфекцией.
Симптомы
У детей заболевание, как правило, протекает малосимптомно. До появления сыпи взрослые могут испытывать жар, головную боль, общее недомогание и насморк. Они могут не заметить симптомы.
К другим симптомам заболевания относятся:
- Появление синяков (редко)
- Воспаление глаз (покраснение глаз)
- Боль в мышцах или суставах
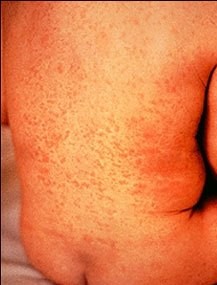 Краснуху часто называют трехдневной корью. Благодаря эффективной вакцинации в настоящее время краснуха встречается редко. Вакцина против краснухи входит в состав комбинированной вакцины против кори и эпидемического паротита.
Краснуху часто называют трехдневной корью. Благодаря эффективной вакцинации в настоящее время краснуха встречается редко. Вакцина против краснухи входит в состав комбинированной вакцины против кори и эпидемического паротита.
Диагностика
Для исследования культуры возбудителя может быть взят мазок из носа или зева.
Для проверки наличия иммунитета к краснухе может быть взят анализ крови. Все женщины, планирующие беременность, должны пройти это обследование. При отрицательном результате им необходимо вакцинироваться.
Лечение
Не существует методов лечения данного заболевания.
Для снижения температуры тела пациенты могут принимать ацетаминофен.
Дефекты, возникающие при врожденной краснухе, можно лечить.
Прогноз
Как правило, краснуха протекает легко.
После выздоровления у пациентов на всю жизнь сохраняется иммунитет к данному заболеванию.
Возможные осложнения
Если мать заражается во время беременности, ребенок может родиться с врожденными дефектами. Также могут произойти выкидыш или мертворождение.
Когда необходимо обратиться к врачу
Проконсультируйтесь с врачом в следующих случаях:
- Вы женщина детородного возраста, и не уверены были ли вы привиты против краснухи
- Во время заболевания или после выздоровления у вас или вашего ребенка появились сильная головная боль, ригидность затылочных мышц, боль в ухе или проблемы со зрением
- Вам или вашему ребенку необходимо пройти вакцинацию комбинированной вакциной
Профилактика
Существует безопасная и эффективная вакцина для профилактики краснухи. Вакцина против краснухи рекомендуется всем детям. Прививка проводится при достижении ребенком 12 – 15 месячного возраста, но иногда во время эпидемий она делается раньше. Вторая вакцинация обычно проводится детям в возрасте 4 – 6 лет. Эта комбинированная вакцина защищает от кори, эпидемического паротита и краснухи.
Женщины детородного возраста, как правило, сдают анализ крови на выявление наличия иммунитета к краснухе. Если женщина не вакцинирована, она должна избегать беременности в течение 28 дней после получения вакцины.
Вакцинацию не проходят следующие пациенты:
- Беременные женщины
- Пациенты, чья иммунная система ослаблена раком, приемом кортикостероидов или лучевой терапией.
Ни в коем случае нельзя вакцинировать беременных женщин.
Синонимы
Трехдневная корь; Германская корь
Источник
Сноска. Утратил силу приказом и.о. Министра здравоохранения РК от 04.10.2019 № ҚР ДСМ-135 (вводится в действие по истечении десяти календарных дней после дня его первого официального опубликования).
В соответствии с пунктом 6 статьи 144 Кодекса Республики Казахстан от 18 сентября 2009 года “О здоровье народа и системе здравоохранения”, ПРИКАЗЫВАЮ:
1. Утвердить прилагаемые Санитарные правила “Санитарно-эпидемиологические требования к организации и проведению санитарно-противоэпидемических (профилактических) мероприятий в отношении больных инфекционными заболеваниями, против которых проводятся профилактические прививки”.
2. Комитету по защите прав потребителей Министерства национальной экономики Республики Казахстан (Матишев А.Б.) обеспечить в установленном законодательством порядке:
1) государственную регистрацию настоящего приказа в Министерстве юстиции Республики Казахстан;
2) в течение десяти календарных дней после государственной регистрации настоящего приказа его направление на официальное опубликование в периодических печатных изданиях и в информационно-правовой системе “Әділет”;
3) размещение настоящего приказа на официальном интернет-ресурсе Министерства национальной экономики Республики Казахстан.
3. Контроль за исполнением настоящего приказа возложить на вице-министра национальной экономики Республики Казахстан Жаксылыкова Т.М.
4. Настоящий приказ вводится в действие по истечении десяти календарных дней со дня его первого официального опубликования.
“Согласован”
Министр здравоохранения
и социального развития
Республики Казахстан
_______________ Т.Дуйсенова
_______________ 2015 г.
| Утверждены приказом Министра национальной экономики Республики Казахстан от 17 марта 2015 года № 215 |
Санитарные правила “Санитарно-эпидемиологические требования к
организации и проведению санитарно-противоэпидемических
(профилактических) мероприятий в отношении больных
инфекционными заболеваниями, против которых проводятся
профилактические прививки”
1. Общие положения
1. Санитарные правила “Санитарно-эпидемиологические требования к организации и проведению санитарно-противоэпидемических (профилактических) мероприятий в отношении больных инфекционными заболеваниями, против которых проводятся профилактические прививки” (далее – Санитарные правила) устанавливают санитарно-эпидемиологические требования к организации и проведению санитарно-противоэпидемических (профилактических) мероприятий в отношении больных инфекционными заболеваниями, против которых проводятся профилактические прививки.
2. В настоящих Санитарных правилах используются следующие понятия:
1) абацилирование – прекращение бактериовыделения;
2) гемофильная инфекция – острые антропонозные инфекционные болезни с аэрогенным механизмом передачи, обусловленные палочкой инфлюэнцы, характеризующиеся многообразием клинических проявлений, преимущественным поражением органов дыхания, центральной нервной системы и коньюнктивы глаз, проявляющиеся в виде менингита, сепсиса, пневмонии, эпиглоттита;
3) дифтерия – антропонозная острая респираторная болезнь с аэрогенным механизмом передачи, характеризующаяся выраженной интоксикацией и явлениями фиброзно-воспалительного процесса в носоглотке, гортани, трахее, носу, нередко дающая тяжелые осложнения (круп, миокардит и другие);
4) инкубационный период – отрезок времени от момента попадания возбудителя в организм до проявления симптомов болезни;
5) коклюш – антропонозная острая респираторная бактериальная инфекция с аэрогенным механизмом передачи, характеризующаяся явлениями интоксикации, сопровождающаяся катаральными явлениями верхних дыхательных путей с характерными приступами судорожного кашля и рвотой;
6) корь – антропонозная острая респираторная вирусная болезнь с аспирационным механизмом передачи возбудителя, характеризующаяся лихорадкой, интоксикацией, этапным высыпанием пятнисто-папулезной сыпи, энантемой, поражением коньюнктивы и верхних дыхательных путей;
7) краснуха – антропонозная острая респираторная вирусная болезнь с аэрогенным механизмом передачи, характеризующаяся увеличением лимфатических узлов, особенно затылочных и заднешейных, макулопапулезной сыпью и умеренной интоксикацией;
8) моновакцина – вакцина, изготовленная на основе одного вида или серологического варианта микроорганизмов;
9) пневмококковая инфекция – группа антропонозов, обусловленных пневмококками с аэрогенным механизмом передачи, характеризующаяся различными клиническими проявлениями, чаще поражением легких;
10) полиомиелит – острая инфекционная болезнь, характеризующаяся общетоксическими симптомами и частым поражением нервной системы по типу вялых периферических параличей;
11) столбняк – зооантропонозная острая инфекционная болезнь с контактным механизмом передачи возбудителя, характеризующаяся тяжелым течением с поражением определенных структур центральной нервной системы, проявляющаяся титаническими и судорожными сокращениями поперечно-полосатой мускулатуры;
12) эпидемический паротит – антропонозная острая респираторная вирусная болезнь с аэрогенным механизмом передачи, характеризующаяся общей интоксикацией, увеличением одной или обеих слюнных желез, нередким поражением железистых органов и нервной системы.
2. Санитарно-эпидемиологические требования к организации и
проведению санитарно-противоэпидемических (профилактических)
мероприятий в отношении больных инфекционными заболеваниями,
против которых проводятся профилактические прививки
3. С целью недопущения регистрации инфекционных заболеваний, против которых проводятся профилактические прививки, охват детей профилактическими прививками в сроки, утвержденные постановлением Правительства Республики Казахстан от 30 декабря 2009 года № 2295 “Об утверждении перечня заболеваний, против которых проводятся профилактические прививки, Правил их проведения и групп населения, подлежащих плановым прививкам” (далее – Постановление № 2295), должен составить не менее 95 %.
4. Иммунизация против дифтерии, столбняка и коклюша проводится вакцинами, содержащими адсорбированную коклюшно-дифтерийно-столбнячную вакцину с цельноклеточным и бесклеточным коклюшным компонентом (далее – АКДС-содержащая вакцина), а так же адсорбированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигенов (далее – АДС-М).
При наличии противопоказаний к коклюшному компоненту иммунизация проводится АДС-М:
если реакция развилась на первую вакцинацию АКДС-содержащей вакциной, то вторую прививку осуществляют АДС-М не ранее через 3 месяца;
если реакция развилась на вторую вакцинацию АКДС-содержащей вакциной, то курс вакцинации против дифтерии и столбняка считают законченным. В обоих случаях первую ревакцинацию АДС-М проводят через 9-12 месяцев;
если реакция развилась на третью вакцинацию АКДС-содержащей вакциной, первую ревакцинацию АДС-М проводят через 12-18 месяцев.
5. В очагах больных дифтерией проводится иммунизация:
1) лиц, не привитых в сроки, установленные Постановлением № 2295;
2) лиц, не имеющих документального подтверждения о полученных прививках;
3) лиц, у которых после последней возрастной ревакцинации прошло более 10 лет.
6. Иммунизация лиц, переболевших дифтерией, проводится до выписки из стационара. Ранее не вакцинированным лицам проводится одна доза АДС-М, после чего проводится первичный курс вакцинации (3 дозы с интервалом 4 недели) и первая ревакцинация (4-я доза с интервалом 6 месяцев). Частично вакцинированным лицам проводится курс вакцинации из 2 доз с интервалом 4 недели и первая ревакцинация с интервалом 6 месяцев. В дальнейшем иммунизация проводится согласно срокам профилактических прививок в соответствии с Постановлением № 2295. Полностью иммунизированным лицам проводится одна доза АДС-М, если последняя доза вводилась более 5 лет назад.
7. Кроме плановой иммунизации против столбняка проводится экстренная специфическая профилактика этой инфекции. Показаниями к экстренной специфической профилактике столбняка являются:
1) травмы, ранения с нарушением целостности кожных покровов и слизистых;
2) обморожения и ожоги второй, третьей и четвертой степени;
3) внебольничные аборты;
4) роды вне медицинской организации;
5) рождение вне медицинской организации;
6) гангрена или некроз тканей любого типа;
7) укусы животных;
8) проникающие повреждения желудочно-кишечного тракта.
8. Экстренная специфическая иммунизация при травмах проводится в соответствии с таблицей экстренной специфической иммунизации при травмах согласно приложению к настоящим Санитарным правилам.
Для экстренной профилактики столбняка используются АКДС-содержащая вакцина, АДС-М, противостолбнячный человеческий иммуноглобулин (далее – ПСЧИ), противостолбнячная сыворотка (далее – ПСС).
9. Для иммунизации населения против кори, краснухи и эпидемического паротита используются комбинированная вакцина против кори, краснухи и эпидемического паротита (далее – ККП) и моновакцины против кори, краснухи и эпидемического паротита.
При осложнении эпидемиологической ситуации по инфекционным заболеваниям, против которых проводятся профилактические прививки, допускается проведение дополнительной массовой иммунизации.
10. Лицам в возрасте до 30 лет, находившимся в тесном контакте с больным корью и краснухой и до 25 лет с больным эпидемическим паротитом, не привитым, без данных о привитости или не имеющих второй дозы вакцинации против данной инфекции, проводится экстренная иммунизация моновакциной против кори, краснухи и эпидемического паротита, при ее отсутствии ККП. Экстренная иммунизация проводится не позднее 72 часов с момента контакта с больным.
При регистрации случаев эпидемического паротита в организованном коллективе проводится однократная иммунизация детей до 18 лет, привитых против этой инфекции, если прошло более 7 лет после первой прививки.
11. Профилактические прививки против гемофильной инфекции проводятся комбинированными вакцинами, в составе которых имеется компонент против гемофильной инфекции типа В.
12. Профилактические прививки против полиомиелита проводятся живыми или инактивированными полиомиелитными вакцинами.
3. Санитарно-эпидемиологические требования к проведению
противоэпидемических мероприятий в очагах инфекционных
заболеваний, против которых проводятся профилактические
прививки
13. Выявление больных или подозрительных на заболевание проводится медицинскими работниками медицинских организаций независимо от их ведомственной принадлежности и форм собственности во время амбулаторных приемов, посещений на дому, при медицинских осмотрах, диспансеризации и других посещениях организаций здравоохранения.
Обязательная изоляция в стационаре проводится больных дифтерией и полиомиелитом. Остальные больные изолируются в стационаре по клиническим или эпидемиологическим признакам или на дому до полного исчезновения клинических симптомов.
14. С целью своевременного выявления больных:
1) дифтерией – проводится однократное лабораторное обследование больных ларингитом, тонзиллитом с патологическим налетом, назофарингитом в день обращения в медицинскую организацию и лиц, вновь поступающих в детские дома, детские и взрослые психоневрологические стационары;
2) полиомиелитом – проводится выявление, учет и вирусологическое обследование больных с острыми вялыми параличами;
3) корью и краснухой – проводится выявление, учет и лабораторное обследование больных с высыпаниями.
15. Каждый случай инфекционных заболеваний, против которых проводятся профилактические прививки, подлежит эпидемиологическому расследованию в соответствии с Правилами расследования случаев инфекционных и паразитарных, профессиональных заболеваний и отравлений населения, утвержденными приказом Министра национальной экономики Республики Казахстан от 23 июня 2015 года № 440 (зарегистрированный в Реестре государственной регистрации нормативных правовых актов за № 11748) в первые 24 часа после его регистрации с заполнением “Карты эпидемиологического обследования очага инфекционного заболевания” по форме 209/у, утвержденной приказом Министра национальной экономики Республики Казахстан от 30 мая 2015 года № 415 (зарегистрированный в Реестре государственной регистрации нормативных правовых актов за № 11626).
Сноска. Пункт 15 в редакции приказа Министра национальной экономики РК от 29.08.2016 № 389 (вводится в действие по истечении десяти календарных дней после дня его первого официального опубликования).
16. При эпидемиологическом расследовании определяется круг лиц, бывших в контакте с больным (дифтерия, корь, краснуха, коклюш, эпидемический паротит, полиомиелит) в течение инкубационного периода заболевания.
17. Лица, бывшие в контакте с больным, подвергаются клиническому осмотру на наличие симптомов и признаков заболевания и находятся под ежедневным наблюдением.
18. В очаге дифтерии контактные лица наблюдаются в течение 7 суток с момента последнего контакта с больным. В первый день наблюдения у контактных берутся мазки из носа и зева, кожных поражений для бактериологического исследования на дифтерийную палочку и, не дожидаясь результатов бактериологического исследования, проводится профилактическое лечение антибиотиками.
Выявленные носители токсигенных штаммов дифтерийной палочки изолируются для лечения в стационаре и повторно обследуются бактериологически через 2 суток после завершения курса лечения, чтобы убедиться в абациллировании.
19. Все предметы, находившиеся в непосредственном контакте с больным дифтерией, подвергаются дезинфекции после изоляции больного.
20. Допуск лиц, переболевших дифтерией, в организованные детские коллективы осуществляется при полном выздоровлении и при наличии двух отрицательных результатов бактериологических исследований.
21. Диспансерное наблюдение с целью выявления поздних осложнений, проведение реабилитационных мероприятий проводится участковым врачом с привлечением (по показаниям) кардиолога, невропатолога, ЛОР-врача. Сроки диспансеризации определяются клинической тяжестью формы дифтерии и наличием осложнений. Лица с локализованной формой дифтерии наблюдаются в течение 6 месяцев, при наличии осложнений – один год.
22. Дети, переболевшие дифтерией, допускаются в детские дошкольные и общеобразовательные организации при локализованной форме через 2-3 недели, при осложнениях – через 4-8 недель.
23. При эпидемиологическом расследовании случаев полиомиелита, кори и краснухи:
1) присваивается идентификационный номер каждому случаю заболевания;
2) проводится опрос контактных с больным лиц для получения демографической и клинической информации, сведений о прививочном статусе, возможной беременности и совершенных поездках за последнее время;
3) проводится лабораторное исследование материала от больных и контактных с больным лиц.
24. Наблюдение за лицами, находящимися в контакте с больным корью, краснухой и эпидемическим паротитом проводится в течение 21 суток, с больным полиомиелитом в течение 30 суток с момента выявления последнего случая заболевания. В очаге полиомиелита после госпитализации проводится заключительная дезинфекция.
| Приложение к санитарным правилам “Санитарно- эпидемиологические требования к организации и проведению санитарно- противоэпидемических (профилактических) мероприятий в отношении больных инфекционными заболеваниями, против которых проводятся профилактические прививки” |
Таблица экстренной специфической иммунизации при травмах
№ п/п | Иммунный статус | АКДС-содержащая вакцина, АДС-М | ПСЧИ или ПСС | Дальнейшие прививки |
1 | Полный Первичный комплекс (3 и более доз) | Вводят по истечении 10 лет и более от последней прививки (при обширных ранах, загрязненных ранах, обморожениях, ожогах, травмах – 5 лет и более) | Вводят при загрязненных ранах, обморожениях, ожогах и травмах по прошествии 5 лет и более от последней прививки | Плановые прививки согласно календарю прививок |
2 | Частичная вакцинация (менее 3-х доз) | Вводится, если после последней прививки прошел 1 месяц и более | Вводится один из препаратов в случае загрязнения раны | Получает очередную прививку в цикле вакцинации и в дальнейшем должен закончить первичный комплекс прививок (не менее 3-х доз) в территориальной медицинской организации. Выбор препарата зависит от возраста прививаемого |
3 | Не привитой или неизвестен прививочный статус | Вводится препарат против столбняка, выбираемый в зависимости от возраста | Вводится один из препаратов | В последующем проводится полный курс иммунизации (не менее 3-х доз с учетом первой введенной дозы) в территориальной медицинской организации |
4 | Новорожденные, родившиеся вне медицинской организации, и дети в возрасте менее 2 месяцев получившие травму | Не вводится | Вводится ребенку один из препаратов, если мать не привита, частично привита или у нее неизвестный прививочный статус. Препарат не вводится, если мать полностью привита | Плановые прививки согласно календарю прививок |
5 | Не привитые дети в возрасте более 2 месяцев | Вводят АКДС-содержащую вакцину согласно календарю прививок | Вводится один из препаратов | Плановые прививки согласно календарю прививок |
6 | Женщины (при внебольничных родах или абортах) в случаях, если они не привиты, или отсутствуют данные о прививках | Вводят АДС-М | Вводится один из препаратов | С интервалом в 1 месяц вторая вакцинация, через 6 месяцев – ревакцинация АДС-М, в дальнейшем каждые 10 лет – однократная ревакцинация |
7 | Женщины (при внебольничных родах или абортах), в случае, если они ранее были частично привиты (менее 3 доз) | Вводят АДС-М, если прошло более 1 месяца от последней прививки | Вводят в случае загрязнения | Согласно календарю прививок каждые 10 лет – однократная ревакцинация АДС-М |
8 | Женщины (при внебольничных родах или абортах), которые ранее получили полный первичный комплекс (3 и более доз) | Вводят АДС-М по истечении 10 лет и более от последней прививки (при загрязненных ранах – 5 лет и более) | Вводят по истечении 10 лет и более от последней прививки (при загрязненных ранах – 5 лет и более) | Согласно календарю прививок каждые 10 лет – однократная ревакцинация АДС-М |
Примечание:
Препарат против столбняка выбирается в зависимости от возраста.
Перед каждым введением препарата следует тщательно ознакомиться с инструкцией, приложенной к препарату и строго ее выполнять.
Доза ПСЧИ препарата удваивается в следующих случаях:
рванные или инфицированные раны;
позднее (более 24 часов после ранения) введение ПСЧИ;
у взрослых лиц, имеющих вес значительно выше среднего.
Если Вы обнаружили на странице ошибку, выделите мышью слово или фразу и нажмите сочетание клавиш Ctrl+Enter
Источник
