Прививки при хроническом колите
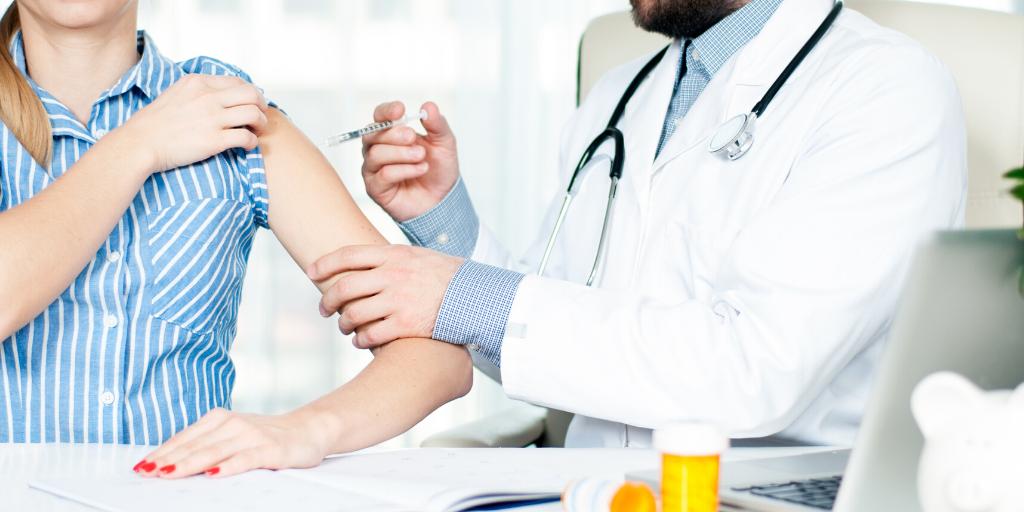
 Сегодня к воспалительным заболеваниям кишечника (ВЗК) относится язвенный колит и болезнь Крона.
Сегодня к воспалительным заболеваниям кишечника (ВЗК) относится язвенный колит и болезнь Крона.
ВЗК носят хронический характер и сопровождают пациента всю жизнь. При этом болезнь протекает волнообразно – периоды хорошего самочувствия сменяются периодами активизации симптомов. Обострения у одних пациентов случаются редко, в то время как у других тяжелые атаки происходят чаще и в тяжелой форме.
Почему больные с ВЗК в группе риска?
Большинство больных с ВЗК получают пожизненную иммуносупрессивную или биологическую терапию. Она снижает активность защитной системы организма и влечет за собой высокий риск развития инфекционных заболеваний:
- грипп;
- туберкулез;
- пневмококковая инфекция;
- цитомегаловирусная инфекция;
- вирус герпеса;
- вирус Эпштейна-Барра и другие.
В течение всего периода болезни люди с ВЗК принимают противовоспалительные лекарственные препараты (рис. 1). Они облегчают симптомы ВЗК и способствуют наступлению ремиссии. 
Почему важна вакцинопрофилактика?
Перед началом иммуносупрессивной терапии лечащий врач консультирует пациента о проведении вакцинации. Она снижает риск рецидива сопутствующих хронических заболеваний или развития инфекционных осложнений.
Оппортунистические инфекции у человека с ВЗК возникают и развиваются на фоне сниженного иммунного ответа. К ним относятся заболевания, которые вызваны условно-патогенной флорой или патогенными грибковыми, бактериальными, а также вирусными агентами.
К факторам риска развития оппортунистических инфекций относятся:
- Приём лекарственных средств:
азатиоприн, гормональная или биологическая терапия.
- Возраст старше 50 лет.
- Сопутствующая патология:
хронические заболевания легких, алкоголизм, органические заболевания головного мозга, сахарный диабет, хронические заболевания сердечно-сосудистой системы.
Какие прививки нужны?
В соответствии с Европейским консенсусом по профилактике, диагностике и лечению оппортунистических инфекций при ВЗК, такие пациенты подлежат обязательной вакцинопрофилактике.
Необходимым минимумом является:
- Рекомбинантная вакцина против вируса гепатита В- HBV.
- Поливалентная инактивированная пневмококковая вакцина.
- Ежегодная трехвалентная инактивированная вакцина против вируса гриппа.
- Вакцина от вируса папилломы человека рекомендуется для женщин до 26 лет при отсутствии вируса на момент скрининга.
- Вакцина от ветряной оспы при условии, что пациент не болел.
- Вакцина от менингококковой инфекции ставится подросткам с ВЗК согласно общепринятым рекомендациям.
- Вакцинация против столбняка, дифтерии, коклюша, гепатита А, согласно национальным практическим рекомендациям.
- Перед путешествием в эндемичные регионы, больные должны проконсультироваться с врачом-инфекционистом.
ВНИМАНИЕ! Пациенты с ВЗК должны получать не живые ослабленные, а инактивированные вакцины.

Профилактика заболеваний является одной из важнейших задач современного здравоохранения. По результатам последних исследований, большинство больных язвенным колитом и болезнью Крона не получают профилактические меры в полном объеме. Поэтому важность проведения вакцинации следует обсудить пациенту с врачом уже в момент постановки диагноза ВЗК. Это поможет предотвратить развитие серьезных инфекционных заболеваний.
Источник
Как лечится неспецифический язвенный колит?
Неспецифический язвенный колит – это болезнь, основа которой – воспалительный процесс в кишечнике, протекающий в хронической форме. НЯК в большинстве случаев развивается у мужского пола в возрасте с от 20 до 40 лет или от 50 до 70 лет. Клиническая картина язвенного колита проявляется в виде болевого синдрома в животе, диареи с кровью, кровотечения в кишечнике и иными признаками. Диагноз заболевания устанавливается путем проведения эндоскопического забора материала, ирригоскопии, КТ и колоноскопического обследования. Лечение может проводиться двумя путями – терапия и хирургия.
В данной статье будут подробно освещены такие вопросы, как причины появления болезни, как вылечить НЯК у взрослого и ребенка, симптомы и другие особенности течения язвенного колита. Ознакомление со статьей позволит многим пациентам понять, какие профилактические меры следует применять, чтобы недуг обошел стороной.
Исследования в данной области показывают, что основная причина колита лежит в повышенной чувствительности иммунитета к разным бактериям, проникающим в кишечник. Известно, что в толстой кишке находится много микроорганизмов, которые у здоровых людей не конфликтуют с иммунной системой. У больных с диагнозом НЯК в крови обнаружены антитела, выступающие против тканей кишечника.
Существует ещё одно предположение, что неспецифический язвенный колит развивается у тех людей, которые генетически к этому предрасположены. Например, если в семье у кровного родственника был НЯК, то в роду от этого заболевания страдают в 15 раз чаще.
Стимулировать развитие острой фазы колита может следующий образ жизни:
Данные факторы влияют на развитие воспалительного процесса, который будет нарастать из-за врожденной склонности. Колит в неспецифической язвенной форме является редкой болезнью. Статистические данные таковы, что на 100 000 обследуемых НЯК диагностируется у 80-90 человек, то есть менее 1 %. Есть также информация, что чрезмерное употребление взрослым человеком молочных продуктов могут стать если не причиной начала недуга, то ее обострением точно. Таким образом, можно сделать вывод, что ученые не до конца выявили природу возникновения неспецифического колита. Однако это не умоляет возможности современной медицины лечить заболевание.
Симптоматическая картина
Симптомы неспецифического язвенного колита кишечника напрямую зависят от формы и течения недуга. Различают острый и хронический тип болезни. Острая фаза сопровождается ярко выраженными признаками, однако диагностируется лишь в 5-7 %. Клиническая картина проявления делится на локальную и общую.
Локальное течение колита кишечника дает о себе знать следующим образом:
1. Испражнение кала совместно с кровяными выделениями, слизью и гноем. Зачастую кровь не находится в составе дефекации, а лишь покрывает его. Цвет варьируется от насыщенного красного до темных тонов. При других болезнях, к примеру, язве, кровь черного цвета.
2. Жидкий стул и констипация. В 90 % случаев именно диарея сопутствует НЯК. Стул выходит не более четырех раз в сутки. Для данного симптома характерны ложные позывы, которые могут достигать 30-ти раз за день. Запор наблюдается, только если воспалительный очаг расположен в прямой кишке.
3. Болевой синдром в нижней области живота. Схваткообразные спазмы могут быть как интенсивными, так и выражаться в покалывании. Если данный симптом усиливается, это говорит о глубоком поражении кишечника.
4. Вздутие живота.
К общим симптомам язвенного колита кишечника относят:
Течение НЯК обусловлено разрастанием воспалительных очагов в толстой кишке. Для язвенного колита характерно фазовое проявление, то есть обострение сменяется ремиссией и наоборот. Если болезнь не лечить, то она начнет распространяться всё дальше по кишечнику. Состояние рецидива будет увеличиваться по времени. Также есть риск осложнений, которые усугубляют ситуацию. Однако если своевременно обратится к специалисту и получить корректное лечение, у больного существуют все шансы добиться долгосрочной ремиссии.
Рассмотрим формы колита:
1. Легкая – испражнение не более трёх раз в день, с незначительным кровотечением, показатели в норме.
2. Средняя – стул 6 раз в сутки, выраженное кровотечение, повышенная температура тела, учащенный пульс, снижение уровня гемоглобина.
3. Тяжелая – дефекация от 6 раз и более в течение дня, обильное кровотечение, температура тела выше 38 градусов, гемоглобин – 105.
НЯК у детей чаще всего проявляется в подростковом периоде. Главными симптомами заболевания кишечника является сильный понос и задержка в росте скелета. Поэтому у ребенка наблюдается отставание в развитии по непонятным причинам. Вследствие этого необходимо записаться на консультацию к доктору и провести полное обследование на предмет исключения неспецифического язвенного колита.
При обнаружении вышеперечисленных симптомов НЯК следует незамедлительно обратиться к гастроэнтерологу. Если эти признаки колита кишечника есть у ребенка, то необходимо посетить кабинет терапевта.
Диагностика на приеме у врача происходит следующим образом:
1. Беседа. Позволяет выявить жалобы. Особый интерес представляет наличие крови и её количество при испражнении, а также цвет.
2. Осмотр. По причине, что симптомы проявляются в глазных яблоках, в первую очередь осматривают их. По необходимости к диагностике может привлекаться офтальмолог.
3. Пальпация. При НЯК толстый кишечник чувствителен к прощупыванию. А при глубоком исследовании заметно увеличение кишки в очагах воспаления.
Если доктор подтверждает подозрения на неспецифический язвенный колит, пациента направляют на сдачу анализов:
1. Кровь. Помогает вычислить низкое содержание гемоглобина и высокое количество лейкоцитов.
2. Биохимический забор крови. При положительном НЯК результаты такие: увеличение С-реактивного белка, снижение уровня кальция, магния, альбуминов, высокое количество гамаглобулинов.
Наличие таких симптомов как:
1. горечь во рту, гнилостный запах;
2. частые расстройства ЖКТ, чередование запоров с диареей;
3. быстрая утомляемость, общая вялость;
Свидетельствуют об интоксикации организма паразитами. Лечение надо начинать сейчас, так как гельминты, обитающие в пищеварительном тракте или дыхательной системе.
3. Иммунный тест. Если пациент болен, то количество антинейтрофильных антител будет увеличено.
4. Исследование кала. В лаборатории массу изучают на наличие слизи и гноя.
Для постановки корректного диагноза помимо симптомов и заключений обследования медики рекомендуют дополнительные виды диагностики колита. К ним относят:
Перед эндоскопией пациент проходит подготовительный этап, который состоит из:
При диагностике НЯК методом ректосигмоидоскопии больной готовится аналогично эндоскопическому. Обследование представляет собой осмотр прямой кишки при помощи специального инструмента, оснащенного микрокамерой. За счет визуальной проекции на экран монитора врач может рассмотреть воспалительные очаги. Благодаря этому исследованию, в 90% случаев удается диагностировать НЯК, а также другие заболевания кишечника.
Колоноскопическое обследование позволяет изучить верхнюю область толстого кишечника. Используется нечасто, в отличие от предыдущего способа. Необходим для определения обширности колита, а также для исключения других болезней, к примеру, рака кишечника. Во время диагностики врач делает забор тканей для последующего исследования.
Первую диагностику НЯК следует делать не позднее чем через 7 лет после постановки диагноза колита. В дальнейшем её необходимо повторять один раз в 2 года, в зависимости от течения заболевания.
Лечение медикаментами
Эффективное лечение язвенного колита возможно только у квалифицированного доктора. При обостренном течении НЯК, больной находится в стационаре, где соблюдает строгий постельный режим, пока интенсивность симптомов не снизится. На момент ремиссии человек продолжает вести обычный образ жизни с учет рекомендаций лечащего врача относительно приема лекарств и диеты.
Медикаментозная терапия колита включает в себя:
В некоторых случаях доктор назначает прием Циклоспорина-А, который актуален при быстром развитии НЯК в острой фазе. Доза в количестве 4-х мг на 1 кг веса человека вводится внутривенно. Симптоматическое лечение неспецифического колита проходит в качестве приема обезболивающих препаратов (Ибупрофен, Парацетомол и другие) и витамин группы В, С.
НЯК у ребенка можно вылечить, соблюдая диету. Доктора в 95 % назначают «безмолочный стол №4 по Певзнеру». Меню в основном состоит их белка за счет употребления мяса, рыбы и яиц.
Основой медикаментозного лечения колита у детей является Сульфасалазин и другие лекарства, в составе которых есть Месалазин. Принимают препараты перорально или вводятся при помощи клизм или свечей. Дозирование и курс определяются в строго индивидуальном порядке. Наряду с этими мероприятиями проводится устранение симптомов.
Однако если адекватная терапия отсутствует, то есть риск развития осложнений колита, которые протекают следующим образом:
Если своевременно не начать лечить болезнь, то в 7-10 % случаев это приводит к смерти, а в 45-50 % – к группе инвалидности.
Советы по питанию
Основным правилом профилактического лечения является диета. Безусловно, важное значение имеет ежегодное обследование кишечника и сдача анализов.
Главные принципы диеты при НЯК:
Необходимо отказаться от нижеперечисленных продуктов по причине того, что они раздражают слизистую толстого кишечника. Это в свою очередь приводит к стимуляции воспалительного процесса. А некоторые усиливают диарею. Данные советы актуальны и для детей, так как они являются основой лечения НЯК.
Список запрещенных продуктов:
1. спиртосодержащие и газированные напитки;
2. кисломолочная продукция;
6. специи в любом виде;
7. какао, крепко заваренный чай;
8. помидоры в сыром виде;
9. майонез, кетчуп и горчица;
10. овощи в сыром виде;
11. орехи, семечки и кукуруза (она же попкорн);
12. растения семейства бобовых.
Диета должна включать в себя:
Правильное питание и здоровый образ жизни позволяет больным увеличить фазу ремиссии, снизить боли и повысить тонус организма. Лечить начальную стадию НЯК нужно только в комплексе, соблюдая диетический рацион и рекомендации доктора относительно терапевтических методов.
Прогноз и профилактика НЯК
Специфических профилактических способов касаемо данного заболевания в настоящее время нет. Вызвано это тем, что источник развития болезни до сих пор неизвестен. Тем не менее, есть предупреждающие методы лечения колита, которые позволяют снизить риск рецидива. Для этого необходимо действовать так, как скажет врач. Это касается и взрослых, и детей.
Основные советы докторов для профилактики НЯК гласят:
Практически каждый человек, страдающий от этого недуга, задает два вопроса: можно ли навсегда вылечить болезнь, и какова продолжительность жизни. Отвечая на первый вопрос, следует заметить, что все зависит от формы НЯК, осложнений и своевременного лечения. Иными словами – да, соблюдая предписания медиков.
Относительно второго вопроса, нужно понимать, что колит в неспецифической язвенной форме может наблюдаться у человека всю жизнь. А то, как долго живут люди с таким диагнозом, в первую очередь зависит от пациента. Если выполнять все рекомендации, следить за здоровьем и соблюдать правильный образ жизни, то у больного есть все шансы умереть от старости. Прогноз заболевания благоприятен в том случае, если в лечении использовались все современные методики. Рецидивы тогда наступают не реже чем пару раз за 5-7 лет и в оптимальные сроки купируются медикаментозными препаратами.
Подводя итоги обзора, заметим, что колит поддаётся терапии, однако требует от человека придерживаться профилактических курсов. Запускать болезнь не стоит – чем это чревато, уже известно. Напоминаем, что ежегодное обследование организма, независимо от того, болеет человек или здоров, позволяет выявлять недуги на ранних стадиях, что значительно упрощает жизнь пациентам.
Полезные статьи:
- Лечение няк в россии Как лечится неспецифический язвенный колит? Неспецифический язвенный колит – это болезнь, основа которой – воспалительный процесс в кишечнике, протекающий в хронической форме. НЯК в […]
- Можно ли есть морепродукты при няк Как лечится неспецифический язвенный колит? Неспецифический язвенный колит – это болезнь, основа которой – воспалительный процесс в кишечнике, протекающий в хронической форме. НЯК в […]
- Няк что можно есть при обострении Как лечится неспецифический язвенный колит? Неспецифический язвенный колит – это болезнь, основа которой – воспалительный процесс в кишечнике, протекающий в хронической форме. НЯК в […]
- Лечение няк в корее Как лечится неспецифический язвенный колит? Неспецифический язвенный колит – это болезнь, основа которой – воспалительный процесс в кишечнике, протекающий в хронической форме. НЯК в […]
Источник
Иммунопрофилактика спасла человечество от многих эпидемий. Тем не менее в обществе существует много страхов и мифов вокруг прививок.
Почему не надо бояться вакцинации, “РГ-Неделе” рассказал зав. кафедрой эпидемиологии и доказательной медицины Сеченовского Университета, главный эпидемиолог Минздрава России Николай Брико.
Николай Иванович, являются ли противопоказаниями к прививкам наличие у человека генетических, нервных заболеваний, ДЦП или других?
Николай Брико: Каждая вакцина сопровождается инструкцией по применению, в которой четко указаны все противопоказания к ее использованию. Современные вакцины – это безопасные препараты, они имеют крайне ограниченное число противопоказаний. И, как правило, они носят временный характер. Например, людям, перенесшим любые острые заболевания, плановую иммунизацию проводят через 2-4 недели после выздоровления.
Плановую иммунизацию пациенту с хроническим заболеванием проводят при наступлении ремиссии – полной или максимально достижимой, на фоне поддерживающего лечения. Решение об иммунизации принимает лечащий врач.
При эпидемиологической необходимости после нетяжелых ОРВИ и острых кишечных инфекций прививки проводят сразу после нормализации температуры.
Есть четкие противопоказания?
Николай Брико: Вакцинация не проводится, если у привитого были побочные (индивидуальные) проявления после иммунизации на предыдущую дозу вакцины (коллаптоидная реакция, “пронзительный крик”, фебрильные судороги, аллергические реакции). Если была сильная реакция (например, лихорадка с температурой выше 40 °С, отек, гиперемия и отек в месте инъекции больше восьми сантиметров).
Гуморальные, клеточные, комбинированные первичные иммунодефициты, индуцированные иммунодефицитные состояния – противопоказания для введения живых вакцин.
Обязательно нужно вакцинировать людей с хроническими заболеваниями. К примеру, часто болеющие дети прививаются в соответствии с Национальным календарем, но по дополнительной схеме.
Аллергические заболевания тоже являются показанием к вакцинации, поскольку у этих детей инфекции протекают особенно тяжело (например, коклюш у больного бронхиальной астмой).
Врожденные пороки развития, в том числе пороки сердца, не являются поводом для отвода от прививок в отсутствие других причин, они проводятся по достижении компенсации имеющихся расстройств.
Детей с генетическими заболеваниями, ДЦП, детей с ВИЧ-инфекцией и другими болезнями тоже нужно вакцинировать. В отдельных случаях в выборе вакцин предпочтение следует отдавать инактивированным вакцинам.
Если человек уже простужен, наверное, ему не стоит прививаться от гриппа?
Николай Брико: Если человек простужен или есть симптомы острого респираторного заболевания, – это пример временных противопоказаний к вакцинации. В этом случае нужно подождать до выздоровления и еще 2-4 недели, и уже потом делать прививку.
А если человек, например, лечится от онкологии или других серьезных заболеваний?
Николай Брико: И онкологические заболевания не являются противопоказанием к вакцинации. Детям и взрослым с онкозаболеваниями, несмотря на различную степень иммунокомпетентности при ответе на вакцины, рекомендована плановая вакцинация всеми вакцинами через три месяца по окончании иммуносупрессивной терапии.
Всем детям с онкологическими заболеваниями необходима вакцинация: против гриппа (ежегодно), гепатита В, А, менингококковой, пневмококковой и гемофильной тип b инфекций (в любом возрасте).
При продолжающейся химиотерапии противопоказано использование живых вакцин.
Больных хроническим гепатитом, в том числе с начинающимся циррозом, прививают в стадии ремиссии или при активности аминотрансфераз не более, чем в 4 раза выше нормы. Вводят все необходимые по календарю и возрасту вакцины. Иммунизация этих больных эффективна.
Если человек простужен, нужно подождать с прививкой до выздоровления
Больным муковисцидозом, хроническими воспалительными болезнями легких, бронхолегочной дисплазией иммунизацию проводят в полном объеме, в свободном от обострений периоде, в том числе на фоне длительной антибактериальной и иной (кроме высоких доз иммуносупрессивной) терапии.
Беременным тоже можно?
Николай Брико: Беременных даже нужно вакцинировать – так мы защищаем их от тяжелых инфекций и предупреждаем заболевания у новорожденного. Показана вакцинация всем беременным против гриппа, коклюша. Введение живых вакцин им противопоказано. Это можно делать только в особых случаях. Например, при предстоящем переезде в эндемичную зону или по эпидемическим показаниям.
Есть ли возрастные ограничения для прививок? Например, для людей старше 70-80 лет, когда они становятся более восприимчивыми к инфекциям?
Николай Брико: В нашей стране, как и в других странах, вакцинация против гриппа рекомендована с 6 месяцев без ограничения возраста. В перспективе защиты пожилых лиц от гриппа – создание вакцин с повышенным содержанием антигенов или адъювантов (с учетом повышенной восприимчивости и особенностей формирования иммунитета у пожилых людей).
Николай Брико: решение о прививке принимает лечащий врач. Фото: РИА Новости
Какие обследования стоит провести, чтобы быть уверенным, что негативных последствий от прививок точно не будет?
Николай Брико: Перед проведением прививки врач или фельдшер проводит осмотр, измеряет температуру, собирает анамнез, делает письменное заключение о допуске к вакцинации с учетом показаний и противопоказаний к каждой вакцине. После вакцинации пациент должен находиться под медицинским наблюдением в течение как минимум 30 минут.
Дополнительные обследования перед вакцинацией не предусмотрены. Важно сообщить врачу сведения: об аллергических реакциях на компоненты вакцины и реакциях на предыдущие прививки.
В отдельных случаях (при наличии серьезных опасений, связанных с состоянием здоровья) детей прививают в центре иммунопрофилактики, и возможен индивидуальный график вакцинации.
Источник
