Прививка от краснухи на ранних стадиях беременности
Приходя в женскую консультацию для постановки на учет по беременности, не каждая женщина имеет информацию о вакцинации, которая проводилась ей в детстве. О заболеваниях, перенесенных в детском возрасте, помнит также далеко не каждая.
Врачи назначают лабораторные исследования, позволяющие выявить наличие антител к интересующему инфекционному заболеванию. Исходя из этих данных, принимается решение о дальнейшей вакцинации беременной.
Беременность не является противопоказанием к проведению вакцинации.
Вакцинация не проводится в I триместре беременности, но в случае, если эпидемическая обстановка все таки требует введения вакцины, вакцинация допустима, но введены могут быть все вакцины, кроме «живых» (противогриппозная, противостолбнячная, пневмококковая).
На этапе планирования:
Если беременность планируется, и сведений о вакцинации нет, то за 3-6 месяцев необходимо провести вакцинацию против краснухи, кори, паротита (КПК).
Чем опасны эти инфекции для беременной?
Корь, перенесенная во время беременности, повышает риск преждевременных родов, мертворождений.
Краснуха у беременной часто становится причиной развития аномалий плода, а также может привести к преждевременным родам, выкидышам, мертворождению.
Эпидемический паротит, перенесенный в I триместре беременности повышает риск смертности плода.
За 1 месяц до наступления беременности – против ветряной оспы.
Инфекция опасна как для самой женщины, так и для плода. Ветряная оспа может вызвать патологию зрения, а также задержку умственного и физического развития плода.
За 6 месяцев до наступления беременности – против гепатита В.
Во время беременности:
Заразиться гепатитом В можно через нестерилизованные медицинские и косметические инструменты (например во время маникюра), при бытовых контактах с кровью инфицированного человека, при половых контактах и т.д.
Вакцина против гепатита В не содержит живого вируса, она безопасна для плода. Во время беременности вакцинация против гепатита В может быть рекомендована только женщинам, входящим в группу высокого риска по инфицированию гепатитом В (если опасность заражения исходит от кого-то из близких).
Гепатит А.
Вирус гепатита А передается через предметы общего пользования, а также через зараженную воду и продукты.
Грипп. Вакцинация против гриппа проводится ежегодно.
Доказано, что вакцинация женщины против гриппа во II и III триместрах беременности обеспечивает детям первых месяцев жизни эффективную защиту против гриппа.
В настоящее время в соответствии с Приказом Минздрава России от 21.03.2014 № 125н “Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям” иммунизация беременных включена в контингенты, подлежащие иммунизации против гриппа в РФ.
Беременные входят в группу высокого риска по неблагоприятному течению респираторных вирусных инфекций, среди которых грипп является лидирующим заболеванием, часто заканчивающимся трагично как для самой беременной, так и для её будущего ребёнка.
Большинство летальных исходов наблюдается в третьем триместре беременности, как наиболее критичном периоде беременности для женщины в плане трудно предсказуемого исхода гриппа.
Пневмония – одно из распространенных осложнений гриппа, не обходящее стороной беременных. Во время беременности такое осложнение лечить опасно (не все антибиотики разрешены к использованию во время беременности, а для лечения пневмонии применяются сильные антибактериальные средства).
Смертность регистрируется чаще среди младенцев, родившихся от больных гриппом женщин (39:1000 рождений), в сравнении с таким же показателем у детей от неинфицированных гриппом матерей (7:1000 рождений).
Ежегодная вакцинация беременных против гриппа не имеет противопоказаний, не оказывает негативного влияния ни на состояние беременной , ни на плод.
Дифтерия, столбняк.
Вакцинация против этих заболеваний проводится в случае травмы, укуса животных (экстренная профилактика). Вместо вакцины применяется специфический иммуноглобулин – готовые антитела.
Но: в случае, если вакцинация против дифтерии и столбняка была проведена менее 5 лет назад – беременная женщина защиту уже имеет.
Коклюш.
Проведение вакцинации против коклюша возможно после 27-й недели беременности
Бешенство.
Заражение происходит при укусе больным бешенством животным. В связи с тем, что вирус бешенства при развитии инфекции в 100% случаев приводит к летальному исходу, экстренная вакцинация, в том числе беременных, является жизненно необходимой.
Вакцина против бешенства не содержит живых вирусов, поэтому ее применение безопасно. При тяжелых укусах и травмах дополнительно вводится специфический иммуноглобулин.
Категорически нельзя вакцинировать беременных женщин против:
туберкулеза (БЦЖ);
менингококковой инфекции;
кори, краснухи, паротита (КПК);
ветряной оспы;
брюшного тифа.
Вакцинация – это важно.
Если Вы планируете беременность – убедитесь в том, что Ваш организм под защитой.
Источник
Краснуха – обычная детская инфекция. Так в чем проблема?
Все знают, что во время беременности нельзя болеть. Особенно «вирусом». Особенно, краснухой. Дело в том, что распространенное определение «коварный вирус» подходит к краснухе совершенно точно. Так случайно сложилось в природе, что вирус краснухи имеет высокую тропность к эмбриональным тканям. То есть он точь-в-точь как ключ к замку подходит к клеткам зародыша и всегда (!) влияет на процесс деления клеток, поражает ткани и органы плода, что вызывает тяжелые пороки. Любой другой вирус в беременном организме может повести себя по-разному – от полного отсутствия проблем до действительно тяжелых поражений. Многое зависит от общего состояния организма женщины, вирусной нагрузки, срока беременности и т.д. Все вирусы имеют «люфт пощады», кроме краснухи.

История вопроса
О том, что краснуха является виновником тяжелых врожденных патологий, узнали сравнительно недавно. Первая работа была опубликована лишь в 1943 году австралийскими учеными, которые выявили и описали механизм рубеолярной эмбриопатии – «Этиологический фактор, вызывающий краснуху после прохождения хорионального барьера, может привести к тяжелым поражениям плода, тогда как та же инфекция, гнездящаяся в зрелых тканях матери, обусловливает лишь легкое заболевание».
Через двадцать лет в США случается тяжелая эпидемия краснухи, в результате которой переболевает не менее 20 миллионов человек. И в этом же году рождается два миллиона детей, имеющих физические уродства, глухоту, немоту, умственные отставания и другие проблемы. Это была самая крупная «краснушная катастрофа» в истории. Далее, в разное время в разных странах происходили вспышки заболеваемости с неизбежными последствиями – рождением детей с патологиями, однако в меньших масштабах.
Безусловно, нынешнюю актуальность краснухи не сравнить с прошлыми временами, фактически, мы можем говорить лишь о спорадических вспышках, не имеющих важного эпидемиологического значения. Но что же мешает забыть полностью про этот вирус, как мы забыли уже о многих? Ответ на поверхности – это набирающий популярность отказ от прививок.
В России в 2016 году было зафиксировано восемь случаев краснухи у детей – это много!

Врожденная краснуха
Течение болезни при внутриутробном заражении значительно отличается от обычной краснухи, которой болеют дети и взрослые. При заражении в первые недели беременности вирус распространяется в крови женщины (вирусемия) и через хорион (будущая плацента) проникает в ткани зародыша, поражая его. После 14 недели путь передачи – трансплацентарный. Отличие краснушного вируса от многих других заключается еще и в том, что сформированная плацента не в состоянии его удержать как многие другие вирусы и бактерии. Возбудитель краснухи не просто легко преодолевает защитный барьер, но и размножается в ткани плаценты, накапливает большое количество активных вирусных частиц, которые разносятся по кровеносной системе плода и проникают во все его органы. Поражая сосуды плаценты, вирус нарушает питание плода.
Внедряясь в процесс деления клеток (а у плода это ВСЕ его клетки), вирус затрагивает настолько важные процессы, что страдают буквально все органы и системы плода. Врожденная краснуха развивается вне зависимости от того, насколько тяжело протекает заболевание у женщины. И даже бессимптомное течение краснухи у беременной развивает тяжелую внутриутробную форму патологии плода.
Синдром врожденной краснухи (Congenital Rubella Syndrom – CRS) зависит от срока инфицирования. Выделяют классический синдром врожденной краснухи, так называемую триаду Грега (катаракта – 75%, пороки сердца – 50%, глухота – 50%). В последующие годы проявлениями этого синдрома дополнительно стали считать тромбоцитопеническую пурпуру, увеличение печени и селезенки, задержку внутриутробного развития, интерстициальную пневмонию, миокардит или некроз миокарда и поражение костей, отставание в физическом и умственном развитии. Перечень этих проявлений стали именовать расширенным синдромом врожденной краснухи. У некоторых детей выявляются признаки иммунодефицита, в дальнейшем у лиц с врожденной краснухой могут развиться поздние осложнений – психические болезни, сахарный диабет и т.д..
Наиболее опасный срок инфицирования – первые восемь недель беременности. В этот период происходит важнейший процесс – органогенез, то есть закладка всех органов плода. При заражении в этот период возникают множественные пороки – аномалии сердца, органов слуха (глухота в 90%), зрения, костей черепа, конечностей. Среди новорожденных, перенесших инфицирование на ранних сроках отмечается очень высокий процент перинатальной смертности. Инфицированный новорожденный является потенциально опасным в плане заражения других людей в течение полугода, а порой и дольше, до двух лет.
Скрининг – какие сдавать анализы?
Слов «скрининг» переводится как «просеивание». То есть все (!) планирующие и беременные должны быть просеяны на предмет краснухи – была? не была? что делать? Не важно, какие записи в детской карте, не нужно «спрашивать у мамы болела или нет», это все не имеет значения, самое главное – лабораторный результат анализа крови на уровень антител к краснухе.
1. Скрининг при планировании. Самый идеальный вариант – это обратиться к врачу за три месяца до планирования беременности. В этой ситуации можно проверить, есть ли антитела к краснухе. При их обнаружении не требуется никаких мер, но если их нет, то необходимо (ОБЯЗАТЕЛЬНО) сделать прививку и спустя три месяца спокойно планировать беременность. Заодно и фолиевую кислоту успеет пропить.
Какие именно проверяют показатели? Это антитела (иммуноглобулины) класса G и класса М. Эти показатели входят в перечень ToRCH-комплекса – обязательного анализа как на этапе планирования, так и при беременности. Антитела G показывают наличие иммунитета к краснухе. Важно понять – не самого вируса, а именно памяти о нем! То есть когда-то организм уже видел вирус краснухи, сформировал о нем память, оружие и следующее внедрение вируса в организм уже будет встречено защитой. Иммунитет может быть поствакцинальным, то есть после прививки или постинфекционным, как результат перенесенной краснухи или контакта с инфицированным. Высокие значения иммуноглобулинов G к краснухе (напряженный иммунитет) – гарантия безопасности.
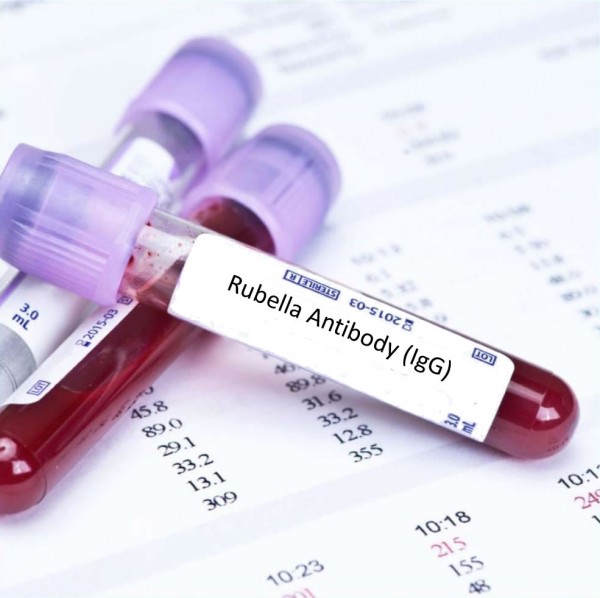
2. Скрининг при беременности – это менее идеальный вариант, потому что возможностей предотвращения инфицирования уже нет, остается только контролировать ситуацию.
- Отсутствие антител Ig M и наличие антител Ig G
в высоком титре – признак сформированного иммунитета, то есть ничего предпринимать не нужно.
- Отсутствие антител
IgМ и IgG
у женщины в первом триместре беременности свидетельствует об отсутствии инфицирования, а значит и иммунитета. В этом случае исследование повторяют во втором триместре беременности (до 20 недель). При отрицательных результатах двух исследований дальнейший мониторинг не проводится, если нет иных показаний для обследования (контакт с человеком, имеющим краснуху либо подозрение на нее; наличие сыпи, температуры). Важно – избегать ситуаций повышенного риска заражения краснухой. Исключить посещение мест скопления детей (праздники, елки и прочее). При любых вариантах информации типа «у Маши в садике краснуха» бегом бежать от Маши и информировать врача о возможном контакте.
Наличие АТ IgМ и отсутствие АТ IgG в любые сроки беременности чаще свидетельствует об инфицировании, однако следует исключить ложноположительный результат исследования. Для этого целесообразно определение АТ IgМ к отдельным белкам вируса краснухи с использованием иммуноблотаи анализа на вирус краснухи методом ПЦР (обнаружение РНК вируса). Наличие РНК вируса свидетельствует о виремии и подтверждает диагноз краснухи. Также целесообразно исследовать сыворотку крови в динамике через 7–10 дней: повторное выявление АТ IgМ и появление АТ IgG или достоверное (в 4 раза) нарастание концентрации (титра) АТ IgG будет свидетельствовать в пользу текущей инфекции. Для уточнения “свежести” формирующегося ответа иммунной системы необходим анализ на авидность IgG – в самом начале заболевания эти антитела слабо связывают вирусы и обладают так называемой низкой авидностью. Чем больше проходит времени от встречи с вирусом, тем выше авидность.
Краснуха при беременности – что дальше?
Диагноз “на глаз” устанавливается очень сложно из-за стертой симптоматики. Классическое проявление краснухи – характерная сыпь, повышение температуры, увеличение лимфоузлов, недомогание и т.д при беременности могут проявиться в слабом виде, либо вообще бессимптомно. Краснуха — это острая вирусная инфекция, легко передающаяся воздушно-капельным путем при разговоре, кашле, чихании. Это строгий антропоноз, то есть передается только от человека к человеку. Для инфицирования необходим достаточно длительный и тесный контакт с больным, например, уход за больным ребенком, совместное пребывание в помещении и др.
Инкубационный период продолжается 15-21 дней, и установить момент заражения очень сложно, поскольку первое время инфекция протекает скрыто. У беременных характерная сыпь часто отсутствует, а вот лимфаденит служит достоверным симптомом краснухи. Лихорадка у беременных обычно не выражена, температура редко поднимается выше 38 градусов. Поэтому атипичное течение болезни (без температуры и сыпи) пропустить очень легко. Именно потому важнейшей составляющей диагностики является контроль уровня антител в крови.
Если инфицирование произошло и подтверждено лабораторной диагностикой, то выносится вопрос о прерывании или сохранении беременности.
Из-за тяжелейших осложнений со стороны плода, которые характерны для краснухи, во всем мире краснуха беременной женщины является абсолютным медицинским показанием для искусственного прерывания беременности, однако окончательное решение всегда принимается семьей.
- Беременность рекомендована к прерыванию при подтвержденной краснухе на сроке до 16 недель беременности вне зависимости от тяжести заболевания и выявления пороков.
- Если краснуха подтверждается на сроке свыше 16 недель и обнаружены пороки, то беременность также рекомендовано прервать. Если же видимые пороки не обнаруживаются, то беременность возможно пролонгировать (при желании матери), однако предупредив о высоком риске возникновении пороков на любом сроке и осложнений после рождения.
- При инфицировании на сроке более 28 недель риски значительно снижаются, но достоверных возможностях рождения здоровых детей речи нет.
- При заболевании краснухой на сроке свыше 28 недель беременная ставится на учет в группу высокого риска. В этом случае проводятся профилактические мероприятия плацентарной недостаточности.
Процесс родоразрешения также протекает в условиях высокого риска кровотечений и нарушения родовой деятельности.
P.S. В этом тексте шесть раз использовано слово «порок», семь раз – «поражение» и по три раза – «патология» и «осложнение». Сколько раз прозвучала «краснуха» я даже считать не стала, точно много, ибо во всем виновата она. Но при всем ужасе последствий краснухи есть один важный момент – мы не беспомощны перед этим разрушительным вирусом. Огромное везение обладать мощным противодействием.и имя ему – ПРИВИВКА. Вовремя проведенная вакцинация в состоянии стопроцентно защитить будущего человека от страшных последствий врожденной краснухи. И советский лозунг «Наше здоровье в наших руках» как нельзя лучше подходит для этой ситуации. Мало какие проблемы мы можем предотвратить однозначно, так если есть к этому возможность – давайте действовать.
Источник
Краснуха во время беременности диагностируется нечасто: меньше 3% случаев у женщин на всем земном шаре, и в основном в странах, где нет обязательной вакцинации. Однако врачи советуют делать прививку от краснухи перед беременностью всем россиянкам из группы риска. А надо ли, если риск встретиться с инфекцией невысок? MedAboutMe разбирается и рассказывает, в чем тут дело.
Краснуха — детская болезнь

Краснуха (или «немецкая корь») считается детским заболеванием. Болеют им действительно намного чаще дети и подростки. Однако несмотря на Национальный календарь прививок в России по данным исследований каждая пятая женщина восприимчива к вирусу и не имеет специфических антител к вирусу краснухи.
Во взрослом возрасте болезнь протекает легче, чем у детей, и может почти не проявлять себя симптомами и последствиями. Но если речь идет о беременности, то все меняется.
- 85% случаев краснухи беременных заканчиваются печально. В 4 раза выше риск выкидыша в первом триместре, 81% выживших детей имеют врожденные пороки развития. Если заражение происходит во 2 и 3 триместрах, то риск последствий для ребенка — 76% и 55%.
- К тяжелым эмбриопатиям плода из-за вируса краснухи относят триаду Гретта: глухота, слепота и патологии строения сердца. Краснуха беременных также приводит к дистрофии, ДЦП, катаракте и тромбоцитопенической пурпуре у ребенка, задержкам физического, психического развития, аутоиммунным, эндокринным патологиям.
Так что, хотя вероятность заражения краснухой и невысока, риск из-за встречи с вирусом огромен. Единственная профилактика — прививка от краснухи перед беременностью.
Вакцины и сроки прививки от краснухи перед беременностью
Есть несколько вариантов вакцин от краснухи. Среди них выделяют:
- трехкомпонентные (MMR, корь-краснуха-паротит);
- монокомпонентные — только от краснухи.
Все вакцины от краснухи содержат живой ослабленный штамм вируса. Различия — в количестве компонентов и производителе, у всех вариантов есть плюсы и минусы.
В России вакцинация от краснухи женщин до 25 лет входит в Национальный календарь прививок и проводится бесплатно девушкам, которые не переболели краснухой, не были привиты или получили только одну дозу вакцины.
При планировании беременности и отсутствии данных о вакцинации и болезнях (или сомнениях в них) показан анализ на антитела. Если их нет — рекомендована прививка от краснухи перед беременностью.
К противопоказаниям введения вакцины относят:
- наличие аллергии на компоненты вакцин;
- беременность, кормление грудью;
- период обострения хронических или появления новых болезней;
- иммунодефициты.
Прививку от краснухи перед беременностью делают за 3 месяца до планируемого зачатия (минимальный срок — за месяц, но лучше сделать заранее). Вводят вакцину в предплечье.
К постпрививочным реакциям относят болезненность в месте инъекции, незначительное повышение температуры, отечность лимфоузлов, боль в мышцах и суставах, редкие высыпания на коже (краснушная сыпь). Реже развивается уплотнение, покраснение в месте инъекции, незначительная катаральная симптоматика — насморк, кашель. Все это можно купировать местными или системными антигистаминными препаратами, обезболивающими и жаропонижающими средствами (парацетамол, ибупрофен).
Введение двукратной дозы вакцины дает длительный иммунитет и помогает больше не опасаться случайно заболеть краснухой во время беременности или заразить других будущих мам.
Использованы фотоматериалы Shutterstock
Источник
