Прививка от кори сделана или нет как узнать
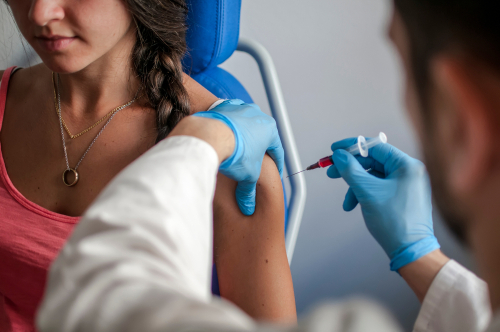
Фото: shutterstock
По оценке израильского минздрава, эпидемия кори продлится еще долго. С начала 2019 года в мире заразились более 110.000 человек, сотни больных умерли.
Минздрав Израиля и органы здравоохранения других стран пытаются положить конец эпидемии, только в еврейской стране за последнюю неделю были привиты сотни человек.
30 апреля министерство здравоохранения сообщило сайту ynet, что запаса вакцин хватает для всех, кому нужно привиться. Но возникает вопрос: кто нуждается в прививке? Как знать, есть ли у вас иммунитет к болезни и надо ли повторить вакцинацию?
Отвечаем на эти вопросы.
Если у вас есть документ о получении прививок, то вы привиты от кори.
Если его нет и вы не помните о прививке, надо попросить семейного врача назначить анализ крови на антитела к вирусу кори. Если их уровень в норме, иммунитет присутствует, и повторно прививаться не нужно.
Анализ крови, о котором идет речь, называется на иврите так: “бдикат-дам ле-итур рамот нугданим негед хацевет”.
Если вам удалось найти желтую или синюю санитарную книжку (в Израиле она называется “пинкас хисуним”), и там написано, что вы получали вакцину MMR в возрасте 1 года и в 1 классе, то вы привиты.
Если получили только 1 дозу вакцины, нужно получить вторую.
Если найти книжку не удается, надо обратиться к медсестре в больничной кассе, имея при себе магнитную карту. Она проверит, есть ли запись о вакцинации в компьютере. Если ее нет, надо получить 1 дозу вакцины.
Коревая сыпь. Фото: shutterstock
2 дозы вакцины дают уровень защиты 97%. Для полной эффективности необходимо, чтобы 95% окружающих были привиты.
После 2-й дозы вакцины он сохраняется много лет, практически на всю жизнь.
Ни одна вакцина не имеет 100-процентной эффективности. Эффективность прививки MMR равна 97%, так что у 3% есть риск заболеть.
Иммунная защита, обеспечиваемая антителами, может снижаться со временем, и для ее восстановления может понадобиться дополнительная вакцинация.
Иммунитет развивается через 2 недели после прививки.
Календарные прививки для детей включают 2 порции вакцины: в возрасте 12 месяцев и в 1 классе.
Кроме того, следует сделать прививки следующим людям.
• Взрослым, не болевшим корью и не привитым от вируса, следует получить 2 дозы вакцины с интервалом не менее 4 недель.
• Уроженцам Израиля 1957-1977 годов рождения: они не привиты или имеют частичный иммунитет, хотя у многих есть естественный иммунитет (в этот период прививки 2 дозами делались в разных странах мира, но не в Израиле).
Минздрав рекомендует вакцинироваться или дополнить вакцинацию до 2 доз только тем, кто едет за границу (получить 1 или 2 дозы вакцины в соответствии с возрастом и состоянием иммунитета).
В мире принят иной подход: рекомендуется всем людям данных лет рождения, получившим только 1 дозу, получить и вторую. При сомнениях стоит попросить направление на анализ крови на антитела.
• Сотрудникам авиакомпаний, медикам и людям, работающим в общественных местах: они должны привиться, если не были привиты в прошлом или получили только 1 дозу вакцины.
• Дополнительная вакцинация рекомендована всем, кто получил только 1 дозу вакцины.
Минздрав рекомендует всем взрослым, не привитым или получившим только 1 дозу вакцины (кроме родившихся в 1956 году и ранее), привиться или дополнить вакцинацию.
Дети от 1 года до 1 класса: перед поездкой должны быть привиты 2 порциями вакцины с интервалом не менее 4 недель. Вторая доза действительна, если введена до 6 лет и интервал с первой дозой, полученной в 1 год, составил не менее 4 недель.
Малыши 6-11 месяцев: желательно привить 1 дозой вакцины. Она не учитывается в графике прививок, и после года их надо снова привить.
Даже если до поездки за границу осталось несколько дней, стоит вакцинироваться. Несмотря на то что иммунитет вырабатывается только через 4 недели, вакцинация обеспечивает лучшую защиту из возможных. Она обеспечивает уровень защиты 95%.
Надо прийти к медсестре больничной кассы с санитарной книжкой, выданной в туристической амбулатории (“мирпаа ле-метаялим”), где указано, были ли вы привиты от кори и получали ли такую прививку в прошлом всего в количестве 2 доз.
Если нет документальных доказательств получения 2 доз вакцины в течение жизни – надо получить 2-ю дозу.
• При остром заболевании, сопровождающемся лихорадкой
• При тяжелой реакции на предыдущую вакцинацию
• При известной непереносимости компонентов вакцины (например, неомицина)
• При тяжелом иммунодефиците
• При беременности
• При наследственной непереносимости фруктозы
• Женщинам, получающим вакцину от кори (“хацевет”), паротита (“хазерет”), краснухи (“адемет”) и ветрянки (“абабуот руах”), желательно не беременеть в течение месяца после вакцинации.
• Детей 6-11 месяцев – за плату в амбулаториях отделов здравоохранения (“лишкат-бриют”).
• Детей 1-5 лет, получивших одну дозу в возрасте 1 года, бесплатно прививают 2-й дозой в детских консультациях (“типат-халав”).
• Школьники 1-9 классов, не получившие 2 дозы вакцины, могут получить дополнительную дозу бесплатно по месту учебы.
• Школьники 10-12 классов, не получившие 2 порции вакцины, могут получить дополнительную дозу бесплатно в отделах здравоохранения (“лишкат-бриют”).
• Люди 18 лет и старше могут привиться за плату в туристических амбулаториях (“мирпаа ле-метаялим”).
Надо связаться с отделом здравоохранения по месту жительства (“лишкат-бриют”), там дадут ответ на все вопросы.
Ни в коем случае! После контакта с больным корью можно получить тяжелую и даже смертельно опасную форму болезни. Категорически запрещено посещать места, где находится больной корью, если человек не привит 2 дозами вакцины.
Да. Желательно привить малыша за 2 недели до поездки. Но эта прививка не заменяет той, которую он должен получить в возрасте 1 года. Дополнительную вакцинацию такого рода можно получить за плату в туристической амбулатории (“мирпаа ле-метаялим”).
Минздрав утверждает, что запас вакцин достаточен. Вместе с тем очереди на самом деле очень длинные. Надо поискать менее загруженную туристическую амбулаторию (“мирпаа ле-метаялим”).
Подробности на иврите читайте здесь
Источник
В Волковыске на прошлой неделе подтвердили пять случаев кори. О том, как лечится эта болезнь, почему важно от нее прививаться и как это сделать правильно, рассказала главный внештатный специалист по детским инфекционным болезням Минздрава и заведующая кафедрой детских инфекционных болезней БГМУ Оксана Романова.
Как можно заразиться корью?
— Корь передается воздушно-капельным путем. Чтобы заболеть, достаточно побыть в одном помещении с тем, кто уже заболел, при условии, что вы не привиты и у вас нет иммунитета. Вирус передается во время кашля и чихания. Даже если больной человек прошелся по подъезду, а соседи не были привиты от кори или не болели ею раньше, то они могут заболеть. Именно поэтому помещения важно проветривать.
Инкубационный период болезни — от момента заражения до появления симптомов — может длиться от 7 до 21 дня.
Как проявляется корь?
— Первые симптомы кори напоминают респираторную инфекцию. У человека повышается температура, появляются насморк, кашель, воспаляются и краснеют глаза, возникает слезотечение. На четвертый день болезни на лице и шее появляется сыпь, затем она распространяется по всему телу. За шесть дней она подсыхает и исчезает.
Какие могут быть осложнения у кори?
— Самое грозное осложнение — это менингоэнцефалит, то есть воспаление оболочек головного мозга. Наиболее часто пневмонии, реже — конъюнктивиты, отиты, увеиты (воспаление сосудистой оболочки глаза), иридоциклиты (воспаление радужной оболочки и цилиарного тела глазного яблока), колиты и гнойничковые поражения кожи.
Как часто случается летальный исход?
— Это происходит очень редко и только в случае тяжелого течения болезни, когда есть нарушения в работе иммунной системы и присоединяются бактериальные инфекции.
Как лечат корь?
— Нужно соблюдать питьевой режим, а если ребенок не пьет, то показана инфузионная терапия или проще говоря — капельницы. При наличии высокой температуры (свыше 38,5 градусов) назначают жаропонижающие, при тяжелом течении заболевания — нужна госпитализация в стационар. При подозрении на наличие присоединения бактериальной флоры стоит рассмотреть вопрос о назначении антибиотиков. В стационаре при тяжелом течении заболевания к лечению может быть назначено введение человеческого иммуноглобулина.
Как делают прививки от кори и точно ли они защитят?
— Вакцинация бывает плановая — в 12 месяцев и 6 лет — и экстренная.
Согласно санитарным нормам и правилам от декабря 2013 года № 130, в очаге кори проводится вакцинация против кори контактных лиц в возрасте 9 месяцев и старше, не болевших корью и не имеющих документально подтвержденных сведений о профилактических прививках против кори или лабораторно подтвержденных результатов наличия защитного иммунитета против кори.
Если вакцинация прошла по правилам, то, по идее, иммунитет должен защищать человека до конца жизни. Чтобы это проверить, можно сдать анализ крови и узнать свой уровень антител к кори. Он должен быть выше 40 единиц, тогда вы защищены.
В редких случаях, но бывает, что человек, которому делали обе прививки — и в 12 месяцев, и в 6 лет — может заболеть. Значит, что-то не сработало и есть какие-то дефекты иммунной системы.
Какие есть противопоказания у прививок против кори?
— Противопоказаний не так много. Это тяжелый комбинированный иммунодефицит, ВИЧ-инфекция на стадии СПИДа, беременность и наличие аллергии на яичный белок, когда противопоказано введение живой вакцины. Также к противопоказаниям относятся обострения какого-либо хронического заболевания.
Можно ли сделать прививку от кори ребенку до 1 года, например, когда ему 11 месяцев?
— Нельзя, потому что это живая вакцина. Чтобы ее сделать, иммунная система ребенка должна развиться до определенного уровня. Именно к году у ребенка начинают вырабатываться иммуноглобулины М и А, которые помогают создать иммунитет против самой кори. Но если это очаг инфекции (место источника инфекции с окружающей территорией в пределах возможного существования механизма передачи возбудителя), то можно начинать прививать детей с 9 месяцев.
Как узнать, привиты вы от кори или нет?
— У каждого человека есть история развития ребенка с данными о проведенных прививках. Можно зайти в детскую поликлинику и сделать запрос, то есть выписку. Но все данные истории развития из детской поликлиники должны передавать во взрослую поликлинику. Если данных нет, то можно сдать анализ крови и определить свой уровень антител к кори.
Может ли в Беларуси быть такое большое количество заболевших корью, как в Украине, где счет идет на сотни?
— У нас такое невозможно. Уровень заболеваемости зависит от иммунитета в стране: чем больше привитых, тем выше иммунитет. По данным Республиканского центра гигиены, эпидемиологии и общественного здоровья, у нас привитых 97-98%.
Может ли взрослый сейчас сделать прививку от кори и есть ли вакцины?
— Если у человека был контакт с пациентом с корью и он боится заболеть, то в первые 72 часа после контакта нужно привиться. Во всех детских поликлиниках в настоящий момент есть бельгийская вакцина против кори, краснухи и эпидпаротита («Приорикс»). И если ее нет во взрослой поликлинике, то можно обратиться в кабинет иммунопрофилактики в детской поликлинике и там скажут, как привиться и где можно это сделать.
Также стоит привиться тем, кто не болел корью, не прививался в детстве и у кого низкий уровень антител к кори перед поездкой в те страны, где сейчас часто ею болеют. Это и Украина, и Литва, и Италия.
Сколько раз надо прививаться взрослому, если нет данных о прививках?
— Взрослому достаточно одной прививки. Через пять лет после нее можно сдать анализ на антитела к кори и посмотреть, надо ли прививаться снова.
Если вы заметили ошибку в тексте новости, пожалуйста, выделите её и нажмите Ctrl+Enter
- Темы: медицина, Здравоохранение, болезни, дети
Источник
В Волковыске на прошлой неделе подтвердили пять случаев кори. О том, как лечится эта болезнь, почему важно от нее прививаться и как это сделать правильно, рассказала главный внештатный специалист по детским инфекционным болезням Минздрава и заведующая кафедрой детских инфекционных болезней БГМУ Оксана Романова.
Как можно заразиться корью?
— Корь передается воздушно-капельным путем. Чтобы заболеть, достаточно побыть в одном помещении с тем, кто уже заболел, при условии, что вы не привиты и у вас нет иммунитета. Вирус передается во время кашля и чихания. Даже если больной человек прошелся по подъезду, а соседи не были привиты от кори или не болели ею раньше, то они могут заболеть. Именно поэтому помещения важно проветривать.
Инкубационный период болезни — от момента заражения до появления симптомов — может длиться от 7 до 21 дня
Как проявляется корь?
— Первые симптомы кори напоминают респираторную инфекцию. У человека повышается температура, появляются насморк, кашель, воспаляются и краснеют глаза, возникает слезотечение. На четвертый день болезни на лице и шее появляется сыпь, затем она распространяется по всему телу. За шесть дней она подсыхает и исчезает.
Какие могут быть осложнения у кори?
— Самое грозное осложнение — это менингоэнцефалит, то есть воспаление оболочек головного мозга. Наиболее часто пневмонии, реже — конъюнктивиты, отиты, увеиты (воспаление сосудистой оболочки глаза), иридоциклиты (воспаление радужной оболочки и цилиарного тела глазного яблока), колиты и гнойничковые поражения кожи.
Как часто случается летальный исход?
— Это происходит очень редко и только в случае тяжелого течения болезни, когда есть нарушения в работе иммунной системы и присоединяются бактериальные инфекции.
Как лечат корь?
— Нужно соблюдать питьевой режим, а если ребенок не пьет, то показана инфузионная терапия или проще говоря — капельницы. При наличии высокой температуры (свыше 38,5 градусов) назначают жаропонижающие, при тяжелом течении заболевания — нужна госпитализация в стационар. При подозрении на наличие присоединения бактериальной флоры стоит рассмотреть вопрос о назначении антибиотиков. В стационаре при тяжелом течении заболевания к лечению может быть назначено введение человеческого иммуноглобулина.
Как делают прививки от кори и точно ли они защитят?
— Вакцинация бывает плановая — в 12 месяцев и 6 лет — и экстренная.
Согласно санитарным нормам и правилам от декабря 2013 года № 130, в очаге кори проводится вакцинация против кори контактных лиц в возрасте 9 месяцев и старше, не болевших корью и не имеющих документально подтвержденных сведений о профилактических прививках против кори или лабораторно подтвержденных результатов наличия защитного иммунитета против кори.
Если вакцинация прошла по правилам, то, по идее, иммунитет должен защищать человека до конца жизни. Чтобы это проверить, можно сдать анализ крови и узнать свой уровень антител к кори. Он должен быть выше 40 единиц, тогда вы защищены.
В редких случаях, но бывает, что человек, которому делали обе прививки — и в 12 месяцев, и в 6 лет — может заболеть. Значит, что-то не сработало и есть какие-то дефекты иммунной системы.
Какие есть противопоказания у прививок против кори?
— Противопоказаний не так много. Это тяжелый комбинированный иммунодефицит, ВИЧ-инфекция на стадии СПИДа, беременность и наличие аллергии на яичный белок, когда противопоказано введение живой вакцины. Также к противопоказаниям относятся обострения какого-либо хронического заболевания.
Можно ли сделать прививку от кори ребенку до 1 года, например, когда ему 11 месяцев?
— Нельзя, потому что это живая вакцина. Чтобы ее сделать, иммунная система ребенка должна развиться до определенного уровня. Именно к году у ребенка начинают вырабатываться иммуноглобулины М и А, которые помогают создать иммунитет против самой кори. Но если это очаг инфекции (место источника инфекции с окружающей территорией в пределах возможного существования механизма передачи возбудителя), то можно начинать прививать детей с 9 месяцев.
Как узнать, привиты вы от кори или нет?
— У каждого человека есть история развития ребенка с данными о проведенных прививках. Можно зайти в детскую поликлинику и сделать запрос, то есть выписку. Но все данные истории развития из детской поликлиники должны передавать во взрослую поликлинику. Если данных нет, то можно сдать анализ крови и определить свой уровень антител к кори.
Может ли в Беларуси быть такое большое количество заболевших корью, как в Украине, где счет идет на сотни?
— У нас такое невозможно. Уровень заболеваемости зависит от иммунитета в стране: чем больше привитых, тем выше иммунитет. По данным Республиканского центра гигиены, эпидемиологии и общественного здоровья, у нас привитых 97-98%.
Может ли взрослый сейчас сделать прививку от кори и есть ли вакцины?
— Если у человека был контакт с пациентом с корью и он боится заболеть, то в первые 72 часа после контакта нужно привиться. Во всех детских поликлиниках в настоящий момент есть бельгийская вакцина против кори, краснухи и эпидпаротита («Приорикс»). И если ее нет во взрослой поликлинике, то можно обратиться в кабинет иммунопрофилактики в детской поликлинике и там скажут, как привиться и где можно это сделать.
Также стоит привиться тем, кто не болел корью, не прививался в детстве и у кого низкий уровень антител к кори перед поездкой в те страны, где сейчас часто ею болеют. Это и Украина, и Литва, и Италия.
Сколько раз надо прививаться взрослому, если нет данных о прививках?
— Взрослому достаточно одной прививки. Через пять лет после нее можно сдать анализ на антитела к кори и посмотреть, надо ли прививаться снова.
Автор: Наталья Костюкевич
TUT.BY, 6 марта 2018
Поделитесь
Источник
Коронавирус – не первый враг, оружием против которого должна стать массовая вакцинация. Сотням миллионов людей во всем мире посчастливилось остаться в живых, потому что нашлась управа на невидимых убийц, терроризировавших мир. Конечно, если они жили там, где есть доступ к медицинской помощи.
Вот несколько примеров того, как вакцины изменили жизнь людей.
Оспа
Оспопрививание – пожалуй, самая большая история успеха в этой области.
Только в XX веке эта чрезвычайно заразная вирусная болезнь погубила больше 300 миллионов человек. Количество жертв в более ранние эпохи не поддается учету. Порядка 30% заразившихся оспой умирали, нередко в муках, потому что все их тело покрывалось гнойными нарывами. Остальные слепли или оставались на всю жизнь с ужасными отметинами на коже. На протяжении столетий люди отчаянно искали средство от оспы – и в конце концов, создали первую вакцину.
Идея, что искусственно вызванная слабая форма заболевания способна создать у человека иммунитет, родилась, вероятно, в Китае. Согласно источникам, уже около 1000 года люди там вдыхали через нос порошок из мелко истолченных струпьев оспенных больных или вставляли в уши кусочки ваты, вымоченные в оспенном гное.
В Африке при помощи иголки протаскивали через кожу пропитанную гноем нитку. В Британии XVIII века оспопрививание горячо пропагандировала знаменитая аристократка и интеллектуалка леди Мэри Монтегю, сама в молодости переболевшая оспой и познакомившаяся с соответствующими практиками в Турции, где ее муж служил послом. Надежностью метод не отличался. Примерно каждый тридцатый пациент в результате заболевал оспой в тяжелой форме и погибал.
Между тем английские фермеры давно заметили, что коровья оспа для человека заразна, но не смертельна. Изучив это явление, врач Эдвард Дженнер создал на основе коровьей оспы надежную и безопасную вакцину. 14 мая 1796 года Дженнер привил ею восьмилетнего фермерского сына Джеймса Фиппса, впоследствии дожившего до старости, а спустя два года выпустил знаменитую брошюру “Исследование причин и действие коровьей оспы” – за собственный счет, поскольку Королевское научное общество отнеслось к методу Дженнера с недоверием. Сомнения отпали, когда военнослужащих британской армии и флота привили от оспы в приказном порядке, и ни с кем худого не случилось.
Почти через сто лет Луи Пастер из уважения к Дженнеру предложил назвать все основанные на принципе создания искусственного иммунитета препараты вакцинами: от французского слова vache – “корова”.
Узнайте о 13 самых опасных коронавирусных местах — в нашей галерее:
В бедных странах оспа продолжала свирепствовать еще полтораста с лишним лет. Практически покончить с ней помогла программа массированного оспопрививания ВОЗ, стартовавшая в 1967 году. Считается, что для выработки коллективного иммунитета необходимо привить 80% населения. Вакцинировать несколько миллиардов человек было невозможно. Зато достаточно эффективной оказалась тактика точечной иммунизации, впервые опробованная в восточной Нигерии: оперативно выявлять очаги оспы и прививать соседних жителей.
Искоренить оспу в регионе с населением в 12 миллионов человек удалось, сделав всего 750 тысяч прививок. В настоящее время живые вирусы оспы остались лишь в двух местах на Земле: лабораториях высшего уровня защиты в России и США.
Эта болезнь убила намного меньше людей, чем оспа, зато куда более жестока к выжившим.
Заражаются ею в основном в детстве. Вирус проникает в организм через рот, затем попадает в кровь и поражает нервную систему, часто вызывая неизлечимый паралич. По большей части он поражает ноги, но каждый десятый пациент умирает от удушья в результате паралича легочных мышц. Единственной надеждой таких больных оставалась искусственная вентиляция легких внутри специальных камер, созданных в 1920-х годах, получивших название “Железные легкие”. В этих металлических коконах люди проводили недели, иногда – всю оставшуюся им жизнь.
Поскольку полиомиелит, в отличие от оспы, не имеет внешних признаков, его инфекционная природа была установлена лишь в 1905 году шведским врачом Иваром Викманом. К тому времени улучшение качества питьевой воды в больших городах уменьшило как общее количество случаев полиомиелита, так и процент людей, имевших иммунитет к нему. Вспышки болезни сделались более заметными. Существовало мнение, впоследствии оказавшееся неверным, что полиомиелит – проблема в основном развитых стран.
В 1952 году американский врач Джонас Салк создал вакцину от полиомиелита. В 1961 году его коллега Альберт Сейбин придумал улучшенную версию, которую можно было глотать, а не получать в виде инъекции. Заболеваемость в США и Европе резко пошла на спад.
С прививками от полиомиелита связана одна из самых страшных ошибок в истории вакцинирования. В 1955 году американская фирма Cutter Laboratories по ошибке выпустила более ста тысяч доз препарата, содержавших живой вирус полиомиелита. Десять детей скончались и 160 были парализованы на всю жизнь.
A в 1988 году ВОЗ объявила о начале программы по искоренению полиомиелита во всем мире. В 1994 году свободными от болезни, прозванной “ужасом родителей”, были объявлены США, в 2000-м Китай, Япония и Южная Корея, в 2002-м Европа, в 2014-м Юго-Восточная Азия. По экспертным оценкам, благодаря вакцине от полиомиелита в мире остались в живых полтора миллиона человек и 18 миллионов могут ходить.
Сейчас полиомиелит дает о себе знать только в Афганистане, Пакистане и Нигерии, количество случаев исчисляется десятками в год.
Лучшая и худшая больницы мира — в нашей галерее:
Вакцинация от кори является примером одновременно и успеха, и неудачи.
Вспышка лихорадки Эбола в Африке, привлекшая внимание всего мира, погубила около 20 тысяч человек. Корь в прошлом году тихо убила 207,5 тысячи, хотя вакцина от нее существует с 1963 года.
Чрезвычайно заразный вирус распространяется с капельками слюны при кашле и чихании или при прямом контакте и вызывает высокую температуру и сыпь, в тяжелых случаях, угрожающих жизни пациента, – диарею, пневмонию и воспаление оболочек мозга. До изобретения вакцины корь уносила в среднем 2,6 миллиона жизней в год. Но побороть ее полностью не удалось, так как из-за высокой заразности коллективный иммунитет наступает, только когда привиты 95% людей.
В США и Европе заболеваемость корью в последние годы снова стала расти из-за взглядов “антипрививочников”, широко распространяющихся благодаря социальным сетям. Толчок им дал британский медик Эндрю Уэйкфилд опубликованной в 1998 году нашумевшей статьей о том, что комбинированная прививка от кори, свинки и краснухи якобы вызывает у детей аутизм. Хотя данные статьи позднее были опровергнуты, а сам Уэйкфилд лишен лицензии врача за научную недобросовестность, посеянные им семена дали всходы.
Если в развитых странах заболевшие корью все-таки умирают сравнительно редко, то в Африке дело обстоит хуже. Вспышка кори в Демократической Республике Конго в прошлом году унесла жизни более чем семи тысяч человек, в основном детей.
Главной проблемой в развивающихся странах являются не предрассудки, а нехватка вакцины и отсутствие медицинской инфраструктуры, особенно в удаленных местах. ВОЗ запросила у государств-членов ООН 255 миллионов долларов дополнительное финансирования на вакцинацию от кори.
Ученые считают, что люди болели малярией, также известной как болотная лихорадка, с доисторических времен.
И сегодня примерно половина человечества рискует заразиться малярией, а 400 тысяч человек ежегодно умирают от нее. Примерно половина всех смертей от малярии приходится на Африку.
Болезнь вызывает одноклеточная бактерия-паразит, малярийный плазмодий, проникающая в кровь человека, когда его кусает малярийный комар. Основными способами борьбы с малярией являются осушение болот, где разводятся комары, противомоскитные сетки и лекарства, подавляющие болезнь на ранней стадии – причем имеются данные, что плазмодий начал приобретать к ним устойчивость.
Вакцины от малярии, формирующей иммунитет, создать пока не удалось, несмотря на 32 года интенсивной работы и затраченные 700 миллионов долларов.
Единственный опытный образец проходит испытания в Гане, Малави и Кении, которые должны завершиться в 2023 году. Пока, по имеющимся данным, он защищает от малярии в среднем в 40% случаев и на срок не выше четырех лет – очень слабые показатели по сравнению с вакцинами от других болезней. При этом необходимо сделать не одну или две, а целых четыре прививки.
Специалисты выражают сдержанный оптимизм, но предупреждают, что панацеей от малярии вакцина вряд ли станет.
Читайте также:
Смотрите наши видео:
Во время загрузки произошла ошибка.
В данном материале на законных основаниях могут быть размещены дополнительные визуальные элементы. Русская служба Би-би-си не несёт ответственности за их содержимое.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
