При камне в почке какая моча цветом

В норме урина имеет соломенно-желтый цвет, вызванный нахождением небольшого количества желчного пигмента уробилина. Это вещество образуется после многоступенчатой утилизации красных кровяных телец и выводится с мочой, делая ее светло-желтой. Такой оттенок означает, что организм здоров, не обезвожен и нормально функционирует.
Однако при некоторых заболеваниях цвет может кардинально поменяться. Причины этого явления различны – от употребления лекарств и пищевых продуктов до злокачественных опухолей.
Белая моча
Такое состояние вызывается двумя причинами – увеличением количества урины и плохой работой почек, при которой из организма выводится практически одна вода.
Моча осветляется при последующих болезнях:
- Сахарном и несахарном диабете. При этих болезнях резко вырастает мочевая выработка, поэтому концентрация пигмента в ней падает. Снижается ее плотность, которая в норме составляет 1018-1026 г/л, а при диабете приближается к 1005 г/л.
- Остром цистите и уретрите, сопровождающихся учащенным мочеиспусканием. Постоянное отхождение урины заставляет больного пить много воды, в результате снижается концентрация желчного пигмента и урина становится очень светлой.
- Почечной недостаточности. В этом случае через почечные структуры не фильтруются пигменты и другие вещества, которые должны быть выведены из организма. В результате шлаки и токсины остаются в крови, что вызывает значительное ухудшение состояния больного.
Поэтому сочетание плохого самочувствия и светлой урины – признак, требующий скорейшего посещения врача-уролога.
Темно-желтая моча
Эта ситуация возникает при повышении концентрации желчных кислот. Если в организме мало влаги, урина получается очень концентрированной, становясь темно-желтой. Такое состояние возникает при обезвоживании, вызванном рвотой и диареей.
Насыщенный оттенок появляется при застойной почке. В этом случае из-за кровеносного застоя, вызванного болезнями сердца и сосудов, нарушается почечная фильтрация и лишняя жидкость не удаляется из организма. Застойные явления сопровождаются отеками, болями в области сердца и поясницы.
Придать жёлтую окраску урине могут нитроксолин и витамины группы В. В этом случае после окончания приема лекарств насыщенно-желтый оттенок исчезнет самостоятельно.
Красная моча
Такое состояние, называемое гематурией, возникает при попадании крови в мочевыводящие пути. Незначительный красноватый оттенок говорит о небольшой концентрации крови – микрогематурии, а ярко-красный цвет свидетельствует о макрогематурии. Это признак серьезного кровотечения в мочевыводящей системе.
Гематурию вызывают:
- Травмы почек, мочеточников, мочевого пузыря, при которых происходит разрушение кровеносных сосудов и попадание кровяных телец в мочевыделительную систему.
- Воспалительные процессы в почках, мочевом пузыре и предстательной железе, при которых также повреждаются мелкие сосуды. Красноватый цвет – частый признак ЗППП и других инфекций.
- Мочекаменная болезнь, сопровождающаяся выходом камня из почки. В результате слизистая мочеточника травмируется камешком, что приводит к гематурии. Состояние сопровождается значительными болями в пояснице и внизу живота.
- Выделение большого количества уратов – солей мочевой кислоты. Такое состояние, называемое урикемией, – признак подагры – болезни, сопровождающейся воспалением суставов.
- Злокачественные опухоли, которые кровоточат при распаде. При раковых поражениях оттенок варьируется от ярко-красного до цвета мясных помоев.
- Массовая гибель красных телец – эритроцитов. Такая ситуация возникает при инфекционных заболеваниях, отравлениях, укусах змей и переливании крови, несовместимой по группе.
Поэтому такое окрашивание – признак серьёзного осложнения – гемолитической анемии, сопровождающейся падением уровня гемоглобина и эритроцитов. В результате кислород не доставляется в ткани, что вызывает кислородное голодание, опасное для жизни.
Красное окрашивание может быть вызвано употреблением большого количества свеклы. Такое состояние называется битурией. Само по себе оно не опасно, но указывает на проблемы с ЖКТ и недостаток железа в организме. Поэтому при таком симптоме желательно сдать кровь на анемию и проверить желудочно-кишечный тракт.
Если эта ситуация не связана с употреблением свеклы или продуктов с красным красителем, нужно срочно обратиться к врачу. Такое состояние требует незамедлительного лечения.
Моча молочного цвета
Молочно-белый оттенок характерен для пиурии – выделения гноя, вызванного поражением почек и мочевого пузыря. Ситуация также возникает при прорыве гнойника из соседнего органа в мочевыделительную систему. Иногда помутневшая урина имеет неприятный запах.
Урина может помутнеть из-за попадания в нее нерастворимых солей кальция и фосфора. Такое явление наблюдается при распаде опухоли костной ткани, содержащей большое количество кальциевых и фосфорных соединений.
Такое состояние очень опасно, поэтому требует срочного визита к врачу-урологу. Медлить в этом случае нельзя.
Коричневая моча
Такой цвет она приобретает при выведении большого объема мышечного белка миоглобина, появляющегося после обширных травм.
Коричневатое окрашивание может появляться при употреблении бобов, приеме метронидазола, нитрофурантоина, слабительных, содержащих сенну.
Коричневая мутная урина появляется при свищах, через которые в мочевой пузырь или уретру попадает кал из прямой кишки. Ее отличие – резкий гнилостный запах.
Зеленая моча
Такой оттенок появляется при тяжелых гнойных поражениях мочевыводящей системы, сопровождающихся застойными процессами.
Ещё одна причина столь необычной окраски – введение раствора метиленового синего, с помощью которого определяют проходимость и работу мочевыводящих органов. Синий цвет красителя перемешивается с желтой мочой, делая ее зеленой.
Такую же окраску придает прием некоторых антидепрессантов, снотворных препаратов и лекарств от болезни Паркинсона.
Моча цвета пива
Этот симптом возникает при патологиях печени и желчного пузыря – циррозе, гепатите, отравлениях, желчекаменной болезни, приеме препаратов, влияющих на печеночную функцию. Его причина – перекрытие желчевыводящих протоков, вызванное воспалительным процессом, опухолью или камнем.
В результате желчные пигменты, которые должны уйти в кишечник, остаются в организме, попадая в кровь, а из нее – в урину. Поэтому коричневое окрашивание урины сопровождается осветлением кала.
Черная моча
Очень опасный признак, который может указывать на наличие в организме крайне злокачественной опухоли меланомы, имеющей черно-коричневый цвет. Из раковых очагов выделяется темный пигмент меланоген, окрашивающий урину. Это крайне неблагоприятный признак.
Оранжевая и розовая моча
Оранжевый оттенок появляется при употреблении моркови, морковного сока и пищи, содержащей оранжевые красители. Такой цвет придают некоторые лекарственные препараты – рифамицин, сульфасалазин, седурал, витамины.
Розовый цвет указывает на нахождение в мочевых путях бактерии Serratia marcescens. Эта палочка, выделяющая красновато-розовый пигмент продигиозин, появляется у больных с ослабленным иммунитетом, поэтому розовая урина – повод сдать анализы на иммунитет.
Сине-фиолетовая моча
Урина может приобретать даже такие оттенки. Фиолетовый цвет связан с длительным нахождением катетера в мочевом пузыре. В этом случае странная окраска возникает при попадании в мочевыводящие пути триптофана, который под действием бактерий и воздуха превращается в индоксил, а потом в индиго-фиолетово-синий пигмент.
Голубая окраска наблюдается при генетическом заболевании – синдроме голубых пеленок, или синдроме Хартнупа. При этом нарушении в урине появляются синие вещества, вызванные неправильным обменом аминокислоты триптофана.
Что делать при изменении цвета мочи
Вначале нужно проанализировать свое питание и прием медикаментов. Если накануне съесть много свеклы, моркови, спаржи, большое количество зелени или пищу, содержащую разнообразные красители, не стоит удивляться, что унитаз засверкал цветами радуги. В этом случае урина сама постепенно приобретет естественный цвет.
При стойком изменении цвета нужно обращаться к врачу-урологу. Специалист назначит анализы:
- Общее исследование мочи, в которой могут обнаружиться кровяные тельца, соли, печеночные пигменты, белок, бактерии.
- Общий анализ крови. В нем может обнаружиться гемолитическая анемия – малокровие, вызванное гибелью красных кровяных клеток. В этом случае концентрация гемоглобина и эритроцитов резко падает.
- Биохимию крови. В зависимости от конкретных симптомов назначаются исследования на функции печени, почек, сердца или других органов.
- Посев урины на флору и чувствительность к антибиотикам. Анализ выявляет бактериальное обсеменение и показывает чувствительность микроорганизмов к антибактериальным препаратам.
- Анализ на ПЦР-реакцию, применяемый при цистите или уретрите инфекционного происхождения. Обследование выявляет даже скрытые инфекции.
- УЗИ малого таза, почек и ТрУЗИ простаты выявляют патологии мочевыводящих путей, которые могли вызвать изменения мочевого оттенка.
- УЗИ брюшной полости, позволяющее диагностировать болезни печени и желчевыводящих путей, окрасившие урину в «пивной» цвет.
По итогам диагностики больным назначается лечение, зависящее от выявленной патологии. При благоприятном исходе урина постепенно меняет окраску, становясь соломенно-желтой.
Поделиться ссылкой:
Источник
Внешние признаки — сигнал, который дает организм. Цвет мочи, которая образуется вследствие фильтрации крови, признак состояния человека. По моче определить заболевание несложно, обладая элементарными знаниями. У здорового человека моча прозрачно-желтая, иногда насыщенно желтая. Показатели зависят от концентрации урины. Если прозрачно-желтый, значит, много выпито жидкости. Если насыщенно-желтый, значит, воды в организме не слишком много. Как определить заболевание по визуальному признаку?
Патологические причины цвета мочи при болезнях почек
Каждые сутки при норме человек должен выделять при мочеиспускании от 800 мл до 1,5 литра. Причинами ненормального окраса природной жидкости являются те компоненты, которых в моче быть не должно (эритроциты, белки, лейкоциты и др.). При наличии таких компонентов можно выявить, что в организме происходят патологические процессы, на которые важно обратить пристальное внимание. Цвет мочи — важный ориентир для диагностирования болезни. Показатель часто варьируется при заболевании почек.
Но не только серьезные нарушения в организме — причины окраса:
- Некоторые витамины, после приема которых и моча становится зеленой.
- Морковка всегда красит в ярко-оранжевый цвет.
- Лекарственные препараты содержат красители, влияющие на окрас урины.
- Возраст также считается фактором изменения цветовых характеристик.
- При физических напряжениях у взрослых после 50-ти лет в мочу могут попадать частички крови, окрашивая урину в красноватый.
Вернуться к оглавлению
Светлая моча
Верится, что светлая моча значит, что организм здоровый. Но слишком светлая урина встречается также и при заболеваниях — сахарный диабет, цирроз печени, гепатит. Во время беременности урина приобретает светло-прозрачный окрас. Разный вид витамина приводит к тому, что организм не может переварить полезные элементы. Как следствие, такие элементы в урине меняют окраску на песочный. Желтая с песочным окрасом биожидкость — следствие болезни, бывает при образовании камней и песка.
Вернуться к оглавлению
О чем говорит яркая окраска: неоново-желтая, желтая
Неоновая окраска говорит о приеме витаминов, чтобы улучшить здоровье, либо о приеме лекарственных препаратов. Опасность в том, что переизбыток витаминных веществ приводит к болезни под названием гипервитаминоз. Такие препараты, как нитрофураны (применяют при воспалительных процессах человеческого организма) в состоянии сделать мочу ярко-желтой. Каждодневное употребление разного окаршивающего продукта (морковного сока, спаржи) повышают количество ярко-желтого пигмента.
Вернуться к оглавлению
Окраска темный: золотистого или темно-желтого цвета
Темный цвет мочи говорит об опасностях для здоровья. Но не спешите волноваться. Виды темного цвета варьируются от темно-коричневого, коричневого и до золотистого. Для начала, определите, какая у вас моча по цвету. Для этого, убедитесь, что освещения достаточно для правильного вывода. Важно проверить, нет ли остатков красителя на унитазе. Спектр причин изменения цвета широкий — от безобидных до опасных для жизни.
Если темный окрас урины появился недавно, вспомните, какую пищу употребляли в последнее время. Ежевика, продукты с красителями, ревень, конфеты с лакрицей могут стать причиной временного окраса мочи. Если принимаете медицинские препараты (снотворное, слабительное, медицинские красители для диагностики), возникает эффект смены тона биожидкости. Очень темная окраска возможна при заболевании почек (гепатит, цирроз, кровотечения). Желательно сразу пойти к урологу для определения определение истинной причины. Для этого вам сделают анализ мочи.
Вернуться к оглавлению
Темный или темно-желтый цвет мочи
Говорит о болезни почек и такие виды проблем:
- Обезвоживание. При частой рвоте или диарее, малом употреблении воды биожидкость сконцентрирована азотными шлаками, что и придает темно-желтый окрас.
- Чрезмерное употребление пищевых или лекарственных добавок.
- Первые симптомы болезни и расстройства. Инфекции печени, анемия, желтуха, гепатит меняют распад эритроцитов, что окрашивает мочу в непривычный цвет.
Вернуться к оглавлению
Моча красновато-коричневого цвета
Такой цвет говорит, что в биожидкость попадают частички крови. Врачи наблюдают красноватую мочу, если пациент болен меланомой или гепатитом. Часты случаи с таким окрасом и при отравлении медью. Кроме того, заболевание порфирий влияет на состояние мочи и придает багряный цвет. Болезнь сопровождается болями в животе, чувствительности к лучам солнца, припадками.
Вернуться к оглавлению
Другие цвета мочи
Серебристый или дымчатый, светло-коричневый цвета мочевой жидкости указывают о природных красителях пищи, которую съели (свекла, бобы, ежевика). Сине-зеленый окрас — признак желтухи, приема лекарственных препаратов либо бактериальных инфекций мочевыводящей системы. Розовая или красно-розовая моча — первый симптом камней и песка в почках, инфаркта почек, почечной колики, острого нефрита. Мутная с неприятным запахом моча, — сигнал об инфекциях мочевыводящих путей.
Вернуться к оглавлению
Диагностика
Когда окрас в моче поменялся, но при этом самочувствие хорошее и ничего не беспокоит, рекомендуем подождать сутки. Вполне может быть, что выпито мало жидкости или в рационе была пища с природным окрасом. Важно обращать внимание на запах жидкости, которая также является показателем. Смена окраса и неприятный запах — повод сразу пойти на прием к врачу. Если спустя 24 часа, изменений не произошло, рекомендуется поспешить к специалисту.
Уролог сначала осмотрит, потом соберет анамнез и направит на сдачу анализов, которые и покажут, что на самом деле является причиной смены окраса. Анализы покажут, какое заболевание спровоцировало такое состояние, и дальше будет назначена схема лечения. А если волнения были зря, то рекомендуется, во избежание таких ситуаций в дальнейшем, исправить режим приема воды. Помните, что недопустимо обезвоживание организма. Вода — выводит из организма через мочу шлаки, примеси, и пренебрежение употреблением жидкости чревато для общего состояния здоровья.
Источник
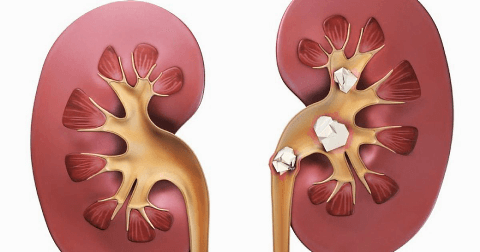
Камни в почках – твердые кристаллообразные отложения, которые состоят из нерастворимых солей, образующихся в человеческом организме при нарушении обмена веществ. Камни могут быть разной величины – одни размером с песчинку, другие от нескольких сантиметров в диаметре. Обычно пациент даже не подозревает об их наличии, пока они не начинают продвигаться к выходу из почки, чем способны причинить сильную боль.
Образование камней в почках (уролитиаз) является наиболее распространенной формой мочекаменной болезни. Заболевание может развиться у человека любого пола и возраста, даже у детей. Однако главная «целевая аудитория» этой патологии – пациенты от 20 до 60 лет. У мужчин камни в почках наблюдаются в 3 раза чаще, чем у женщин, однако у последних эти образования обычно имеют более сложную форму.
Как правило, камни образуются в одной почке. Но в 15-30% случаев патология способна поражать сразу обе почки. Могут образовываться как одиночные камни, так и множественные – иногда их количество доходит до нескольких тысяч.
Виды камней в почках
Камни в почках различаются по форме и составу. По форме они могут быть:
- плоскими;
- округлыми;
- угловатыми;
- коралловидными (имеют размеры почечной лоханки и имитируют ее внутреннюю форму – это наиболее сложная и редкая разновидность заболевания).
В зависимости от состава, встречаются следующие камни:
- Фосфатные. Образуются из солей фосфорной кислоты. Такие камни имеют сероватый цвет и мягкую консистенцию, за счет чего легко крошатся. Могут быть как гладкими, так и шершавыми.
- Цистиновые. Возникают из соединений цистина (серосодержащей аминокислоты). Камни округлой формы, гладкие, мягкие, желтоватого цвета.
- Оксалатные. Образуются из солей щавелевой кислоты. Камни плотные, с сильно шероховатой неровной поверхностью.
- Уратные. Образуются из солей мочевой кислоты. Камни гладкие или слегка шероховатые, плотные.
- Карбонатные. Возникают из солей карбонатной кислоты. С гладкой поверхностью, мягкой консистенцией, бывают разной формы.
- Холестериновые. Возникают на основе холестерина. Имеют черную окраску, мягкую консистенцию, легко крошатся.
- Белковые. Образуются из белка фибрина и солей. Это плоские и мягкие камни, окрашенные в белый цвет.
Карбонатные, холестериновые и белковые образования в чистом виде встречаются редко. Существует еще одна разновидность камней – смешанные. Это значит, что они имеют неоднородную структуру и разный состав на отдельных участках. Чаще всего смешанными являются коралловидные камни.
Причины образования камней в почках
Факторы, провоцирующие образование камней, бывают внутренними и внешними. Внутренними причинами являются:
- генетическая предрасположенность;
- пиелонефрит, уретрит, цистит и другие воспалительные заболевания мочевыделительной системы, имеющие инфекционное происхождение;
- нарушения обмена веществ: гиперпаратиреоз (гиперфункция околощитовидных желез), подагра;
- инфекционные заболевания, не связанные с мочевыводящим трактом (ангина, остеомиелит, фурункулез, сальпингоофорит и т.д.);
- избыток, нехватка или повышенная активность некоторых ферментов в организме;
- заболевания печени и желчевыводящих путей;
- врожденные аномалии почек, мочеточников;
- заболевания ЖКТ (гастрит, панкреатит и т.д.);
- недостаток двигательной активности, обусловленный постельным режимом (вследствие травм, болезней).
К внешним причинам относятся:
- неблагоприятное воздействие окружающей среды;
- особенности почвы, климата, химического состава употребляемой в местности проживания воды (наличие некоторых солей в составе);
- малоподвижный образ жизни;
- вредные условия труда (тяжелая физическая работа, высокие температуры, химические испарения и т.д.);
- злоупотребление пищей, богатой пуринами (азотистыми соединениями, которые преобразуются в человеческом организме в мочевую кислоту): к таким продуктам относятся мясо и субпродукты, рыба (особенно речная), спаржа, цветная капуста, брокколи;
- употребление слишком малого количества жидкости.
Симптомы
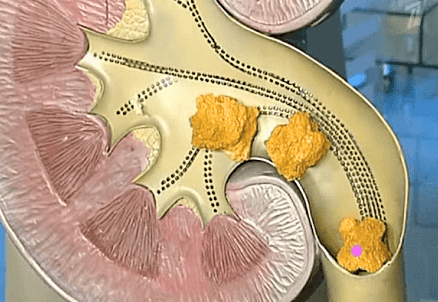
О наличии в почках камней сообщают следующие признаки:
- Боли в области поясницы, в боку или внизу живота (также могут отдавать в паховую область). Неприятные ощущения обычно усиливаются при физических нагрузках, движении, езде по неровным дорогами, а также после употребления жидкости в большом количестве или спиртного. Боли могут быть периодическими или постоянными (в этом случае они периодами усиливаются, затем стихают, но не проходят полностью). Часто встречающаяся разновидность боли при камнях – почечная колика. Приступ длится от нескольких часов до нескольких дней. Схваткообразные боли то нарастают, то спадают, и временами способны быть настолько сильными, что пациент не может сдержать крика.
- Кровь в моче. Урина может быть интенсивно красной или розоватой. А у некоторых пациентов кровь в моче обнаруживается лишь по результатам анализов.
- Задержка мочеиспускания при наличии позывов. Это опасное состояние, при котором необходимо немедленно обратиться к врачу. Оно обусловлено закупоркой мочевых путей камнями. Самостоятельно опорожнить мочевой пузырь пациент неспособен – требуется установка катетера. Задержка мочеиспускания может сопровождаться рвотой, кожным зудом, диареей, судорогами, головной болью, выделением холодного пота, ознобом, лихорадкой.
- Песок в моче.
- Частые позывы к мочеиспусканию.
- Тошнота и/или рвота.
- Помутнение мочи.
- Боли при мочеиспускании.
- Повышение температуры и артериального давления.
Признаки обычно проявляются при запущенном заболевании. На ранних стадиях патология может длительное время протекать бессимптомно. Поэтому важно ежегодно проходить профилактические осмотры у уролога.
Возможные осложнения
При отсутствии лечения при наличии камней в почках могут возникнуть следующие осложнения:
- нарушение оттока мочи вследствие закупорки мочевыводящих путей камнями;
- инфекции органов мочевыделительной системы;
- хронические воспалительные заболевания почек;
- боли, не проходящие при применении консервативных методов лечения;
- острая почечная недостаточность;
- анемия (развивается при регулярном присутствии крови в моче).
Диагностика
Диагностика заболевания осуществляется урологом, который при необходимости направляет пациента к хирургу. Сначала проводятся сбор анамнеза и осмотр пациента. Затем назначаются следующие обязательные исследования:
- общие и биохимические анализы мочи и крови;
- урография (рентгенологическое обследование мочевыводящих путей);
- УЗИ органов мочевыделительной системы.
Дополнительно могут быть назначены:
- компьютерная томография почек (для оценки размеров и плотности камня и состояния окружающих тканей);
- радионуклидное сканирование почек (для оценки функции почек);
- посев мочи на микрофлору (для выявления инфекции в органах мочевыделительной системы).
Лечение

Хирургическое лечение назначается в следующих случаях:
- при неэффективности консервативной терапии;
- при наличии осложнений.
Перед операцией пациенту назначают антибиотики, антиоксиданты и препараты, улучшающие микроциркуляцию крови.
Хирургическое вмешательство может быть:
- малоинвазивным (малотравматичным, операция производится через небольшие проколы или естественные отверстия);
- традиционным (открытое хирургическое вмешательство осуществляется через разрезы).
К малоинвазивным методам относятся:
- Лапароскопические операции. В области поясницы делают маленький надрез (1-2 см), через который в почку вводят специальный инструмент троакар (представляет собой трубку) и зонд. Если камень небольших размеров, его извлекают сразу, если крупный – предварительно дробят.
- Эндоскопические операции. Такое хирургическое лечение проводится через естественные пути или через небольшие проколы с помощью прибора эндоскопа.
К традиционным хирургическим методам относятся:
- Нефролитомия – операция, при которой камень устраняют из лоханки или чашечек почки;
- Уретеролитотомия – хирургическое удаление камня из мочеточника;
- Пиелолитотомия – устранение образования из почечной лоханки.
К традиционным хирургическим методам прибегают, если камень имеет внушительные размеры или у пациента наблюдается почечная недостаточность.
Профилактика
После операции важно принимать профилактические меры. В противном случае камни могут возникнуть повторно. Профилактика включает в себя:
- Употребление достаточного количества воды (1,5-2 л в день). А в жаркую погоду или при активных физических нагрузках рекомендуется пить раз-два в час (по 100-150 мл воды).
- Соблюдение диеты. Разработку рациона должен осуществлять доктор, учитывая состав камней, а также особенности организма и анамнез пациента.
- Ежедневная физическая активность – для улучшения кровотока. Пеших прогулок будет вполне достаточно. Однако они должны быть регулярными и включать в себя не менее 10 000 шагов в день (необязательно проходить такое количество за один раз).
- Ограничение количества употребляемого спиртного (а лучше вообще от него отказаться).
- Сокращение количества употребляемой соли – для уменьшения нагрузки на почки.
- Избегание переохлаждения.
- Отказ от употребления слишком холодных напитков (особенно тех, что содержат дрожжи: квас, пиво).
- Своевременное лечение заболеваний, особенно инфекционных.
- Ежегодная сдача общего анализа мочи.
- Санаторно-курортное лечение. Пациенту, перенесшему операцию по удалению камней из почек, рекомендуется по возможности ежегодно (1-2 раза) посещать курорты с минеральными водами.
Также доктор может назначить лекарственную терапию, направленную на предупреждение повторного образования камней.
Источник
