При язвенном колите слизь в кале

 Слизь
СлизьСлизь является естественной и очень важной частью правильного функционирования нашего организма. Слизь производится тканями с целью защитить полые органы (в числе которых и кишечник) от инфекций и повреждения.
В большинстве случаев слизь четкая и тонкая. Тем не менее, болезни, диета или факторы окружающей среды могут иногда увеличивать ее консистенцию, количество и цвет.
В качестве наиболее простого примера можно привести обычную простуду: в период болезни повышается выделение слизи из носовых пазух и гортани, которая, к тому же, окрашивается в зеленый или желтый цвета.
Но как быть с тем, что в некоторых случаях причины повышенного выделения слизи не столь очевидны? Независимо от возраста человека, он может заметить признаки отклонения от нормы, основываясь на беглом визуальном осмотре своего стула.
Слизистая оболочка толстой кишки помогает каловым массам продвигаться вперед. «Нормальная» работа кишечника не вызывает большого количества слизи: желтая или прозрачная слизь присутствует в стуле в таких небольших количествах, что невооруженным глазом ее практически невозможно обнаружить.
Когда стул имеет видимую слизь, это может быть признаком бактериальных инфекций, анальных трещин, обструкции или воспалительного заболевания кишечника. Наше тело намекает нам на то, что необходимо посетить врача.
В итоге, на что стоит обращать внимание:
- Увеличение количества слизи в стуле.
- Кровь или гной в стуле.
- Боль в желудке, судороги или вздутие живота.
- Внезапные изменения частоты стула, консистенции или цвета.
Причины и диагностика слизи в стуле
 Толстый кишечник и тонкий кишечник
Толстый кишечник и тонкий кишечник
Повышенное выделение слизи в толстом кишечнике могут вызвать запоры: организм стремится избавиться от токсинов, содержащихся в застоявшейся пище. Именно поэтому после нескольких “безтуалетных” дней вы можете увидеть эту субстанцию в стуле. Также, слизь может выделяться и просто из-за слишком твердых каловых масс.
Повышенное количество слизи также может быть признаком органического повреждения слизистой оболочки. Помимо всего прочего, открытые раны в кишечнике делают организм более доступным для проникновения патогенных микроорганизмов.
Причинами видимой слизи в стуле могут также выступать бактериальные инфекции. Как правило, самыми “популярными” из них являются Кампилобактер, Сальмонелла, Шигеллы и Иерсинии. Эти бактерии часто являются причиной пищевого отравления. Типичные симптомы, проявляющиеся при бактериальной инфекции, включают в себя:
- Диарею.
- Спазмы.
- Рвоту.
- Тошноту.
- Лихорадку.
Анальная трещина – еще одна причина повышенного выделения слизи в толстом кишечнике. Как правило, анальная трещина – это результат постоянной диареи, твердых каловых масс и других отклонений от нормального функционирования органов ЖКТ.
Также, причиной видимой слизи в стуле может быть синдром раздраженного кишечника.
Помимо всего вышеперечисленного, провоцировать чрезмерное выделение слизи в кишечнике могут продукты питания. В особенности это касается той пищи, на которую у вас аллергия. Например, на орехи, лактозу или глютен. Помимо слизи, такого рода продукты могут вызывать:
- Вздутие в области живота.
- Диарею.
- Сыпь.
- Запор
Врач поможет определить, являются ли эти симптомы признаками пищевой аллергии или непереносимости отдельных продуктов питания. Вы должны обратиться к доктору, если заметное увеличение слизи в кишечнике происходит после приема какой-то определенной пищи. Дневник питания вам в помощь.
После того, как пациент обнаружил изменения в кале и назначил встречу с врачом, доктор может попросить привезти образец стула для изучения его на предмет наличия паразитов, бактерий и других патогенов.
Согласно Центрам по контролю и профилактике заболеваний США, от 30% до 70% тех, кто выезжает за пределы США, по факту прибытия обратно обнаруживают у себя какое-либо пищевое отравление.
К причинам, по которым врач может назначить анализ кала, относятся:
- Слабая иммунная система пациента.
- Его слишком молодой или, напротив, слишком большой возраст.
- Нескончаемая диарея и, как следствие, обезвоживание.
Если анализ покажет наличие Кампилобактер, Сальмонеллы, Шигеллы или Иерсинии, пациенту могут быть назначены антибиотики. Однако, это не всегда целесообразно и допустимо, как, например, в случае с язвенным колитом или болезнью Крона. При этих заболеваниях антибиотики могут вызвать обострение, “убив” и так не очень хорошо себя чувствующую микрофлору.
В случае, если анализ не выявит вышеобозначенные инфекции, вероятно имеет место быть менее распространенный тип бактерий, такой как Аэромонады, Плезиомонады или Иерсиния энтероколитика. Имеет смысл провести уже более тщательный анализ с оглядкой на полученные ранее результаты.
Если и после этого никакие патогенные бактерии обнаружены не будут, врач может вас попросить предоставить еще один образец стула: в редких случаях причиной повышенного количества слизи в стуле могут выступать несколько разных инфекций.
Однако, анализ кала может и вовсе не понадобиться. После первоначального физического осмотра врач может запросить образцы крови пациента. Анализ крови может значительно облегчить постановку диагноза.
Если в ходе исследований ничего выявить не удастся, может потребоваться проведение эндоскопических исследований, таких как гастроскопия, ректороманоскопия или колоноскопия.
Лечение слизи в стуле
Для ликвидации патогенных бактерии, обнаруженных в стуле, назначаются антибиотики. В особых случаях вместо них могут быть назначены бактериофаги – вирусы, избирательно поражающие бактериальные клетки.
В некоторых случаях может быть назначено длительное применение лекарств. К таковым моментам относятся язвенный колит, болезнь Крона и некоторые другие заболевания, связанные с кишечником. В особо тяжелых случаях, угрожающих жизни пациента, врачи могут рекомендовать хирургическое вмешательство.
Наладить перистальтику и избавиться от слизи также помогут пробиотики и пребиотики, с учетом нормальной их переносимости.
Перед тем, как принимать какие бы то ни было лекарства, вам следует поговорить с врачом или, на крайний случай, с фармацевтом. Ведение журнала приема медикаментов может помочь и пациентам, и курирующим их врачам отслеживать эффективность назначенной терапии и, в случае необходимости, корректировать ее.
Помимо всего прочего, больному необходимо будет изменить рацион питания, дабы исключить возможность пищевой аллергии как возможной причины слизи в стуле.
Источник
Неспецифический язвенный колит представляет собой поражение слизистой оболочки прямой и ободочной кишки с прогрессирующим развитием в ней язвенно-некротических изменений.
Причины возникновения
На сегодняшний день учёные ещё не смогли установить, какой из этиологических факторов является определяющим в развитии такого заболевания, как неспецифический язвенный колит. Многие из них склоняются к тому, что данный процесс является следствием изменения качественного и количественного состава микрофлоры толстого кишечника. Данная теория способна объяснить, почему при данном заболевании выделяется из заднего прохода кровь и кал со слизью. Причины другого характера, которые также нашли большое количество своих приверженцев, обычно сводятся к употреблению в пищу определённых продуктов питания, на которые кишечник человека реагирует чрезмерно бурно. Имеется и третья точка зрения, однако на сегодняшний день её поклонников не так много. Согласно ей, неспецифический язвенный колит развивается в результате аутоиммунных реакций.
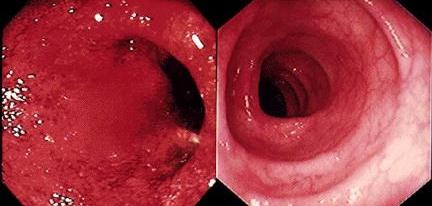
Симптоматика
У данного заболевания имеется 3 клинические формы: острая, хроническая рецидивирующая и хроническая постоянная. При остром неспецифическом язвенном колите у пациента наблюдается боль в животе (часто локализуется в левой подвздошной области), кал со слизью и кровью, тенезмы (позывы на дефекацию без последующего выделения кала), рвота и высокая температура тела. Зачастую количество позывов на дефекацию достигают 40 раз за сутки и более. При этом пациент постепенно истощается. Дело в том, что в данном случае человек постоянно теряет важные для организма вещества, в том числе электролиты. Стоит отметить, что сначала у пациента наблюдается обычный стул. Затем появляется кровь и белая слизь в кале. После этого оформленный стул полностью пропадает и сменяется жидким. В том случае, если диарея всё продолжается, то уже не наблюдается кал со слизью и кровью. В этой ситуации из заднего прохода при очередной дефекации появляются только патологические выделения (кровь и слизь). Подобная клиническая картина позволяет заподозрить неспецифический язвенный колит. Дело в том, что кал со слизью наблюдается только тогда, когда имеет место поражение толстой кишки. В случае с другими заболеваниями кровь вместе с калом и слизью выделяется достаточно редко, а для неспецифического язвенного колита подобное явление является весьма характерным. Хроническая рецидивирующая форма характеризуется периодическими обострениями с появлением всех описанных выше симптомов. Хронический персистирующий язвенный колит протекает непрерывно.

Лечение
В том случае, если наблюдается кал со слизью и кровью и врачами был установлен диагноз “неспецифический язвенный колит”, лечение обязательно должно быть комплексным. При этом очень важное значение имеет диетотерапия. Она заключается в исключении различных молочных продуктов, ограничении поступления в организм углеводов и включении в рацион питания большого количества белков. Помимо этого, огромное значение имеет десенсибилизирующая терапия. Для её проведения пациенту назначается ряд антигистаминных препаратов. Также рекомендуется принимать витамины А, В, С, Е и К. В тяжёлых случаях пациенту назначаются кортикостероидные препараты (преднизолон). В том случае, если наблюдается тяжёлая форма заболевания, неподдающаяся консервативному лечению, показано проведение операции по удалению поражённого участка кишки.
Источник

Неспецифический язвенный колит (НЯК или просто ЯК) – хроническое рецидивирующее заболевание толстого кишечника, основным компонентом которого является непрерывное воспаление слизистой оболочки с образованием язв. Для язвенного колита характерны системные и общие (внекишечные) проявления, которые маскируют основную патологию под другие заболевания. Признанной теории возникновения болезни нет, но считается, что основную роль играет нарушение процесса регуляции иммунитета.
И у мужчин, и у женщин язвенный колит протекает примерно одинаково и встречается в популяции в соотношении 1:1. У детей патология имеет более выраженные симптомы, чем у взрослых. При манифестации болезни в детском возрасте чаще поражается весь толстый кишечник, наблюдается большее число внекишечных проявлений.
Оглавление
- Патогенез язвенного колита
- Классификация
- Симптомы
- Осложнения язвенного колита
- Диагностика
- Лечение
- Прогноз и профилактика
Патогенез язвенного колита
Основным компонентом НЯК является аутоиммунное воспаление стенки кишечника, которое поражает слизистый и подслизистый слой.
Причины неспецифического язвенного колита кроются в нарушении местной и системной иммунной регуляции, дисбалансе Т-лимфоцитов и иммуноглобулинов.
Этиология не установлена, считается, что развитие болезни обусловлено сочетанием нескольких факторов:
- генетической предрасположенностью;
- кишечной микрофлорой;
- дефектами в иммунной системе.
Существуют также «триггеры» – события, которые могут запустить патологическую цепочку:
- кишечные инфекции (клостридии);
- сильный стресс;
- смена климата (отдых на море);
- диета с малым количеством клетчатки и высокой долей животного белка, насыщенных жиров;
- резкое нарушение привычного режима питания (быстрый переход на вегетарианскую диету и наоборот);
- употребление больших доз алкоголя;
- вирусные инфекции (герпес).
Воспаление ведет к образованию кровоточащих язв на протяжении большого участка кишечника с их последующим инфицированием.

Потеря крови приводит к анемии, а постоянное воспаление ведет к разрушению подслизистого нервного сплетения, что в свою очередь приводит к нарушению перистальтики и возникновению болезненных спазмов. Нарушение иммунного ответа проявляется в виде внекишечных проявлений (поражения глаз – склерит, увеит, суставов – артрит).
Язвенный колит всегда протекает с поражением прямой кишки (проктит), но может вовлекаться левая часть ободочной кишки (левосторонний колит), редко встречается тотальное поражение всего толстого кишечника (тотальный колит). Распространенность процесса прямо пропорциональна тяжести симптомов.

Классификация
Неспецифический язвенный колит классифицируют по нескольким категориям:
- по активности процесса (эндоскопическая классификация):
- слабая;
- умеренная;
- выраженная;
- по степени тяжести (клиническая активность процесса):
- легкая
- среднетяжелая
- тяжелая;
- по фазе:
- активная фаза;
- ремиссия;
- по характеру течения:
- острое;
- хроническое непрерывное;
- хроническое рецидивирующее течение.
Применяются различные классификации активности и характера течения, что делает НЯК сложным для постановки диагнозом. Прежде чем врач выставит диагноз, нужно провести большое количество дополнительных исследований и исключить иные патологии.
Симптомы
Симптомы неспецифического язвенного колита можно разделить на две категории. К первой относятся основные симптомы, связанные с воспалительно-язвенным поражением слизистой кишечника:
- Расстройство стула. Диарея больше 3 раз сутки (может достигать 6-7 раз при атаке средней степени тяжести, и больше 7 при тяжелой атаке). При локализации процесса только в прямой кишке расстройство стула проявляется в виде запора.
- Примеси в кале. Кровь и слизь могут появляться при актах дефекации и между ними. При тяжелой атаке больной может испражняться исключительно кровью и слизью. При инфекционных осложнениях в кале появляется большое количество гноя, что еще сильнее усугубляет воспалительные изменения.
- Тенезмы. Из-за разрушения подслизистого нервного сплетения гладкая мускулатура кишечника перестает нормально работать. Из-за этого возникают спазмы и мучительные ложные позывы к дефекации, которые не приводят к опорожнению кишечника.
- Потеря массы тела, анемия. Из-за ускоренного продвижения пищевого комка в верхних и нижних отделах кишечника наблюдается потеря веса. Железодефицитная анемия формируется из-за постоянной потери крови с калом.
- Лихорадка. Повышенная температура и появление гноя в кале — это признаки инфекционных осложнений и тяжелой активности процесса.

Обратите внимание!
Типичные симптомы могут полностью исчезать в стадии ремиссии. Между атаками человек может вести полноценную жизнь и никак не ощущать последствия предыдущей атаки.
Внекишечные проявления включают в себя:
- глазные симптомы – увеит, иридоциклит, блефарит;
- кожные проявления – пиодермия, узловатая эритема, зуд, дерматиты;
- суставные симптомы – анкилозирующий спондилит, артриты;
- поражение печени и желчного пузыря – хронический гепатит, жировой гепатоз;
- изменения со стороны крови – гемолитическая анемия.
У взрослого язвенный колит протекает легче, чем у ребенка. Это связано с тем, что взрослые более устойчивы к анемии и меньше подвержены внекишечным проявлениям, чем дети. Заболевание в детском возрасте ведет к отставанию в физическом развитии.
Осложнения язвенного колита
Неспецифический язвенный колит имеет большой список возможных осложнений. Они напрямую зависят от распространенности и активности процесса. Самые грозные – это хирургические осложнения, которые требуют оперативного вмешательства:
- токсическая дилатация толстого кишечника (мегаколон);
- перфорация и кровотечение;
- стеноз и рубцовые стриктуры, которые сужают просвет органа;
- перитонит;
- парапроктит (воспаление перианального пространства).
Другие осложнения включают в себя малигнизацию язв, нарушение свертываемости крови, тромбофлебиты. Рак толстого кишечника – это самый опасный исход всех воспалительных заболеваний этого органа (в том числе и болезни Крона), которое обычно требует удаления части кишечника.
Диагностика
Неспецифический язвенный колит – сложный диагноз, для постановки которого нужно исключить другие патологии. Клиника болезни не имеет четких признаков, что осложняет процесс поиска. Врачу необходимо дифференцировать НЯК со следующими заболеваниями:
- острые кишечные инфекции (иерсиниоз, сальмонеллез, дизентерия);
- псевдомембранозный колит;
- рак толстой кишки;
- системный васкулит;
- болезнь Крона.
Для дифференциальной диагностики используется следующий перечень диагностических исследований:
- лабораторная диагностика:
- общий анализ крови (количество лейкоцитов, СОЭ, степень анемии);
- биохимия (СРБ, почечно-печеночный комплекс, белок, электролиты);
- определение уровня железа;
- коагулограмма (анализ системы свертывания крови);
- копрограмма и копроцитограмма (обнаружение в кале крови, слизи, гноя);
- посев кала на питательную среду с целью выделения специфического возбудителя;
- анализ кала на кальпротектин (при НЯК, как правило, повышен);
- pANCA для исключения системного васкулита;
- инструментальные исследования:
- эндоскопическое исследование толстой кишки с биопсией;
- гистология (окраска препарата гематоксилин-эозином, выявление характерных для заболевания изменений в биоптате;
- лучевые методы исследования (рентген, КТ) для диагностики осложнений;
- УЗИ – позволяет заподозрить воспалительное заболевание кишечника;
- капсульная эндоскопия для оценки состояния всего ЖКТ;
- ирригоскопия для оценки состояния гладкой мускулатуры кишечника.
Исследования помогают врачу установить окончательный диагноз и выбрать правильное направление лечения.
Лечение
Лечение неспецифического язвенного колита включает в себя комбинацию немедикаментозных, консервативных и хирургических методов.
К первой группе относятся:
- Диета. Рекомендуется ограничить потребление клетчатки, зерновых, жирного, жареного, острого – всех тех продуктов, которые усиливают перистальтику и могут раздражать слизистую кишечника. В больницах для этого используют специальное меню, основанное на столе № 4 по Певзнеру. Диета при язвенном колите тяжелой степени включает в себя переход на голодание и парентеральное (вводится сразу в кровоток) питание.

- Физиотерапия. Нет убедительных доказательств того, что физиолечение влияет на наступление ремиссии. Тем не менее, в странах бывшего СНГ используют различные методики – УВЧ, индуктотермия, ДВМ-терапия, которые могут помочь немного ослабить симптомы заболевания.
Консервативные методы включают в себя применение различных лекарственных препаратов, которые влияют на течение болезни. Конкретная причина возникновения НЯК неизвестна, поэтому назначить терапию, которая влияла бы на причины болезни невозможно. Цель лечения в данном случае – уменьшение аутоиммунного воспаления и достижение устойчивой ремиссии с минимальной вероятностью рецидива.
Таблица 1. Препараты, используемые в лечении НЯК
| Препарат | Обоснование к назначению |
| Производные 5-аминосалициловой кислоты (Месалазин, Сульфасалазин) | Базовые препараты, которые подавляют воспаление в кишечнике и образование язв, улучшают заживление. Могут использоваться в виде таблеток, свечей, клизм, пены. Это основные лекарства для поддержания ремиссии |
| Глюкокортикостероиды – метилпреднизолон, преднизолон, будесонид | Используются при среднетяжелых и тяжелых атаках, обладают иммуносупресивным и выраженным противовоспалительным действием |
| Биологически активные препараты – инфликсимаб, адалимумаб | Крайне эффективные средства точечного воздействия на воспалительный каскад, назначаются строго индивидуально |
| Цитостатики – азатиоприн, циклоспорин | Используются при тяжелых и сверхтяжелых формах, когда другие группы препаратов неэффективны. Имеют большое количество побочных эффектов, так как подавляется не только агрессивная часть иммунитета, но и та, которая обеспечивает защиту организма |
| Гемостатики – Дицинон, аминокапроновая кислота | Вводятся при выраженном кровотечении из пораженных участков кишечника |
| Кишечные антибиотики – рифаксимин, нифуроксазид | Назначаются при инфекционных осложнениях |
В зависимости от проявлений заболевания назначаются лекарства из других фармакологических групп – антидепрессанты, транквилизаторы, противодиарейные, витамины. Подобные назначения делает узкий специалист, приглашенный на консультацию.
Хирургическое лечение используется при осложнениях, обширном поражении кишечника и в случае неэффективности медикаментозной терапии. В перечень операций входит:
- резекция части кишки;
- удаление кишки (прямой – проктэктомия, части ободочной – гемиколэктомия;
- удаление всего толстого кишечника – колэктомия.
Подобные операции чаще всего являются единственным спасением при сверхтяжелых формах с тотальным поражением кишечника, но сильно ухудшают дальнейшее качество жизни. Задача врача – максимально отсрочить оперативное вмешательство.
Прогноз и профилактика
Профилактика неспецифического язвенного колита включает в себя следующие пункты:
- лечение сопутствующих заболеваний, особенно аутоиммунных, сахарного диабета;
- изменение режима питания – свести к минимуму потребление алкоголя, обработанных продуктов, жиров, крепкого кофе;
- борьба со стрессом – занятия спортом, медитация, работа с психологом, йога.
Прогноз язвенного колита для жизни сильно зависит от формы заболевания. У некоторых людей стадии обострения наступают раз в несколько лет и легко входят в ремиссию, тогда как у других болезнь имеет тяжелое непрерывное хроническое течение, из-за которого приходится бросать любимые занятия и работу.
Тяжелое хроническое течение, тотальное поражение кишечника – все это дает человеку право на группу инвалидности. За всеми, кто имеет подтвержденный диагноз неспецифического язвенного колита, устанавливается диспансерное наблюдение.
Рекомендуемые материалы:
Симптомы и лечение хронического колита
Что такое язвенный колит как лечить заболевание
Колит: симптомы и лечение
Диета при язвенном колите кишечника и примерное меню на неделю
Меню при колите с запорами
Источник
