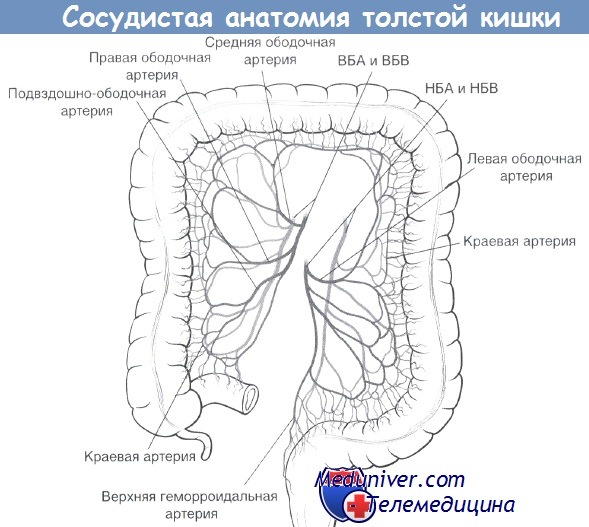
При ишемическом колите процесс наиболее часто локализуется в

+А. Селезеночный изгиб ободочной кишки;
Б. Слепая кишка;
В. Прямая кишка;
Г. Сигмовидная кишка;
Д. Печеночный изгиб ободочной кишки.
3. Все перечисленные ниже клинические признаки соответствуют механической обструкции тонкой кишки, кроме:
А. Схваткообразной (волнообразной) боли в животе;
Б. Стойкого запора;
В. Тошноты и рвоты;
+Г. Снижения активности кишечных шумов;
Д. Вздутия живота.
4.Окклюзии мезентериальных сосудов свойственно все, кроме:
А. Внезапной боли в околопупочной области.
Б. Боли, несоответствующей физикальным данным обследования живота.
В. Позывов к дефекации.
Г. Крови в кале.
+Д. Активной перистальтики.
Что вызывает динамическую паралитическую непроходимость?
А. Безоар.
Б. Псевдотуморозный панкреатит.
+В. Перитонит.
Г. Заворот кишечника.
Д. Инвагинации.
Какой признак не характерен для поноса тонкокишечного типа?
А. Каловые массы значительны по объему;
+Б. Наличие ложных позывов (тенезмов);
В. Частота стула 2-4 раза в день;
Г. Отсутствие слизи, крови в испражнениях;
Д. Наличие жира в испражнениях.
7. Наиболее типичными клиническими признаками синдрома мальабсорбции являются все перечисленные, кроме:
А. Понос тонкокишечного типа;
Б. Флатуленция и метеоризм;
В. Исхудание больного;
Г. Гипоальбуминемия;
+Д. Боли в эпигастральной области.
8. Для неспецифического язвенного колита в фазе обострения характерно все перечисленное , кроме:
+А. Запоры;
Б. Поносы;
В. Стул с примесью крови и слизи;
Г. Схваткообразные боли в животе;
Д. Ложные позывы (тенезмы).
Какая локализация патологического процесса является наиболее типичной при болезни Крона?
А. Перианальная область;
Б. Поперечно-ободочная кишка;
В. Пищевод;
Г. Желудок;
+Д. Терминальный отдел подвздошной кишки.
Клиника рака толстой кишки зависит от локализации: рак левого отдела протекает с анемией и похуданием, а рак правого отдела протекает с кишечной непроходимостью. Данное утверждение
А. Правильно;
+Б. Неправильно.
Какие пациенты чаще страдают первичной ахалазией (кардиоспазмом) пищевода?
+А. Пожилые;
Б. Дети;
В. Люди молодого и среднего возраста.
12. Ранним симптомом рака пищевода является:
+А. Дисфагия;
Б. Постоянная боль за грудиной;
В. Мелена;
Г. Осиплость голоса.
Мужчина 50 лет, рост 180 см, вес 70 кг жалуется на мучительное ощущение жжения за грудиной, усиливающееся при наклонах, в горизонтальном положении, после еды, иррадиирующее в шею, спину, стихающее после приема соды, отрыжку съеденной пищей. Какой наиболее вероятный диагноз?
+А. Гастроэзофагеальная рефлюксная болезнь, рефлюкс-эзофагит;
Б. Стенокардия;
В. Рак выходного отдела желудка;
Г. Атрофический гастрит.
Женщина 46 лет с избыточным весом жалуется на боли в области сердца, эпигастрии, возникающие при выполнении работы, связанной с наклонами, в покое по ночам, периодически возникающую изжогу. При обследовании: ЭКГ в покое и при физической нагрузке – без патологии. Какой наиболее вероятный диагноз?
А. Стенокардия;
Б.Язвенная болезнь желудка;
В.Остеохондроз позвоночника с корешковым синдромом;
+Г. Грыжа пищеводного отверстия диафрагмы.
15. Основным патогенетическим фактором в развитии гастроэзофагеальной рефлюксной болезни является:
А. Спазм нижнего пищеводного сфинктера;
+Б. Недостаточность нижнего пищеводного сфинктера;
В. Инфицирование Helicobacter pylori;
Г. Гиперсекреция соляной кислоты;
Д. Повышение уровня гастрина.
Укажите основную цель антихеликобактерной терапии при язвенной болезни.
А. Снижение секреции соляной кислоты.
Б. Уменьшение выраженности болевого синдрома.
В. Ускорение рубцевания язвы.
Г. Уменьшение риска прободения язвы.
+Д. Снижение частоты рецидивов язвенной болезни.
17. Все правильно по отношению к истинным полипам желудка, кроме:
А. Они склонны быть множественными.
Б. Возникают из атрофической слизистой.
В. Впервые могут проявиться после периода полового созревания.
Г. Могут быть проявлением наследственного заболевания.
+Д. Редко озлокачествляются.
18. Что не характерно для хронического аутоиммунного гастрита:
А. Наличие антител к париетальным клеткам желудка.
Б. Гастринемия.
В. Ахлоргидрия.
+Г. Вовлечение антрума.
Д. Пернициозная анемия.
19. Для язвенной болезни 12-перстной кишки характерными симптомами являются все перечисленные, кроме:
А. Локальные «голодные» боли в эпигастрии после еды;
+Б. Ранние разлитые боли в эпигастрии;
В. Сезонный характер болей;
Г. Боли купируются после еды и приема антацидов;
Д. Рвота приносит облегчение.
Какое средство обладает цитопротективным действием в отношении слизистой оболочки желудка и двенадцатиперстной кишки?
А. Облепиховое масло;
Б. Викалин;
+В. Сукральфат;
Г. Гастроцепин;
Д. Солкосерил.
21. Признаками гипермоторной дискинезии желчного пузыря при дуоденальном зондировании являются:
А. Удлинение ІІІ фазы более 5 минут
Б. Удлинение ІV фазы более 40 минут
В. Удлинение ІІ фазы более 7 минут
+Г. Укорочение ІV фазы менее 30 минут
22. К антибиотикам, проникающим в желчь в очень высоких концентрациях, относятся:
А. Левомицетин
Б. Гентамицин
В. Фуразолидон
+Г. Ампициллин
Д. Мономицин
Как называется пальпаторный симптом, определяемый на вдохе при надавливании большим пальцем в точке желчного пузыря?
А. Василенко
Б. Ортнера
В. Айзенберга-І
+Г. Мерфи
Д. Боаса
24. Причиной механической желтухи является:
А. Камень желчного пузыря
+Б. Камень желчного протока
В. Хронический бескаменный холецистит
Г. Гипермоторная дискинезия желчного пузыря
Д. Дисфункция сфинктера Одди
25. Наиболее информативным, доступным и малоинвазивным методом для диагностики желчнокаменной болезни является:
А. Дуоденальное зондирование
Б. Обзорная рентгенография брюшной полости
В. МРТ
+Г. УЗИ желчного пузыря
Д. ЭРХПГ
26. Все правильно в отношении болевого синдрома при остром панкреатите, кроме:
А. Острого начала.
Б. Боль диффузно распределяется в верхней половине живота.
В. Боль постоянная.
Г. Боль иррадиирует в спину.
+Д. Не ассоциируется с тошнотой и рвотой.
27. Нейромедиатором экзокринной функции поджелудочной железы является:
А. ВИП.
Б. Допамин.
В. Серотонин.
Г. Субстанция Р.
+ Д Ацетилхолин.
28. Острый панкреатит наиболее часто сочетается:
А. С гиперацидным гастритом.
Б. С гиперспленизмом.
+ В. С желчнокаменной болезнью.
Г. С метаплазией слизистой оболочки желудка.
Повышение уровня амилазы в крови и в моче считается абсолютно специфичным признаком панкреатита.
А. Данное утверждение правильно.
+Б. Данное утверждение неправильно.
30. Все перечисленное, касающееся лечения хронического панкреатита верно, за исключением:
А. Лечение острой фазы хронического панкреатита не отличается от такового при остром панкреатите.
+ Б. Ограничения в диете не влияют на течение заболевания.
В. Показано назначение препаратов, понижающих желудочную секрецию.
Г. Используются ферменты с высоким содержанием липазы.
Какое из перечисленных изменений не характерно для биохимического синдрома холестаза?
А. Повышение уровня гамма-глютамилтранспептидазы;
Б. Гиперхолестеринемия;
В. Повышение уровня 5-нуклеотидазы;
Г. Повышение уровня щелочной фосфатазы;
+Д. Неконъюгированная гипербилирубинемия.
32. Ранним (манифестирующим) признаком первичного билиарного цирроза обычно является:
А. Асцит;
+Б. Кожный зуд;
В. Варикозно расширенные вены;
Г. Желтуха;
Д. Спленомегалия.
Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Источник
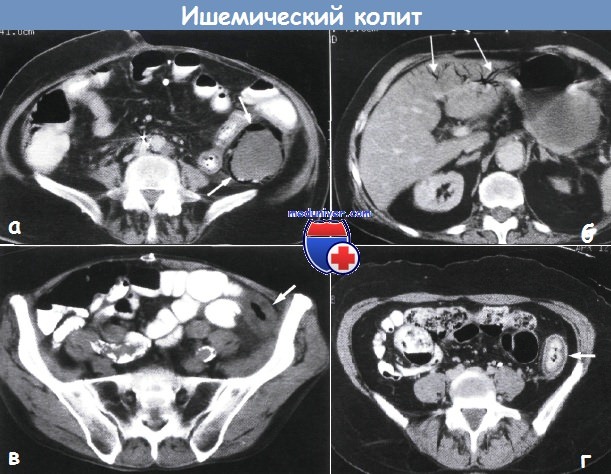
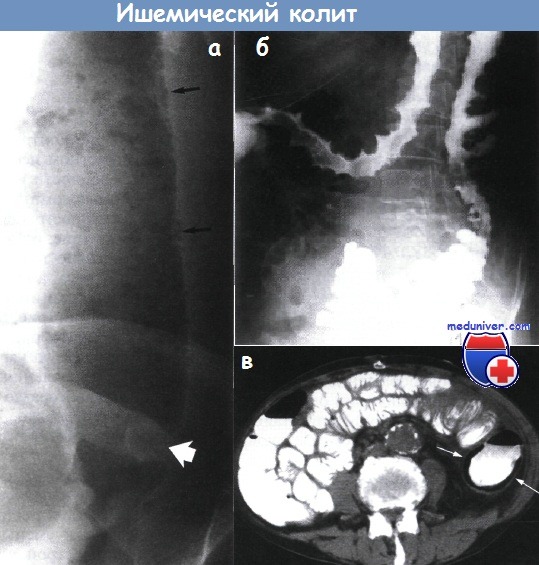
Ишемический колит – причины, признаки, лечениеИшемический колит, вызванный неадекватным кровоснабжением, является наиболее частым проявлением ишемии кишечника (60%). Степень тяжести зависит от локализации и распространенности, остроты начала заболевания, наличия коллатералей и уровня окклюзии сосудов: наиболее уязвимыми являются селезеночный изгиб, ректосигмоидное соединение и правые отделы ободочной кишки. Множество различных этиологических факторов приводят к общим патологическим изменениям: • Окклюзия сосудов: • Неокклюзивные заболевания: Внимание: у пациентов могут отмечаться другие значимые патологические изменения (например, рак) в пораженных или непораженных отделах. Лечение варьирует от консервативного ведения (легкие и среднетяжелые формы) до сегментарных резекций и даже колэктомии (тяжелые или жизнеугрожающие формы).
а) Эпидемиология ишемического колита: б) Симптомы ишемического колита Острая ишемия: Хроническая ишемия: в) Дифференциальный диагноз ишемического колита:
г) Патоморфология Микроскопическое исследование:
д) Обследование при ишемическом колите Необходимый минимальный стандарт: • Клиническое обследование: • Лабораторные анализы: кровь => лейкоцитоз, анемия, тромбоцитопения (?), лактатацидоз, креатинкиназа-ВВ, гипофосфатемия, коагулопатия, гипопротеинемия? • Методы лучевой визуализации: • Колоноскопия – «золотой» стандарт: наиболее чувствительный метод, противопоказан при наличии перитонеальных симптомов: нормальная прямая кишка (при отсутствии полной окклюзии аорты); сегментарные изменения слизистой => геморрагии, некроз, язвы, ранимость? Стриктуры? Дополнительные исследования (необязательные):
е) Классификация ишемического колита – Основанная на патологических изменениях: ж) Лечение без операции ишемического колита:
з) Операция при ишемическом колите: Показания: Хирургический подход: 2. Хроническая ишемия: и) Результаты лечения ишемического колита: к) Наблюдение и дальнейшее лечение: – Также рекомендуем “Клостридиальный псевдомембранозный колит (С. difficile-ассоциированный колит)” Оглавление темы “Болезни толстой кишки”:
|
Источник