Презентация по врожденной краснухе
1. ВРОЖДЕННАЯ КРАСНУХА
ВЫПОЛНИЛА СТУДЕТКА 604 ГРУППЫ
ПЕДИАТРИЧЕСКОГО ФАКУЛЬТЕТА
КОЧИЕВА КРИСТИНА
2.
• Краснуха — острая вирусная
болезнь, характеризующаяся
мелкопятнистой экзантемой,
генерализованной
лимфаденопатией, умеренно
выраженной лихорадкой и
поражением плода у беременных.
3. Этиология
• Вирус
краснухи
относится
к
тогавирусам (семействоTogaviridae,
род
Rubivirus).
Вирионы
представляют собой сферические
частицы диаметром 60—70 нм, на
поверхности расположены редкие
ворсинки длиной 8 нм, содержат
РНК. В отличие от других
тогавирусов
вирус
краснухи
содержит нейраминидазу. Вирус
патогенен для некоторых видов
обезьян. Во внешней среде вирус
нестоек, быстро погибает при
высушивании, при изменениях рН
(ниже 6,8 и выше 8,0), под влиянием
ультрафиолетовых лучей, эфира,
формалина
и
других
дезинфицирующих веществ.
4.
• Краснуха, известная более 200 лет, многие
десятилетия
считалась
легким
заболеванием детей. Отношение к этому
заболеванию резко изменилось с тех пор,
как
в
1941
году
австралийский
офтальмолог Н. Грегг впервые установил
этиологическую связь между краснухой у
женщин на ранних сроках беременности и
множественными
пороками
развития
(врожденные катаракты, пороки сердца,
глухота – классическая триада Грегга) у
детей, родившихся от этих матерей. (Gregg
N.M., 1941, 1956). Сообщение Н. Грегга
положило
начало
исследованиям
тератогенной роли краснухи в патологии
человека и поискам возбудителя этой
инфекции.
5. ПАТОГЕНЕЗ
В
патогенезе
врожденной
краснухи
первостепенное значение имеет вирусемия у
матери и инфицирование плаценты, приводящее
к некротическим изменениям последней, что
способствует проникновению вируса в плод.
Широкая диссеминация вируса выражена на
ранних сроках беременности. Для врожденной
краснухи
характерна
хроническая
форма
инфекции,
сопровождающаяся
длительной
персистенцией
вируса.
При
этом
вирус
выделяется с высокой частотой из различных
органов плода. Прямое действие вируса краснухи
связано с его цитолитической активностью в некоторых
тканях, с его свойством повреждать хромосомы и
угнетать митотическую активность инфицированных
клеток. Кроме того, при инфицировании эмбриона или
плода вирус краснухи оказывает иммунодепрессивное
действие, приводящее к угнетению продукции
интерферона и ингибиции клеточного иммунитета.
6.
• Иммунный ответ при врожденной краснухе имеет ряд
характерных закономерностей. Если мать переболела
краснухой в период беременности, но плод не был
инфицирован, то материнские IgG антитела передаются
плоду уже с 12-16 недели, тогда как материнские IgM
антитела обычно через плаценту не проходят. Пассивные
IgG антитела исчезают у ребенка в течение 6-10 месяцев
после рождения. В тех случаях, когда произошло
внутриутробное инфицирование, у зараженного плода,
наряду с появлением материнских IgG антител, на 16-24
неделях развития начинают вырабатываться собственные
вирусспецифические IgM антитела, которые могут
персистировать у ребенка с врожденной краснухой в
течение длительного времени после рождения – до 6
месяцев, а в отдельных случаях до года и дольше. Со
второй половины первого года жизни у детей с
врожденной краснухой начинают продуцироваться
специфические IgG антитела. Существенно то, что
доказана низкая авидность этих антител.
7.
• При поражении плода вирусом краснухи
характерен классический
синдром Грегга:
– глухота;
– поражение глаз (катаракта,
реже глаукома, помутнение
роговицы, миопия, недоразвитие
век, ретинoпатия).
– пороки сердца (чаще незаращение артериального
протока, возможны
также ДМЖП, ДМПП, стеноз
легочной артерии и аорты,
транспозиция сосудов).
8.
Помимо перечисленных классических
проявлений, существует расширенный
синдром краснухи, в который входит
множество других аномалий развития,
характерных для этой инфекции:
– микроцефалия;
– увеличенный родничок;
– поражение головного мозга;
– глаукoма;
– расщелина нёба;
– интерстициальная пневмония;
– гепатит;
– поражение вестибулярного аппарата;
– пороки развития скелета;
– поражение трубчатых костей;
– гепатоспленомегалия;
– пороки развития мочеполовой системы.
Для больных детей типичны низкая масса тела и
маленький рост при рождении, дальнейшее
отставание в физическом развитии.
9.
Вследствие внутриутробного инфицирования
вирусом краснухи возможны такие исходы :
• самопроизвольный выкидыш (у трети женщин,
которые болели краснухой в I триместре
беременности);
• мертворождение;
• поражение только плаценты;
• поражение плода и плаценты (тяжелые пороки
развития и эмбрио и фетопатии);
• рождение здорового ребенка;
• рождение ребенка с субклинической врожденной
краснушной инфекцией (ребенок имеет здоровый
вид, однако у него выявляются вирус краснухи и
специфические IgM). Такой ребенок может быть
источником инфицирования.
10.
• Клинический диагноз синдрома врожденной
краснухи (при отсутствии лабораторного
подтверждения) основывается на выявлении двух
любых основных симптомов или сочетания
одного из основных симптомов и еще одного из
дополнительного симптома.
Основные симптомы:
• – катаракта или врожденная глаукома;
– врожденный порок сердца;
– глухота;
Дополнительные симптомы:
– пурпура;
– спленомегалия;
– желтуха;
– микроцефалия;
– менингоэнцефалит;
– изменения костей;
11.
Лабораторное обследование для подтверждения СВК включает:
• определение IgM-антител к вирусу краснухи в сыворотке крови ребенка;
• обнаружение вируса краснухи в эпителии слизистых, для чего исследуются носоглоточные мазки и моча.
Серологическое обследование
• Специфические антитела класса IgM к вирусу краснухи обнаруживаются в сыворотке крови
практически всех детей с врожденной краснушной инфекцией в течение первых шести месяцев
жизни. В более поздние сроки вероятность их выявления резко снижается, поэтому важно, чтобы кровь
от ребенка с подозрением на СВК была взята на исследование как можно раньше.
• Кровь в количестве 0,5 мл следует забрать немедленно после выявления ребенка с подозрением на СВК.
После получения сыворотки крови она должна быть отправлена на исследование в ГУ БелНИИЭМ.
Вирусологическое обследование
• Оптимальным сроком сбора проб для вирусологического исследования (мазок со слизистой носоглотки
и пробу мочи) являются первые шесть месяцев жизни ребенка, однако существует вероятность
выделения вируса краснухи вплоть до 18 месяцев.
12.
• Лечение врожденной краснухи
Специфического лечения при диагнозе – врожденная
краснуха — нет. Во-первых, абсолютным показанием к
прерыванию беременности является факт заболевания
краснухой беременной женщины в первом триместре.
Если инфекция подтверждается клинически, лабораторно
и эпидемиологически, то, к сожалению, беременность
сохранить не удастся. Если беременная женщина имеет
контакт с инфицированными краснухой людьми,
проводятся серологические обследования, как правило в
течение первых 10 дней. Серологические анализы
проводятся неоднократно, спустя 10 или 20 дней их
необходимо повторить, во избежание ошибки в диагнозе.
Лечение детей с врожденной краснухой должно
осуществляться в стационаре. В зависимости от
активности текущей инфекции лечение проводят
препаратами
рекомбинантного
интерферона
и
интерфероногенами. Лечение пороков развития проводят
в профильных стационарах, где осуществляются их
коррекция и реабилитационные меры
13.
• Первоочередной задачей профилактики является
защита женщин детородного возраста. При этом
краснуха
является
одной
из
немногих
перинатальных инфекцией, которые можно
предупредить с помощью плановой вакцинации.
• Серонегативные (IgG отр.), ранее не болевшие
краснухой
женщины,
т.е.
документальное
подтверждение факта заболевания отсутствует,
которые планируют беременность должны быть
привиты против краснухи; прививку необходимо
сделать как минимум за 2 месяца до начала
планируемой беременности. Проверить наличие
иммунитета
к
краснухе
можно
иммунологическими методами, однако такая
проверка не является обязательным условием для
вакцинации. Прививка, сделанная тем, у кого
изначально имелись антитела к краснухе, является
безопасной и в подавляющем большинстве
случаев
позволяет
лишь
улучшить
силу
иммунитета к инфекции.
14.
• Все
современные
противокраснушные
вакцины обладают 95-100% эффективностью,
а иммунитет, ими созданный, сохраняется
более 20 лет (то есть ревакцинация в 13-15 лет
позволяет обеспечить серопротекцию во
время практически всего детородного
периода). Поскольку вакцина являет собой
живой вирус, курс вакцинации состоит из
всего одной прививки, т.е. иммунитет
образуется сразу, без ревакцинаций. Еще
один положительный эффект вакцинации это передача антител против краснухи с
материнским молоком будущему ребенку.
• В течение, как минимум, 2 месяцев после
прививки против
предохраняться!
краснухи
необходимо
15.
• При обращении беременной в женскую консультацию
тщательно собирается анамнез в отношении краснухи
или контактов с больными.
Женщинам, перенесшим краснуху, рекомендуется
избегать повторной беременности в течение года, виду
возможности персистирования вируса в организме
женщины.
Беременные женщины, особенно в ранние сроки
беременности, должны ибегать контактов с больными
краснухой, а также с детьми первого года жизни, у
которых при рождении имелись признаки ВК.
Беременных, находящихся в I триместре беременности,
изолируют от больного краснухой на 10 дней от начала
заболевания.
Беременные, находившиеся в очаге краснушной
инфекции (контактировавшие с больными краснухой),
подлежат медицинскому наблюдению в течение 21 дня с
момента выявления последнего случая заболевания в
очаге и серологическому обследованию.
Применение
иммуноглобулина
беременным
для
профилактики краснухи неэффективно.
Источник
1. Врождённая краснуха
Федеральное государственное бюджетное образовательное учреждение
высшего образования
«Уральский государственный медицинский университет»
Министерства здравоохранения Российской Федерации
Кафедра Инфекционных болезней и клинической иммунологии
Выполнил:
Хадыкин А.Ю.
ОП-606
Преподаватель:
доцент кафедры,
к.м.н. Чащина С.Е.
2. Синдром врождённой краснухи
Врождённая краснуха – это внутриутробная
инфекция, вызванная вирусом краснухи (Rubella
virus), возникающая в результате
трансплацентарного заражения плода от
больной беременной матери,
характеризующаяся возникновением
врождённых аномалий развития в результате
тератогенного воздействия вируса на плод.
3. Этиология
РНК-содержащий
Семейству Togaviridae, род Rubivirus
Имеют наружную липопротеидную оболочку,
нуклеокапсид и три белка – гликопротеины Е1 и Е2,
капсидный белок С
Для вируса характерна гемагглютинирующая,
гемолизирующая активность, вызывает образование
вируснейтролизующих антител
Чувствителен к воздействию химических факторов,
изменению pH среды (ниже 6,8 и выше 8,0),
ультрафиолетовому облучению, высушиванию.
Инактивируется эфиром, формалином, хлороформом
и другими дезинфицирующими средствами
Можно выделить из крови, носоглоточных смывов,
кожи, кала, мочи, цереброспинальной жидкости,
костного мозга.
4. Эпидемиология
Источником краснухи – больной человек,
выделяющий вирус во внешнюю среду в
последние 7 дней инкубационного периода и до
21 дня после появления высыпаний, а также
новорожденные дети с врожденной
краснухой, у которых вирус может выделяться
до 2-2,5 лет.
Механизм передачи – аэрозольный
(капельный). Путь передачи – воздушнокапельный.
Восприимчивость к краснухе всеобщая,
наиболее высока в возрасте от 3 до 4 лет.
Краснухой болеет только человек. Инфекция
через предметы, третьих лиц не передается
вследствие малой устойчивости вируса во
внешней среде.
5. Патогенез
6. Клинические проявления
Заболевание женщины краснухой в I-м
триместре при достоверном
подтверждении клиническими и
лабораторными данными является
абсолютным показанием для прерывания
беременности
7. Классический синдром Грегга
глухота
поражение глаз (катаракта,
реже глаукома, помутнение
роговицы, миопия, недоразвитие век,
ретинoпатия)
пороки сердца (чаще – незаращение
артериального протока, возможны
также ДМЖП, ДМПП, стеноз легочной
артерии и аорты, транспозиция
сосудов).
8.
9.
10. Диагностика
Клинический диагноз синдрома врожденной
краснухи (при отсутствии лабораторного
подтверждения) основывается на выявлении
двух любых основных симптомов или сочетания
одного из основных симптомов и еще одного из
дополнительного
симптома.
Дополнительные
Основные симптомы:
•катаракта или врожденная
глаукома
•врожденный порок сердца
•Глухота
•пигментная ретинопатия
симптомы:
•пурпура
•спленомегалия
•желтуха
•микроцефалия
•менингоэнцефалит
•изменения костей
•отставание в умственном
развитии
11. Диагностика
Лабораторная диагностика заключается в:
Определении IgM-антител к вирусу
краснухи в сыворотке крови ребенка,
обнаружении вируса краснухи в эпителии
слизистых, для чего исследуются
носоглоточные мазки и моча (РПГА, ИФА и
др.)
ПЦР
+ необходимый набор методов зависит от
комплекса врождённой патологии
12. Лечение
Больные с врожденной краснухой на первом
этапе лечатся в стационаре в зависимости от
характера ведущих клинических синдромов.
Этиотропная терапия:
рекомбинантный интерферон (виферон в
свечах, интрон А, реферон А и др.)
показание к назначению: поражение ЦНС, а
также все случаи врожденной краснухи с
признаками активно-текущей инфекции с
наличием
в
сыворотке
крови
противокраснушных антител класса Ig M.
13. Профилактика
Женщины половой зрелости, не болевшие
краснухой, подлежат вакцинации. После
вакцинации женщина должна избегать
наступления беременности
В случае контакта беременной женщины с
краснушным
больным
необходимо
немедленно обратиться к врачу и
обследоваться с целью выявления АТ
При заболевании беременной краснухой
на 14 -16 неделях вопрос о рекомендации по
сохранению
беременности
решается
консилиумом врачей.
Источник
Презентация на тему: Краснуха
Скачать эту презентацию
Скачать эту презентацию
№ слайда 1
№ слайда 2
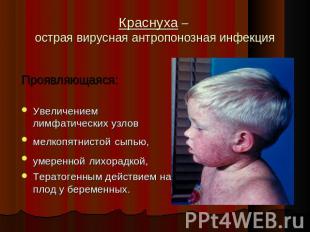
Описание слайда:
Краснуха – острая вирусная антропонозная инфекция Проявляющаяся:Увеличением лимфатических узловмелкопятнистой сыпью, умеренной лихорадкой,Тератогенным действием на плод у беременных.
№ слайда 3

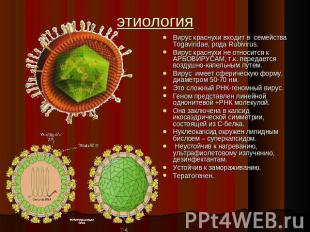
Описание слайда:
этиология Вирус краснухи входит в семейства Togaviridae, рода Rubivirus.Вирус краснухи не относится к АРБОВИРУСАМ, т.к. передается воздушно-капельным путем.Вирус имеет сферическую форму, диаметром 50-70 нм.Это сложный РНК-геномный вирус.Геном представлен линейной однонитевой +РНК молекулой.Она заключена в капсид икосаэдрической симметрии, состоящей из С-белка.Нуклеокапсид окружен липидным бислоем – суперкапсидом. Неустойчив к нагреванию, ультрафиолетовому излучению, дезинфектантам. Устойчив к замораживанию. Тератогенен.
№ слайда 4

Описание слайда:
Антигены Внутренний (сердцевидный) – комплементсвязывающий нуклеопротеин, ассоциированный с капсидом.Наружный АГ – гемаглютинин связан с суперкапсидом.
№ слайда 5

Описание слайда:
Классификация Приобретенная краснуха:Типичная форма. Протекает с типичными клиническими проявлениями болезни. По степени тяжести выделяют: легкой степени тяжести, средней степени тяжести и тяжелую краснуху. Атипичная форма (без сыпи). Протекает легко, без экзантемы. Характеризуется легким катаральным воспалением верхних дыхательных путей и умеренно выраженной лимфаденопатией. Облегчает диагностику этой формы выявление в эпидеанамнезе контакта с больным краснухой. Иннапарантная (субклиническая).Протекает бессимптомно. Диагностируется только лабораторно путем обнаружения нарастания титра противокраснушных антител.
№ слайда 6

Описание слайда:
Классификация Врожденная краснуха: Развивается при внутриутробном заражении. Может развиться и после бессимптомной (иннапарантной) краснухи у матери. Характеризуется триадой Грегга: 1 – поражения органов зрения; 2 – патология органов слуха; 3 – врожденные пороки сердца.
№ слайда 7

Описание слайда:
Эпидемиология Источник инфекции – человек с клинически выраженной или бессимптомно протекающей. Большое эпидемиологическое значение имеют дети с врожденной краснухой, в организме которых вирус может сохранятся до 1,5 года и более, а также больные скрытой формой инфекции, которых среди взрослых в 6 раз больше, чем больных.Инкубационный период составляет 11-23 дня. Пути передачи – воздушно-капельный и вертикальный (от матери к плоду). Источником инфекции является больной краснухой. Человек заразен в последнюю неделю ИП и в первую неделю болезни. Вирус выделяется из организма больного с секретом слизистой оболочки верхних дыхательных путей (максимум за сутки до появления клинических симптомов заболевания). Вирус можно обнаружить в моче и испражнениях больных, однако пищевой и бытовой пути передачи существенного эпидемиологического значения не имеют. Преимущественно болеют дети в возрасте от 2-х до 15 летДети первого полугодия жизни невосприимчивы к краснухе, т.к. приобретают пассивный иммунитет от матери.
№ слайда 8

Описание слайда:
Патогенез В случае приобретенной инфекции: Входные ворота – слизистые оболочки верхнихдыхательных путей,Затем вирус проникает в лимфатические клетки шейных, заушных и затылочных узлов.В начале ИП (10-24 дней) происходит первичная репродукция и накопление вируса в регионарных лимфатических узлах (лимфаденопатия). В конце ИП возникает вирусемия, гематогенно вирус разносится по всему организму и обнаруживается в это время в моче и в кале. Возбудитель обладает дермато- и лимфотропизмом. Из носоглотки он начинает выделяться уже за 7 – 10 дней до начала периода высыпаний.Сыпь появляется у детей обычно в первый день болезни на лице и шее и распространяется по всему телу. Через 3-4 дня она бесследно исчезает. С появлением вируснейтрализующих антител (1 – 2-й день высыпаний) выделение его прекращается. В начале накапливается IgM, затем IgG. Но возможно обнаружение вируса в носоглоточной слизи ещё в течение недели.
№ слайда 9

Описание слайда:
Патогенез Патогенез поражений плода при врожденной краснухе обусловлен двумя моментами: хроническим характером инфекции и блокировкой процессов митоза: В период вирусемии у беременных матерей в значительной части случаев (70-90%) происходит заражение плода . Размножение вируса, начавшееся в организме плода, часто продолжается до родов и после рождения. В некоторых случаях такой инфекции развиваются выраженные уродства (тератогенное действие). Первичным механизмом, при котором вирус вызывает врожденные аномалии, является подавление митозов, ведущее к нарушениям роста и дифференцирования тканей. При внутриутробном заражении плода в первые 2 месяца беременности развивается характерная триада Грега: катаракта , глухота (дегенерация улитки) и врожденные пороки сердца. В ряде случаев поражения плода могут привести к его гибели (самопроизвольные ранние и поздние аборты, мертворождения).
№ слайда 10
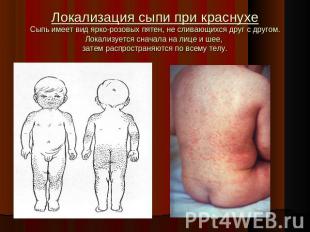
Описание слайда:
Локализация сыпи при краснухеСыпь имеет вид ярко-розовых пятен, не сливающихся друг с другом.Локализуется сначала на лице и шее, затем распространяются по всему телу.
№ слайда 11

Описание слайда:
Иммунитет После перенесенного заболевания формируется стойкий, пожизненный гуморальный иммунитет
№ слайда 12

Описание слайда:
Лабораторная диагностика Диагноз устанавливают на основании клинических проявлений при типичном течении краснухи.Лабораторные исследования проводят при атипичных формах заболевания или для уточнения диагноза у беременных и у новорожденных детей.
№ слайда 13

Описание слайда:
Лабораторная диагностика Вирусологические исследования: Материал: носоглоточное отделяемое и кровь, взятые до появления сыпи.При подозрении на врожденную краснуху исследуют также мочу, кал и секционный материал.Для идентификации используют РТГА, РН ЦПД, непрямой ИФ-метод, реакцию радиального гемолиза.Серологический метод – направлен на выявление вырусоспецифических сывороточных антител.Применяются РТГА, РСК, ИФА и РИА с парными сыворотками.Выявление преимущественно IgG –говорит о перенесенном заболевании, а IgM- свидетельствует о текущем заболевании.Молекулярно-генетические методы:Применяют полимеразную цепную реакцию (ПЦР), главным образом при исследовании секционного материала.
№ слайда 14
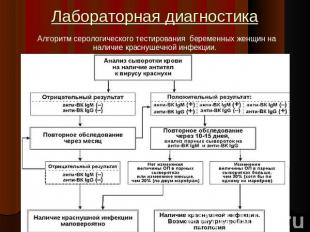
Описание слайда:
Лабораторная диагностика
№ слайда 15
Описание слайда:
Специфическая профилактика
№ слайда 16

Описание слайда:
Специфическая профилактика Для специфической профилактики используют живые и убитые вакцины. В России используются:Комбинированные живые вакцины против кори, краснухи и паротита «ММР» (США) и «Приорикс» (Франция)Краснушная живая моновакцина «Рудивакс» (Франция)Проводят плановую вакцинацию детей в 12-15 мес, ревакцинацию в 6 лет, обычно «ММР».Девочек дополнительно иммунизируют в возрасте 12-14 лет при отсутствии у них антител к вирусу краснухи.
Источник
