Можно ли пить алкоголь при краснухе
Общее описание болезни
Краснуха — это инфекционное вирусное заболевание со скрытым инкубационным
периодом и проявляем симптомов через двадцать дней после инфицирования.
Причины заболевания
Болезнь передается воздушно-капельным путем от вирусоносителя
или больного краснухой, который может быть источником болезни в
период от двух недель до проявления симптомов краснухи и трех недель
после. Особенно, опасность заразиться повышается в закрытых, не
проветриваемых помещениях при длительном контакте с больным. Наиболее
подвержены заболеванию дети в период от 2 до 7 лет.
Симптомы и последствия краснухи
После инкубационного периода болезнь проявляется такими симптомами:
небольшая температура, фарингит, головная боль, коньюктивит, увеличенные
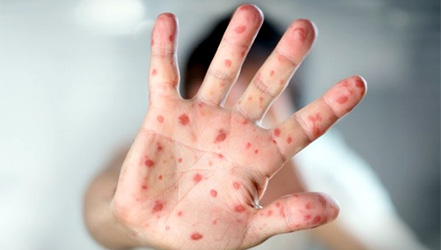
затылочные лимфоузлы. Самым приметным симптомом является пятнистая
сыпь не только на лице, но и по всему телу, которая исчезает, самое
большее, через семь дней без шелушения и пигментации. Для детей
болезнь протекает более в мягкой форме. Самые опасные последствия
краснуха представляет для беременных на первом триместре беременности,
так как может стать причиной развития у плода синдрома «большого
количества пороков», поражая органы слуха, глаза и сердечнососудистую
систему ребенка.
Особенности питания при краснухе
Рацион питания больных краснухой особо не отличается от обычного
режима, необходимо только включить в него больше растительной пищи
и молочных продуктов, повысить количество витаминов. При краснухе
у детей следует поддерживать уровень полноценного и качественного
питания, ведь даже небольшое его ухудшении может повлечь за собой
снижение иммунитета и затяжное течение инфекционного процесса. Меню
ребенка должно строиться на основе учета его возраста, тяжести и
периода болезни, наличия аппетита, характера стула и прочего. Блюда
должны быть легкоусвояемые, при щадящей термической обработке, не
слишком горячие. Необходимо, также обеспечить достаточное количество
жидкости (например: рисовый и морковный отвар, кипяченую воду, витаминные
чай).
Полезные продукты при краснухе
- продукты с витамином
С, которые повышают иммунитет организма и помогают бороться
с болезнью (шиповник, земляника, черная смородина, перец
сладкий, облепиха, жимолость, капуста брюссельская, черемша,
капуста брокколи,
калина, киви, капуста цветная, капуста краснокочанная, апельсин,
хрен,
чеснок перо, шпинат, лимон, помидор, малина, гуайява, мускусная
дыня); - продукты с витамином
Р (белая кожура и междольковые части цитрусовых, голубика,
ежевика, черноплодная рябина, черешня, виноград, абрикосы, петрушка,
укроп, кинза, стручковый перец, зелёный салат, гречка, зеленый
чай, вишня,
слива, яблоки, черника,
арония, свекла, листья салата, щавель и чеснок); - молочные продукты (ряженка, сливки, натуральное мороженное,
сливочное масло, брынза,
кефир, йогурт, творог, сметана, нежирные сорта сыра, сыр плавленый).
Народные средства при краснухе
- настой зверобоя,
листьев и ягод брусники (по три столовых ложки каждого измельченного
компонента залить полулитром кипятка, кипятить на небольшом огне
в течении десяти минут, настаивать час) принимать четырежды в
день по 50 мл; - настой чистотела
(четыре столовых ложки травы и цветков чистотела измельчить, залить
шестью стаканами кипятка, настаивать час) обмывать кожу и добавлять
в ванную; - настой смеси трав: тысячелистника, полыни,
череды, цвета клевера,
берёзовых почек, корня
одуванчика и ольховых шишек (1 столовую ложку травяной смеси
запарить стаканом кипятка и настоять в термосе в течении 10 часов)
принимать перед едой по 70-100 мл; - витаминные чаи: 1) плоды шиповника,
ягоды черной смородины (1:1), 2) листья крапивы, плоды шиповника,
ягоды брусники (3:3:1), 3) плоды шиповника, ягоды брусники (1:1); - отвар мать-и-мачехи,
шиповника, василька, календулы и ромашки; - отвар валерианы,
эдельвейса, пустырника
(заварить и настоять в термосе в течении 10 часов), принимать
детям от 1 года до 3 лет по 1 чайной ложке на пол-литра жидкости,
от 3 лет до 10 – по одной столовой ложке, детям старше десяти
лет и взрослым – две столовые ложки; - готовые травяные сборы, которые продаются в аптеке (например:
почки березы, череда, цветки клевера, корень одуванчика, трава
полыньи, тысячелистник
заварить кипятком) принимать по одной трети трижды в день;
Опасные и вредные продукты при краснухе
чипсы, газированная вода, продукты из фастфуда, колбасы, сосиски,
пельмени, шпикачки, орешки, сухарики, шоколадно-ореховые батончики,
чебуреки, беляши, шаурма, картошка фри, копченая рыба и мясо, продукты
с консервантами, маргарин,
магазинные сладости (торты с кремом, пирожные, изделия из слоеного
теста), кофе, энергетические напитки, искусственное мороженое, пастила
в яркой упаковке, жевательные конфеты, чупа-чупс, майонез.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
0
Питание при других заболеваниях:
Источник
Врачи предупреждают о длительных последствиях для здоровья после перенесенного ковида. В преддверии Нового года многие интересуются, можно ли после коронавируса пить алкоголь. Попробуем детально разобрать советы, которые дают специалисты.
Чем вреден алкоголь после перенесения Covid-19
Любой алкоголь, независимо от уровня крепости, оказывает пагубное влияние на пищеварительные органы. При попадании в пищевод и желудок он вызывает раздражение слизистой оболочки. В случае достаточно большого количества этанола даже способен вызвать незначительные ожоги.
Поэтому, даже когда организм здоров, алкоголь влияет на него следующим образом:
- Атрофирует железы, влияющие на процесс пищеварения.
- Угнетает выделение необходимого количества желудочного сока.
- Существенно снижает уровень веществ, которые способен впитать пищеварительный тракт в процессе усвоения еды. Тем самым организм недополучает витамины и микроэлементы.
- Снижает количество ферментов, которые выделяются для осуществления переваривания пищи. Процесс идет не полноценно, и пища застаивается в желудке.
Как видно из перечисленного списка, даже на здорового человека употребление алкоголя влияет крайне негативно. А если организм ослаблен после перенесенной инфекции, то горячительный напиток будет просто подавлять процесс восстановления.
На какие органы и системы негативно влияет алкоголь после коронавируса
Если регулярно или однократно в больших количествах пить алкоголь после перенесенной коронавирусной инфекции, то можно негативно повлиять на следующие органы и системы:
- Сердце и сосуды. Необходимо четко осознавать, что Сovid-19 агрессивно атакует стенки сосудов, разрушая и существенно истончая их. А алкоголь заставляет сердце ускоренно работать даже после одной рюмки. Если же регулярно употреблять алкоголь, то в результате разрушатся капилляры, а в миокарде начнет копиться жир. Все это может спровоцировать гипертонию, холестериновые бляшки, инфаркт и инсульт.
- Нервная система. Она больше всего испытывает стресс даже от небольшой дозы спиртного. Необходимо понимать, что этанол особенно пагубно влияет на головной мозг. Он копится там и вызывает постепенное отмирание нервных клеток коры головного мозга. Если пренебрегать разумным употреблением, то пациент после коронавируса может ощутить на себе следующие симптомы: ухудшение памяти, замедление умственных реакций и искаженное восприятие действительности. В самых тяжелых случаях может пострадать психика.
- Необходимо после коронавируса восстановить иммунитет. Но если человек употребляет спиртное, то он губит полноценную флору в кишечнике, а именно она отвечает за уровень иммунитета в организме. Поэтому, если употреблять алкоголь непосредственно во время болезни, можно усилить негативную симптоматику, что может привести к переходу в тяжелое состояние. Это происходит по той причине, что вирусы и бактерии поступают в большем количестве в кровяное русло. А это, в свою очередь, вызывает осложнения при поражении коронавирусной инфекцией. К тому же, алкоголь пагубно влияет на количество лейкоцитов, ведь именно они способны бороться с вирусом, который попадает в организм.
После коронавируса пить алкоголь крайне не рекомендуется.
Учитывая данные рекомендации врачей, стоит поберечь себя. Выждите хотя бы пару месяцев, пока организм полностью не восстановится после перенесенного заболевания. И только потом можно употреблять алкоголь, не боясь еще больше навредить себе. На праздник допустимо выпить бокал шампанского, но не более.
Что делать для ускорения реабилитации после коронавируса
Те, кто перенес коронавирусную инфекцию, достаточно часто чувствуют слабость и ощущают, что их организм функционирует не так, как до болезни.
Достаточно часто можно наблюдать такую картину, когда человек, перенесший coronavirus, начинает вновь злоупотреблять вредными привычками и безответственно относиться к собственному здоровью. Делать это крайне не рекомендуется, так как организм еще на протяжении нескольких месяцев восстанавливается после болезни.
Необходимо учитывать мнение специалистов, чтобы быстро восстановиться:
- Обеспечить полноценное питание, которое позволит насытить организм необходимыми микроэлементами, а также полным комплексом витаминов.
- Обеспечить должный уровень подвижности. Это обеспечит ускоренный кровоток, который позволит быстрее обновляться клеткам.
- Исключить алкоголь. Во всяком случае так рекомендуют поступать итальянские медики. Совет основывается на том, что алкогольная нагрузка негативно влияет на сосуды, которые и так подверглись массированной атаке вируса.
Также рекомендуется следить за количеством витамина D. Это особенно важно, если проведенный анализ показывает, что в организме его не хватает. Пополнить нехватку этого витамина можно любым доступным способом: увеличивая в рационе продукты с его содержанием, либо вводя его в виде специальных добавок. Неплохо было бы пропить полный витаминный комплекс, особенно при неполноценном питании.
Итоги
Что касается алкоголя, то после перенесенного коронавируса следует учитывать следующие рекомендации:
- Не пить спиртное на протяжении нескольких месяцев после того, как человек вылечился.
- Исключение алкоголя помогает быстрее восстановиться.
- Не стоит принимать разные по крепости алкогольные напитки, так как они способны негативно повлиять на организм.
Читайте также: Вакцинация от коронавируса через Госуслуги: как записаться? Кому и когда можно привиться через сайт?
Источник kleo.ru
Пишу о том, что мне интересно. Чтобы не пропустить что нибудь важное, рекомендую подписаться на 9111.ру
Источник
Что такое краснуха
Краснуха, также называемая коревой краснухой, трехдневной корью, немецкой корью – это заразная вирусная инфекция, отличительным симптомом которой является яркая красная сыпь.
Краснуха во многом похожа на корь, однако это два совершенно разных заболевания с разными возбудителями, разным периодом заразности, и разными прогнозами. Обычно краснуха течет легче кори и реже приводит к осложнениям.
Для защиты от этой инфекции используется вакцина против кори, эпидемического паротита и краснухи (measles-mumps-rubella, MMR) которая вводится всем детям дважды до их поступления в школу. Вакцина является весьма эффективным способом профилактики краснухи. Благодаря массовой иммунизации против краснухи, во многих развитых странах мира объявлено о полной ликвидации краснухи на их территории. Однако, это не означает, что жители этих стран не могут заболеть краснухой, например, во время поездки за границу.
Симптомы краснухи
Симптомы краснухи часто настолько незначительны, что их трудно заметить, особенно у детей. С момента заражения до появления первых симптомов проходит обычно от двух до трех недель (инкубационный период)
Симптомы болезни длятся обычно около двух – трех, дней и включают в себя:
- Умеренную лихорадку (до 38,9 С)
- Головную боль
- Насморк или заложенность носа
- Воспаленные, красные глаза
- Увеличенные, болезненные лимфатические узлы на затылке, в заушной области и задней части шеи.
- Яркую розовую сыпь, которая сначала появляется на лице, а затем быстро распространяется на туловище, руки и ноги; исчезает сыпь в той же последовательности
- Боли в суставах (особенно часто – у молодых женщин)
Когда обращаться к врачу
Обратитесь к врачу, если Вы думаете что Вы или Ваш ребенок были в контакте с больным краснухой или уже имеете симптомы краснухи.
Если Вы планируете беременность, убедитесь, что Вы получили все необходимые дозы вакцины MMR. Контакт беременной женщины с вирусом краснухи, особенно во время первого триместра беременности, может привести к смерти плода или серьезным врожденным дефектам. Краснуха во время беременности является наиболее распространенной причиной врожденной глухоты. При сомнениях в полноценности вакцинации до беременности желательно ввести еще одну дозу вакцины.
Если Вы беременны, Ваш врач, вероятно, предложит Вам пройти рутинный скрининг на иммунитет к краснухе. Если Вы никогда не получали вакцину и думаете, что могли подвергнуться контакту с вирусом краснухи, немедленно обратитесь к врачу. Если анализ крови подтвердит наличие у Вас иммунитета к краснухе, то этот контакт ничем не повредит Вашему будущему ребенку, в противном случае врач предложит решить вопрос о прерывании беременности. Причины
Возбудителем краснухи является вирус, который передается от человека к человеку. Вирус краснухи распространяется при чихании и кашле от инфицированного человека, а также при непосредственном контакте с его слюной или мокротой. От беременной женщины к ее плоду – вирус передается через кровь. Больной краснухой заразен для окружающих за 10 дней до появления сыпи, и 1-2 недели после ее исчезновения. Таким образом, инфицированный человек может распространять болезнь задолго до того, как поймет, что болеет краснухой.
В настоящее время в Российской Федерации краснуха встречается редко, поскольку подавляющее большинство детей вакцинированы против этой инфекции в раннем возрасте. Тем не менее, случаи краснухи иногда встречаются – особенно, среди невакцинированных взрослых людей, приехавших из неблагополучных стран.
Заболевание все еще широко распространено во многих регионах мира. Поэтому перед выездом за рубеж Вам следует навестить своего врача, особенно если в это время Вы беременны.
Осложнения краснухи
Краснуха обычно протекает довольно легко и не дает осложнений. После перенесенной краснухи обычно формируется пожизненный иммунитет. Однако у некоторых женщин после перенесенной краснухи развиваются артриты в пальцах рук, запястьях и коленях, которые длятся около одного месяца. В редких случаях краснуха может вызвать инфекцию среднего уха (отит) или воспаление вещества мозга (энцефалит).
Однако наиболее тяжелыми осложнения от краснухи бывают при беременности. При заболевании краснухой в первые 11 недель беременности у 90% плода развивается синдром врожденной краснухи. Это может проявляться одной или несколькими проблемами, в том числе:
- Замедление роста
- Катаракта
- Глухота
- Врожденные пороки сердца
- Дефекты в других органах
- Умственная отсталость
Наибольший риск для плода краснуха представляет в первом триместре беременности, однако воздействие вируса на более поздних сроках беременности тоже является опасным.
Подготовка к визиту врача
В ожидании времени, на которое вы записаны к врачу, Вы можете записать ключевые моменты – это может помочь Вам структурировать свои мысли, и сэкономить время во время визита.
Например, запишите заранее ответы на типовые вопросы врача при подозрении на краснуху:
- Вы (или Ваш ребенок) привиты против краснухи? Сколько раз, какие даты прививок?
- Когда Вы впервые почувствовали себя больным? Когда впервые появились сыпь или боли в суставах?
- Вы были в контакте с кем-либо, больным краснухой?
- Вы выезжали за рубеж недавно? В какие страны?
- Что, на Ваш взгляд, облегчает симптомы болезни?
- Что, на Ваш взгляд, ухудшает течение болезни?
- С кем Вы были в контакте в последние недели, есть ли среди них беременные женщины или непривитые люди?
Составьте заранее список вопросов, которые хотите задать врачу. Не стесняйтесь задавать вопросы, возникающие по ходу разговора с врачом.
Не забудьте сказать регистратору (и по телефону, и при входе в клинику), что Вы подозреваете у себя (своего ребенка) заразное заболевание. Вам постараются выделить бокс и проводят туда сразу, чтобы снизить риск заражения других посетителей клиники.
Диагностика краснухи
Сыпь при краснухе может быть похожей на сыпи при многих других вирусных заболеваниях.
Поэтому врачу может потребоваться проведение лабораторных анализов: вирусологического анализа крови на краснуху или иммуноферментного анализа (ИФА) на антитела к вирусу краснухи. Антитела могут быть в крови не только по причине болезни, но и по причине вакцинации; Ваш врач сможет определить происхождение антител по анамнезу, клинической картине и типу/динамике антител.
Лечение краснухи
Лечение не сокращает длительность краснухи, а ее симптомы настолько легки, что даже симптоматическое лечение требуется довольно редко. Тем не менее, врач порекомендует полную изоляцию больного на срок до 2-4 недель, особенно от беременных женщин. Кроме того, больной нуждается в наблюдении врачом на предмет развития осложнений, которые, в случае возникновения, потребуют активного лечения.
Если Вы беременны и заболели краснухой, Вам следует обсудить с Вашим врачом все риски этой непростой ситуации. Если Вы, все же, захотите сохранить эту беременность, врач может назначить Вам специальный иммуноглобулин, который поможет Вашему организму бороться с инфекцией и несколько снизит риски для плода. Однако следует понимать, что нет лекарственного препарата, введение которого полностью исключило бы развитие синдрома врожденной краснухи у плода в такой ситуации.
Лечение новорожденного с синдромом врожденной краснухи зависит от характера и тяжести проблем. Дети с несколькими осложнениями могут нуждаться к лечении в отделении интенсивной терапии многопрофильной командой специалистов.
Домашние способы лечения краснухи
В случае плохого самочувствия больному краснухой требуются:
- Постельный режим
- Парацетамол (Эффералган и др), чтобы облегчить дискомфорт от лихорадки и болей.
- Сообщите друзьям, семье и коллегам, особенно беременных женщинам, о Вашем диагнозе, если они, возможно, были с Вами в контакте накануне вашего заболевания.
- Оставайтесь дома, не посещайте работу, учебу и общественные заведения до истечения сроков заразности. Особенно оберегайте от контакта с Вами беременных женщин и лиц с дефицитом иммунитета (ВИЧ-инфекция и др)
- Сообщите врачу детского сада или школы о том, что Ваш ребенок болеет краснухой.
Профилактика краснухи
Вакцина против краснухи обычно вводится в составе комбинированного препарата против кори-паротита-краснухи (measles-mumps-rubella, MMR), это является безопасным и эффективным способом защититься от трех этих инфекций.
Обычно новорожденные младенцы защищены от краснухи в течение первых шести-восьми месяцев после рождения, благодаря иммунитету (антителам), передаваемому от матерей трансплацентарно. Поэтому введение вакцины в возрасте до 1 года не дает стойкого иммунитета – вирус подавляется циркулирующими материнскими антителами. В некоторых ситуациях (поездка за рубеж, риск контакта в семье и тд) вакцина может быть введена и до 1 года, однако по достижению возраста 1 год такие дети вакцинируются заново, как и все остальные.
Нужно ли Вам сейчас вакцинироваться препаратом MMR (Приорикс)?
Вам не нужно вводить вакцину, если Вы:
- Получили две дозы препарата в возрасте после 12 месяцев.
- По анализам крови имеете антитела против кори, эпидемического паротита (свинки) и краснухи
Вам необходимо ввести вакцину, если Вы не соответствуете указанным выше критериям, а также:
- Вы небеременная женщина детородного возраста
- Посещаете школу, училище или ВУЗ
- Работаете в больнице, медицинском учреждении, образовательном учреждении или ухаживаете за детьми
- Планируете поездку за границу.
Вакцина противопоказана:
- Беременным женщинам, или женщинам, которые планируют забеременеть в течение следующих четырех недель
- Людям, которые имели жизнеугрожающие аллергические реакции на желатин, неомицин или на предыдущую дозу вакцины MMR
Если Вы больны раком, или иным заболеванием, снижающим иммунитет , поговорите со своим врачом прежде, чем вводитьп репарат MMR.
Побочные эффекты вакцины от кори, паротита, краснухи
Большинство людей не испытывают никаких побочных эффектов от этой вакцины. Примерно у 15% вакцинированных развиваются: умеренная лихорадка от 7 до 14 дней после вакцинации, и у 5% вакцинированных развивается легкая сыпь (спустя 2-4 недели от вакцинации). Некоторые подростки и взрослые женщины испытывают временную боль в суставах после введения вакцины. Тяжелые аллергические реакции развиваются с частотой 1:1 000 000.
В последние годы вокруг вакцинации вообще, и вакцинации против кори – эпидемического паротита – краснухи в частности, возникло множество мифов, отталкивающих родителей от вакцинации и рождающих у них опасения. Одним из самых известных – был миф о том, что MMR провоцирует аутизм у детей. В настоящее время все эти мифы аргументированно развенчаны современной наукой, и не должны беспокоить родителей при принятии решения о вакцинации этим препаратом.
Источник
