Можно ли определить по узи колит

Язвенный колит на УЗИ. Опухоли брюшной полости на УЗИ.
Клинические проявления: хроническая диарея, стул часто с кровью; анемия, изредка боль.
Диагностика:
• Ультразвуковое исследование.
• Высокая колоноскопия с илеоскопией и биопсией ткани из всех сегментов кишечника, в том числе для исключения карциномы в случаях длительного существования заболевания; в частности рекомендуется проведение ректальной биопсии (для дифференциальной диагностики с болезнью Крона).
• При необходимости может быть выполнена гастродуоденоскопия.
• Рентгенография: ирригография необходима лишь при невозможности выполнения эндоскопии.
Ультразвуковые данные:
• Непрерывный характер поражения кишечника, обычно ограниченного прямой кишкой, сигмовидной и нисходящей ободочной кишкой.
• Реже обнаруживается увеличение толщины стенки кишечника (не столь выраженное, как при болезни Крона), которая не превышает 8 мм и явно соотносится с активностью заболевания.
• Неровный гипоэхогенный или эхогенный контур внутренней поверхности стенки кишечника, что свидетельствует об образовании псевдополипов.
• При длительном течении заболевания на снимке обнаруживается ригидная трубка, не имеющая гаустр.
• Осложнения: токсический мегаколон.
Точность ультразвуковой диагностики: ультразвуковые данные заболевания могут возникать и при инфекционных заболеваниях кишечника, поэтому при их обнаружении важно выполнять эндоскопическое исследование с биопсией.
Опухоли брюшной полости, обструктивные поражения на УЗИ
На заметку: опухоль брюшной полости может оставаться бессимптомной в течение некоторого времени, ее начальные проявления могут быть результатом эффекта сдавливания, сужения просвета кишечника или других вторичных эффектов (например, тромбоз).
Хронический панкреатит на УЗИ
Клинические проявления: рецидивирующая боль в верхней части живота (боль прекращается при спонтанном разрешении панкреатита); мазеобразный, жирный стул; снижение массы тела; сахарный диабет.
Диагностика:
• Анамнез: при наличии в анамнезе рецидивирующих приступов панкреатита постарайтесь выявить провоцирующий фактор. У многих пациентов в анамнезе алкоголизм, желчнокаменная болезнь, прием лекарств, муковисцидоз, нарушение питания или дефицит ферментов.
• Осмотр стула: стул собирается в течение 3 дней и взвешивается. Средняя ежедневная масса стула, превышающая 150 г, предполагает наличие панкреатической недостаточности.
• Лабораторные данные: снижение толерантности к глюкозе, переходящее в явный сахарный диабет. Часто обнаруживается повышение уровня холестерина. Обследование может включать определение содержания жира в стуле (количество более 7 г жира в сутки считается патологическим). Реже в стуле определяется содержание химотрипсина и/или панкреатической лактазы. Часто имеется дефицит витаминов.
• Необходимость в проведении теста с секретином-панкреозимином возникает редко.
• Ультразвуковое исследование.
• Обзорная рентгенография для обнаружения грубых кальцинатов в поджелудочной железе.
• ЭРХП.
Ультразвуковые данные:
• Поджелудочная железа может иметь нормальные, уменьшенные и даже увеличенные размеры.
• Паренхима обычно несколько неоднородна, в ней определяются грубые интенсивные внутренние эхо-сигналы (фиброз, кальцинаты).
• Могут обнаруживаться гипо- и анэхогенные области, указывающие на образование псевдокист
• Поверхность органа может иметь изменчивый, нечеткий вид.
• Может отмечаться неровность и некоторая дилатация протока поджелудочной железы, в нем могут определяться кальцинаты.
• Может отмечаться утолщение кишечной стенки петли двенадцатиперстной кишки.
• Железа фиброзирована, не поддается компрессии и смещается вместе с окружающими его тканями, в ней определяется артериальная пульсация.
Точность ультразвуковой диагностики:
• Обнаружение расширения протока, кальцинатов и псевдокист при ультразвуковом исследовании, что возможно почти в 85% случаев, подтверждает диагноз. При неоднозначности ультразвуковых данных может быть проведена КТ, диагностическая точность которой выше.
• ТИАБ позволяет дифференцировать сегментарный панкреатит или кисту поджелудочной железы от опухоли железы, хотя цитологические и гистологические заключения не всегда окончательны.
• При обнаружении ультразвуковых признаков опухоли, а также в диагностически неясных случаях, когда будет или может быть проведено хирургическое лечение, выполнение чрескожной пункционной биопсии противопоказано, так как может привести к рассеиванию злокачественных клеток вдоль хода иглы. Тем не менее, выполнение пункционной биопсии возможно под контролем эндосонографии, так как пункционный ход впоследствии резецируется вместе с опухолью.
– Также рекомендуем “Ложная кишечная непроходимость на УЗИ. УЗИ диагностика лихорадки неясного генеза.”
Оглавление темы “Методология УЗИ диагностики.”:
1. УЗИ диагностика диареи. Ультразвуковая диагностика болезни Крона.
2. Язвенный колит на УЗИ. Опухоли брюшной полости на УЗИ.
3. Ложная кишечная непроходимость на УЗИ. УЗИ диагностика лихорадки неясного генеза.
4. Опухоли желудочно-кишечного тракта на УЗИ. Опухоль поджелудочной железы на УЗИ.
5. Абсцесс на УЗИ. Гипернефрома на УЗИ.
6. Опухоль надпочечника на УЗИ. Карцинома молочной железы на УЗИ.
7. Миксома предсердия на УЗИ. УЗИ диагностика эндокардита.
8. Узел щитовидной железы на узи. Увеличение размеров слюнной железы.
9. Узи диагностика кисты шеи. Узи диагностика грыж перебней брюшной стенки.
10. Узи диагностика метастазов. Узи диагностика липом и фибром.
Источник
УЗИ кишечника представляет собой информативное и атравматичное исследование. Обычно оно показывает достаточный объем данных для постановки правильного диагноза. Совместно с данным исследованием проводятся и другие виды диагностики, например, колоноскопия. Если есть сомнения относительно диагноза, лучше проводить комплексную диагностику, которая позволит проверить все версии. Чаще всего ультразвуковое обследование кишечника включает в себя УЗИ толстого кишечника. Давайте рассмотрим подготовку к данному обследованию, и проведение самого УЗИ.
Анатомия кишечника

Толстая и тонкая кишка
Кишечник человека является полым органом. В нем принято выделять тонкую и толстую кишку. Тонкая кишка делится на 2 отдела: тощую и подвздошную кишку. Подвздошная кишка располагается справа и снизу, тощая кишка преимущественно слева и сверху. Диаметр тонкого кишечника составляет около 4,8 см в начальных его отделах, затем уменьшается и в конечных отделах приближается к 2-2,7 см. Толстая кишка делится на слепую кишку, ободочную и прямую. Ободочная кишка подразделяется на восходящую кишку, поперечную, нисходящую ободочную и сигмовидную. Ободочная кишка в виде буквы «П» окружает тонкую и образует 2 изгиба: печеночный и селезеночный. Брюшина охватывает ободочные (восходящую, слепую и нисходящую) кишки с трех сторон, они малоподвижны, потому что не имеют брыжейки. Сигмовидная и поперечная ободочная кишки имеют брыжейку, поэтому они подвижны. Отличительным признаком толстой кишки от тонкой является наличие гаустр. Стенки кишечника на всем протяжении имеют 4 слоя: слизистая оболочка, подслизистая, мышечная и серозная. УЗИ кишечника позволяет своевременно выявить отклонения в его анатомии.
Показания к УЗИ кишечника
Данное обследование кишечника обычно выполняется при сканировании брюшной полости.
Показаниями к направлению на ультразвуковое исследование кишечника являются:
- наличие жалоб на нарушение стула: запоры, поносы, неустойчивый стул;
- патологические примеси в кале, а также, если анализ кала покажет скрытую кровь;
- наличие объемных образований в брюшной полости;
- анемия, лихорадка неясного генеза и др.
Подготовка к УЗИ кишечника
К ультразвуковому исследованию кишечника необходимо тщательно готовиться. Проводится исследование утром натощак, после опорожнения кишечника. В течение 3 дней до сканирования лучше не употреблять продукты, которые вызывают метеоризм, можно принимать ферментные препараты. Вечером перед УЗИ кишечника рекомендуется очистительная клизма, или прием 1 ст. ложки касторового масла.
Нежелательно проводить исследование после эндоскопического или рентгенологического обследования с использованием бария. При внутриполостном УЗИ кишечника необходимо готовиться таким образом: провести тщательную чистку кишечника с помощью клизм, при ультразвуковой ирригоскопии, помимо этого, необходимо дополнительно ввести в просвет кишечника физраствор в объеме 2 л.
Как делают УЗИ кишечника?
Для сканирования выбирают датчики с частотой 3,5-5 МГц. Пациент ложится на спину. Для целенаправленного выбора сечений сканирования перед исследованием желательно произвести перкуссию и пальпацию живота. Начинают ультразвуковое исследование с сигмовидной кишки, датчик смещают в направлении от нижележащих отделов кишки к вышележащим. При этом кишечник исследуют в продольной, поперечной и косой плоскостях, используя дозированную компрессию датчиком на брюшную стенку. При неясной эхографической картине можно менять положение больного (сидя, стоя, в положении на коленях и локтях), попросить пациента надуть живот, сделать глубокий вдох.
Чтобы проверить состояние толстого кишечника применяются также такие методы, как трансабдоминальное ультразвуковое исследование с наполнением ободочной кишки (ультразвуковая ирригоскопия) и эндоскопическая эхография, при которой ультразвуковая насадка крепится к эндоскопу.
Эхографические нормы при сканировании кишечника
На ультразвуковые данные, получаемые при сканировании кишечника, влияют степень его наполненности, а также наличие жидкости и газа в его просвете. В норме при УЗИ кишечника в его стенке можно различить 2 слоя. Наружный слой имеет низкую эхогенность и представляет собой мышечную оболочку. Слизистая, соприкасающаяся с газом, визуализируется как внутренний гиперэхогенный слой стенки. Толщина стенки 3-5 мм. Может увидеть перистальтику, которая больше выражена в тонкой кишке.
Какие заболевания можно увидеть на аппарате УЗИ?
Итак, какую информацию можно получить с помощью данного исследования?
Энтерит
Это воспаление тонкой кишки. При энтерите кишечное содержимое различной эхогенности скапливается в просвете кишечника, его петли расширяются, перистальтика усиливается.
Болезнь Гиршпрунга

Нормальная и опухшая кишка
Представляет собой врожденное заболевание, при котором наблюдается увеличение размеров толстой кишки в целом или отдельных ее участков. Увеличивается главным образом ее ширина. Выше участка, где перистальтика отсутствует мышечный слой гипертрофирован. Изменения ультразвуковой картины наиболее выражены в стадии декомпенсации. Для этого состояния характерно значительное расширение кишки, появление признаков кишечной непроходимости, неравномерное утолщение стенок, а затем их истончение.
Кишечная непроходимость
При механической кишечной непроходимости происходит расширение петель кишечника и появление в просвете жидкости. Перистальтика двунаправленная: вначале происходит ее усиление, затем следует ее ослабление до полного исчезновения. Часто определяется симптом клавиатуры: клапаны тонкой кишки окружены жидкостью. При инвагинации определяется симптом «мишень в мишени»: петли кишки лоцируются как кольца низкой эхогенности, между которыми расположена полоска высокой эхогенности, перистальтика в области поражения отсутствует. Если кишечная непроходимость вызвана инородным телом, оно визуализируется как образование сниженной эхогенности без акустической тени. Если просвет перекрывает желчный камень, от него идет дистальная тень.
В случае паралитической непроходимости визуализируется расширение просвета кишки, перистальтика отсутствует. При этом нужно помнить, что причиной непроходимости часто является перитонит. Для данной кишечной патологии характерно наличие плотно прижатых друг к другу петель кишечника, которые имеют эхогенное содержимое. Могут быть видны ограниченные скопления жидкости. В случае непроходимости тощей кишки изменяются складки слизистой оболочки, они высокие и частые, при непроходимости подвздошной кишки наоборот складки низкие или отсутствуют. Толстая кишка спадается.
Острый мезентериальный тромбоз
Отсутствие перистальтики пораженного сегмента, снижение его эхогенности, невозможность определить слои стенки кишки – все это является признаками данной патологии. Проявляются признаки кишечной непроходимости. При доплеровском исследовании можно проверить наличие тромба в артериях, снабжающих кишечник кровью.
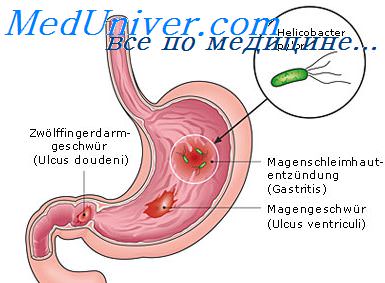
Неспецифический язвенный колит
Патологические изменения наблюдаются, в основном, в ободочной и прямой кишке. Внутренние контуры кишки неровные (вследствие изъязвления слизистой), перистальтика пораженного участка отсутствует, стенка утолщена, слабой эхогенности, эластичность снижена, но слоистость сохраняется, гаустры не видны.

Симптомы язвенного колита
Хронический спастический колит
Характерно утолщение стенки, мышечные ленты наружного слоя стенки гипертрофируются и выглядят как высокоэхогенные полосы по сравнению с низкоэхогенной кишкой.
Ишемический колит
Кишечная стенка неравномерно утолщена, эхогенность снижена, слоистость утрачивается.
Болезнь Крона

Воспалительный процесс при болезни Крона
При данном заболевании может поражаться любой отдел пищеварительной трубки от глотки до прямой кишки. При этом в патологический процесс вовлекаются все слои стенки. Характерно утолщение стенки, скопление жидкости в просвете вследствие нарушения всасывания. Наблюдается снижение перистальтики или ее отсутствие, гаустры не определяются, снижена эластичность, слои стенки неразличимы. Внутренний контур кишки в виде «булыжной мостовой», присутствуют неравномерные утолщения стенки (низкоэхогенные) , высокоэхогенные утонченные (рубцовые) разрастания и полипы.
Острый аппендицит
Здоровый аппендикс при ультразвуковом исследовании не определяется. При развитии воспаления диаметр аппендикса увеличивается более 6 мм, стенки отечные, в просвете скапливается жидкость. В нижней части живота справа брюшная стенка напряжена, болезненна при компрессии датчиком. Острый аппендицит у детей часто является причиной развития перитонита.

Аппендицит
Часто при ультразвуковом исследовании присутствуют только косвенные признаки: жидкость в полости малого таза или в илиоцекальном углу, возможно увеличение толщины стенки мочевого пузыря, двойной контур в месте соприкосновения с гноем, мелкозернистые уплотнения на брюшине. На развитие перитонита указывает скопление жидкости в петлях кишечника, а также появление абсцессов.
Злокачественные опухоли
Для злокачественных опухолей характерно циркулярное увеличение толщины стенки, стеноз, появление симптома «мишени». Слоистость стенки отсутствует.
Колоноскопия
Данное эндоскопическое обследование является одним из основных и информативных методов исследования толстого кишечника. Оно проводится по всей толстой кишке при помощи колоноскопа. Колоноскопию необходимо сделать при наличии у пациента жалоб на примеси в кале крови, слизи, боли в области кишки, для подтверждения диагноза при наличии патологии толстой кишки по результатам ультразвукового исследования или ирригоскопии.

Колоноскопия
Колоноскопия также проводится после обнаружения полипов в желудке или тонкой кишке с целью исключить или подтвердить их наличие в толстой кишке; колоноскопия необходима при подозрении на онкозаболевание толстой кишки; в случае наличия у родственников пациента полипов в кишке или онкозаболевания в ней; а также после оперативного удаления опухоли в толстой кишке. Нежелательно проводить колоноскопию при общем тяжелом состоянии больного, болезни Крона, или при тяжелой форме неспецифического язвенного колита.
При проведении колоноскопии врач исследует рельеф слизистой. Этот метод позволяет диагностировать болезнь Крона, полипы, неспецифический язвенный колит, доброкачественные и злокачественные опухоли и провести их биопсию.
Ультразвуковое обследование кишечника и колоноскопия дополняют друг друга. Исследование с помощью ультразвука является более простым и безболезненным методом, дает возможность оценить двигательную функцию кишечника, диагностировать кишечную непроходимость. Пациенту также легче перенести и подготовиться к ультразвуковой диагностике.
УЗИ не позволяет в полной мере оценить рельеф слизистой. При обнаружении патологических изменений на УЗИ толстого кишечника нужно обязательно провести колоноскопию и проверить состояние слизистой. При проведении данного обследования врач может диагностировать даже минимальные изменения слизистой кишки, которые не видны при УЗИ; при наличии новообразований пунктировать их и провести гистологический анализ, коагулировать кровоточащий сосуд.
Итак, УЗИ кишечника является современным и атравматичным методом диагностики, который также отличается своей доступностью. Чаще всего его лучше делать при первичных подозрениях на патологии кишечника. Подготовиться к нему не составит особого труда у пациента.
Источник
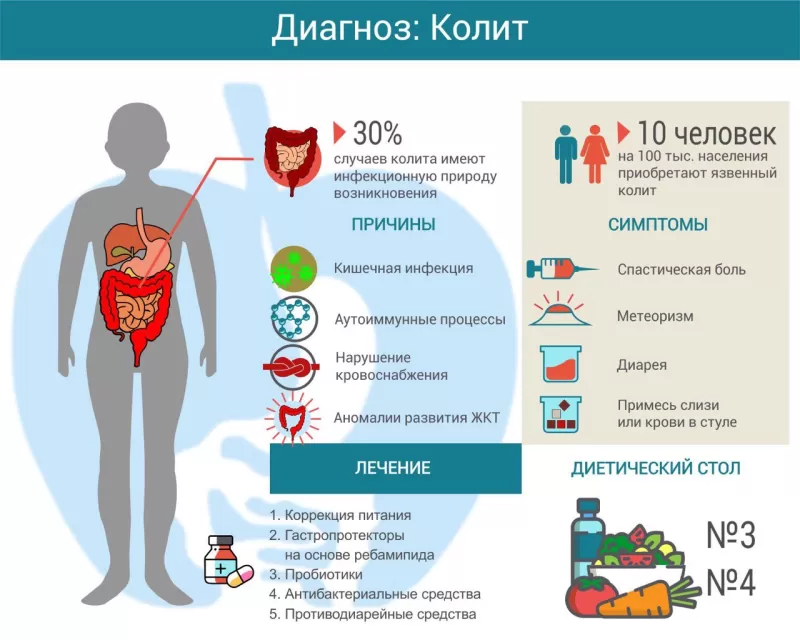
Колитом называется воспаление слизистой оболочки толстой кишки. Существует множество причин его возникновения, включая инфекцию, аутоиммунный процесс, нарушение кровоснабжения. При длительном и хроническом течении симптомы колита существенно нарушают качество жизни пациента. Лечение зависит от причины заболевания, может включать антибиотики, гастропротекторы, спазмолитики и другие препараты. Большая роль отводится адекватно подобранной диете.
Классификация
По течению колиты бывают острыми и хроническими. В первом случае симптомы появляются внезапно, быстро нарастают. При хроническом варианте течение болезни длительное, с периодами ремиссий и обострений.
Существует много различных форм колита, в том числе:
- неспецифический язвенный;
- ишемический;
- инфекционный;
- лекарственный;
- спастический;
- атипичный и др.
Воспалительный процесс может распространяться на всю толстую кишку (панколит) или локализоваться в её отделе (тифлит, сигмоидит, трансверзит, проктит).
Причины
Наиболее частая причина колита — инфекционные патогены (бактерии, вирусы, грибы), проникающие в толстый кишечник вместе с едой. Воспалительный процесс могут спровоцировать следующие бактерии:
- кампилобактерии;
- шигеллы;
- кишечная палочка;
- иерсиния;
- сальмонелла и др.

Бактерия Clostridium difficile – причина опасного псевдомембранозного колита
Иногда причиной колита становится бактерия Clostridium difficile. Обычно воспаление такого рода развивается после приема антибиотиков или госпитализации. Другое название данного заболевания — псевдомембранозный колит. Это связано с тем, что клостридии образуют на поверхности слизистой фибринозную плёнку.
Другие причины воспаления толстого кишечника:
- аутоиммунный процесс (болезнь Крона, язвенный колит);
- нарушение кровоснабжения кишечной стенки (ишемия);
- аномалии развития ЖКТ;
- аллергические реакции;
- инвазия коллагена и лимфоцитов (микроскопический колит).
У детей младше 1 года колит часто обусловлен аллергией на коровье или соевое молоко. Иногда заболевание возникает во время грудного вскармливания, если мать пьет коровье молоко и передает его белок ребенку.
Симптомы
Воспалительный процесс в слизистой кишечника приводит к периодическим спазмам, что вызывает колики и боль. Обычно болевые ощущения локализуются в нижней части живота, иногда по ходу ободочной кишки. Нередко боль сопровождается вздутием живота (метеоризм), могут возникать тенезмы – ложные позывы на дефекацию.
Из-за усиленной перистальтики (сокращений кишечника) жидкость не успевает всасываться в просвете кишечной трубки, возникает водянистый стул. После дефекации боль может утихнуть, но затем возвращается при следующем посещении туалета. У некоторых людей с колитом, наоборот, возникают запоры. Особенно часто это наблюдается при врожденных аномалиях кишечника.
Во время обострения процесса некоторые пациенты замечают примесь слизи или крови в стуле. Последний признак является основанием для обращения за экстренной медицинской помощью, так как может свидетельствовать о кишечном кровотечении.
В зависимости от причины колита, возникают дополнительные симптомы:
- лихорадка;
- озноб;
- обезвоживание (что включает слабость, головокружение и уменьшение мочевыделения);
- общее недомогание;
- быстрая утомляемость;
- потеря веса;
- признаки гиповитаминоза (сухость кожи, ломкость ногтей, трещины в углах рта и пр.).
Аутоиммунные заболевания кишечника, такие как язвенный колит или болезнь Крона, часто сопровождаются воспалением в суставах (артрит), поражением глаз (ирит), кожи и слизистой рта (афтозные язвы).
Осложнения на фоне колита — относительно редкое явление. Тем не менее, при тяжелом течении заболевания и отсутствии адекватного лечения возможны:
- перфорация кишечника с последующим перитонитом;
- токсичный мегаколон — ослабление перистальтики кишечника и вздутие живота;
- язвы слизистой и кровотечение из них.
Некоторые эксперты также считают, что колит повышает риск колоректального рака. Особенно это характерно для людей с длительной и тяжелой формой заболевания.
Диагностика
Диагностикой и лечением колита обычно занимается гастроэнтеролог. Если предполагается инфекционная этиология заболевания, обращаются к врачу-инфекционисту.
На первичном приеме врач расспросит о характере и давности симптомов, их прогрессировании, о том, как часто возникают и после чего ухудшаются. Важно сообщить о сопутствующих хронических заболеваниях, семейном анамнезе, вредных привычках.
После общего осмотра, включающего пальпацию живота, понадобятся дополнительные исследования:
- клинический и биохимический анализ крови;
- исследование кала (копрограмма);
- УЗИ органов брюшной полости;
- рентгенологическое исследование толстого кишечника;
- фиброколоноскопия.

На приеме у врача нужно подробно рассказать об имеющихся симптомах, их длительности, провоцирующих факторах
Колоноскопия нужна не только для выявления и подтверждения воспалительного процесса слизистой кишечника. Она помогает визуализировать злокачественные и доброкачественные образования, эрозии и язвы, микроповреждения слизистой.
Лечение
Лечение колита, прежде всего, зависит от причины. Поскольку воспаление толстого кишечника часто ассоциировано с диареей (поносом), в первую очередь проводится регидратация – перорально (через рот) или внутривенно на базе стационара.
При хронических колитах с запором рекомендуют слабительные. Предпочтение отдают препаратам, размягчающим стул: миндальное, вазелиновое или касторовое масла.
Для лечения воспаления кишечника также используют следующие группы лекарственных средств:
- гастропротекторы (Ребагит);
- антидиарейные (Лоперамид);
- пробиотики (Линекс, Бифиформ);
- спазмолитики (Метеоспазмил);
- антибиотики (если установлена бактериальная этиология колита);
- антиагреганты (Пентоксифиллин) при ишемическом поражении.
Оперативное лечение показано при осложнениях. В зависимости от проблемы проводится эндоскопическая тромбэмболэктомия из ветвей брюшной аорты, резекция участка кишечника и пр.
Важное место в лечении колита занимает соответствующая диета. Питание рекомендуется дробное 4-5 раз в сутки. В период обострения предпочтение отдают мягкой пище в отварном, паровом или запеченном виде. Лучше подавать её тёплой, холодные блюда могут усиливать перистальтику кишечника.

При колите блюда нужно подавать теплыми, лучше в отварном виде
Основу меню составляют блюда из овощей без грубой клетчатки (кабачки, тыква, морковь, картофель), каши (кроме пшеничной и перловой), нежирное отварное мясо и рыба (судак, хек, треска). Разрешаются яйца, подсушенный хлеб, галетное печенье.
В качестве источника витаминов рекомендуются разбавленные водой (1:1) свежие соки. Их начинают принимать постепенно, сначала по 50 мл, постепенно увеличивая до 150 мл. Бактерицидным действием обладают соки из клюквы, малины, граната.
Ограничивают блюда с большим количеством клетчатки, в том числе свежие фрукты и овощи. В последующем диету постепенно расширяют. Но даже в период ремиссии исключают следующие продукты:
- алкоголь;
- газированные напитки;
- молочные продукты (если есть непереносимость лактозы);
- сушеные бобы, горох, бобовые, орехи, сухофрукты;
- пряности;
- продукты, содержащие сорбит (жевательная резинка и конфеты без сахара);
- жирное и жареное мясо или рыба.
Прогноз и профилактика
При инфекционном колите прогноз благоприятный. Назначение антибактериальных препаратов быстро устраняет симптомы и возвращает пациента к полноценной жизни.
При аутоиммунном процессе (неспецифический язвенный колит, НЯК) требуется пожизненное лечение курсами. Также необходимы постоянная диета и контроль для предупреждения осложнений.
Профилактика любого колита – это полноценное здоровое питание, ограничение стрессов, соблюдение правил гигиены и обработки пищевых продуктов. Любые антибиотики нужно принимать только при наличии показаний и в дозировке, предписанной врачом, — это позволит избежать нарушения микробиоты кишечника и сопутствующих симптомов. В профилактике ишемического поражения ЖКТ помогут меры по снижению холестерина крови, отказ от курения и контроль артериального давления.
Источник
