Можно ли купаться после краснухи
Споры вокруг вакцинации разделили людей на тех, кто за прививки, и тех, кто стал ярым противником процедуры. Убедить последних в том, что риск умереть от смертельной болезни гораздо выше побочных явлений от нее, трудно.
Осложнения после инъекции возникают у пациентов, которые не соблюдали ряд мер по подготовке к прививке либо после нее. Одним из побочных явлений становится проникновение в место укола инфекции после водных процедур.
Можно или нет после прививки от краснухи купаться, принимает решение родитель после консультации с врачом и наблюдения за общим самочувствием ребенка.
Можно ли мочить прививку от краснухи?
 Водные процедуры после прививки от краснухи не запрещены. А вот мыть ребенка сразу после укола или воздержаться несколько дней – в этом вопросе главным аспектом становится соблюдение ряда условий и внимание к здоровью ребенка со стороны родителей.
Водные процедуры после прививки от краснухи не запрещены. А вот мыть ребенка сразу после укола или воздержаться несколько дней – в этом вопросе главным аспектом становится соблюдение ряда условий и внимание к здоровью ребенка со стороны родителей.
Если мама соблюдала рекомендации доктора, отказываться от приятных процедур, к которым привыкают дети, не стоит. Вечернее купание способно успокоить расстроенного прививкой малыша.
Нельзя тереть место укола, делать воду слишком горячей и находиться в ней долгое время.
Почему нельзя купать ребенка после вакцинации?
Почему же многие врачи и родители не советуют купать ребенка после прививки от краснухи?
Запрет связан со следующими факторами:
- обычная вода может спровоцировать попадание в ранку инфекции. Многие малыши ее расчесывают, что становится благоприятной средой для проникновения патогенных микроорганизмов;
- купание способно перевозбудить ребенка. Перегревание организма малыша, перенесшего своеобразный стресс во время вакцинации, может сделать его более беспокойным, а это – дополнительная нагрузка на нервную систему;
- купание в прохладном бассейне и физиопроцедуры, связанные с водой, после вакцинации могут значительно ослабить здоровье маленького пациента.
Запрет на купание распространяется на посещение бани, сауны, так как повышенное тепловое воздействие негативно повлияет на заживление ранки в месте укола. В подобных заведениях ребенок может заразиться вирусами от больных людей, что также существенно снизит иммунную защиту организма и вызовет осложнения после прививки.
Через какое время можно мыться после прививки от краснухи?
 Когда речь идет о принятии душа, осуществить водные процедуры можно в тот же вечер после прививки. Продолжительность – несколько минут.
Когда речь идет о принятии душа, осуществить водные процедуры можно в тот же вечер после прививки. Продолжительность – несколько минут.
От купания в ванне стоит воздержаться в течение пары дней. Главное – ориентироваться на состояние малыша. В ванну можно добавлять отвар ромашки и череды, валерианы.
В жару без соблюдения гигиенических процедур обойтись сложно, поэтому при появлении покраснения в области укола или подъеме температуры вместо душа можно ограничиться обтиранием мягким влажным полотенцем.
Другие противопоказания и ограничения в поствакцинальный период
Для того чтобы вакцинация не вызвала побочных явлений, нужно соблюдать дополнительные меры предосторожности:
- нельзя сразу уходить из поликлиники, важно понаблюдать за общим состоянием ребенка и при возникновении симптомов недомогания обратиться к врачу;
- следует соблюдать режим питания и ограничить малыша в потреблении сладостей, соленой, жирной пищи;
- при подъеме температуры гулять с ребенком нельзя.
Не стоит посещать многолюдные места. Желательно пару дней не водить малыша в садик.
При необходимости применения антигистаминных средств выбор лучше остановить на Зиртеке, избегая употребления Супрастина и Тавегила. Из жаропонижающих средств не стоит давать маленькому пациенту Аспирин.
Все продукты, способные вызвать аллергию, следует исключить из меню ребенка. К таковым относятся мед, шоколад, орехи и те, на которые в привычной жизни реагирует его организм.
Видео по теме
О прививках от краснухи детям в видео:
Все педиатры и многие мамы сходятся во мнении, что от купания после прививки ребенка от кори следует воздержаться несколько дней. При нормальном самочувствии маленького пациента через пару дней после укола можно приступить к любимым водным процедурам.
Живая вакцина, вводимая в неокрепший организм малыша, способна на некоторое время ослабить его иммунитет. Общее состояние может напоминать симптомы вирусного заболевания и проявляться в виде температуры, недомогания и местного покраснения ранки.
В зону укола во время купания могут проникнуть болезнетворные микроорганизмы. При нормальном самочувствии малыша после прививки от краснухи можно купаться, но не следует тереть зону введения вакцины и допускать переохлаждения ребенка.
Источник
Ответ педиатра Сергей Бутрия на душераздирающий пост мамы, чей ребенок получил осложнение после прививки от кори, краснухи и паротита.
В социальной сети Facebook активно распространяется пост мамы, поделившейся во всех подробностях своей печальной историей: у ее дочери в ответ на вакцину Приорикс развился синдром Гийена-Барре.
Педиатр Сергей Бутрий не смог пройти мимо, попробовал досконально разобраться в ситуации и отреагировал на нее длинным постом. «Летидор» считает мнение врача крайне важным и публикует весь текст целиком.
У меня часто возникает дилемма: комментировать или не комментировать громкие случаи негативных реакций на вакцины.
С одной стороны, такие мои комментарии продолжают распространять эту информацию по интернету, и если промолчать – многие люди просто не узнают о случившемся и не будут бояться (и это во многом – плюс). Как тактично ни подбирай слова, как тщательно ни аргументируй сказанное – срабатывает известный врачам феномен «стоп-слОва»; например, нельзя при первом разговоре с онкобольным использовать слово «рак» (пациент шокируется возникающими ассоциациями и страхами и на время становится совершенно недоступен к конструктивному диалогу), точно также нельзя при впечатлительных родителях произносить фразу «осложнение от прививки» – все, что скажешь после этого, не будет воспринято адекватно, будет выглядеть жалкими оправданиями.
С другой стороны, молчание в таких случаях – это, скажем прямо, подленько. Я же пишу о резонансном случае смерти ребенка от столбняка, пишу о коклюше у непривитых, пишу об эпидемии кори – то есть о негативных последствиях отсутствия прививок, а когда случаются негативные последствия от самих прививок – вдруг молчу, и это нечестно. Кроме того, многие мои пациенты уже сами прочли нашумевший пост в фейсбуке о девочке, у которой вакцина Приорикс спровоцировала синдром Гийена-Барре, более того, написали мне в личку просьбы высказаться об этом, и молчать после этого – совсем уж некрасиво.
Итак, 10 дней назад некто Марина Воропаева выложила на своей страничке в фб душераздирающий и подробный пост о том как прививка Приорикс (импортная живая вакцина против кори, краснухи и паротита) спровоцировала у ее дочери синдром Гийена-Барре, а также о том, какие ужасы она пережила потом. И маму, и ребенка, разумеется, очень жаль, они заслуживают только сочувствия и поддержки. Но давайте рассмотрим суть заявленной проблемы. Не будем сейчас касаться дефектов диагностики, дефектов этики и общения и прочих неприятных вещей, описанных в ее посте; если все это правда (а мы не можем быть в этом полностью уверены – мы не слышали версии «обвиняемой» стороны, то есть лечащих врачей) то да, это ужасно непрофессионально, но прививка тут уже ни при чем, это совсем другой пласт проблем.
Сосредоточимся пока только на главном факте: прививка вызвала синдром Гийена-Барре (далее – СГБ), как на это реагировать?
Этот вопрос явно волнует очень многих – публикации всего 10 дней, а у нее уже более 2500 репостов только по фейсбуку; в комментариях к посту злорадствует и беснуется шабаш антипрививочников, и можно быть уверенным, что для тысяч людей этот трагический случай станет поводом отказаться от вакцинации своих детей Приориксом из-за страха перед осложнениями или даже вообще подтолкнет к полному отказу от прививок.
Лично меня эта публикация очень огорчила и повергла в длительную дисфорию. Учитывая, что я ввожу Приорикс по несколько доз в неделю, я представил себя на месте врача, который ввел ту злополучную дозу Приорикса: какому прессингу он сейчас подвергается (проверки, обвинения родителей, возможно, прокуратура и суды), и как, должно быть, переживает о случившемся (я не знаю врача, который бы не переживал, не казнился и не винил бы себя во всем после такого).
Когда я немного переварил прочитанное, я сформулировал для себя вопросы, на которые хочу ответить, и начал читать-читать-читать, чтобы прежде всего самому во всем досконально разобраться, чтобы привести в порядок собственные мысли. Вопросы эти были такими:
- Виноват ли Приорикс в развитии синдрома Гийена-Барре в обсуждаемом случае?
- Виноват ли врач, который ввел ребенку Приорикс, в том, что развилось такое осложнение?
- Должен ли был врач предупредить мать заранее о возможности, пусть даже минимальнейшей, развития СГБ?
- Нужно ли было как-то по-особому обследовать ребенка, принимать какие-то профилактические препараты перед вакцинацией, чтобы предотвратить случившуюся беду?
- Нужно ли теперь родителям бояться вакцинации Приориксом и отказываться от нее?
Я много всего прочел по этой проблеме, вник в матчасть и теперь постараюсь сформулировать свои мысли на этот счет.
Давайте начнем с отвлеченного сравнения.
Самолеты иногда падают, люди в них гибнут. Однако это не повод отказываться от авиаперелетов.
Более того, риск погибнуть в авиакатастрофе чрезвычайно мал, гораздо ниже, скажем, риска погибнуть в автокатастрофе, хотя последний заботит людей куда меньше. См, например, тут. Родственников людей, погибших при крушении самолета, очень жаль, и вполне можно понять их, если они больше никогда не смогут заставить себя сесть в самолет. У таких людей часто развивается иррациональный страх перед полетами, хотя статистически их личный риск погибнуть при крушении нисколько не изменился от того, что так погиб их родственник. Таким образом их личный страх понять можно, но будет весьма странно, если они начнут сбиваться в ВК-группы типа «Я против авиаперелетов», комментить под каждой новостью о крушении «самолеты – это оружие массового поражения», истерить на тему «самолеты придумали масоны, чтобы сокращать численность населения России» и т. д., и т. д., но именно это делают антипрививочники после каждого случая осложнения от прививки, реального или выдуманного.
Далеко не всегда что-то плохое, случившееся после прививки, случается из-за прививки.
Мы все помним поговорку «после того – еще не значит вследствие того». Родителям проще пережить горе, если они видят виновного и ненавидят его (конкретного врача и конкретную вакцину, например), но при этом ненависть родителей часто несправедлива. Вот вам пример совершенно надуманной и высосанной из пальца связи между вакцинацией и смертью ребенка: тут и тут.
Несмотря на кажущуюся очевидность причинно-следственной связи ее тут нет. Вакцинация никоим образом не повышает риск заболевания бактериальным менингитом. Случай очень трагичный, и я искренне сочувствую родителям погибшего ребенка, но прививка тут ни при чем – ребенок заразился менингококковой инфекцией и погиб от нее, это произошло вне зависимости от того, прививался от накануне или нет. Как бы цинично это ни прозвучало – такова жизнь, дети тоже иногда умирают и не всегда по вине плохих врачей или нерадивых родителей – иногда никто не виноват, зло иногда происходит само по себе.
Но в случае с Приориксом и СГБ у дочери Марины Воропаевой отрицать причинно-следственную связь нельзя, тут именно прививка стала причиной СГБ. И это невероятно обидно и больно осознавать.
Что мы знаем о синдроме Гийена-Барре? Всемирная организация здравоохранения дает такую информацию. Это чрезвычайно редкая болезнь, ее частота около 1,2-3 случая на 100 000 населения: пруфлинк. Причины болезни до конца не изучены, известно лишь что триггерами (пусковыми факторами) чаще всего служат инфекционные болезни, хирургические операции, некоторые лекарственные средства и очень редко вакцины: пруфлинк. Связь с вакцинами сомнительна, и частоту СГБ как осложнения от вакцинации методологически крайне сложно подсчитать. Для вакцины от гриппа (к ней имеются наиболее обоснованные научные претензии в провоцировании СГБ), например, она составляет примерно 1,7 случаев на миллион привитых: пруфлинк.
Для вакцины против кори, краснухи и паротита связь СГБ с вакцинацией настолько мала, что ее пока не удалось уловить в исследованиях даже при выборке в 70 миллионов (!!!) вакцинированных детей: пруфлинк.
И пока официально считается что связь между вакциной против кори и СГБ подозревается, но не доказана.
Пруфлинки: раз, два, три, четыре.
Итак, учитывая изложенное выше и информацию по приведенным ссылкам, возвращаемся к вопросам:
- Виноват ли Приорикс в развитии СГБ в обсуждаемом случае? – Да, скорее всего. Хотя надежных научных доказательств этому пока нет.
- Виноват ли врач, который ввел Приорикс, в том, что развилось такое осложнение? – Нет, он не мог этого предугадать или предотвратить. С тем же успехом и даже гораздо более вероятно СГБ мог развиться у этого ребенка от других причин: например, от инфекционного заболевания. Разумеется, это мало утешит теперь родителей пострадавшего ребенка, но будем объективны: вины врача тут нет, это трагическое стечение обстоятельств и не более того.
- Должен ли был врач предупредить мать заранее о возможности, пусть даже минимальнейшей, развития СГБ? – Не уверен. Если бы мать прямо потребовала от врача подробно рассказать о всех возможных негативных последствиях, тогда да, а без прямого запроса вряд ли. Потому что мать вряд ли смогла бы объективно оценить соотношение польза/риск от Приорикса, сравнить риск СГБ с риском заражения корью, осложнений от кори и (внимание!) развития того же СГБ от дикой кори (лично у меня закипает мозг, когда я пытаюсь анализировать эти риски). Потому что у любой вакцины есть длинный перечень более или менее вероятных нежелательных явлений, озвучивание его ни к чему не приведет, только растревожит и без того боязливых родителей и увеличит процент необоснованных отказов от вакцинации.
- Нужно ли было как-то по-особому обследовать ребенка, принимать какие-то профилактические препараты, чтобы предотвратить случившуюся беду? – Нет, потому что таких обследований и таких препаратов пока науке неизвестно.
- Нужно ли теперь родителям бояться вакцинации Приориксом и отказываться от нее? – Разумеется, нет. Этот препарат был и остается весьма надежным и безопасным средством защиты от кори, краснухи и паротита; риски его применения минимальны и вполне окупаются приносимой им пользой.
Тем, кто на пункте 5 исполнился праведного возмущения и гнева, предлагаю отказаться от перевозки своих детей в автомобиле по причине риска ДТП, отказаться от купания в ванной по причине риска утопления, отказаться от введения ребенку непюрированной пищи по причине риска смертельной аспирации и т. д., и т.д.
Наша жизнь – сплошная череда рисков, абсолютной безопасности достичь невозможно, поэтому все что мы можем сделать – свести риски к минимуму разумной профилактикой и смириться с тем, что неведомое зло может случиться именно с нами в любой момент и по любой причине – в том числе и по причине вакцинации.
P.S. СГБ указан в инструкции к Приориксу не в разделе «Нежелательные реакции», а в разделе «Данные пострегистрационного наблюдения» и указано, что связь не причинная, а временнАя. Инструкция не содержит сведений о частоте возникновения нежелательных явлений, перечисленных в графе «Данные пострегистрационного наблюдения». Не запутайтесь с этим, пожалуйста, если будете сами вникать и разбираться.
P.P.S. Знаю, что любой мой пост о прививках вызывает бурные обсуждения в группах антипрививочников, где меня щедро поливают грязью и обвиняют в получении денег от фармкомпаний. Поэтому официально заявляю, что мой маленький блог, по крайней мере на данном этапе, не приносит мне никакого непосредственного дохода, это исключительно мое хобби.
Людям, отказывающимся от прививок по идейным соображениям, хочу дать один маленький совет: на кону здоровье ваших детей – осторожно, НЕ ОШИБИТЕСЬ С ВЫБОРОМ!
Источник
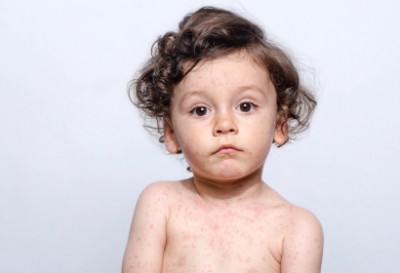
Одной из инфекционных болезней, возникающих преимущественно у детей, является краснуха. Обычно заболевание протекает в легкой форме, сопровождаясь появлением мелкой сыпи по телу, небольшим повышением температуры, увеличением лимфоузлов. Заражение может произойти в любом возрасте, но чаще инфекция диагностируется в возрасте 2-9 лет.
Болезнь встречается нечасто, в отличие от других детских инфекций — скарлатина, ветрянка. Все благодаря вакцинации.
Рассмотрим, причины появления, признаки, диагностику и особенности лечения краснухи у ребенка.
Краснуха — вирусное заболевание, возбудителем которого является Rubella virus. Она способна поражать исключительно человека. Инфекция не считается высокозаразной, поскольку вирус уязвим к внешней среде. Заболеванию свойственны сезонные колебания. Особенно активна краснуха зимой.
Передается вирус воздушно-капельным путем (кашель, чихание, разговор) от больного ребенка к здоровому. Особенно этому способствует пребывание в местах массового скопления детей (развивающие центры, садики).
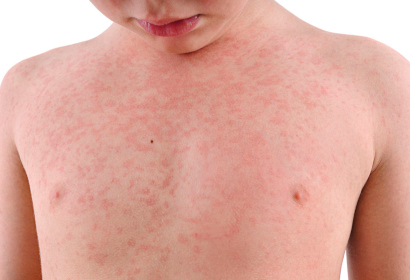 Также краснуха может передаться младенцу внутриутробно от матери, которая заразилась вирусом на поздних сроках беременности. В этом случае, инфекция опасна развитием осложнений: катаракты, пороков сердца, глухоты.
Также краснуха может передаться младенцу внутриутробно от матери, которая заразилась вирусом на поздних сроках беременности. В этом случае, инфекция опасна развитием осложнений: катаракты, пороков сердца, глухоты.
Продолжительность инкубационного периода составляет 24 дня. В этот период инфицированный ребенок опасен для окружающих.
Симптомы краснухи
В начале заболевания признаки краснухи не явно выражены. Отмечается недомогание, повышение температуры тела до 38 градусов. За двое суток до появления высыпаний увеличиваются периферические лимфоузлы, которые в таком состоянии находятся 1-3 недели. Их увеличение происходит в районе шеи и затылка. Болезненные ощущения отсутствуют. У ребенка наблюдаются слабость, сонливость, боль в горле, кашель, периодически беспокоят головные боли.
Иногда могут отмечаться тошнота, рвота и незначительное покраснение глаз, сопровождающееся слезотечением.
Сыпь при краснухе мелкая (до 4 мм), ярко-розового оттенка, овальной или округлой формы. Сначала она появляется на шее, лице, за ушами, затем быстро распространяются по телу. Этот процесс происходит очень быстро, поэтому родителям может показаться, что сыпь возникла сразу на всем теле. Большая концентрация ее наблюдается на ягодицах, спине, разгибательных поверхностях рук и ног. У некоторых детей сыпь появляется и в ротовой полости. Зуд обычно отсутствует.
Длительность высыпаний составляет 3-4 дня, затем элементы бледнеют и бесследно исчезают.
Диагностика
Помимо внешних проявлений, краснуха диагностируется по анализу крови, который берется из вены на 3 и 7 день болезни. Увеличение антител в 4 раза свидетельствует о наличии в организме Rubella virus.
Как отличить от кори, скарлатины
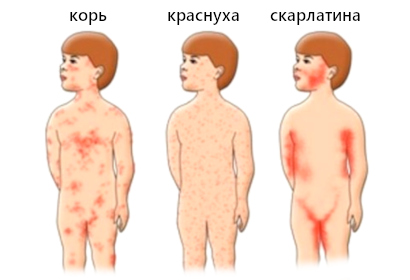 Многие детские инфекции протекают со схожими симптомами, имея лишь небольшие отличия. Часто краснуху путают с корью или скарлатиной.
Многие детские инфекции протекают со схожими симптомами, имея лишь небольшие отличия. Часто краснуху путают с корью или скарлатиной.
Корь имеет боле выраженные клинические проявления и интоксикацию, в отличие от краснухи. Специфический признак — наличие пятен Бельского-Филатова-Коплика на слизистой рта (белый налет, похожий на манную крупу).
При скарлатине высыпания мелкие, располагающиеся обычно на груди, по бокам живота, сгибательной поверхности рук, ног. Наблюдается побледнение носогубного треугольника.
Особенности протекания у грудничков
Краснуха у малышей до года встречается очень редко, так как большинство из них имеют антитела к вирусу. Они передаются им от матерей во время беременности, которые переболели инфекцией либо прошли вакцинацию от нее до зачатия.
Риск заболеть инфекцией ребенку внутриутробно или до года, чья мать не имеет антител к вирусу, очень высок.
Краснуха у грудничков чревата развитием осложнений (энцефалита, менингита). Может протекать с судорожным, ДВС-синдромом. Период высыпаний скоротечен — могут наблюдаться на теле 2 часа, затем бесследно исчезают.
Можно ли купать ребенка
Купание больному необходимо в целях гигиены. Во время него с тела смываются грязь, пыль, частички отмершей кожи, которые являются благоприятной основой для развития и размножения патогенных бактерий. Если инфекция сопровождается зудом, то принятие ванны способствует его снижению.
Купать ребенка разрешено, если нет повышенной температуры. Вода должна быть не горячей. Также нельзя тереть тело мочалкой и использовать мыло.
Можно ли гулять
Поскольку ребенок в период высыпаний и несколько дней после него остается заразным, то выходить на улицу нельзя. Разрешается гулять в это время во дворе частного дома, и при нормальных показателях температуры.
Осложнения краснухи
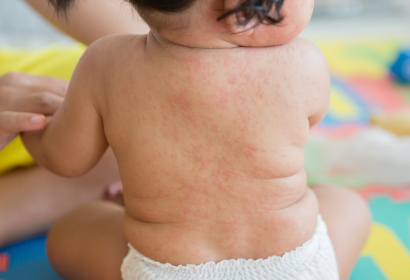 Обычно с осложнениями сталкиваются дети с сильно ослабленным иммунитетом. Такая ситуация приводит к присоединению вторичной инфекции. У ребенка может развиться:
Обычно с осложнениями сталкиваются дети с сильно ослабленным иммунитетом. Такая ситуация приводит к присоединению вторичной инфекции. У ребенка может развиться:
- отит (воспалительный процесс в различных отделах уха);
- пневмония (воспаление легких);
- ангина (поражение небных миндалин);
- артрит (воспалительное заболевание суставов);
- тромбоцитопеническая пурпура (снижения количества тромбоцитов в крови, характеризующееся появлением множественных кровоизлияний на коже и слизистых оболочек).
Особенности лечения
При краснухе проводят только симптоматическую терапию, так как препаратов от нее нет. В случае повышения температуры более 38,5 градусов, ребенку дается жаропонижающее средство (Парацетомал, Ибупрофен или Нурофен). Если высыпаний очень много и они сопровождаются зудом, то назначается антигистаминное средство (Зодак, Фенистил, Кларитин или Супрастин). Красноту горла помогут устранить спрей (например, Мирамистин), а улучшить дыхание — капли. При насморке эффективен спрей Аква Марис. При развитии осложнений показаны антибактериальные препараты.
Больного краснухой ребенка необходимо изолировать от других детей. Терапия осуществляется в домашних условиях. Если возникли осложнения, то требуется госпитализация.
Больному требуется обеспечить постельный режим. В комнате должен быть прохладный воздух в пределах 18-20 градусов. Обеспечить требуемые показатели можно увлажнив воздух. Постоянно требуется делать влажную уборку в помещении. Нужно позаботиться о снижении нагрузки на зрительные рецепторы. Нужно ограничить игры на компьютере, планшете, просмотр телевизора.
В период заболевания для скорейшего выздоровления ребенок должен пить больше жидкости (морсы, чай с лимоном, сок из апельсинов, яблок). В меню следует включить кисломолочные продукты, фрукты и овощи. Питание должно быть частым, но порции небольшими. Не стоит заставлять ребенка кушать через силу.
После выздоровления в организме вырабатывается иммунитет к вирусу краснухи. Однако повторное заражение не исключено. Это зависит от особенностей организма, иммунитета, рациона питания.
Профилактика
В качестве профилактики используют вакцину, содержащую в составе живой ослабленный вирус. Первую прививку от краснухи проводят ребенку в 11-14 месяцев. Обычно ее ставят вместе с препаратами от эпидемиологического паротита и кори. Второй укол делают через месяц после первого.
 Ревакцинация краснухи происходит до достижения ребенка половой зрелости (в 6-7 лет). Затем вакцина ставится в 13-18 лет. В последующем ее проводят каждые 10-15 лет.
Ревакцинация краснухи происходит до достижения ребенка половой зрелости (в 6-7 лет). Затем вакцина ставится в 13-18 лет. В последующем ее проводят каждые 10-15 лет.
Можно ли заболеть после прививки
Вакцина способствует выработке иммунитета, благодаря этому обеспечивается защита от заражения на продолжительный период. Однако повторное заражение не исключается, поскольку прививка включает ослабленный штамм патогена. Он характеризуется незначительной активацией иммунной системы.
Также повторное инфицирование краснухой возможно на фоне сниженного иммунитета, развившегося вследствие перенесенного тяжелого заболевания. Но симптоматика болезни в этом случае будут менее выраженными.
Исход после перенесенной краснухи, как правило, благоприятный.
Просмотров: 3304.
Источник
