Можно ли делать колоноскопию при обострении колита
Колоноскопию называют золотым стандартом диагностики опухолей толстого кишечника. Но пациенты боятся этой процедуры, и их страх обоснован. Дискомфортно обоим – и врачу, и больному. Мы расскажем о том, что представляет из себя эндоскопическое обследование кишечника и как пройти его безболезненно.
Что такое колоноскопия
Колоноскопия – это, пожалуй, самый информативный метод обследования толстого кишечника. Диагностику проводят с помощью специального прибора – эндоскопа, который позволяет осмотреть кишку человека изнутри. Во время процедуры врач-эндоскопист также может произвести забор участка ткани кишечника для анализов, удалить доброкачественные новообразования и инородные тела, остановить кровотечение, сделать фото и видеозапись исследования.
Колоноскопия по сути показана всем людям с серьёзными жалобами на работу кишечника – к примеру, с хроническим запором или следами крови в кале. Врачи-гастроэнтерологи назначают колоноскопию пациентам любого возраста при подозрении на:
- полипы и опухоли;
- воспалительный процесс в толстой кишке;
- болезнь Крона и язвенный колит;
- инородные тела в кишечнике.
Правда, некоторые патологические изменения всё-таки остаются невидимы для эндоскопа. К примеру, повышенная проницаемость кишечника. Чтобы её обнаружить, нужно сдать специальные анализы.
Есть категории граждан, для которых процедура обязательна даже в отсутствие неприятных симптомов. Один раз в год колоноскопию советуют проходить людям в возрасте старше 50 лет. Рекомендация связана с риском развития рака дистальных отделов кишечника, который значительно повышается как раз после 50-ти. Заболевание может длительное время протекать бессимптомно, поэтому для того, чтобы обнаружить его на начальном этапе, нужно «держать руку на пульсе».
Другая категория пациентов, которым следует регулярно делать колоноскопию, не ориентируясь на собственные жалобы, – это люди с наследственной предрасположенностью к заболеваниям кишечника. Если в вашей семье есть человек, перенесший рак кишечника, то вы находитесь в группе риска и в течение всей жизни должны следить за состоянием этого органа.
Защита кишечника (Энтеропротекторы)
Дефекты слизистой оболочки желудка и кишечника (микроповреждения, эрозии, язвы) могут появляться под воздействием агрессивных факторов экзогенного… читать целиком »
Противопоказания для колоноскопии
Несмотря на то, что колоноскопия – малотравматичная процедура, у неё есть ряд противопоказаний. Эндоскопическое обследование кишечника не рекомендовано пациентам:
- с острыми респираторными инфекциями, пневмонией;
- с кишечной инфекцией в острой фазе;
- с перитонитом;
- с острым дивертикулитом;
- при обострении болезни Крона, язвенного колита;
- при сердечной недостаточности;
- при нарушении свертываемости крови;
- если с момента инфаркта миокарда или инсульта прошло менее полугода;
- при выраженном плохом самочувствии.
Существует также несколько относительных ограничений для проведения колоноскопии;
- массивное кровотечение;
- анальные трещины;
- острый геморрой и парапроктит;
- беременность;
- крупная грыжа;
- реабилитация после хирургической операции на брюшной полости.
У людей с болезнями сердца и сахарным диабетом нет строгого запрета на колоноскопию. Но врач должен оценить, насколько серьёзны риски от процедуры, прежде чем дать направление на обследование.

Неспецифический язвенный колит кишечника
https://vseojkt.ru/bolezni/nespeczificheskij-yazvennyij-kolit-nyak читать целиком »
Подготовка к колоноскопии
От того, насколько хорошо пациент подготовится к колоноскопии, зависят результаты процедуры. Основная задача больного – качественно очистить кишечник от каловых масс, чтобы врач смог оценить состояние стенок органа. Кишечное содержимое мешает увидеть эрозии, язвы, полипы и новообразования.
Этапы подготовки в колоноскопии:
- за три дня до обследования пациент должен перейти на диету: исключить овощи, орехи, мясо, фрукты, выпечку, крупы. За сутки до процедуры нужно прекратить приём пищи, разрешается пить воду и чай;
- накануне процедуры больной должен вывести из кишечника каловые массы при помощи слабительных (лавакол, фортранс и др.);
- пациенту необходимо на время отказаться от лекарственных препаратов, предварительно проконсультировавшись с врачом. Особенно это касается активированного угля, препаратов железа и средств, разжижающих кровь.
«Дырявый кишечник»: как он ежедневно мешает вам жить
Слизистая оболочка желудочно-кишечного тракта, она же кишечный барьер, состоит из небольших эпителиальных клеток, которые лежат бок-о-бок и образуют… читать целиком »
Как пройти колоноскопию безболезненно
Главный вопрос всех пациентов, которым предстоит пройти колоноскопию: как избежать неприятных ощущений. Процедура действительно дискомфортная, причём как для врача, так и для пациента. Доктору нужно ввести в анальное отверстие больного зонд и продвинуть его вглубь на два метра. Если пациент в сознании и начинает двигаться или сопротивляться, это сказывается на качестве диагностики. Поэтому лучший вариант – делать колоноскопию в состоянии медикаментозного сна.
Мы уже рассказывали, как седация облегчает гастроскопию. Её применяют и при обследовании толстого кишечника, и это настоящее спасение для тех, кому нужно делать процедуру регулярно. Пациенту внутривенно вводят седативный препарат, и он засыпает. 30 минут такого медикаментозного сна достаточно, чтобы врач успел осмотреть кишечник, при необходимости взять биопсию или удалить полипы. Больной просыпается примерно через 5 минут после окончания процедуры и чувствует себя так, будто ничего и не было.
Основное отличие седации от наркоза – пациент остаётся в сознании. Поэтому выход из седации гораздо проще, да и риск негативных последствий практически сведён к нулю.
Источник
Основное о колоноскопии
Колоноскопия представляет собой метод визуального видеообследования толстого кишечника при помощи вводимого в просвет кишки аппарата – колоноскопа. Некоторые специалисты абсолютно обосновано относят процедуру к малоинвазивным эндоскопическим хирургическим операциям.
При проведении колоноскопии не только полностью осматривается толстая кишка, но и производится удаление полипов с последующим проведением гистологического осмотра. Медицинский метод дает возможность выявить причины заболеваний кишечника и возникновение новообразований на ранних стадиях, когда можно рассчитывать на удачное и быстрое излечение.
Суть процедуры
Процедура проводится при полностью опорожненном кишечнике. Для этого пациентам назначают лёгкую диету и очистку ЖКТ с помощью препарата Фортранс. В анус вводят гибкий контакт, с помощью которого осматривают стенки толстой кишки, выявляя полипы, эрозии и трещины.
Высокая детализация процедурной видеокамеры дает возможность качественно диагностировать различные нарушения и точно определить характер клинического процесса, имеющего место в прямой кишке, с помощью забора образца ткани. Во время процедуры могут быть удалены полипы с диаметром до 0,5 см, которые также поддаются дополнительному обследованию после эндоскопического вмешательства.

Данная медицинская процедура достаточно болезненна и неприятна. Клиентам клиник предлагают проведение её под общим наркозом, с «седацией». По клиническим правилам это допустимо, так как речь идет о внутриполостном эндоскопическом осмотре или операционном вмешательстве. Процедура проводится в стационаре с соответствующей подготовкой пациента. После исследования рекомендуется отдых и восстановление, а также обязательное щадящее питание, позволяющее прийти в себя после эндоскопии без последствий для организма.
Так как речь идет о достаточно травматичной хирургической операции, её назначают, только обследовав общее состояние пациента. В отличие от других операций колоноскопия может спровоцировать ряд негативных последствий, с чем связаны некоторые ограничения при назначении процедуры. При этом подчеркивается полная безвредность и клиническая эффективность данного типа обследования, рекомендованного в качестве профилактического осмотра практически каждому человеку, преодолевшему определенный возраст.
Показания
Профилактический осмотр толстой кишки является рекомендацией, но не обязателен при клинических обследованиях. При этом колоноскопию назначают каждому больному старше 50 лет, находящемуся в стационаре. Эта рекомендованная проктологическая процедура направлена на раннее выявление онкологических заболеваний. Даже при оплате операции с помощью страховки стоимость услуги довольно высока из-за использования дорогостоящих препаратов, позволяющих полноценно подготовиться к эндоскопическому вмешательству.

При этом есть целый ряд показаний, при которых проведение колоноскопии является остро необходимым и обязательным:
- при хроническом нарушении проходимости кишечника для выявления причин;
- при подозрении онкологического заболевания и необходимости клинического диагностирования;
- подозрение на наличие полипов, эрозий и воспалительных процессов стенки кишечника;
- подозрение диверкулита;
- подозрение на наличие крупного паразита в области толстой кишки, не удаляемого терапевтическим путем;
- наличие клинических признаков болезни Крона;
- наличие геморрагических повреждений стенок, вызванных геморрагической кишечной палочкой, заболевание может быть заподозрено при наличии крови в кале;
- причиной могут быть хронические спаечные процессы, затрудняющие отхождение каловых масс (в данном случае для полного хирургического устранения патологии может потребоваться дополнительная эндоскопическая операция для удаления спаек вне полости кишечника).
Особенности проведения колоноскопии
Внутриполостные эндоскопические обследования всегда связаны с природным дискомфортом пациента. Неприятные ощущения при проведении колоноскопии усиливаются из-за анатомических особенностей. Процедура согласно общим медицинским требованиям проводится без наркоза. Рекомендованы аппликации местных анестетиков с целью облегчения болезненных ощущений у больного.
Детям до 12 лет и пациентам со сложными патологиями кишечника, при осмотре очагов которых возможны сильные боли, назначается анестезия. Общий наркоз рекомендуется пожилым людям, часто испытывающим страх перед процедурой, особенно при повторном проведении без наркоза и соответствующей седации.
Методика проведения предполагает тщательную подготовку с помощью облегченной диеты, а также проведение ряда анализов, позволяющих выяснить реальное состояние пациента и при необходимости отменить операцию.

Последовательность процедуры:
- пациенту необходимо снять юбку, брюки и нижнее белье, занять позу на боку, притянув к себе колени. Нужно максимально расслабиться, чтобы уменьшить болевые ощущения;
- операция проводится при введении колоноскопа в анус и продвижения электрода по кишке. Болезненные ощущения снижаются, так как подается струя воздуха, расширяющая кишечный просвет;
- для более детального осмотра участков кишечника может потребоваться перевернуться на спину или на другой бок;
- удаление полипов и забор ткани на биопсию длится не более 1-2 минут.
При проведении процедуры основной дискомфорт вызывают ложные позывы к дефекации за счет введения газа в полость толстой кишки. После окончания обследования газ откачивают. Болезненность для здоровых людей незначительная.
Когда колоноскопия категорически запрещена
К абсолютным противопоказаниям относят целый ряд клинических состояний и заболеваний:
- беременность, колоноскопия может спровоцировать повышение тонуса матки и выкидыш;
- при легочной и сердечной недостаточности колоноскопию не назначают, чтобы не спровоцировать сердечный приступ;
- общее тяжелое состояние и постельный режим, когда проведение исследования может ухудшить шансы пациента на выздоровление;
- нарушение свёртываемости крови у пациента и открытые кровотечения в области прямой кишки. При необходимости обследования сначала останавливают кровотечение, затем проводят колоноскопию;
- ишемические колиты;
- язвенные колиты при вовлечении в воспаление обширных областей кишечника.
При назначении обследования кишечника учитывается индивидуальное состояние больного. Так как исследование рекомендуется всем пожилым людям с целью профилактики онкологии, то выясняются возможности и условия его проведения. Практикуется проведение ряда лабораторных обследований.
Относительные противопоказания

К относительным противопоказаниям относят:
- менструацию, неприятные ощущения могут значительно увеличить болевые ощущения при месячных, особенно при наличии спаек;
- психические нарушения, которые могут вызвать нестабильное эмоциональное состояние больного во время операции;
- паразитарные заболевания в острой форме, при подобных патологиях сначала проводится терапевтическое лечение;
- с осторожностью обследование проводят при сахарном диабете, недостаточной свёртываемости крови;
- острой форме диверкулита;
- недостаточная подготовка к процедуре и заполнение кишечника калом;
- при тяжелых хронических заболеваниях с осторожностью;
- при наличии кардиостимулятора и искусственного клапана сердца;
- при тяжелых заболеваниях печени, которые могут спровоцировать инфаркт миокарда.
Исключение составляет подозрение врача на наличие у пациента онкологии кишечника. В этом случае проводится максимальная подготовка к процедуре, и выясняются возможности проведения. Чаще всего рекомендуется общий наркоз с контролем состояния больного анестезиологом.
Беременность и колоноскопия
При беременности колоноскопия запрещена, так как провоцирует повышение тонуса матки. Это влияние более выражено и опасно при наличии у больной спаек. Процедура может быть назначена при подозрении на онкологию и контроле рисков угрозы жизни ребенка. Если есть возможность, обследование откладывается на послеродовый период.
Колоноскопия и возраст
Колоноскопия относится к методам обследования возрастного характера. Проведение профилактического колоноскопического осмотра в возрасте 40-45 лет позволяет снизить до минимума риски возникновения онкологических заболеваний, которые развиваются на основе воспалительных процессов и полипов в толстом кишечнике.
Возможные последствия и осложнения
Последствия после колоноскопии могут быть связаны с неквалифицированными действиями врача, не оценившего все риски проведения процедуры. Нужно со всей ответственностью осознавать, что обследование кишечника с помощью колоноскопа может спровоцировать:
- обширный инфаркт у больных с сердечной и лёгочной недостаточностью;
- сильную кровопотерю при нарушении свёртываемости крови;
- резкое ухудшение состояния у тяжелых больных;
- нарушения общего клинического состояния у пожилых пациентов;
- временные нарушения менструального цикла при проведении процедуры во время месячных (преждевременное прекращение или увеличение интенсивности естественного кровотечения);
- обострение сахарного диабета;
- обострение язвенного колита и диверкулита;
- осложнения при оперативном удалении полипов.
Проведение операции будет зависеть от степени подготовки пациента и восстановительного профилактического операции.

Способы минимизации осложнений
Врач-проктолог оценивает условия проведения колоноскопии и назначает профилактическое лечение, включающее диету, восстановительные и поддерживающие препараты, рекомендуемые при оперативном вмешательстве. Дополнительно назначают лекарства, с помощью которых восстанавливается нормальная деятельность ЖКТ. В терапию входят пробиотики, медпрепараты, купирующие кишечную колику и восстанавливающие слизистый слой толстого кишечника.
После проведения процедуры рекомендован 1-2-дневный отдых для здоровых пациентов. Срок восстановления может быть увеличен до 7-14 дней при оперативном удалении новообразований с лёгкими осложнениями. Данное исследование поможет избежать серьезных проблем со здоровьем, прежде всего, рекомендуется удаление всех полипов, которые становятся очагом возникновения онкологии.
Противопоказания при колоноскопии в одной таблице
| Противопоказания | Тип противопоказаний | Причины противопоказания и способы коррекции при наличии |
|---|---|---|
| Беременность | Полные | Провоцирует тонус матки, не проводится |
| Лёгочная и сердечная недостаточность | Полные | Может спровоцировать приступ сердечный приступ и удушья |
| Тяжелое состояние у лежачих больных | Полные | Процедура приравнивается к эндоскопической операции, не проводится |
| Нарушения свёртываемости крови | Полные | Колоноскопия может стать причиной сильного кровотечения. Возможно проведение в режиме осмотра, но стараются не проводить |
| Ишемические колиты | Полные | Провоцирует приступ ишемического колита |
| Язвенные колиты | Полные | Колит может быть спровоцирован во время процедуры |
| Психические нарушения в период обострения | Полные | Процедура не проводится, если есть вероятность неадекватного поведения пациента |
| Менструация | Относительные | Проводятся только по показаниям, с седацией, при условии предварительного обследования больной, без эндоскопического удаления полипов |
| Сахарный диабет | Относительные | Может спровоцировать обострение из-за косвенного влияния процедуры на поджелудочную железу |
| Все типы воспалительного заболевания кишечника и органов ЖКТ | Относительные | Часто наблюдается обострение |
| Пожилой возраст | Относительные | Колоноскопия проводится только при наличии показаний, под общим наркозом |
| Тяжелые заболевания печени | Относительно полные | Процедура может стать причиной инфаркта миокарда |
| При наличии сердечного стимулятора и искусственного клапана сердца | Относительно полные | Не прогнозируемые последствия |
| Хронические инфекционные заболевания в период обострения | Относительно полные | Не прогнозируемые последствия |
Источник
Колоноскопия при неспецифическом язвенном колите. Эндоскопическая картина
Работы, посвященные дифференциальной диагностике «обычного идиопатического колита» и бактериальной дизентерии, восходят к сообщениям, сделанным сэром Сэмьюэлом Уилксом (1824-1911 гг.) в 1859 г. В них автор указал на существенную особенность неспецифического язвенного колита – ограниченность поражения толстой кишкой. Эндоскопическая картина зависит от активности и длительности заболевания, а также от предшествующего лечения и, реже, суперинфекции.
Для эндоскопической картины неспецифического язвенного колита характерны следующие симптомы:
• начало заболевания с поражения прямой кишки;
• длительное течение;
• симметричное поражение;
• гранулярная поверхность слизистой оболочки толстой кишки;
• хрупкость и легкая ранимость слизистой оболочки;
• нарушение сосудистого рисунка;
• поверхностные изъязвления.
Начало заболевания с поражения прямой кишки и ограничение его дистальным отделом кишечника – высокоспецифичный симптом.
Описанные выше изменения могут быть на всем протяжении ободочной кишки. При этом характерны симметричность поражения толстой кишки и равномерность описанных изменений. Во всех отделах пораженной толстой кишки сосудистый рисунок усилен, слизистая оболочка отличается повышенной ранимостью. При далеко зашедших случаях заболевания можно видеть наложения фибрина в виде сети или налета на поверхности отечной слизистой оболочки.
Если при колоноскопии у молодого пациента, жалующегося на хроническую диарею, поверхность слизистой оболочки прямой и сигмовидной кишки гиперемирована и зерниста и сосудистый рисунок ее усилен, а остальная часть ободочной кишки отделена от нее четкой границей и отличается скудостью изменений, то речь идет о неспецифическом язвенном колите. В таких случаях следует начать лечение, не дожидаясь результатов гистологического исследования биопсийного материала.
При выраженной активности заболевания (как при первичном поражении, так и при рецидиве после проведенной терапии) эндоскопическая картина бывает более сложной. Наряду с массивными отложениями фибрина обнаруживают изъязвления, отличающиеся разнообразием. Они могут иметь полигональные очертания или располагаться в сетчатом порядке либо иметь сливной характер. Отдифференцировать такие изменения от инфекционного колита не всегда легко, особенно в случае суперинфекции.
Эндоскопическая картина меняется в зависимости от длительности неспецифического язвенного колита и количества обострений, при этом отмечается значительная вариабельность эндоскопических изменений. Прежде всего, следует упомянуть о характерных для данного заболевания псевдополипах. Они образуются в результате регенерации сохранившихся участков слизистой оболочки и имеют различную форму, однако по ним невозможно судить об активности заболевания.
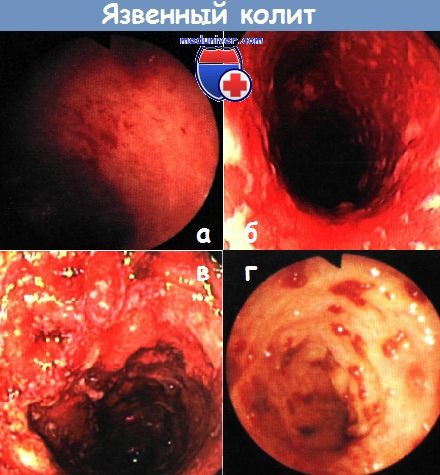
а, б – тяжелый язвенный колит. Контактное кровотечение (стадия II по Барону) (а). Диффузное изъязвление (б). Колоноскопия
в – обширные язвенные изменения, отек, застойные складки со спонтанным и контактным кровотечением (стадия III по Барону). Колоноскопия
г – тяжелый язвенный колит: слизистая оболочка практически полностью утрачена. Колоноскопия.
Даже если псевдополипы образуются на нормальной слизистой оболочке, они легко могут превратиться в гиперпластические полипы. Особенно выраженные изменения при эндоскопии наблюдаются при многократных обострениях на протяжении нескольких лет. Наряду с псевдополипами выявляют все описанные выше изменения от грануляций до эрозий и изъязвлений.
В так называемой хронической стадии неспецифического язвенного колита, когда активность заболевания минимальная, изменения слизистой оболочки слабо выражены. В основном отмечаются незначительные из менения сосудистого рисунка и образование Рубцовых полей, а также, как и в острой стадии, – псевдополипы, которые могут иметь причудливую форму. По-видимому, из-за явного улучшения методов лечения неспецифического язвенного колита описанная картина «ригидной трубки» с выраженной гаустрацией стала встречаться реже.
На основании гистологического исследования не всегда удается выяснить, идет ли речь, например, о хронических воспалительных заболеваниях кишечника или об инфекционном колите. Например, так называемые крипт-абсцессы (интралюминальное скопление гранулоцитов) образуются как при неспецифическом язвенном колите, так и инфекционном колите.
Однако изменение архитектоники крипт и инфильтрация базальных отделов крипт плазматическими клетками являются характерными признаками хронических воспалительных заболеваний кишечника, особенно неспецифического язвенного колита.
После установления диагноза неспецифического язвенного колита показания к повторной колоноскопии ограничены. С одной стороны, это все те случаи, которые могут повлечь за собой внесение изменений в лечение, например, когда имеется подозрение на то, что проктит, диагностированный ранее, распространился на левую половину толстой кишки или на всю толстую кишку (панколит). Обострение само по себе еще не является показанием к выполнению колоноскопии при этом заболевании. С другой стороны, это случаи, когда возникает подозрение на злокачественную трансформацию или имеется высокий риск развития рака толстой кишки.
При панколите после 8-го года заболевания следует ежегодно выполнять колоноскопию, при колите с поражением левой половины толстой кишки показания к ежегодной колоноскопии ставят после 15-летнего течения. Существенное значение для дальнейшего лечения имеет развитие интраэпителиальной неоплазии. Особое значение при этом имеет так называемый диспластическии очаг, или разрастание (DALM – DysplasiaAssociated Lesion or Mass).
Речь идет о полиповидных разрастаниях, в которых выявлена интраэпителиальная неоплазия. Эти изменения следует отличать, с одной стороны, от псевдополипов, с другой – от аденом. Мнения о том, следует ли эти изменения при неспецифическом язвенном колите рассматривать как DALM, расходятся. При подтверждении DALM рекомендуется выполнить проктоколэктомию. Отступление от этой рекомендации и выполнение локального удаления измененной ткани согласно современным подходам рассматривается как нестандартное лечение.
Понятие «хроническая стадия колита» основывается на клинических наблюдениях и еще не устоялось. В конечном счете неспецифический язвенный колит – хроническое заболевание. Опыт показывает, что если при эндоскопическом исследовании явные изменения в толстой кишке отсутствуют, то это еще не значит, что надо отвергнуть диагноз неспецифического язвенного колита и отказаться от необходимого для этого заболевания графика контрольных исследований.
Стандартный подход при контрольной колоноскопии подразумевает выполнение биопсии со взятием 4 кусочков ткани слизистой оболочки толстой кишки с интервалами 10 см. Для прицельного поиска диспластичной ткани следует выполнить хромоэндоскопию, которая, однако, в настоящее время не заменяет стандартной колоноскопии. Если при гистологическом исследовании выявляют высокодифференцированную интраэпителиальную неоплазию, то следует выполнить повторное исследование с привлечением независимого патолога.
Если диагноз интраэпителиальной неоплазии подтвердится, то следует выполнить проктоколэктомию. Эта операция особенно рекомендуется при низкодифференцированной интраэпителиальной неоплазии (HGIN). Если изменения расцениваются как DALM, проктоколэктомия также показана. При аденомах можно ограничиться локальным их удалением.
– Также рекомендуем “Колоноскопия при болезни Крона. Эндоскопическая картина”
Оглавление темы “Эндоскопические картины при колоноскопии”:
- Контрольные исследования полипов толстой кишки. Гистология
- Рак толстой кишки. Причины, варианты опухоли
- Колоноскопия при раке толстой кишки. Эндоскопическая картина
- Эндоскопическое лечение рака толстой кишки. Принципы
- Хронические воспалительные заболевания кишечника. Частота, причины
- Колоноскопия при неспецифическом язвенном колите. Эндоскопическая картина
- Колоноскопия при болезни Крона. Эндоскопическая картина
- Инфекционные колиты. Причины
- Колоноскопия при сальмонеллезе. Эндоскопическая картина
- Колоноскопия при кампилобактерном энтерите, иерсиниозе. Эндоскопическая картина
Источник
