Мезим при язвенном колите
 Ферменты
ФерментыПоднимите руку те, у кого после съеденной пищи, минут через 5-10, происходило вздутие живота! Чур, я первый 🙂
В статье о метеоризме я уже писал про причины вздутия в кишечнике. Однако, сегодня речь пойдет именно о вздутии из-за нехватки пищеварительных ферментов. Есть ли смысл использовать ферментные препараты при язвенном колите и болезни Крона? Чем чревато употребление таких добавок на постоянной основе?
Пищеварение и пищеварительные ферменты
Для начала разберемся, что же такое вообще “пищеварительные ферменты” и для чего они нам нужны. Однако, прежде чем ответить на эти вопросы, мы с вами должны понять саму суть пищеварения.
Пищеварение – это процесс, целью которого является расщепление поступающей в нас пищи на более простые химические составляющие, чтобы в дальнейшем последние могли успешно поступить в кровь. Из этого следует, что функциями пищеварения являются расщепление и всасывание – два столпа, благодаря которым основные питательные элементы (белки, жиры, углеводы, микро- и макроэлементы, а также витамины) проникают в кровь.
Пищеварительные ферменты (энзимы) – это особые соединения, участвующие в пищеварении. Благодаря им и происходит расщепление белков, жиров и углеводов на удобоваримые составляющие.
Ферменты, в зависимости от того, что они расщепляют, делятся на несколько групп:
- Протеазы. Переваривают белки
- Липазы. Переваривают жиры.
- Карбогидразы. Переваривают углеводы.
- Нуклеазы. Переваривают нуклеиновые кислоты.
В каждой части желудочно-кишечного тракта функционируют свои пищеварительные ферменты. Рот, желудок, тонкий кишечник и толстый кишечник – все они обладают своим “набором” ферментов. Основным органом, вырабатывающим эти элементы, является поджелудочная железа. Именно поэтому в случае ее удаления, прооперированным людям назначается практически пожизненный прием того или иного ферментного препарата (Панкреатин, Мезим и т.д.). дабы еда, которую они кушают, смогла в полной мере перевариться и быть правильно усвоенной.
К слову, в толстом кишечнике источником пищеварительных ферментов является его микрофлора. Теперь вы понимаете, почему дисбактериоз способствует усилению симптоматики ВЗК?
Ранее упомянутые BCAA (аминокислоты с разветвленной цепочкой) являются уже расщепленным белком. Следовательно, ЖКТ не нужно их переваривать; после принятия порции “аминок”, они поступят в вашу кровь в течение 7-15 минут.
Как определить нехватку пищеварительных ферментов?
На самом деле, это довольно просто: достаточно сдать соответствующие анализы. Также, есть несколько симптомов, причиной которых в большинстве случаев является как раз-таки нехватка пищеварительных ферментов:
- Длительное “распирание” в желудке сразу после приема пищи.
- Сильная отрыжка после еды.
- «Бурление» и вздутие живота.
- Дискомфорт в брюшной полости.
- Метеоризм.
- Диарея.
- Слизь в стуле.
Вы уже догадались, что некоторые из симптомов нехватки ферментов перекликаются с прямой симптоматикой воспалительных заболеваний кишечника (НЯК и БК)? Метеоризм, диарея, слизь – как правило, все это присутствует во время обострения ВЗК, а также при пищевой аллергии. Да и вздутие в области желудка также может быть вызвано и наличием воспаления в случае с болезнью Крона. Однако, на собственном опыте могу сказать, что таблетка Мезима помогает мне избавиться от “распирания” в желудке после употребления, например, большого объема дыни. Но о препаратах чуть позже.
Нехваткой ферментов страдают большое количество людей, тренирующихся в спортивном зале с целью набора мышечной массы. Кстати, статья “Как нарастить мышечную массу эктоморфу с НЯК?” специально для вас, если вы интересуетесь этой темой. Так вот, чтобы набрать “массу” спортсмену необходимо увеличенное по сравнению с обычным человеком количество калорий, белков, жиров и углеводов. Для этого он должен очень хорошо и обильно кушать. Как результат – нехватка ферментов.
Если вы заметили у себя что-то из вышеперечисленных симптомов, для начала опытным или лабораторным (сдать кровь на IgE, подробнее в записи “Результаты анализов на иммунный статус и пищевую аллергию (ч. 1)“) путями выясните, на какую пищу может быть такая реакция, а также пройдите ФГДС (фиброгастродуоденоскопию) с целью исключения патологии. Ферментные препараты – это не игрушки, и назначать их самому себе на длительное время крайне не рекомендуется.
Для себя я узнал, что у меня вздутие в желудке возникает после того как я съем макаронные изделия и печенье от определенного производителя (видимо, что-то добавляют, не указав в составе), свежий болгарский перец, свежий зеленый лук, продукты с сорбатом калия и, вроде бы, все. Также, вздутие возникало раньше из-за запивания пищи водой (почему этого нельзя делать – в статье “Зачем нужно пить чистую воду при НЯК и БК?“) или из-за нетщательного пережевывания, от чего никак не могу избавиться, т.к. времени “вечно не хватает”.
Какой ферментный препарат выбрать?
В настоящее время существует великое множестве препаратов с пищеварительными ферментами, которые можно разделить на несколько категорий в зависимости от их состава.
| Основные типы ферментов | Действующие ферменты | Примеры препаратов |
| Экстракты слизистой оболочки желудка | Пепсин | Абомин, Ацединпепсин |
| Экстракты поджелудочной железы | Амилаза, липаза, трипсин | Панкреатин, Креон, Мезим-форте |
| Комбинированные ферменты | Амилаза, липаза, трипсин, гемицеллюлоза и др. | Фестал, Энзистал, Дигестал |
| Ферменты тонкого кишечника | Лактаза | Тилактаза |
Как говорят гастроэнтерологи, у больных НЯК и, в особенности, БК зачастую возникает недостаточность лактазы – фермента, необходимого для правильного переваривания молочных продуктов, в которых содержится лактоза. Конечно, это не удивительно, ведь зачастую при болезни Крона поражается тонкий кишечник. И, как мы видим из таблицы выше, именно в тонком кишечнике производится секреция лактазы. Вследствие воспаления, тонкий кишечник утрачивает способность синтезировать этот пищеварительный фермент, что и приводит к расстройствам ЖКТ при употреблении в пищу соответствующих продуктов питания. Помимо ВЗК, причиной лактазной недостаточности могут стать целиакия, различные кишечные инфекции, вышеупомянутая пищевая аллергия, панкреатит, удаление части тонкого кишечника, а также недоношенность ребенка.
Польза и вред ферментных препаратов
Правило физиологии говорит нам о том, что в организме все регулируется по механизму обратной связи. Искусственное повышение концентрации какого-либо эндогенного вещества приведет к снижению его синтеза в самом организме. Но относится ли это к пищеварительным ферментам?
Изучив несколько источников, я пришел к выводу, что ферменты животного происхождения (амилаза, липаза, трипсин, пепсин, лактаза и др.), получаемые нами извне путем употребления соответствующих ферментных препаратов, снижают секрецию их в организме человека. Да, опыты, проводимые в 1998 году над людьми в течение 4-х недель, показали, что после отмены препаратов функции поджелудочной железы постепенно приходили в норму. Однако, что насчет более долгосрочной перспективы?
Если хотите знать мое мнение: препараты с пищеварительными ферментами стоит принимать только в случае невозможности обойтись без них. Мне кажется, даже при малейшем риске того, что при отмене ферментов после длительного их приема поджелудочная железа перестанет функционировать должным образом – игра не стоит свеч. Тем более, в случае наличия у вас такой патологии, как, например, гиполактазия, гораздо проще и полезнее будет просто исключить из своего рациона продукты питания, содержащие лактозу.
Препараты с пищеварительными ферментами, как и подавляющее большинство других пероральных лекарств, имеют побочные эффекты, к которым относятся болезненные ощущения в ротовой полости, раздражение кожи в перианальной области, дискомфорт в животе, гиперурикемия, а также нарушение всасывания фолиевой кислоты и железа. Кстати, дополнительно фолиевую кислоту рекомендуется принимать на курсе Сульфасалазина.
Если же у вас практически после каждого приема пищи наблюдаются вздутие, метеоризм, отрыжка и т.д. – обязательно посетите грамотного гастроэнтеролога и, после соответствующих обследований, вам наверняка будут назначены соответствующая диета и прием ферментных препаратов.
Будьте здоровы!
Источник
Что такое язвенный колит?
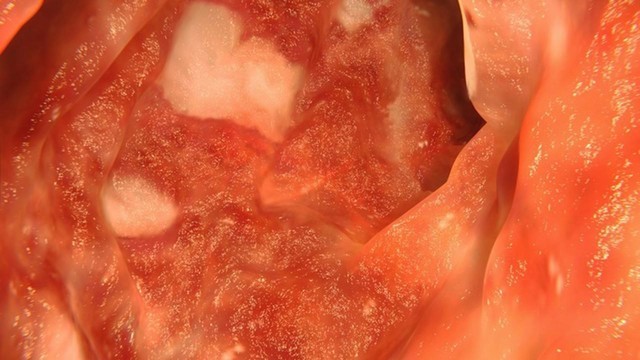
В основе язвенного колита лежит хронический рецидивирующий воспалительный процесс, поражающий слизистую оболочку толстого кишечника. Особенность патологии — образование на слизистой многочисленных глубоких язв на отдельных сегментах или по всей внутренней поверхности толстой кишки (рис. 1). Локализация поражения определяет характер течения болезни.
 Рисунок 1. Язвенный колит. На фотографии видны белые язвы на слизистой кишечника. Источник: selvanegra
Рисунок 1. Язвенный колит. На фотографии видны белые язвы на слизистой кишечника. Источник: selvanegra
Патологический процесс обычно начинается с области прямой кишки, и в 20-30% случаев ограничивается ей. В половине наблюдений воспаление переходит на сигмовидную, нисходящую ободочную и поперечную ободочную кишку, а в остальных — охватывает весь толстый кишечник.
Из чего состоит толстый кишечник человека
Толстый кишечник имеет длину около двух метров. Именно здесь происходит окончательное всасывание питательных веществ из пищи и формирование каловых масс. Толстый кишечник разделяют на 5 отделов: слепую кишку (она соединяется с подвздошной кишкой тонкого кишечника) и аппендикс, ободочную кишку (ее делят на 4 части — восходящую, поперечную, нисходящую и сигмовидную), прямую кишку и заднепроходный канал, заканчивающийся анальным отверстием (рис. 2).
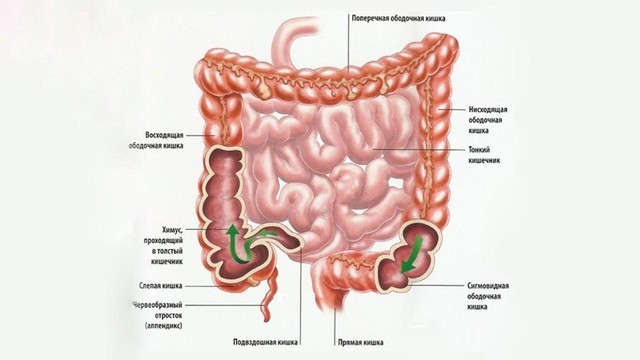 Рисунок 2. Строение толстого кишечника. Источник: СС0 Public Domain
Рисунок 2. Строение толстого кишечника. Источник: СС0 Public Domain
Язвенным колитом чаще болеют молодые мужчины, не достигшие 40-летнего возраста, но тенденция последних лет — увеличение числа заболевших среди детей и пожилых людей. Интересны географические особенности распространенности патологии: в Австралии, США и Канаде отмечается 100-150 случаев на 100 тыс. населения, тогда как в Европе этот показатель не превышает 15. Жители стран Африки и Азии язвенным колитом практически не болеют. В Москве и Московской области число заболеваний на 100 тыс. населения фиксируется на уровне 22-23 случая на 100 тыс. населения.
Причины
Несмотря на долгую историю изучения причин заболевания, они до сих пор до конца не выяснены, и определение этиологии язвенного колита считается одной из самых сложных проблем гастроэнтерологии. Существует несколько теорий патогенеза болезни, в основе которых лежат факторы разной природы:
- Генетические. В результате длительных клинических исследований установлено, что язвенным колитом чаще болеют люди, у которых один из родителей также страдал от этого заболевания. Генетическая теория основана на предположении о мутации некоторых генов.
- Инфекционные. Воспалительный процесс в толстом кишечнике могут вызывать определенные виды патогенной микрофлоры. Кроме этого, язвенный колит может являться следствием чрезмерной иммунной реакции на антигены определенных непатогенных бактерий, присутствующих в кишечнике.
- Аутоиммунные. По мнению некоторых исследователей причина язвенного колита — разрушение клеток эпителия толстого кишечника в результате формирования антител против собственных антигенов.
Предрасполагающие факторы возникновения язвенного колита:
- неправильное питание с избытком в рационе животного белка и недостатком пищевых волокон;
- нервное перенапряжение;
- различные вирусные инфекции;
- недостаток в организме витамина D;
- малоподвижный образ жизни, курение, злоупотребление алкоголем.
В возникновении патологии может сыграть роль и пищевая аллергия, например, непереносимость орехов, молока, меда и других продуктов.
Классификация
Для определения правильной тактики лечения язвенного колита необходимо правильно классифицировать заболевание. Классификация проводится по разным основаниям.
| Тип колита | Характеристика |
| Проктит (дистальный колит) | Воспаление в пределах 18 мм от анального канала, затрагивающее только прямую кишку |
| Левосторонний колит | Затрагивает зону от сигмовидной кишки до левого изгиба прямой кишки |
| Тотальный (паколит) | Включает субтотальный колит с воспалением левого изгиба толстой кишки |
По тяжести заболевания выделяют тяжелое, среднетяжелое и легкое течение в зависимости от выраженности симптомов в период обострения, наличия осложнений, отклика на лекарственную терапию.
При сверхтяжелом или крайне тяжелом язвенном колите диарея наблюдается более 10-15 раз в сутки, гемоглобин заметно понижен, а температура тела поднимается выше 38 °С.
Классифицируют язвенный колит также по наличию кишечных осложнений и внекишечных проявлений, активности и по некоторым специальным индексам. По характеру течения различают острый и хронический колит.
Проявления острой стадии язвенного колита чрезвычайно болезненны: частый стул, примеси гноя и крови в каловых массах, повышение температуры, тошнота, слабость, сильная боль в животе. Тяжелое состояние может усугубиться перитонитом (из-за прободения кишки) и обильным кровотечением.
Хронический язвенный колит
Если колит длится более полугода, его считают хроническим. Различают 2 вида хронического язвенного колита:
- Хронический с непрерывным течением — заболевание протекает без периодов ремиссии. Такая форма колита характеризуется функциональными нарушениями работы кишечника, появлением лимфатических инфильтратов в слизистой и изменениями в метаболических процессах.
- Хронический рецидивирующий — периоды обострения сменяются длительной ремиссией. При этом во время ремиссий симптомы пропадают, а в период обострения — возвращаются. Во время активной фазы температура тела повышается, а в стуле обнаруживают кровь.
В чем опасность язвенного колита
Опасность язвенного колита связана с серьезными осложнениями, некоторые из которых могут привести к летальному исходу.
В худшем случае развивается каловый перитонит, т.е. острое воспаление брюшины из-за обсеменения брюшной полости микрофлорой фекалий.
Признаки перитонита — сильная боль в животе, тошнота, рвота, длительный запор, бледность кожных покровов. Больному трудно пошевелиться, у него заостряются черты лица.
Перитонит требует неотложного хирургического вмешательства. После подтверждения диагноза с помощью УЗИ или рентгеноскопии вскрывают брюшную полость, выполняют ее санацию и ушивают дефект стенки толстой кишки.
Важно! Успех лечения перитонита напрямую зависит от времени обращения за медицинской помощью. При сильных болях в животе нужно сразу вызывать скорую помощь и не пытаться решить проблему при помощи обезболивающих препаратов.
Осложнения
Другие опасные осложнения язвенного колита:
- сильное кровотечение из толстой кишки, развитие анемии и шока из-за значительной кровопотери;
- появление злокачественных новообразований на месте изъязвлений (малигнизация);
- поражение воспаленной слизистой патогенной кишечной микрофлорой;
- гнойные воспаления близлежащих тканей.
Большинство осложнений язвенного колита лечится только хирургическим путем. Решение об операции принимает лечащий врач на основе данных всестороннего обследования.
Симптомы язвенного колита
Язвенный колит характеризуется тремя ведущими синдромами, обусловленными воспалительным процессом в толстой кишке (рис. 3):
- проблемы со стулом: диарея, посещение туалета до 20 раз в сутки;
- примеси крови и слизи в каловых массах;
- сильные режущие тянущие боли в животе и в области прямой кишки без выделения кала.
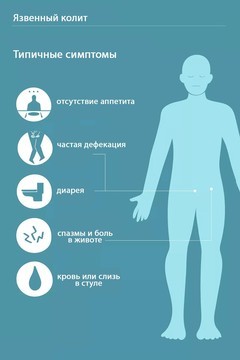 Рисунок 3. Основные симптомы язвенного колита. Фото: verywell
Рисунок 3. Основные симптомы язвенного колита. Фото: verywell
Иногда в начале заболевания язвенный колит проявляется запорами, периодическими болями в животе и незначительными примесями крови в каловых массах. Такие симптомы не вызывают у человека тревоги, и он не спешит обращаться к врачу, принимая недомогание за обычное расстройство кишечника.
Выраженность симптомов зависит от тяжести и формы заболевания. В острой фазе к локальным симптомам добавляется высокая температура, слабость, ломота в мышцах и суставах, потеря веса, отсутствие аппетита, (примерно в 1% наблюдений) язвенный колит сопровождается офтальмологическими проявлениями — конъюнктивитом, передним увеитом, эписклеритом.
Диагностика
В диагностике язвенного колита важно отличить его от других воспалительных заболеваний со схожими симптомами. В диагностический комплекс входит ряд обязательных мероприятий, включающих различные лабораторные и инструментальные исследования.
К какому врачу обратиться
Первый этап обследования — беседа с врачом-гастроэнтерологом. Сбор анамнеза включает выяснение наследственной предрасположенности к заболеванию, определение характера жалоб, цвета крови, содержащейся в кале, ее количества, локализации болей и т.д.
Во время осмотра определяют состояние слизистой оболочки глаз и выполняют пальпацию живота. Эта процедура позволяет определить области повышенной чувствительности и возможное увеличение размеров толстой кишки.
Лабораторные исследования
Лабораторные исследования включают:
- Общий анализ крови. Особое внимание обращается на уровень гемоглобина, количество лейкоцитов и эритроцитов.
- Биохимический анализ крови, который позволяет выявить воспалительный процесс (реактивный белок), уровень гаммаглобулинов для оценки количества антител.
- Иммунологический анализ для определения иммунной реакции на антитела.
- Анализ кала на наличие бактерий, слизи и крови.
Для определения характера воспалительного процесса и его локализации назначают:
- Эндоскопию толстого кишечника. Процедура требует физиологической и психологической подготовки пациента, так как сопровождается дискомфортом и неприятными ощущениями. Эндоскопия позволяет выявить отек и покраснение слизистой, ее структуру и кровоточивость, наличие крови или гноя в толстом кишечнике. Исследование сигмовидной кишки проводят методом ректосигмоидоскопии.
- Колоноскопия — исследование толстого кишечника для оценки распространенности патологического процесса и исключения других заболеваний, в частности, злокачественных опухолей.
- Рентгенография — для выявления возможных осложнений, например, перфорации стенки кишки, а также для оценки состояния слизистой, наличия эрозий и псевдополипов.
- Ирригография — исследование с помощью контраста для уточнения диагноза.
По результатам комплексного исследования врач назначает индивидуальную схему терапии. В тяжелых случаях пациенту может помочь только экстренное хирургическое вмешательство.
Лечение
Трудности в лечении язвенного колита связаны с неясной этиологией заболевания, поэтому основная цель терапевтических мероприятий — снятие симптомов, достижение стойкой ремиссии, профилактика рецидивов, повышение качества жизни и облегчение физического и психологического состояния человека.
Схема лечения разрабатывается строго индивидуально в зависимости от фазы и характера течения болезни, состояния толстой кишки, длительности заболевания, выраженности симптомов, реакции на предшествующее лечение, аллергического статуса, риска развития осложнений и ряда других факторов.
Комплекс терапии включает:
- медикаментозное лечение;
- строгое соблюдение диеты;
- психологическую поддержку;
- хирургическое лечение при осложнениях и отсутствии эффекта от других методов.
Лекарственные препараты
Лекарственная терапия включает четыре основных группы препаратов:
- глюкокортикостероиды;
- нестероидные противовоспалительные средства на основе 5-аминосалициловой кислоты;
- иммуносупрессоры;
- генно-инженерные биопрепараты (ГИБП).
Кроме того, назначают симптоматические лекарственные средства: противодиарейные, обезболивающие, препараты для восполнения железа в организме, витамины группы В и С и некоторые другие.
Форма и длительность приема каждого вида лекарственных средств подбирается строго индивидуально.
Важно! Язвенный колит — опасное воспалительное заболевание, самолечение абсолютно недопустимо. Неконтролируемый прием лекарственных препаратов может привести к серьезным осложнениям и значительно усугубить ситуацию.
Диета
Диета играет определяющую роль в лечении язвенного колита. В острой фазе при ярко выраженных симптомах может быть рекомендовано полное голодание с разрешением пить только чистую воду. Запрет на прием пищи переносится больными без проблем, так как во время обострения они теряют аппетит по естественным причинам. В особо тяжелых случаях назначают парентеральное питание (внутривенное введение раствора с питательными веществами).
Диета при язвенном колите направлена на нормализацию состояния слизистой оболочки кишечника и прекращение диареи. Сильнее всего раздражают слизистую острые, кислые продукты, блюда в маринаде, большое количество клетчатки и грубой пищи, любые алкогольные напитки.
При воспалении кишечника рекомендуют продукты с высоким содержанием белка животного и растительного происхождения. Количество белка в дневном рационе рассчитывается исходя из нормы в 1,5-2 грамма на килограмм веса. Основные источники белка — это нежирное мясо, вареная и запеченная рыба, яйца, бобовые. Продукты не рекомендуют жарить, так как приготовленные таким способом блюда сильно раздражают слизистую желудка и толстой кишки.
Рекомендация
В период обострения у многих людей развивается непереносимость молока, поэтому молочные продукты и блюда на их основе желательно исключить.
Оптимальное меню при язвенном колите соответствует диетическому столу №4. В рацион включаются супы на рыбном бульоне или на основе постного мяса, приготовленные на пару блюда из фарша, каши на воде, протертые яблоки, вареные яйца, сливочное масло (не больше 5 грамм в день), зеленый чай, отвар шиповника и некоторые другие блюда и напитки.
Важно! Любое нарушение диеты при язвенном колите грозит обострением заболевания!
Народные средства
Народные средства лечения не могут являться основными, это лишь способ облегчить состояние больного, но не замена терапии. Тем не менее, после консультации с врачом для снятия симптомов колита можно принимать отвары лекарственных растений, обладающие противовоспалительным эффектом и нормализующие стул. Например, для снятия симптомов воспаления широко применяют отвар аптечной ромашки, настой коры ивы, сироп лакричного корня, а для прекращения диареи — настои и отвары коры дуба, зверобоя, плоды и семена айвы, корки граната.
Хирургическое лечение
Хирургическое лечение показано при отсутствии эффекта от строгой диеты и приема лекарственных средств. Неотложная операция показана при подозрении на массированное кровотечение, перитонит и при развитии других осложнений.
В ходе операции обычно выполняют резекцию толстого кишечника и соединение свободного конца подвздошной кишки с анальным каналом. Если позволяет ситуация, резекцию выполняют частично с сохранением неповрежденных участков толстой кишки. Хирургическое лечение показано примерно 20% пациентов.
Прогноз
Прогноз при язвенном колите зависит от тяжести течения, наличия осложнений и сопутствующих заболеваний. При нетяжелой форме патологии и поддерживающей противовоспалительной терапии более 80% больных в течение года не сталкиваются с рецидивами. Риск развития злокачественных новообразований ограничен 3-10%.
Профилактика
Основной метод профилактики любых проблем с желудочно-кишечным трактом — привычка к здоровому образу жизни. Зная о наследственной предрасположенности к язвенному колиту, необходимо правильно питаться, избегая продуктов, раздражающих кишечник. Следует полностью отказаться от алкоголя и сигарет, следить за весом, нормализовать режим труда и отдыха, заниматься спортом, избегать стрессов и эмоционального перенапряжения.
Необходимо внимательно следить за состоянием организма, не игнорировать любые желудочно-кишечные недомогания и регулярно проходить обследование.
Заключение
Язвенный колит — воспалительное заболевание неясной этиологии, поражающее прямую кишку. Патология опасна развитием серьезных осложнений с высоким риском летального исхода. Нормализовать состояние и повысить качество жизни возможно при своевременном обращении к врачу и строгом соблюдении всех рекомендаций.
Источники
- Клинические рекомендации Российской гастроэнтерологической ассоциации и ассоциации колопроктологов России по диагностике и лечению язвенного колита. 2017.
- Дуброва С.Э. Раннее выявление, дифференциальная диагностика и возможности предупреждения развития осложнений хронических воспалительных заболеваний кишечника // Consilium medicum, 2019.-N 8.-С.84-87.
Источник
