Метрогил при язвенном колите
Здравствуйте!
Не знаю, к какому разделу отнести свой вопрос, но попробую задать его здесь.
Я уже полгода обследуюсь и лечусь у разных врачей: проктологи, инфекционисты и гастроэнтерологи…
Итак, история за полгода скитаний (прошу прощения за объем):
С марта этого года начались небольшие проблемы со стулом (2-3 раза в день, не всегда оформленный, часто – со светлой слизью). В апреле появилась первая капелька крови в стуле, обнаружил на бумаге. Никаких болей и особенных симптомов, вспоминаю только излишнюю потливость по ночам. К концу апреля количество крови стало увеличиваться, стул 4 раза в день, никаких болей, ничего больше. Обратился к проктологу, тот якобы нашел какие-то три кровоточащих гемероидальных узла, тут же их “запаял” каким-то лазером (каогуляция, кажется). Сказал что через пару дней крови совсем не будет. Но крови с каждым днем становилось больше, пошел к нему через неделю, он посмотрел и сказал что кроме крови видит много слизи, и высказал предположение о неспецифическом язвенном колите.
В начале мая ложусь в больницу на обследование и лечение. Делают колоноскопию: “Слизистая прямой, сигммовидной и дистальный отдел нисходящей кишки отечная, сосудистый рисунок усилен, контактно кровоточит, в прямой кишке имеются ярко-красные эрозии диаметром до 0,2 см, взята биопсия. На 35 см от ануса имеется образование до 1,5х1,0 см на широком основании полусферической формы, гладкий, слизистая красного цвета с четким усиленным рисунком. Биопсия с образования не взята из-за опасности кровотечения”. Посев показал дисбактериоз, нашли грибы кандиды, также на ФГС поставили поверхностный рефлюкс-гастрит, дуоденит. Сразу поставили диагноз НЯК (средняя степень активности) и начали его лечить (0,75гр Салофальк в день в таблетках постоянно, салофальк в клизмах в течении 30 дней, кровоостанавливающая и восстанавливающая терапия, нистатин, линекс, мезим), хотя результаты биопсии не подтвердили НЯКа, да и СОЭ у меня никогда не повышался. Через 25 дней лечения крови становится меньше, небольшие сгустки, немного слизи, стул нормальный. Похудел на 10 кг (весил 92, мне 18 лет).
В конце мая выписали, продолжаю пить Салофальк (плюс линекс), диета 5а, но кровь не останавливается. Веду довольно пассивный образ жизни. К концу июня кровь опять усиливается, стул 4-5 раз в день кашицеобразный весь в крови, вялое самочуствие, больше никаких симптомов. Врач по НЯКам в связи с этим усиливает дозу Салофалька до 3х грамм в день. Через неделю картина только ухудшается. Опять ложусь в больницу. Опять обследование. Все также только колоноскопом зашли повыше и обнаружили небольшие эрозии в дистальном отделе подвздошной кишки. Через неделю после салофалька, капельниц и уколов (в/венно полярка, метрогил, аминокапронка, витамины B, дицинон), назначают клизмы с гидрокортизоном. Через день кровь останавливается, почти исчезает, стул нормальный. Гидрокартизоновые клизмы делал 10 дней, за это время крови почти не было. Затем отменяют кровоостанавливающие. Потом неделя без клизм и кровоостанавливающих прошла также нормально. Потом через день неожиданно пошло много крови, стул кашицеобразный, слизь. Выписали. Конец июля.
Дома начал снова делать клизмы гидрокартизона, салофальк по-прежнему 3гр в день, также сижу на диете. В течении 2х недель картина не улучшается. Потом пошел еще к одному доктору, тот читает все бумажки говорит, что может быть это болезнь Крона. Увидела у меня в анализах Протеев, стафилакокков много, лактозонегативных энтеробактерий. Выписала курс Абактала, назначила вместо гидрокартизоновых клизм клизмы преднизалона. Начал делать преднизалон вперемешку с клизмами из облепихи. В середине августа в течении двух недель через каждые 4-5 дней по ночам были сильные ухудшения – за 3 часа 10 раз жидкого кровавого стула. Где-то в это же время пропил только полкурса Абактала, потому что от него было еще хуже. Один раз рвало. Думал, что из меня так вся кровь выльется. Еще было полкурса бактериофага (полкурса также из-за того, что боялись, что на его фоне еще чуть хуже стало). 20 августа уже весил 67 кг, состояние ужасное, почти весь день лежу, поднимаясь с этажа на этаж на даче, закладывает уши, стул 5-6 раз в день, в это время появляются непонятные неприятные ощущения (болью не назовешь, как будто “крутит”) в животе перед актом дефикации, в животе все булькает.
Начало сентября.
Тут обратились к профессору, который помимо прочего специализируется на НЯКах и болезнях Крона, гастроэнтеролог. Она поставила под вопрос версии НЯКа и болезни Крона, а по результатам последующего ряда обследований (от рентгена брюшной полости до развернутой иммунограммы) профессор сняла версии НЯКа и Крона. Отменила все лекарства, в том числе и салофальк, назначила еще более жестокую диету в виде слизистого риса и говядины, витаминизированное питание “Унипит”. Через неделю не только не было ухудшений, но стало немного полегче, стул стал получше – 2 раза в день, был как-то даже почти без крови и сформированный, неприятные ощущения в животе ушли. У нее было две версии: 1) Амебная дизентирия (т.к. в последний месяц стул частенько стал приобретать вид малиного желе) 2) поражение из-за лекарственной аллергии на салицилаты (т.к. в начале года перед заболеванием я много и довольно долго употреблял всяких парацетомолов, аспиринов, ТерраФлю, чтобы быть “в тонусе”). В анализах было повышение иммуноглобулина Е аж до 360 каких-то там единиц. Раз семь сдавал кал на простейших, но простейших, в том числе и амеб найти не удалось. Тем не менее в последние 3 недели наблюдалась какая-то периодичность в своеобразных приливах и отливах в состоянии стула (периоды в 5-6 дней). Врач все равно назначила пропить три курса Тиберала с перерывами в 5-6 дней. В общем, кроме того что в период прием Тиберала было большее расстройство стула, в последствии картина не изменилась.
Также проверяли на гемморагичесикй васкулит – сдавал анализы (каоагулограмма, чтоли называется), сказали что нет у меня васкулита.
Небольшая анемия (116 каких-то там единиц). В целом состояние удовлетворительное. Уши не закладывает, болей по прежнему никаких нет, просто немножко пассивный образ жизни веду.
В Октябре
На ПЦР крови обнаружили следы Лямблий, и вроде где-то еще будто обнаружили следы брюшного тифа, но последнее после повторных анализов не подтвердилось. После этого врач назначила курс Бильтрицида. Но пропил только половину курса, потому как другая врач (инфекционист, к которой профессор меня и отправила по этому вопросу) сказала что в этом нет необхожимости, так как ПЦР, показавший лямблий может быть лишь отражением того, что организм когда-то ранее встречался с лямблиями, а сейчас их может не быть.
Последняя врач инфекционист предлагает сделать дуоденальное зондирование и обследовать желчь на содержание в ней лямблий и описторхий. Пока еще не сделал. Измучали уже.
Сейчас
Последние полтора месяца сижу вообще без лекарств. Картина в общем не меняется: стул 2-раза в день со сгустками крови свекольного цвета и светлой слизью(иногда белой, иногда окрашенной в кровь), сначала выходит коричневая кашица, потом красная кашица, потом сформированный стул со сгустками крови. Запах стула немного зловонный. Состояние не очень чтобы сильно плохое, просто вялость. Болей по-прежнему никаких. Газообразование немного усиленно, заметная отрыжка воздухом без запаха пищи. Если бы это была лекарственная аллергия, то должны быть за полтора месяца какие-то улучшения?
ПОМОГИТЕ ПОЖАЛУЙСТА! Что делать? На что это похоже? На что проверится? Сталкивался ли кто-нибудь с таким? Сейчас сижу без лекарст, без диагноза и без идей что делать дальше.
Все анализы на руках, если необходима какая-то дополнительная информация – с превиликим удовольствием предоставлю ее!
Источник
Что такое язвенный колит?
В основе язвенного колита лежит хронический рецидивирующий воспалительный процесс, поражающий слизистую оболочку толстого кишечника. Особенность патологии — образование на слизистой многочисленных глубоких язв на отдельных сегментах или по всей внутренней поверхности толстой кишки (рис. 1). Локализация поражения определяет характер течения болезни.
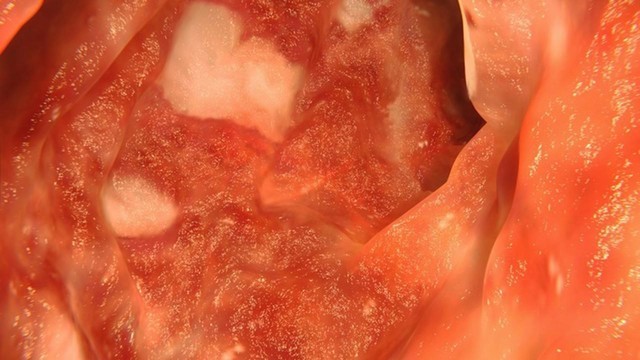 Рисунок 1. Язвенный колит. На фотографии видны белые язвы на слизистой кишечника. Источник: selvanegra
Рисунок 1. Язвенный колит. На фотографии видны белые язвы на слизистой кишечника. Источник: selvanegra
Патологический процесс обычно начинается с области прямой кишки, и в 20-30% случаев ограничивается ей. В половине наблюдений воспаление переходит на сигмовидную, нисходящую ободочную и поперечную ободочную кишку, а в остальных — охватывает весь толстый кишечник.
Из чего состоит толстый кишечник человека
Толстый кишечник имеет длину около двух метров. Именно здесь происходит окончательное всасывание питательных веществ из пищи и формирование каловых масс. Толстый кишечник разделяют на 5 отделов: слепую кишку (она соединяется с подвздошной кишкой тонкого кишечника) и аппендикс, ободочную кишку (ее делят на 4 части — восходящую, поперечную, нисходящую и сигмовидную), прямую кишку и заднепроходный канал, заканчивающийся анальным отверстием (рис. 2).
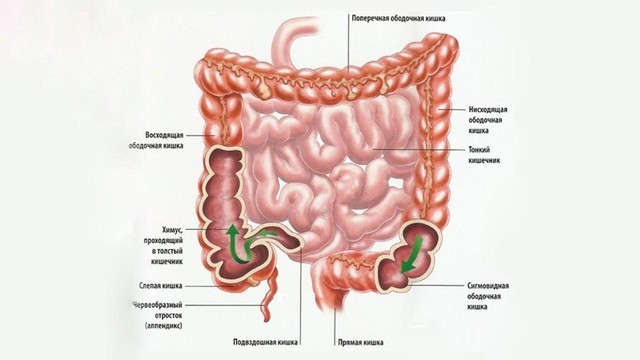 Рисунок 2. Строение толстого кишечника. Источник: СС0 Public Domain
Рисунок 2. Строение толстого кишечника. Источник: СС0 Public Domain
Язвенным колитом чаще болеют молодые мужчины, не достигшие 40-летнего возраста, но тенденция последних лет — увеличение числа заболевших среди детей и пожилых людей. Интересны географические особенности распространенности патологии: в Австралии, США и Канаде отмечается 100-150 случаев на 100 тыс. населения, тогда как в Европе этот показатель не превышает 15. Жители стран Африки и Азии язвенным колитом практически не болеют. В Москве и Московской области число заболеваний на 100 тыс. населения фиксируется на уровне 22-23 случая на 100 тыс. населения.
Причины
Несмотря на долгую историю изучения причин заболевания, они до сих пор до конца не выяснены, и определение этиологии язвенного колита считается одной из самых сложных проблем гастроэнтерологии. Существует несколько теорий патогенеза болезни, в основе которых лежат факторы разной природы:
- Генетические. В результате длительных клинических исследований установлено, что язвенным колитом чаще болеют люди, у которых один из родителей также страдал от этого заболевания. Генетическая теория основана на предположении о мутации некоторых генов.
- Инфекционные. Воспалительный процесс в толстом кишечнике могут вызывать определенные виды патогенной микрофлоры. Кроме этого, язвенный колит может являться следствием чрезмерной иммунной реакции на антигены определенных непатогенных бактерий, присутствующих в кишечнике.
- Аутоиммунные. По мнению некоторых исследователей причина язвенного колита — разрушение клеток эпителия толстого кишечника в результате формирования антител против собственных антигенов.
Предрасполагающие факторы возникновения язвенного колита:
- неправильное питание с избытком в рационе животного белка и недостатком пищевых волокон;
- нервное перенапряжение;
- различные вирусные инфекции;
- недостаток в организме витамина D;
- малоподвижный образ жизни, курение, злоупотребление алкоголем.
В возникновении патологии может сыграть роль и пищевая аллергия, например, непереносимость орехов, молока, меда и других продуктов.
Классификация
Для определения правильной тактики лечения язвенного колита необходимо правильно классифицировать заболевание. Классификация проводится по разным основаниям.
| Тип колита | Характеристика |
| Проктит (дистальный колит) | Воспаление в пределах 18 мм от анального канала, затрагивающее только прямую кишку |
| Левосторонний колит | Затрагивает зону от сигмовидной кишки до левого изгиба прямой кишки |
| Тотальный (паколит) | Включает субтотальный колит с воспалением левого изгиба толстой кишки |
По тяжести заболевания выделяют тяжелое, среднетяжелое и легкое течение в зависимости от выраженности симптомов в период обострения, наличия осложнений, отклика на лекарственную терапию.
При сверхтяжелом или крайне тяжелом язвенном колите диарея наблюдается более 10-15 раз в сутки, гемоглобин заметно понижен, а температура тела поднимается выше 38 °С.
Классифицируют язвенный колит также по наличию кишечных осложнений и внекишечных проявлений, активности и по некоторым специальным индексам. По характеру течения различают острый и хронический колит.
Проявления острой стадии язвенного колита чрезвычайно болезненны: частый стул, примеси гноя и крови в каловых массах, повышение температуры, тошнота, слабость, сильная боль в животе. Тяжелое состояние может усугубиться перитонитом (из-за прободения кишки) и обильным кровотечением.
Хронический язвенный колит
Если колит длится более полугода, его считают хроническим. Различают 2 вида хронического язвенного колита:
- Хронический с непрерывным течением — заболевание протекает без периодов ремиссии. Такая форма колита характеризуется функциональными нарушениями работы кишечника, появлением лимфатических инфильтратов в слизистой и изменениями в метаболических процессах.
- Хронический рецидивирующий — периоды обострения сменяются длительной ремиссией. При этом во время ремиссий симптомы пропадают, а в период обострения — возвращаются. Во время активной фазы температура тела повышается, а в стуле обнаруживают кровь.
В чем опасность язвенного колита
Опасность язвенного колита связана с серьезными осложнениями, некоторые из которых могут привести к летальному исходу.
В худшем случае развивается каловый перитонит, т.е. острое воспаление брюшины из-за обсеменения брюшной полости микрофлорой фекалий.
Признаки перитонита — сильная боль в животе, тошнота, рвота, длительный запор, бледность кожных покровов. Больному трудно пошевелиться, у него заостряются черты лица.
Перитонит требует неотложного хирургического вмешательства. После подтверждения диагноза с помощью УЗИ или рентгеноскопии вскрывают брюшную полость, выполняют ее санацию и ушивают дефект стенки толстой кишки.
Важно! Успех лечения перитонита напрямую зависит от времени обращения за медицинской помощью. При сильных болях в животе нужно сразу вызывать скорую помощь и не пытаться решить проблему при помощи обезболивающих препаратов.
Осложнения
Другие опасные осложнения язвенного колита:
- сильное кровотечение из толстой кишки, развитие анемии и шока из-за значительной кровопотери;
- появление злокачественных новообразований на месте изъязвлений (малигнизация);
- поражение воспаленной слизистой патогенной кишечной микрофлорой;
- гнойные воспаления близлежащих тканей.
Большинство осложнений язвенного колита лечится только хирургическим путем. Решение об операции принимает лечащий врач на основе данных всестороннего обследования.
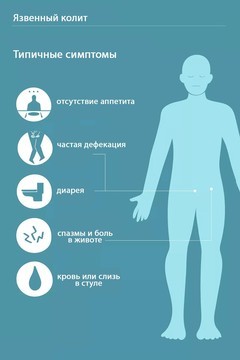
Симптомы язвенного колита
Язвенный колит характеризуется тремя ведущими синдромами, обусловленными воспалительным процессом в толстой кишке (рис. 3):
- проблемы со стулом: диарея, посещение туалета до 20 раз в сутки;
- примеси крови и слизи в каловых массах;
- сильные режущие тянущие боли в животе и в области прямой кишки без выделения кала.
 Рисунок 3. Основные симптомы язвенного колита. Фото: verywell
Рисунок 3. Основные симптомы язвенного колита. Фото: verywell
Иногда в начале заболевания язвенный колит проявляется запорами, периодическими болями в животе и незначительными примесями крови в каловых массах. Такие симптомы не вызывают у человека тревоги, и он не спешит обращаться к врачу, принимая недомогание за обычное расстройство кишечника.
Выраженность симптомов зависит от тяжести и формы заболевания. В острой фазе к локальным симптомам добавляется высокая температура, слабость, ломота в мышцах и суставах, потеря веса, отсутствие аппетита, (примерно в 1% наблюдений) язвенный колит сопровождается офтальмологическими проявлениями — конъюнктивитом, передним увеитом, эписклеритом.
Диагностика
В диагностике язвенного колита важно отличить его от других воспалительных заболеваний со схожими симптомами. В диагностический комплекс входит ряд обязательных мероприятий, включающих различные лабораторные и инструментальные исследования.
К какому врачу обратиться
Первый этап обследования — беседа с врачом-гастроэнтерологом. Сбор анамнеза включает выяснение наследственной предрасположенности к заболеванию, определение характера жалоб, цвета крови, содержащейся в кале, ее количества, локализации болей и т.д.
Во время осмотра определяют состояние слизистой оболочки глаз и выполняют пальпацию живота. Эта процедура позволяет определить области повышенной чувствительности и возможное увеличение размеров толстой кишки.
Лабораторные исследования
Лабораторные исследования включают:
- Общий анализ крови. Особое внимание обращается на уровень гемоглобина, количество лейкоцитов и эритроцитов.
- Биохимический анализ крови, который позволяет выявить воспалительный процесс (реактивный белок), уровень гаммаглобулинов для оценки количества антител.
- Иммунологический анализ для определения иммунной реакции на антитела.
- Анализ кала на наличие бактерий, слизи и крови.
Для определения характера воспалительного процесса и его локализации назначают:
- Эндоскопию толстого кишечника. Процедура требует физиологической и психологической подготовки пациента, так как сопровождается дискомфортом и неприятными ощущениями. Эндоскопия позволяет выявить отек и покраснение слизистой, ее структуру и кровоточивость, наличие крови или гноя в толстом кишечнике. Исследование сигмовидной кишки проводят методом ректосигмоидоскопии.
- Колоноскопия — исследование толстого кишечника для оценки распространенности патологического процесса и исключения других заболеваний, в частности, злокачественных опухолей.
- Рентгенография — для выявления возможных осложнений, например, перфорации стенки кишки, а также для оценки состояния слизистой, наличия эрозий и псевдополипов.
- Ирригография — исследование с помощью контраста для уточнения диагноза.
По результатам комплексного исследования врач назначает индивидуальную схему терапии. В тяжелых случаях пациенту может помочь только экстренное хирургическое вмешательство.
Лечение
Трудности в лечении язвенного колита связаны с неясной этиологией заболевания, поэтому основная цель терапевтических мероприятий — снятие симптомов, достижение стойкой ремиссии, профилактика рецидивов, повышение качества жизни и облегчение физического и психологического состояния человека.
Схема лечения разрабатывается строго индивидуально в зависимости от фазы и характера течения болезни, состояния толстой кишки, длительности заболевания, выраженности симптомов, реакции на предшествующее лечение, аллергического статуса, риска развития осложнений и ряда других факторов.
Комплекс терапии включает:
- медикаментозное лечение;
- строгое соблюдение диеты;
- психологическую поддержку;
- хирургическое лечение при осложнениях и отсутствии эффекта от других методов.
Лекарственные препараты
Лекарственная терапия включает четыре основных группы препаратов:
- глюкокортикостероиды;
- нестероидные противовоспалительные средства на основе 5-аминосалициловой кислоты;
- иммуносупрессоры;
- генно-инженерные биопрепараты (ГИБП).
Кроме того, назначают симптоматические лекарственные средства: противодиарейные, обезболивающие, препараты для восполнения железа в организме, витамины группы В и С и некоторые другие.
Форма и длительность приема каждого вида лекарственных средств подбирается строго индивидуально.
Важно! Язвенный колит — опасное воспалительное заболевание, самолечение абсолютно недопустимо. Неконтролируемый прием лекарственных препаратов может привести к серьезным осложнениям и значительно усугубить ситуацию.
Диета
Диета играет определяющую роль в лечении язвенного колита. В острой фазе при ярко выраженных симптомах может быть рекомендовано полное голодание с разрешением пить только чистую воду. Запрет на прием пищи переносится больными без проблем, так как во время обострения они теряют аппетит по естественным причинам. В особо тяжелых случаях назначают парентеральное питание (внутривенное введение раствора с питательными веществами).
Диета при язвенном колите направлена на нормализацию состояния слизистой оболочки кишечника и прекращение диареи. Сильнее всего раздражают слизистую острые, кислые продукты, блюда в маринаде, большое количество клетчатки и грубой пищи, любые алкогольные напитки.
При воспалении кишечника рекомендуют продукты с высоким содержанием белка животного и растительного происхождения. Количество белка в дневном рационе рассчитывается исходя из нормы в 1,5-2 грамма на килограмм веса. Основные источники белка — это нежирное мясо, вареная и запеченная рыба, яйца, бобовые. Продукты не рекомендуют жарить, так как приготовленные таким способом блюда сильно раздражают слизистую желудка и толстой кишки.
Рекомендация
В период обострения у многих людей развивается непереносимость молока, поэтому молочные продукты и блюда на их основе желательно исключить.
Оптимальное меню при язвенном колите соответствует диетическому столу №4. В рацион включаются супы на рыбном бульоне или на основе постного мяса, приготовленные на пару блюда из фарша, каши на воде, протертые яблоки, вареные яйца, сливочное масло (не больше 5 грамм в день), зеленый чай, отвар шиповника и некоторые другие блюда и напитки.
Важно! Любое нарушение диеты при язвенном колите грозит обострением заболевания!
Народные средства
Народные средства лечения не могут являться основными, это лишь способ облегчить состояние больного, но не замена терапии. Тем не менее, после консультации с врачом для снятия симптомов колита можно принимать отвары лекарственных растений, обладающие противовоспалительным эффектом и нормализующие стул. Например, для снятия симптомов воспаления широко применяют отвар аптечной ромашки, настой коры ивы, сироп лакричного корня, а для прекращения диареи — настои и отвары коры дуба, зверобоя, плоды и семена айвы, корки граната.
Хирургическое лечение
Хирургическое лечение показано при отсутствии эффекта от строгой диеты и приема лекарственных средств. Неотложная операция показана при подозрении на массированное кровотечение, перитонит и при развитии других осложнений.
В ходе операции обычно выполняют резекцию толстого кишечника и соединение свободного конца подвздошной кишки с анальным каналом. Если позволяет ситуация, резекцию выполняют частично с сохранением неповрежденных участков толстой кишки. Хирургическое лечение показано примерно 20% пациентов.
Прогноз
Прогноз при язвенном колите зависит от тяжести течения, наличия осложнений и сопутствующих заболеваний. При нетяжелой форме патологии и поддерживающей противовоспалительной терапии более 80% больных в течение года не сталкиваются с рецидивами. Риск развития злокачественных новообразований ограничен 3-10%.
Профилактика
Основной метод профилактики любых проблем с желудочно-кишечным трактом — привычка к здоровому образу жизни. Зная о наследственной предрасположенности к язвенному колиту, необходимо правильно питаться, избегая продуктов, раздражающих кишечник. Следует полностью отказаться от алкоголя и сигарет, следить за весом, нормализовать режим труда и отдыха, заниматься спортом, избегать стрессов и эмоционального перенапряжения.
Необходимо внимательно следить за состоянием организма, не игнорировать любые желудочно-кишечные недомогания и регулярно проходить обследование.
Заключение
Язвенный колит — воспалительное заболевание неясной этиологии, поражающее прямую кишку. Патология опасна развитием серьезных осложнений с высоким риском летального исхода. Нормализовать состояние и повысить качество жизни возможно при своевременном обращении к врачу и строгом соблюдении всех рекомендаций.
Источники
- Клинические рекомендации Российской гастроэнтерологической ассоциации и ассоциации колопроктологов России по диагностике и лечению язвенного колита. 2017.
- Дуброва С.Э. Раннее выявление, дифференциальная диагностика и возможности предупреждения развития осложнений хронических воспалительных заболеваний кишечника // Consilium medicum, 2019.-N 8.-С.84-87.
Источник
