Методы диагностики язвенного колита
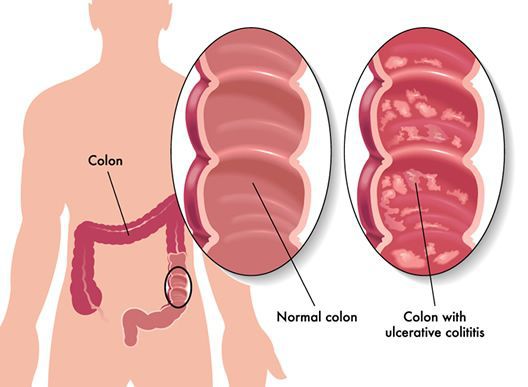
Неспецифический язвенный колит (или просто язвенный колит) — хроническое воспаление толстой кишки аутоиммунного характера. Данное заболевание относится к группе воспалительных заболеваний толстого кишечника.

Эпидемиология
Заболевание преобладает в развитых странах Европы и Северной Америки. Язвенный колит встречается в 20-260 случаев на 100 000 человек. С каждым годом число заболевших увеличивается.[2]
Чаще всего болеют лица в возрасте от 21 до 42 лет, а также пациенты после 54 лет. Самые опасные периоды в развитии язвенного колита — это первый год болезни (из-за быстрого развития воспаления при фульминантном течении появляются осложнения, опасные для жизни) и десятый год (за этот период развиваются злокачественные новообразования).
Факторы риска до сих пор до конца не изучены. Существует следующая закономерность:
- Взаимосвязь курения и язвенного колита. По статистическим данным курящие люди реже болеют язвенным колитом.
- Аппендэктомия (удаление аппендицита) в анамнезе снижает заболеваемость язвенным колитом.
- Снижение количества пищевых волокон способствует появлению болезни.
- Лица, чаще болеющие детскими инфекциями, имеют склонность к появлению данного заболевания.
Этиология
Происхождение язвенного колита на сегодняшний день неизвестно. Существуют следующие теории развития заболевания:
- Язвенный колит возникает под действием определённых экзогенных (внешних) факторов, которые не известны. Предположительной причиной является инфекция.
- Заболевание имеет аутоиммунный характер. Существует наследственная предрасположенность к развитию болезни. Под воздействием определённых факторов запускаются иммунные реакции, вырабатываются антитела, направленные на клетки толстого кишечника.
- Язвенный колит развивается вследствие реакции организма на определённые продукты питания, при этом воспаляется кишечная стенка.
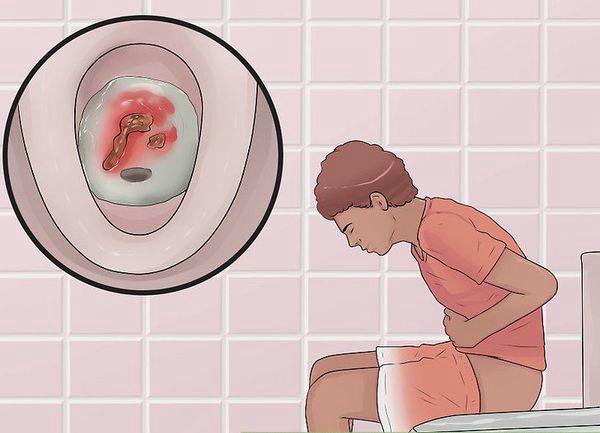
Первые признаки заболевания: кровь и слизь в стуле, диарея, боли в животе, повышение температуры тела.
Основными симптомами неспецифического язвенного колита кишечника являются:
- кишечные кровотечения;
- диарея;
- запор;
- боль в животе;
- тенезмы (ощущение постоянных режущих, тянущих, жгучих болей в толстой кишке — позывов к дефекации, однако при этом выделение кала не происходит);
- лихорадка;
- снижение массы тела;
- тошнота, рвота;
- слабость;
- внекишечные симптомы (артрит, узловатая эритема, увеит и другие).
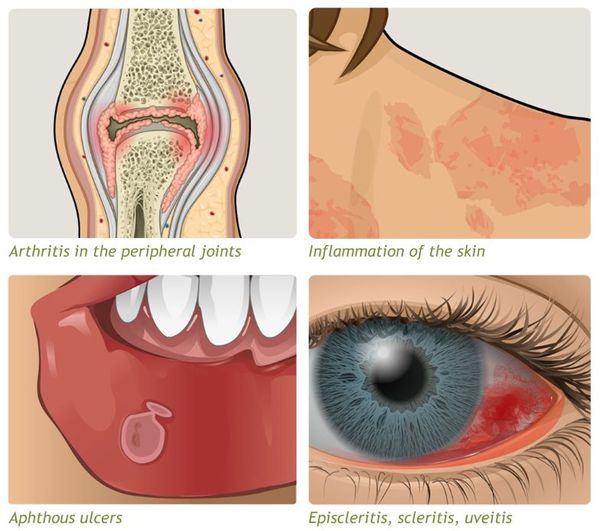
Заболевание хроническое — симптомы возникают только при обострении, при ремиссии их может не быть.
Характер преобладающей симптоматики зависит от тяжести заболевания и вовлечённого в воспалительный процесс отдела толстого кишечника. Например, при тотальном поражении наблюдается частый жидкий стул с большим количеством крови в кале, боли в животе спастического характера. При тяжёлом течении присоединяются симптомы общей интоксикации (лихорадка, тошнота, рвота, слабость).
При поражении дистальных отделов толстого кишечника (проктит) чаще возникает запор, ложные позывы на дефекацию, тенезмы, в кале обнаруживаются следы алой крови, слизи или гноя. Для оценки тяжести язвенного колита предложены критерии Truelove и Witts.
При язвенном колите происходит каскад воспалительных реакций. В результате воздействия триггерного (инициирующего) фактора стимулируются Т- и В-лимфоциты, что, в свою очередь, приводит к образованию иммуноглобулинов М и G. Дефицит Т-супрессоров усиливает аутоиммунный ответ. Образование иммуноглобулинов М и G приводит к появлению иммунных комплексов и активации сиcтемы комплемента, который обладает цитотоксическим действием. В очаг воспаления проникают нейтрофилы и фагоциты, при этом высвобождаются медиаторы воспаления.
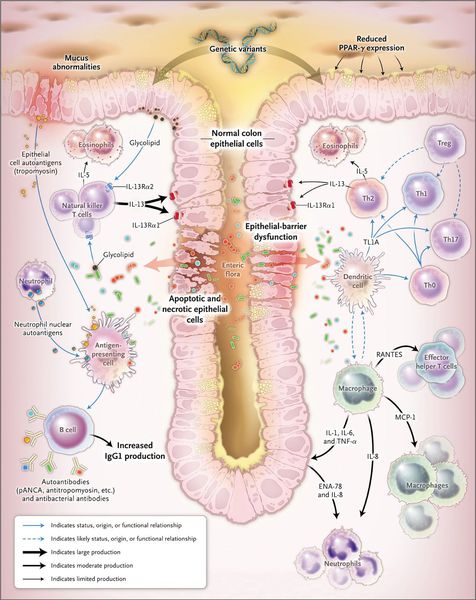
Одним из механизмов патогенеза язвенного колита является нарушение барьерной функции слизистой оболочки толстой кишки и регенераторной функции.
Реакция организма на стресс с патологическим нейрогуморальным ответом приводит к активизации аутоиммунного процесса. Часто больные язвенным колитом имеют эмоциональную нестабильность.
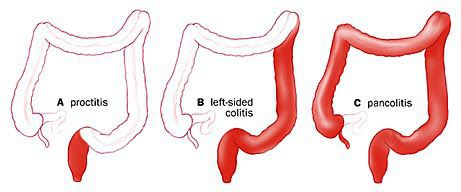
По распространённости процесса различают:
- проктит (с вовлечением прямой кишки);
- левосторонний колит (поражение прямой сигмовидной и нисходящей ободочной кишки);
- тотальный колит (поражение всех отделов толстого кишечника).
По степени тяжести течения:[3]
- лёгкое течение;
- среднетяжёлое течение;
- тяжёлое течение.
По характеру течения:
- острое течение (менее 6 месяцев от начала болезни);
- фульминантное (быстро развивающееся);
- постепенное;
- хронический язвенный колит непрерывного течения (периоды ремиссии (ослабления симптомов) менее 6 месяцев при правильном лечении);
- хронический язвенный колит рецидивирующего течения (периоды ремиссии более 6 месяцев): редко рецидивирующее (один раз в год или меньше) или часто рецидивирующее (более 2 раз в год).
Язвенный колит — это хроническое заболевание, при котором бывают периоды, когда возникает обострение и периоды, когда симптомы затухают или не выявляются — стадия ремиссии. Язвенный колит может обостряться без явной причины, однако чаще это происходит под воздействием стресса, неправильного питания и приёме некоторых лекарств.
Местные осложнения
К местным осложнениям относятся:
- перфорация;
- токсическая дилатация (расширение) толстого кишечника;
- обильное кишечное кровотечение;
- колоректальный рак.
Системные осложнения
Проявляются внекишечными симптомами, причина которых до сих пор не изучена. Чаще поражаются ротовая полость, кожа, суставы.
К системным осложнениям относятся:
- узловатая эритема (поражение кожи и подкожной клетчатки);
- гангренозная пиодермия (поражение кожи крупными болезненными язвами);
- эписклерит (поражение эписклеральной ткани глаза);
- артропатия (поражение суставов);
- анкилозирующий спондилит (воспаление суставов позвоночника);
- поражения печени (повышение трансаминаз крови, гепатомегалия);
- первичный склерозирующий холангит (сужение просвета желчных протоков в результате воспаления).
При диагностике в первую очередь оценивается клиника заболевания, анамнез, производится осмотр с обязательным пальцевым исследованием прямой кишки.
Наиболее важными в диагностике язвенного колита являются эндоскопические методы исследования: ректороманоскопия, колоноскопия с биопсией. Так же для уточнения диагноза применяются ирригоскопия, МСКТ-колоноскопия.
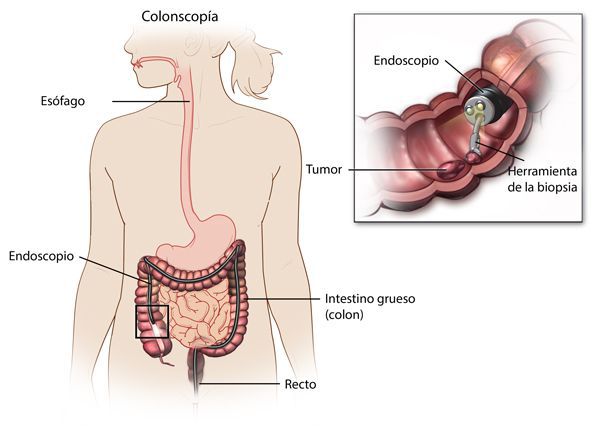
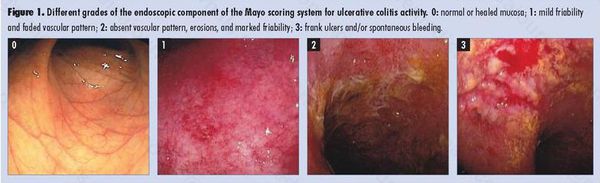
По эндоскопической картине можно определить степень воспаления толстого кишечника. Существуют четыре степени воспаления кишечника:
- При I степени наблюдается отёчность слизистой оболочки, гиперемия, сглаженность или отсутствие сосудистого рисунка, определяются точечные кровоизлияния, слизистая ранима, контактно кровоточит.
- При II степени добавляется зернистость, могут присутствовать эрозии, фиброзный налёт на стенках кишки.
- При III степени эрозии сливаются между собой, образуются язвы, в просвете кишки гной и кровь.
- При IV степени, помимо вышесказанного, появляются псевдополипы, состоящие из грануляционной ткани.
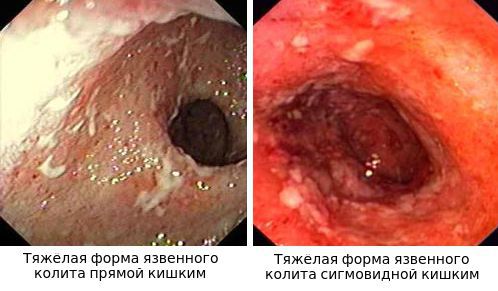
Язвы не проникают глубже подслизистого слоя.
При рентгенологическом исследовании определяется:
- отсутствие гаустр (мешкообразных выпячиваний стенки толстой кишки);
- сглаженность контуров;
- изъязвления, отёк, зубчатость, двойной контур;
- утолщение слизистой и подслизистой оболочек;
- преимущественно продольные и грубые поперечные складки;
- воспалительные полипы.
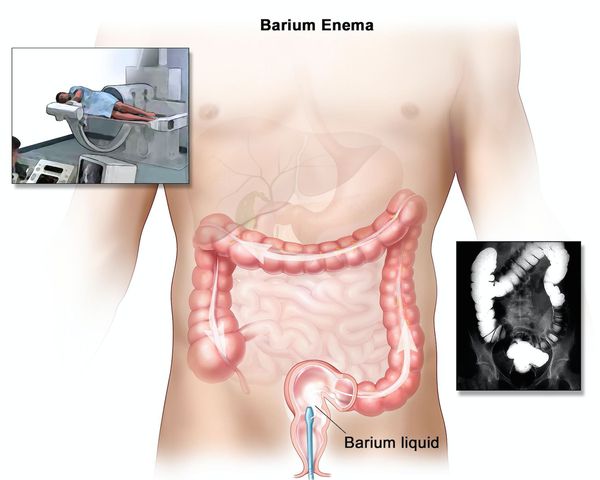
Ирригоскопия помогает не только в диагносте язвенного колита, но и в выявлении серьёзных осложнений, таких как токсическая дилатация (чрезмерное расширение просвета толстой кишки).
Дифференциальный диагноз:
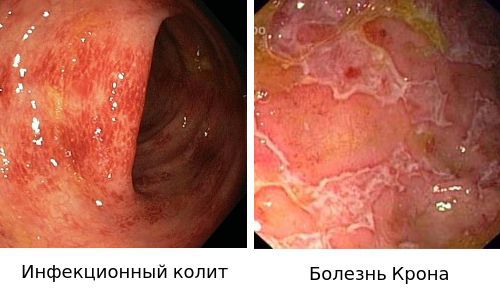
- Для подтверждения диагноза «Инфекционный колит» используют бактериологическое исследование.
- Диагноз «Болезнью Крона» ставится на основании эндоскопической картины и гистологического исследования биоптата слизистой.
- Ишемический колит.
Тактика зависит от локализации поражения и тяжести течения. При дистальных формах заболевания течение обычно лёгкое, поэтому больные могут лечиться в амбулаторных условиях. Тотальное или левостороннее поражение чаще имеет тяжёлое течение, поэтому требует госпитализации и лечения в условиях стационара.
Диета
Назначаются диеты № 4, 4Б, 4В по Певзнеру. Цель диеты — уменьшить воспаление, бродильные и гнилостные процессы в кишечнике, нормализовать функции кишечника и других органов пищеварения. Блюда жидкие, полужидкие, протёртые, сваренные в воде или на пару. Исключены очень горячие и холодные блюда.
Разрешённые при язвенном колите продукты:
- сухари, супы слизистой консистенции, сваренные на обезжиренном мясном, рыбном бульоне или овощном отваре, с хорошо проваренными крупами, лапшой или вермишелью, допускается добавление фрикаделек;
- нежирное мясо и рыба;
- тщательно проваренные каши;
- фруктовые пюре;
- свежий протёртый творог;
- сахар в маленьких дозах;
- желе и кисели из черники, кизила, черемухи, айвы, груш;
- крепкий черный чай, можно с лимоном, отвар из шиповника, черной смородины, черники и черемухи;
- паровой омлет, яйца, сваренные вкрутую; сливочное масло.
Запрещенные при язвенном колите продукты:
- сдоба и кондитерские изделия;
- чёрный хлеб;
- мясные и рыбные жирные бульоны;
- колбасы, солёная и копчёная рыба, консервы;
- алкоголь;
- кофе;
- молоко;
- газированные сладкие напитки;
- свежие овощи и фрукты;
- перловая и пшеничная каши, бобовые.
Консервативная терапия
К консервативной терапии относятся:
- аминосалицилаты, препараты 5-аминосалициловой кислоты (5-АСК, месалазин);
- кортикостероиды;
- иммунодепрессанты;
- билогическая терапия.
Аминосалицилаты являются препаратами первой линии и применяются в первую очередь. Для купирования атаки язвенного колита обычно требуется 3-6 недель терапии по 1-2 г/кг в сутки. После этого проводится противорецидивное лечение сульфасалазином (3 г/сут) или месалазином (2 г/сут).
При дистальном поражении (проктит) отдаётся предпочтение формам препарата в виде свечей. При левостороннем поражении — препаратам в форме пены для ректального применения. При тотальном поражении используют таблетированные формы препаратов.
При лечении данными препаратами ремиссия достигается в 74-81 % случаев.
Наиболее выраженным и эффективным противовоспалительным средством являются глюкокортикоиды.
Основными показаниями для лечения глюкокортикоидами являются:
- острое течение тяжёлой и среднетяжёлой степени;
- тяжёлое или среднетяжёлое левостороннее и тотальное поражение при наличии III степени воспаления по данным эндоскопического исследования;
- неэффективность или недостаточная эффективность лечения аминосалицилатами при хроническом течении заболевания.
При остром тяжёлом течении назначают внутривенное введение глюкокортикоидов (преднизолона не менее 120 мг/сут) 4-6 раз в день. Обязательно проводится коррекция водно-электролитного баланса, переливание компонентов крови, гемосорбция. Через неделю после внутривенного введения переходят на приём преднизолона внутрь. За это время проводится гастроскопия для исключения язвенной болезни желудка и двенадцатиперстной кишки.
При среднетяжёлой форме можно ограничиться пероральным приёмом преднизолона. Обычно преднизолон назначается в дозе 1,5-2 мг/кг массы тела в сутки. Максимальная доза 100 мг (у лиц пожилого возраста 60 мг).
Если отсутствуют побочные эффекты, то приём продолжают ещё 10-14 дней, затем снижают дозу на 10 мг каждые 10 дней. С 30-40 мг переходят на однократный приём преднизолона. С 30 мг дозу снижают по 5 мг в неделю. Обычно курс гормональной терапии составляет от 8 до 12 недель. Параллельно с гормонотерапией применяют аминосалицилаты до полной отмены гормонов.
При проктите применяются глюкокортикоиды ректально в микроклизмах. Обычно для этого используют гидрокортизон, применяют после дефекации 2 раза в день.
Побочные эффекты гормонотерапии:
- отёки;
- артериальная гипертензия;
- остеопороз;
- различные вегетативные расстройства;
- может способствовать развитию язвы желудка, а, как следствие, может возникнуть желудочно-кишечное кровотечение.
Современным глюкокортикоидом является буденофальк (содержащий будесонид). Суточная доза составляет 3 мг будесонида (1 капсула) 4-6 раз в сутки.
При лечении глюкокортикоидами может возникнуть гормональная зависимость или даже гормонорезистентность, которая формируется у 20-35 % больных тяжёлым язвенным колитом. Гормональная зависимость — это ответ организма на лечение глюкокортикоидами, при котором возобновляется воспалительный процесс после снижения дозировки.
При отсутствии эффекта от гормональной терапии назначают препараты, обладающие иммуносупрессивным действием, а также биологическую терапию. Основными из них являются 6-меркаптопурин и азатиоприн — это препараты первой линии. Они помогают уменьшить дозу гормонов и отменить их в 62-71 % случаев. Лечение обычно начинают вместе с гормонотерапией. Максимальная суточная доза — 150 мг. Незначительное количество побочных эффектов, по сравнению с глюкокортикоидами, позволяет применять препарат на протяжении многих лет.
Также существует аналогичный препарат — метотрексат, который применяется при непереносимости азатиоприна или для ускорения лечебного эффекта. Внутрь или внутримышечно по 30 мг в неделю. Эффект наступает через 2-4 недели
Если отсутствует эффект от азатиоприна и 6-меркаптопурина, применяют препараты второй линии — это инфликсимаб и циклоспорин А.
При отсутствии эффекта от второго введения инфликсимаба и 7-дневного курса циклоспорина А показано хирургическое лечение.
Противорецидивное лечение
После купирования острых воспалительных процессов, назначают противорецидивную терапию аминосалицилатами на срок до 6 месяцев. В случае успешного лечения и отсутствии клинических и эндоскопических признаков заболевания, терапию отменяют.
В случае нестабильного эффекта от противорецидивного лечения терапию продлевают дополнительно сроком на 6 месяцев.
При неэффективности монотерапии аминосалицилатами добовляют к лечению иммуносупрессоры (азатиоприн или 6-меркаптопурин) и гормоны.
Пациентам с язвенным колитом, получающих консервативную терапию, необходимо постоянное наблюдение врача, регулярное эндоскопическое исследование с биопсией.
Хирургическое лечение
По статистике хирургическое лечение показано больным в 11-22 % случаев. Единственным способом радикального хирургического лечения язвенного колита является колпроктэктомия, то есть удаление всей толстой кишки. Основными показаниями к хирургическому лечению являются:
- отсутствие эффекта от консервативного лечения;
- развитие осложнений язвенного колита (кровотечение, перфорация, рак, токсическая дилатация толстого кишечника).
Послеоперационные осложнения
Возникают у ослабленных пациентов на фоне тяжёлого течения заболевания:
- эвентрация (выпадение кишечника через дефект в брюшной стенке );
- несостоятельность швов кишечных стом;
- серозный перитонит (воспаление брюшины);
- полисерозит;
- абсцессы брюшной полости;
- пневмония.
Особенности лечения в зависимости от формы и течения
Левосторонний колит или проктит низкой активности: свечи и пена салофальк.
Колит умеренной активности или распространённый: салофальк в таблетках, глюкокортикоиды.
Тяжёлое течение: салофальк в таблетках, глюкокортикоиды, инфузионная терапия, препараты железа, переливание плазмы и эритроцитарной массы, колпроктэктомия (удаление всей толстой кишки с формированием постоянной илеостомы — отверстия в брюшной полости, к которому прикрепляют калоприёмник).
Фульминантный колит: лечение такое же как и при тяжёлом течении.
При несвоевременном хирургическом лечении в послеоперационном периоде присоединяются другие осложнения в 59-81 % случаев, а летальность составляет от 11 до 49 %. При хирургическом лечении до возникновения тяжёлых кишечных осложнений (перфорация, токсическая дилатация и т. д.) эти цифры снижаются до 8-12 % и 0,5-1,5 % соответственно.
Таким образом, правильная диагностика, рациональная консервативная терапия и своевременное хирургическое лечение помогают добиться хороших результатов. В таком случае прогноз благоприятный. Но, в связи с длительным периодом нетрудоспособности, многие пациенты нуждаются в медико-социальной экспертизе и оформлении инвалидности.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Неспецифический язвенный колит: причины появления, симптомы, диагностика и способы лечения.
Неспецифический язвенный колит – хроническое заболевание кишечника неизвестной этиологии, склонное к рецидивам, сопровождающееся диффузным воспалением слизистой оболочки толстого кишечника.
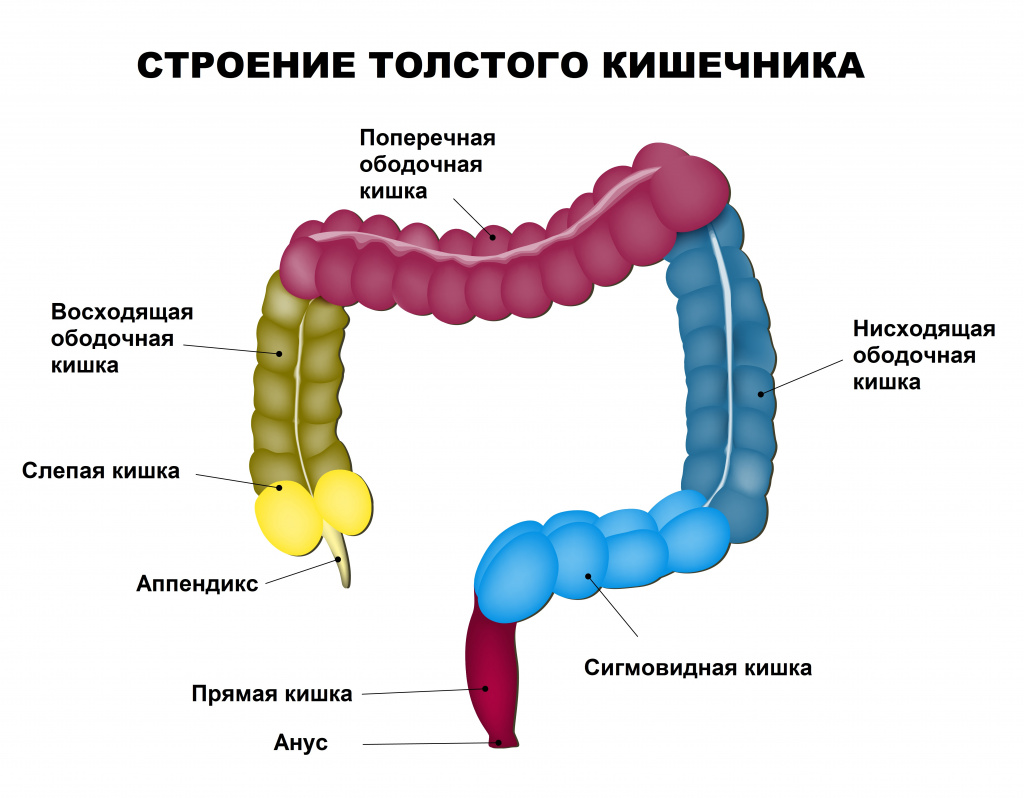
В мировой медицинской литературе это заболевание получило такое название, поскольку точные причины, вызывающей его развитие, не были установлены. При этом и наличие язв в кишечнике не является обязательным в течении данной патологии.
Заболевание затрагивает лиц обоего пола в любом возрасте – от младенцев до стариков, пик приходится на 15–30 и 50–70 лет.
Причины появления неспецифического язвенного колита
Повреждение стенки кишки, сопровождающееся иммунным ответом с продукцией антител к собственным клеткам кишечника и развитием аутоиммунного воспалительного процесса, рассматривается как одна из возможных причин манифестации неспецифического язвенного колита.
Кроме того, заболевание диагностируется у людей с нарушениями микрофлоры кишечника, ведущими к локальному раздражению слизистой оболочки аллергической и токсической природы.
Нарушение микроциркуляции в кишечнике из-за аномальной работы нервной системы, повышение проницаемости слизистой кишечной стенки для бактерий и микроорганизмов также относят к причинам развития неспецифического язвенного колита.
Факторы риска развития неспецифического язвенного колита
- Вирусные и бактериальные инфекции, в том числе перенесенные в детстве.
- Дисбактериоз кишечника.
- Наличие аутоиммунных заболеваний.
- Несбалансированное питание (отсутствие или низкое содержание в рационе грубых пищевых волокон).
- Заболевания нервной или эндокринной систем.
- Наследственная предрасположенность (наличие близких родственников, больных неспецифическим язвенным колитом).
- Патологии печени (склерозирующий холангит), вероятно, из-за недостаточного поступления желчи в кишку и нарушения процессов пищеварения.
Классификация заболевания
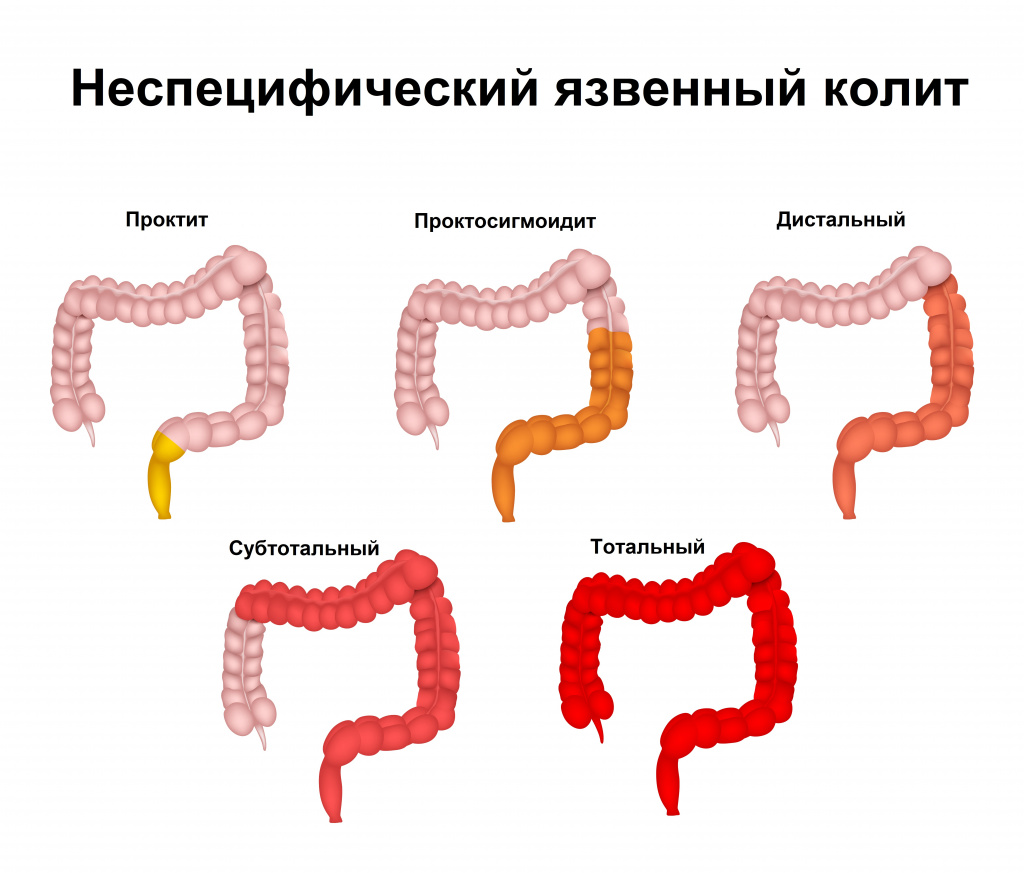
По распространенности поражения:
- Дистальный колит:
а) проктит – заболевание ограничивается только прямой кишкой (эта локализация чаше всего является дебютом заболевания, впоследствии воспаление может распространяться);
б) проктосигмоидит – вовлекается прямая и сигмовидная кишка. - Левосторонний колит – поражается вся левая половина кишки (встречается наиболее часто – до 80% случаев, по данным российских колопроктологов).
- Субтотальный колит – поражается почти весь толстый кишечник (до печеночного изгиба).
- Тотальный колит – поражение захватывает всю толстую кишку.
По степени тяжести клинических проявлений:
а) легкое течение;
б) среднетяжелое;
в) тяжелое.
По фазам заболевания:
а) ремиссия – нет клинических проявлений;
б) обострение – беспокоят симптомы неспецифического язвенного колита.
По течению заболевания:
а) рецидивирующее – характерно чередование периодов наличия клинических проявлений и их отсутствия. Часто рецидивирующим считается наличие обострений более 2 раз в год с короткими ремиссиями;
б) непрерывное течение характеризуется обострениями более 2 раз в год, ремиссии при этом короткие и тяжело достижимые при проведении полноценной терапии;
в) молниеносное (фульминантное) – быстрое развитие поражения кишечника и множественных осложнений.
В Российской Федерации помимо вышеуказанных используется классификация по активности процесса – минимальная, умеренная, максимальная (оценивается частота актов дефекации за сутки).
Симптомы неспецифического язвенного колита
Появление крови в кале отмечают подавляющее большинство больных неспецифическим язвенным колитом.
Этот симптом носит название гематохенезии. Кровь при этом может быть как на поверхности кала (при локализации поражения в прямой кишке), что требует дифференциальной диагностики с геморроем, так и смешанной с ним, что говорит о поражении более высоких отделов кишечника.
- Диарея небольшими объемами каловых масс, до 15–20 раз в сутки. В тяжелых случаях дефекация происходит кровью, гноем и слизью, так как каловые массы практически отсутствуют. У лиц старческого возраста возможно развитие запоров из-за возрастных изменений кишечника. У молодых преимущественна клиника диареи. От других заболеваний кишечника, сопровождающихся диареей, неспецифический язвенный колит отличается ее проявлением в ночное время.
- Боль при неспецифическом язвенном колите локализуется чаще в левой половине живота, при тотальном или субтотальном поражении может иметь диффузный характер (по всему животу). При преимущественной локализации воспаления в прямой кишке беспокоят тенезмы – болезненные позывы к дефекации.
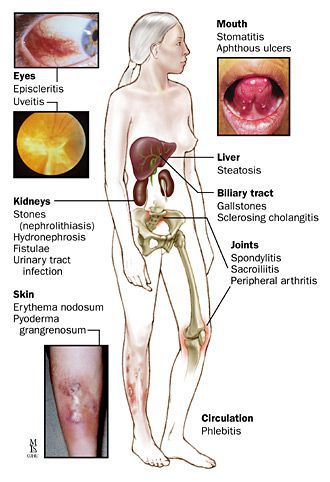
К внекишечным проявлениям неспецифического язвенного колита относятся:
- Кожные проявления, распространенность и форма которых зависят от активности кишечного процесса, встречаются примерно в 15% клинических случаев:
а) узловатая эритема (болезненные уплотнения под кожей красного цвета, чаще всего формируются на поверхности голеней);
б) гангренозная пиодермия (тяжелое проявление заболевания на коже, характеризуется множественными язвами и гнойниками различного размера), склонная к рецидивирующему течению. - Поражение полости рта, вероятно, связанное с нарушением всасывания питательных веществ в кишечнике:
а) афтозный стоматит (язвы на слизистой ротовой полости);
б) гингивит (воспаление десен);
в) стоматит (группа заболеваний слизистой полости рта). - Поражения суставов:
а) моно- и полиартрит (поражение затрагивает преимущественно голеностопные и коленные суставы, мелкие суставы кистей и стоп);
б) сакроилеит (воспаление крестцово-подвздошного сочленения);
в) анкилозирующий спондилит (тяжелое инвалидизирующее заболевание позвоночника). - Поражение органов зрения (чаще встречается при активном течении процесса в комплексе с поражением суставов и кожи):
а) ирит – воспаление радужной оболочки;
б) иридоциклит – воспаление радужки и цилиарного тела глаза;
в) эписклерит – воспаление ткани, соединяющей склеру и конъюнктивальный мешок глаза.
Для внекишечных проявлений заболевания характерно повышение температуры тела, озноб, слабость, вялость, снижение работоспособности, похудение, снижение аппетита, развитие тахикардии (учащенного сердцебиения), снижение гемоглобина из-за выделения крови с калом.
Диагностика неспецифического язвенного колита
Диагностика неспецифического язвенного колита включает тщательный сбор анамнеза (информации об условиях, предшествовавших появлению клиники заболевания, частоте стула за сутки, его характеристиках и пр.), пальцевой осмотр прямой кишки (с учетом онкологической настороженности). Проводится УЗИ органов брюшной полости, рентгенография брюшной полости и КТ-колоноскопия, в некоторых случаях с контрастным веществом. Золотым стандартом диагностики являются илеоколоноскопия, в том числе с седацией, или ректосигмоскопия, при которых возможен забор биологического материала для исследования (биопсии).
Колоноскопия
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
Колоноскопия с седацией (во сне)
Лечебно-диагностический метод исследования толстого кишечника, во время которого при необходимости может быть проведено малое хирургическое вмешательство (биопсия, удаление полипа до 1 мм).
Ректосигмоскопия
Эндоскопическое исследование участка толстого кишечника, позволяющее получить информацию о его состоянии и обнаружить различные патологии.
Исследование пунктатов других органов и тканей (кроме костного мозга)
Исследование пунктатов, полученных из опухолей, предопухолевых, опухолеподобных образований различной локализации: печень, почки, лёгкие, забрюшинные опухоли, опухоли средостения, щитовидная железа, предстательная железа, яичко, яичники, лимфатические узлы, миндалины, мягкие ткани, кости.
…
870 руб
Однако в некоторых случаях врач может отложить процедуру до момента уменьшения симптомов на фоне лечения, так как проведение эндоскопических методов диагностики при тяжелом течении заболевания или в момент обострений чревато высоким риском развития осложнений.
Из лабораторных методик используется общий анализ крови для оценки наличия анемии и выраженности воспалительного ответа, биохимический анализ (с определением печеночных ферментов, микроэлементов, С-реактивного белка, альфа-химотрипсина – для суждения об активности процесса и степени воспаления).
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
С-реактивный белок (СРБ, CRP)
Синонимы: С-реактивный белок сыворотки крови.
C-reactive Protein (CRP), quantitative.
Краткая характеристика определяемого вещества С-реактивный белок
С-реактивный белок получил свое название из-за способности вступать в реакцию преципитации с С-полисахаридом пневмококков (один из мех…
555 руб
В дифференциальной диагностике неспецифического язвенного колита и болезни Крона (тяжелого хронического заболевания желудочно-кишечного тракта, также поражающего слизистую оболочку и имеющего схожие симптомы) широко применяется определение pANCA. При неспецифическом язвенном колите этот показатель повышается до 94%, а при болезни Крона встречается лишь в 40% случаев.
Проводятся и исследования кала на яйца гельминтов, посев на клостридии и прочие кишечные инфекции, патогенную кишечную флору, общий анализ кала, а также анализ кала на скрытую кровь.
Анализ кала на яйца гельминтов (яйца глистов,helminth eggs)
Синонимы: Анализ кала на яйца глистов.
Ova and Parasite Exam; O&P, PRO stool; Stool O & P test.
Краткое описание исследования «Анализ кала на яйца гельминтов»
Гельминты (глисты) – паразитические черви, вызывающие группу болезней, называемых гельминтозами. Чаще …
465 руб
Посев на клостридии диффициле (Clostridium difficile)
Клостридии (Clostridium difficile) бактерии, в норме присутствующие в толстом кишечнике, но которые при терапии антибиотиками могут вызвать псевдомембранозный колит.
Заболевание без специфической терапии часто заканчивается летальным исходом. Это обусловлено особенностями Clostridium diffic…
1 250 руб
Копрограмма (Koprogramma, Stool)
Синонимы: Копрограмма, Общий анализ кала. Koprogramma, Stool analysis, Fecal analysis.
Краткая характеристика исследования «Копрограмма»
Кал – конечный продукт, образующийся в результате сложных биохимических процессов расщепления пищи, всасывания продуктов переваривания в жел…
620 руб
Для диагностики дисбиотических состояний назначают комплексы анализов для определения состава микрофлоры кишечника, в том числе на чувствительность к препаратам для лечения нарушения биоценоза кишки.
К каким врачам обращаться
При появлении болей в животе, нарушений стула, симптомов общей интоксикации, анемии (бледность кожи и слизистых, слабость, снижение работоспособности) необходимо обратиться за помощью к
терапевту
.
Врач выберет объем необходимых обследований и лечения, а также определит необходимость консультации узких специалистов:
гастроэнтеролога
,
онколога
, проктолога.
Лечение неспецифического язвенного колита
Терапия неспецифического язвенного колита заключается в купировании обострений, уменьшении их количества, достижении и поддержании ремиссии, профилактике осложнений.
В зависимости от клинической ситуации для каждого пациента подбирается индивидуальное лечение, могут быть назначены гормональные препараты, специализированные лекарственные средства в виде ректальных свечей, таблетированных форм и растворов для внутривенного введения, антибиотики, пробиотики.
Широко применяется лечебное питание: исключают жирную, жареную, пряную, раздражающую слизистую оболочку кишечника пищу, увеличивают в рационе белок, максимально ограничивают клетчатку, в период обострения запрещают молочные и другие продукты, способные провоцировать процессы брожения в просвете кишки.
Для коррекции нарушений всасывания используются поливитаминные и минеральные комплексы, препараты железа, в том числе и для внутривенного введения.
В тяжелых случаях требуется удаление пораженного участка кишечника.
Осложнения
Перфорация (прободение) толстой кишки – проявляется резкой болью в животе, значительным усугублением симптомов интоксикации, ухудшением состояния больного, симптомами перитонита.
Токсическое расширение стенок толстой кишки – сопровождается ухудшением состояния больного, ознобом и повышением температуры тела до 39оС, уменьшением частоты дефекаций (это связано с вовлечением в патологический процесс мышечного аппарата кишки и не является признаком улучшения состояния больного), слабостью. Частота летальных исходов при этом осложнении составляет до 30%.
Развитие кишечного кровотечения – в стуле помимо «привычных» примесей крови появляются сгустки, отмечается прогрессирующее снижение гемоглобина и артериального давления, бледность слизистых оболочек и кожи, выраженная слабость, тахикардия.
Трансформация неспецифического язвенного колита в рак толстой кишки, по всей видимости, связана с наличием постоянного воспаления в клетках кишечника, уменьшением их сопротивляемости воздействию патологических микроорганизмов.
Формирование свищей (каналов, открывающихся из полости кишечника на кожу), абсцессов (гнойников) окружающих мягких тканей.
Синдром мальабсорбции – нарушение всасывания жизненно важных микроэлементов и витаминов, что ведет к сбою в работе всех органов и систем.
Профилактика неспецифического язвенного колита
Основой профилактики считается регулярное диспансерное наблюдение людей из групп риска и проведение эндоскопических обследований органов пищеварения при наличии длительных симптомов расстройства пищеварения.
Снизить риск развития заболевания позволяет сбалансированное питание, содержащее достаточное количество витаминов, минералов и клетчатки, создающее оптимальный режим пищеварения (отсутствие поносов, запоров).
Источники:
- Клинические рекомендации Российской гастроэнтерологической ассоциации и Ассоциации колопроктологов России по диагностике и лечению язвенного колита. Москва, 2017. – 31 с.
- Клинические рекомендации по диагностике и лечению взрослых, больных язвенным колитом. Российская гастроэнтерологическая ассоциация. 2013.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

