Мероприятия по предупреждению кори


Корь(лат.Morbilli) – крайне заразная вирусная инфекция, болеют которой только люди.
Заболеть может как ребенок, так и взрослый. Чаще корью болеют дети до 5 лет.
Для взрослых, не привитых против кори, также высок риск заражения, причем заболевание у них в большинстве случаев протекает в более тяжелой форме, чем у детей.
Младенцы до 1 года, как правило, сохраняют в крови материнские антитела (если сама мама защищена от кори), но к году их количество уменьшается, соответственно повышая риск развития заболевания.
Корь остается одной из основных причин смерти среди детей раннего возраста во всем мире. Большинство смертельных случаев происходит из-за осложнений кори. Чаще всего осложнения развиваются у детей до 5 лет и у взрослых старше 20.
В 1980 году, до широкого распространения вакцинации, произошло 2,6 миллиона случаев смерти от кори.
В 2013 году произошло 145 700 случаев смерти от кори. В 2014 зарегистрировано 114 900 случаев смерти от кори.
Корь – это острое инфекционное заболевание с высоким уровнем восприимчивости. Индекс контагиозности (заразительности) приближается к 100%. Заболевание характеризуется высокой температурой, воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией.
Как происходит заражение?
Возбудителем кори является вирус. Передается болезнь воздушно-капельным путем, источником инфекции является только человек, больной корью. Входные ворота инфекции – слизистые оболочки верхних дыхательных путей. Далее вирус разносится по кровяному руслу по всему организму. |  |
Течение кори происходит с последовательной сменой трех периодов: катарального, периода высыпаний, периода реконвалесценции.
Первые признаки заболевания появляются на 8-12 день после заражения и характеризуются лихорадкой, недомоганием, насморком, кашлем, воспалением слизистой глаз. В это время на слизистой оболочке щек появляются белые пятна, окруженные каймой (пятна Филатова-Коплика).
На 4-5 день болезни за ушами и на щеках появляются высыпания, которые распространяются на все лицо и шею. Сначала сыпь появляется на теле, а затем – на руках и ногах.

В период высыпания температура тела поднимается до 39 0С, нарастают симптомы интоксикации, усиливается насморк, кашель, светобоязнь, ухудшается сон. В течение 3-4-х дней сыпь исчезает в той же последовательности, как и появлялась.
Осложнения кори:
Слепота
Коревой энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев
Пневмония
Ларингиты и ларинготрахеиты, приводящие к развитию у детей ложного крупа
Корь может активизировать течение туберкулеза
Отит
Корь у беременных женщин ведет к потере плода.
1 ребенок из 300 получает осложнение кори в виде энцефалопатии.
Особенно тяжело корь протекает у часто болеющих, ослабленных детей.
Профилактика кори

Специфического лечения при кори нет, поэтому необходимо своевременно принять меры профилактики данного заболевания. Главным и наиболее эффективным средством профилактики кори является вакцинопрофилактика.
В Российской Федерации применяются вакцины, зарегистрированные на территории страны, которые по своим характеристикам соответствуют всем требованиям ВОЗ.
Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию всего населения.
Детям прививка делается в возрасте 1 года и в 6 лет.
Если вакцинация не была проведена вовремя или если отсутствуют сведения о прививках против кори, то она проводится взрослым также в 2 этапа с разницей в 3 месяца.
Вакцинация против кори показана взрослым до 35 лет (включительно), не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках против кори.
Помимо этого, вакцинацию против кори должны проходить взрослые от 36 до 55 лет (включительно), относящиеся к группам риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы), не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках против кори.
После двукратного введения вакцины, так же, как и после переболевания корью, в 95% случаев формируется стойкий длительный иммунитет к этой инфекции.
Иммунизация по эпидемическим показаниям
Проводится лицам, имевшим контакт с больным корью (при подозрении на заболевание), не болевшим корью ранее, не привитым, привитым однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в первые 72 часа с момента контакта с больным.
Детям, имевшим контакт с заболевшим корью, которые не могут быть привиты против кори по той или иной причине (не достигшим прививочного возраста, не получившим прививки в связи с медицинскими противопоказаниями или отказом родителей от прививок), не позднее 5-го дня с момента контакта с больным вводится нормальный иммуноглобулин человека.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь – такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
Коревая вакцина является слабореактогенным препаратом, именно поэтому перечень противопоказаний к ее проведению весьма ограничен. К противопоказаниям относятся первичные и вторичные иммунодефицитные состояния, аллергические реакции на предшествующее введение вакцины, содержащей коревой и/или паротитный компоненты, системные аллергические реакции на антибиотики из группы аминогликозидов. При легких формах ОРВИ и кишечных инфекций вакцинацию можно проводить после нормализации температуры.
Аллергические заболевания не являются противопоказанием к вакцинации. Корь у аллергиков может протекать в тяжелой форме.
Если по каким-либо причинам Вы не привили своего ребенка против кори, сделайте это без промедления, ведь корь совсем не безобидная инфекция.
Источник
Необходимость профилактических мероприятий при коревой инфекции определяется простотой инфицирования, быстротой распространения в человеческой популяции и определенной вероятностью развития осложнений преимущественно во взрослом возрасте. Эффективная и своевременная профилактика позволяет расценивать корь как потенциально управляемую инфекционную болезнь.
Эпидемиологические особенности кори
Источник инфекции
Коревой инфекцией болеют только люди. На сегодняшний день нет достоверных сведений о возможности носительства кори. Источником инфекции становится человек в окончательной фазе инкубационного (то есть скрытого) периода и в пределах 4-5 дней от момента начала кожных высыпаний.

Только в случае развития осложнений больной человек выделяет вирус более длительно – 9-11 дней.
Пути передачи
Вирус коревой инфекции содержится в большом количестве в мельчайших капельках секрета на поверхности всех слизистых оболочек верхних дыхательных путей. Ребенок и взрослый активно выделяют вирус в процессе кашля и чихания, а также при обычном разговоре. Именно таким образом реализуется воздушно-капельный механизм передачи при коревой инфекции.
Отличительной особенностью кори является возможность распространения возбудителя инфекции на значительное (десятки метров) расстояние. Кроме того, вирус обладает способностью быстро распространяться не только по горизонтальной поверхности, но и по вертикальной. Именно таким способом – по вентиляционным шахтам и лестничным пролетам распространяется корь в многоэтажных зданиях.

Вирус коревой инфекции не устойчив в окружающей среде, даже при отсутствии текущей дезинфекции он сохраняет свою активность не более 30 минут. Поэтому передача контактно-бытовым путем практически невозможна.
В редких случаях, когда коревой инфекцией заражается женщина в интересном положении, отмечается проникновение вируса кори через плаценту и внутриутробное инфицирование плода. Вертикальный путь передачи этого инфекционного заболевания приводит к развитию врожденной кори.
Восприимчивое население
Восприимчивость к кори практически 100%. Это касается как детского населения, так и взрослого. После перенесенного когда-либо заболевания сохраняется напряженный иммунитет на протяжении всей человеческой жизни. В медицинской литературе случаи повторного заражения описаны как казуистические.
Традиционный период повышения заболеваемости – холодное время года, когда отмечается более длительное пребывание людей в замкнутом помещении.
С другой стороны, нарушение календаря проведения профилактических прививок в различных странах привело к снижению уровня коллективного иммунитета, смещению сезонности (зимне-весенняя), повышению частоты встречаемости этого инфекционного заболевания среди взрослых лиц.
В середине ХХ века корью болели преимущественно дети дошкольного и младшего школьного возраста. В настоящее время регистрируются вспышки этого инфекционного заболевания внутри взрослых коллективов – в студенческих общежитиях, в казармах новобранцев. Описываются также случаи внутрибольничных вспышек кори как результат дефектов вакцинации и недостаточно эффективных противоэпидемических мероприятий.
Общие принципы профилактики
Профилактика кори подразделяется на плановую и экстренную. Все определяется эпидемической ситуацией в регионе проживания и выполнением прививочного календаря.
Плановая профилактика
Всемирная организация здравоохранения в течении многих лет реализует компанию по охвату всего населения земного шара полным курсом профилактических прививок. Только целенаправленное и своевременное проведение вакцинации и ревакцинации позволит достичь высокого уровня коллективного иммунитета и существенного снижения уровня заболеваемости.

Профилактика кори у детей – это, в первую очередь, прививки. Согласно прививочному календарю, принятому в РФ, вакцинация проводится в возрасте примерно 1-1,5 года (однократно). Ревакцинация (то есть повторное введение вакцины) проводится также однократно в возрасте 6 лет, перед предполагаемым поступлением ребенка в школу.
Поствакцинальный иммунитет не такой напряженный, как после перенесенного когда-либо заболевания, то есть любая вакцина не дает 100% гарантии и защиты от возможного инфицирования. Однако, полный курс вакцинации защищает человека от развития тяжелой и осложненной формы коревой инфекции.
Последующая ревакцинация взрослых людей в большинстве стран считается нецелесообразной. Выборочные серологические исследования по определению титра защитных антител у взрослых демонстрируют высокую частоту их обнаружения. Это свидетельствует о перенесенном заболевании и определенных дефектах диагностики коревой инфекции (если человек отрицает факт заболеванию корью в прошлом).
Для плановой вакцинации обычно используются различные варианты поливалентных вакцин:
- КПК – вакцина для профилактики кори, эпидемического паротита и краснухи, которая выпускается отечественным производителем;
- вакцина с такими же составляющими, но выпускаемая американской фармацевтической компанией MSD;
- «Рувакс» — живая коревая вакцина, производимая французской фармацевтической компанией «Авентис-Пастер».
Любой вариант противокоревой вакцины достаточно хорошо переносится. Кратковременные поствакцинальные реакции (повышение температуры, слабость и прочее) непродолжительны и легко купируются традиционными НПВС. Поствакцинальные осложнения регистрируются крайне редко.
Экстренная профилактика кори
Это комплекс противоэпидемических мероприятий, который реализуется в условиях наличия больного коревой инфекцией.
Экстренные профилактические мероприятия предполагают использование либо коревой вакцины, либо противокоревого иммуноглобулина.
Живая коревая вакцина вводится взрослым и детям, у которых отсутствуют данные о проведенной плановой вакцинации. Вводится одна доза коревой вакцины в как можно более ранние сроки после произошедшего контакта с больным этим инфекционным заболеванием.
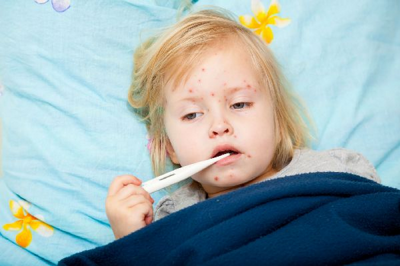
Детям с абсолютными противопоказаниями к прививкам, людям с иммунодефицитами, беременным, больным с открытой формой туберкулезной инфекции не может быть введена коревая вакцина, поэтому применяется противокоревой иммуноглобулин. Это препарат для специфической профилактики, который содержит защитные противокоревые антитела, полученные из крови донора. Введение специфических антител позволяет нейтрализовать вирус кори.
Чтобы достичь положительного эффекта от введения иммуноглобулина, необходимо ввести его контактным лицам не позднее, чем через 3 дня от произошедшего контакта с больным человеком.
Экстренная профилактика с помощью иммуноглобулина имеет ряд недостатков: не всегда предотвращает развитие болезни, удлиняется инкубационный период – развитие клинической симптоматики возможно не на 9-11, а в пределах 21 дня от момента контакта с больным корью.
Мероприятия в очаге
Это комплекс мероприятий, который проводится в очаге инфекции, где находится больной коревой инфекцией. Обязательно проводится текущая дезинфекция: проветривание помещения, влажная уборка, отсутствие контактов с другими (неболевшими) людьми. По эпидемическим (невозможность изоляции дома) и клиническим (тяжелое течение болезни) проводится госпитализация больного с корью в инфекционный стационар.
Изоляция распространяется также на детское учреждение. Проводится ежедневное медицинское наблюдение (термометрия и др.) за неболевшими контактными. Разобщению с другими детьми подлежат контактные по кори лица с 8ого по 17й (21й) день от момента встречи с больным.
Это может быть интересно:
Источник

В связи с участившимися случаями кори, напоминаем о необходимости противоэпидемических мероприятий в очаге кори с целью ее локализации и ликвидации.
Первичные противоэпидемические мероприятия в очагах проводятся медицинскими работниками организаций, осуществляющих медицинскую деятельность, а также иных организаций, частнопрактикующими медицинскими работниками сразу после выявления больного или при подозрении на корь.
При получении экстренного извещения специалисты территориальных органов, осуществляющих санитарно-эпидемиологический надзор, в течение 24 часов проводят эпидемиологическое обследование очага (очагов) инфекции:
- определяют границы очага (очагов) по месту проживания, работы, обучения, пребывания заболевшего (при подозрении на заболевание);
- круг лиц, бывших в контакте с заболевшим, их прививочный и инфекционный анамнез в отношении кори;
- осуществляют контроль за проведением противоэпидемических и профилактических мероприятий в очагах.
При выявлении очага инфекции кори в дошкольных организациях и общеобразовательных учреждениях, а также в организациях с круглосуточным пребыванием взрослых с момента выявления первого больного до 21 дня с момента выявления последнего заболевшего в коллектив не принимаются лица, не болевшие корью, и не привитые против этой инфекции.
Источники инфекции – больные корью (или при подозрении на эту инфекцию) – подлежат обязательной госпитализации в случаях:
– тяжелого клинического течения заболевания;
– независимо от формы течения заболевания – лица из организаций с круглосуточным пребыванием детей или взрослых; лица, проживающие в общежитиях и в неблагоприятных бытовых условиях (в том числе коммунальных квартирах); при наличии в семье заболевшего лиц из числа декретированных групп населения.
В направлении на госпитализацию больных корью (или при подозрении на эту инфекцию), наряду с анкетными данными, указываются первоначальные симптомы заболевания, сведения о проведенном лечении и профилактических прививках, а также данные эпидемиологического анамнеза.
Госпитализированные лица должны находиться в стационаре до исчезновения клинических симптомов, но не менее чем – 5 дней с момента появления сыпи.
Допуск реконвалесцентов кори в организованные коллективы детей и взрослых разрешается после их клинического выздоровления.
За лицами, общавшимися с больными корью устанавливается медицинское наблюдение в течение 21 дня с момента выявления последнего случая заболевания в очаге.
В дошкольных организациях и общеобразовательных учреждениях, а также в организациях с круглосуточным пребыванием взрослых организуется ежедневный осмотр контактных лиц медицинскими работниками в целях активного выявления и изоляции лиц с признаками заболевания.
В очагах кори определяется круг лиц, подлежащих иммунизации против этой инфекции по эпидемическим показаниям.
Иммунизации против кори по эпидемическим показаниям подлежат лица:
- имевшие контакт с больным (при подозрении на заболевание),
- не болевшие корью ранее,
- не привитые,
- не имеющие сведений о прививках против кори,
- привитые против кори однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
Детям, не привитым против кори (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок), не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее – иммуноглобулин) в соответствии с инструкцией по его применению.
Сведения о проведенных прививках и введении иммуноглобулина (дата, название препарата, доза, серия, контрольный номер, срок годности, предприятие-изготовитель) вносят в учетные формы в соответствии с требованиями к организации вакцинопрофилактики.
Контактные лица из очага кори, не привитые и не болевшие указанной инфекцией ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения.
Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно-противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.
СП 3.1.2952-11 “ПРОФИЛАКТИКА КОРИ, КРАСНУХИ И ЭПИДЕМИЧЕСКОГО ПАРОТИТА”
Источник
