Ложная краснуха у ребенка
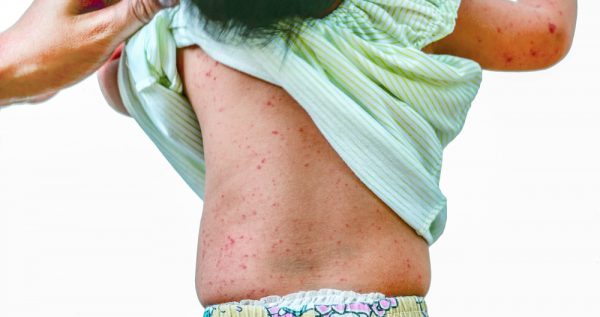
Псевдокраснуха у детей не относится к числу смертельно опасных заболеваний и практически всегда проходит без каких-либо последствий для здоровья. Но ответственные родители должны четко понимать, что ее самостоятельное лечение крайне не рекомендуется. Дело в том, что под маской псевдокраснухи могут скрываться иные, гораздо более опасные заболевания. Поэтому за рекомендациями вы должны обратиться к врачу, а не провизору в аптеку или всезнающей бабушке.
Общие сведения
Возбудитель псевдокраснухи — вирус герпеса шестого типа (Human Herpesvirus 6). В медицине известны два его вида — HHV 6A и HHV 6B, но это деление достаточно условное. A-модификация встречается обычно у взрослых пациентов, страдающих различными нейровоспалительными патологиями (например, рассеянным склерозом). Намного интереснее для родителей вирус HHV 6B. Именно он вызывает псевдокраснуху, энцефалит и пневмонию. Справедливости ради нужно уточнить, что два последних заболевания встречаются достаточно редко и могут возникнуть при повторной реактивации вируса.

Отдельного упоминания заслуживает классификация псевдокраснухи, а если говорить точнее — множественность ее названий. Помимо своего «официального имени» она известна как розеола детская, шестая болезнь, внезапная экзантема, 3-дневная лихорадка, exanthema subitum, roseola infantum или pseudorubella. Какое название использует ваш педиатр, мы не знаем, но в любом случае особых поводов для беспокойства нет. Exanthema subitum или 3-дневная лихорадка звучат очень грозно и пугающе, но реальной опасности для жизни и здоровья не представляют.
Насколько распространена ложная краснуха у детей? Единого мнения среди врачей по этому вопросу нет, но считается, что HHV 6B поражает около трети всех детей в возрасте от полугода до 3 лет. Механизм передачи — предположительно воздушно-капельный, причем пик заболеваемости приходится на осень и весну. Длительность инкубационного периода может быть разной, но в среднем она составляет от 3 до 7 дней.
Иммунный ответ организма
До 4-5 месяца жизни малыша защищают материнские антитела, потому вероятность заболеть псевдокраснухой в этом возрасте стремится к нулю. Но так, к большому сожалению, бывает далеко не всегда. Если мама не болела в детстве внезапной экзантемой или не была вакцинирована, ее собственный иммунитет о HHV 6B ничего не знает. Поэтому риск заражения для крохи становится не гипотетическим, а вполне реальным. На 3-4 году жизни иммунитет ребенка начинает работать в полную силу, и если малыш вовремя получает необходимые прививки, шанс заболеть у него будет крайне низким.
Также стоит уточнить, что вирус может передаваться не только воздушно-капельным, но и контактным путем (через игрушки, предметы обихода и столовые приборы). Ребенок будет заразным для окружающих непосредственно с момента инфицирования и еще сутки после того, как температура начала снижаться. Особо заметим, что в этот срок входит инкубационный период.
Симптомы
Они появляются не сразу, а на 5-15 день после момента инфицирования. Именно столько длится инкубационный период при детской розеоле. Но вы должны понимать, что псевдокраснуха по внешним проявлениям похожа на несколько других инфекционных заболеваний, которые требуют совершенно иного подхода к диагностике и лечению. Поэтому при первых признаках заболевания стоит вызвать врача на дом, а если состояние ребенка тяжелое, то и «скорую помощь».
Основные клинические проявления:
- Внезапное повышение температуры до 39-41 градуса. Особо заметим, что она плохо сбивается традиционными лекарствами наподобие парацетамола, анальгина или ибупрофена.
- Лихорадочное состояние, которое усугубляется сильной слабостью, апатией, тошнотой и снижением аппетита. Кормить малыша «через силу» (а именно так поступают особо заботливые бабушки и дедушки) — не самая хорошая идея. Гораздо лучше вместо того, чтобы становится к плите и начинать выготавливать вкусности, обеспечить маленькому пациенту полный покой и обратиться к врачу.
- Выраженные фебрильные судороги с высоким риском потери сознания. В таком состоянии малыш практически не реагирует на любые внешние раздражители, часто падает, замирает либо же вытягивается в струнку. Иногда наблюдается кратковременная остановка дыхания, которая чаще всего быстро проходит. Если вы столкнулись с чем-то подобным, нужно незамедлительно вызвать «скорую помощь».
- Непроизвольное мочеиспускание или дефекация. Многие родители после этого начинают паниковать, а чрезмерно впечатлительные — поглощать валидол или корвалол, но в большинстве случаев такие симптомы не являются критически опасными для жизни. Однако из этого вовсе не следует, что заболевшего ребенка можно лечить примочками или народными средствами. Ему необходима квалифицированная медицинская помощь!

Внимание! При псевдокраснухе какие-либо ЛОР-проявления (кашель, ринит) обычно отсутствуют.
Маловероятные клинические проявления:
- диарея;
- ринит;
- отечность век;
- шейная лимфаденопатия;
- высыпания во рту;
- покраснение горла;
- пульсация родничка.
Когда необходимо срочно обратиться к врачу?
- температура выше 39,5 и она не сбивается обычными жаропонижающими;
- лихорадочное состояние длится дольше 5-7 дней;
- площадь кожи, пораженной сыпью, через 3 дня увеличивается или остается на том же уровне (при стандартном течении заболевания она должна значительно уменьшиться).
Сыпь
Она появляется на 3-4 сутки заболевания на фоне сильного снижения температуры. Начальные зоны локализации — спина и живот, но очень быстро сыпь распространяется на грудь, лицо и конечности. Цвет обычно розовый, диаметр бугорков и папул — от 1 до 5 мм. Сыпь при псевдокраснухе не заразна и редко когда сопровождается сильным зудом. На 3-4 день дерматологические проявления проходят практически без каких-либо последствий, а кожа приобретает здоровый вид.
В редких случаях псевдокраснуха протекает без каких-либо кожных проявлений, потому поставить точный диагноз можно только после ряда лабораторных тестов. Также хотим заметить, что побледнение сыпи в момент надавливания на нее — критерий достаточно неочевидный.
Внимание! Псевдокраснуха — крайне опасное заболевание для детей с ослабленным иммунитетом. Основные причины — ВИЧ-положительный статус, химиотерапия и недавняя трансплантация органов. Такие дети нуждаются в квалифицированном медицинском уходе!
Диагностика
Псевдокраснуха — заболевание весьма распространенное, но такой диагноз ставится редко. Основная причина этого — скорость развития клинических проявлений. Когда родители «дозревают» до обращения к врачу, специфической медицинской помощи ребенку чаще всего уже не требуется, а явные симптомы отсутствуют или выражены достаточно слабо.
Основные диагностические мероприятия:
- Анализ субъективных жалоб пациента и его родителей.
- Предварительный осмотр. Он позволит выявить мелкую папулезную сыпь и бледный венчик, окружающий область покраснения.
- Серологический анализ крови, слюны или материнского молока (при псевдокраснухе количество специфических антител возрастает в 4-5 раз).
- Клинический анализ крови (покажет увеличение количества лимфоцитов и уменьшение лейкоцитов).
- Исследование кала на дисбактериоз и яйца глист.

Дифференциальная диагностика:
- краснуха;
- корь;
- аллергическая сыпь;
- различные глистные инвазии (аскаридоз, сальмонеллез, лямблии);
- лекарственная токсикодермия;
- скарлатина;
- инфекционная эритема;
- энтеровирусные инфекции;
- пневмония.
Лечение
Псевдокраснуха не представляет сколько-нибудь существенной угрозы для здоровья и в подавляющем большинстве случаев проходит без каких-либо последствий для здоровья. Но вы должны понимать, что риск опасных осложнений, каким бы незначительным он ни был, все же существует. Поэтому мы настоятельно рекомендуем при первых признаках заболевания обратиться к врачу и следовать всем его рекомендациям.

Чем можно помочь ребенку?
- Как можно чаще проветривайте помещение и проводите в нем влажную уборку.
- Обеспечьте постельный режим. Сделать это не так просто, но бабушкины сказки и всенепременный Лунтик (Барбоскины, Ми-ми-мишки, Даша-путешественница) вам в этом помогут.
- Давайте ребенку как можно больше жидкости. Идеальный вариант — специальные солевые растворы («Регидрон», «Гидровит», «Хумана»). Если малыш от них отказывается, подойдет обычный чай, компот, сок или даже вода.
- Если у ребенка повышенная температура, почаще обтирайте его губкой, смоченной в прохладной воде. С теми же целями можно использовать мягкие жаропонижающие (Нурофен, Парацетамол, Панадол).
- Пациентам с ослабленной иммунной системой рекомендованы Фоскарнет, Ацикловир или Ганцикловир. Эти препараты значительно снижают риск вирусного энцефалита.
- При необходимости можно использовать антигистаминные средства, но их должен назначать только врач.
Внимание! Категорически запрещается использовать для снижения температуры Аспирин или лекарства на его основе. Многочисленные исследования показали, что он значительно увеличивает риск развития синдрома Рейе (острая энцефалопатия с отеком мозга и жировой инфильтрацией органов).
Источник
О существовании такого инфекционного заболевания, как розеола, многие родители даже не догадываются. А все потому, что ее симптомы действительно очень похожи на симптомы всем известной краснухи или аллергии.
Содержание:
- Что такое розеола
- Как протекает псевдокраснуха
- Возможные осложнения болезни
- Нужно ли обращаться к врачу?
- Нужно ли обращаться к врачу?
- Профилактика заболевания

Источник: Shutterstock
Распознать розеолу (или внезапную экзантему, детскую трехдневную лихорадку, псевдокраснуху) можно, если знать причины ее возникновения, симптомы и особенности болезни.
Что такое розеола
Розеола – инфекционное заболевание, которое можно отнести в группе детских вирусных инфекций, в силу того, что болеют ею преимущественно дети до 5-ти лет. При этом чаще всего заболевание диагностируют у малышей в возрасте от 9 месяцев до 1,5-2 лет, потому что у них еще не выработались антитела к вирусам. Новорожденные в возрасте до 9-ти месяцев обычно не болеют розеолой, поскольку в их организме присутствуют материнские антитела, приобретенные еще в утробе.
Однажды переболев, ребенок приобретает иммунитет к розеоле. Повторные приступы возможны, но весьма маловероятны.
Возбудитель инфекции: вирус герпеса 6 типа, который был открыт совсем недавно – в 1986 году, а в 1988 была обнаружена его связь с внезапной экзантемой. На сегодняшний день он еще не слишком хорошо изучен, по крайней мере, о нем известно несколько меньше, чем о его сородичах – вирусах герпеса 1-5 типа. Некоторые ученые считают, что у взрослых это вирус вызывает синдром хронической усталости. Передача вируса происходит воздушно-капельным путем от человека к человеку.
Проникая в организм через слизистые ротовой полости и носоглотки, вирус попадает в кровь и распространяется по всему организму.
Как протекает псевдокраснуха
- Инкубационный период розеолы у детей составляет от 3 до 7 дней, но иногда болезнь может проявиться даже через 2 недели после инфицирования. Проходит обычно в острой форме. Каковы же ее симптомы?
- Внезапное повышение температуры тела до 39-40°C, при этом кашель и насморк отсутствуют.
- Продолжительность лихорадки – до 3-х дней, причем температура сбивается с большим трудом.
- После этого периода температура резко спадает и по телу малыша распространяется темно-розовая сыпь – слегка выпуклые мелкие точки или пятнышки до 5 мм в диаметре. Обычный ареал высыпаний – спина, грудная клетка, живот, но иногда сыпь может переходить на шею, лицо, ягодицы, конечности.
- Характерный симптом высыпаний при розеоле – они не вызывают зуда и никак не беспокоят малыша.
- Сыпь проходит бесследно через 3-4 дня без всякого лечения. Бывают случаи, когда родители даже не замечают ее, поскольку высыпания появляются и исчезают за одну ночь.
- Сыпь при розеоле не заразна, ее появление – признак того, что ребенок выздоравливает и уже не может никого заразить.
- Также для заболевания характерно увеличение лимфоузлов – затылочных и шейных.
- Крайне редко наблюдаются диарея, ринит, покраснение горла, пятна на языке и мягком небе – пятна Nagayana.

Татьяна Волоха
врач-педиатр семейной клиники «Амеда»
Детская розеола, или же внезапная экзантема – широко распространенная детская инфекция, которая вызвана вирусом герпеса 6, реже 7 типа. Клинически проявляется лихорадкой от 3 до 5 дней, общим недомоганием и наличием мелкой пятнисто-папулезной сыпи на коже лица, туловища и конечностей. Как и при любой другой вирусной инфекции, ребенок с розеолой должен быть осмотрен педиатром, для исключения более серьезных и опасных для ребенка состояний. Данное заболевание у здоровых детей, без иммунодефицита и сопутствующих хронических заболеваний, специфического лечения не требует.
ВНИМАНИЕ! Во время резкого повышения температуры тела при розеоле (лихорадочном состоянии) возможны фебрильные судороги у детей вплоть до потери сознания. В этом случае нужно немедленно вызвать врача!
Источник: Fotolia
Возможные осложнения болезни
Обычно розеола проходит сама собой и не требует никакого лечения. Однако существует статистика, согласно которой 13% детей с первичной герпесной инфекцией 6 типа были госпитализированы с подозрением на сепсис.
В целом, главные осложнения инфекции связаны с воздействием вируса на центральную нервную систему (ЦНС) – чаще всего это судороги, реже встречаются выбухание большого родничка или менингоэнцефалит.
Осложнения наиболее вероятны у детей в возрасте от 12 до 15 месяцев.
Краснуха или розеола?
Общее для этих заболеваний:
- Оба они вызваны вирусом, считаются «детскими» инфекциями и в раннем возрасте протекают, как правило, не тяжело.
- Лечения от краснухи и розеолы не существует и собственно, со слов медиков – не требуется, поскольку организм ребенка сам в состоянии справиться с вирусом, а задача родителей ему в этом помочь.
- Иммунитет против обоих вирусов – пожизненный.
Различия:
- Краснуха начинается с высыпания на фоне повышения температуры. Нередко именно сыпь является первым симптомом инфекции, тогда как при розеоле сыпь – признак выработки иммуноглобулинов и окончания болезни.
- При краснухе очень часто увеличены затылочные лимфоузлы, они становятся плотными и болезненными. Могут так же немного увеличиться и подчелюстные. При розеоле возможно небольшое увеличение шейных лимфатических узлов, расположенных под челюстями ребенка.
- Обе инфекции не требуют лечения в детском возрасте и протекают довольно легко. Знать о том, чем именно переболел ребенок и против какой инфекции у него выработан пожизненный иммунитет важно, чтобы понимать – нужно ли делать прививку от краснухи, которая тяжело переносится во взрослом возрасте и особенно опасна во время беременности.
Имеет свои характерные особенности и сыпь при розеоле. Если надавить на пятнышко сыпи в течение 10-15 секунд, при розеоле оно устойчиво побледнеет, а при краснухе – не изменит цвет.

Источник: Shutterstock

Татьяна Волоха
врач-педиатр семейной клиники «Амеда»
Симптоматическое лечение заключается в обильном питьевом режиме, снижении температуры препаратами парацетамола или ибупрофена, особенно у детей с фебрильными судорогами в анамнезе. Практически все дети в возрасте до 6 лет имеют в крови антитела, что свидетельствует о перенесенном ранее заболевании. Сыпь при розеоле имеет схожесть с сыпью при краснухе, но в отличие от краснухи появляется после периода лихорадки в несколько дней, а не в первый день заболевания, и не зудит.
Нужно ли обращаться к врачу?
Однозначно нужно, поскольку, как уже говорилось выше, симптомы розеолы схожи с симптомами других заболеваний, не таких безобидных для малыша. Например, аллергии. Правильный диагноз сможет установить только специалист.
В любом случае не откладывайте визит к врачу, если:
- температура 39°С и выше держится более суток;
- повышенная температура тела наблюдается более 7 дней;
- сыпь не проходит в течение 3-4 дней;
- кроха вялый, апатичный, неактивный;
- отказывается от питья – воды, смесей или грудного молока;
- у малыша начались судороги;
- слабый иммунитет крохи – риск осложнений, связанных с высокой температурой, в этом случае повышается.
Профилактика заболевания
Здесь путь один – поддержание иммунитета. Необходимо соблюдать рекомендации врача по уходу за крохой, следить за правильным питанием, вести активный жизни. И тогда болезнь, если и не обойдет стороной, то пройдет легко и без последствий.

Источник: Shutterstock
Мнение редакции может не совпадать с мнением автора статьи.
Использование фото: П.4 ст.21 ЗУ “Об авторских и смежных правах – “Воспроизведение с целью освещения текущих событий средствами фотографии или кинематографии, публичное сообщение или сообщение произведений, увиденных или услышанных во время таких событий, в объеме, оправданном информационной целью.”
Источник

Розеола у детей в большинстве случаев встречается в возрасте от полугода до 2 лет. Диагностировать это заболевание довольно сложно, потому что ее симптомы очень похожи с проявлениями других болезней (краснуха, аллергическая реакция, ОРВИ). Розеола имеет еще несколько названий в медицинских кругах – псевдокраснуха, внезапная экзантема, шестая болезнь и другие.
Что вызывает заболевание
Розеола – это заболевание инфекционного характера. Болезнь возникает исключительно у детей. У обоих полов болезнь проявляется одинаково. После первого перенесения заболевания у ребенка формируется стойкий иммунитет. Если до 5 лет ребенок не заболел, то шанс возникновения недуга минимальный. Необходимо отметить, что данная болезнь возникает у всех детей, но у одних она имеет ярко выраженные симптомы, а у других – нет.

Анализируя причины появления заболевания, ученые пришли к выводу, что возбудителем болезни является вирус герпеса 6 или 7 типа. Вирус находится в крови ребенка с самого рождения, так как передается от матери. Но первые четыре месяца в крови новорожденного ребенка находятся антитела матери, которые защищают его. Начиная с конца четвертого месяца жизни, уровень антител резко снижается, позволяя вирусу активизироваться. Если у ребенка экзантема не проявилась до 3 лет, то в старшем возрасте организм активно борется с вирусом, не давая ему проявиться в виде выраженных симптомов.
При розеоле здоровый ребенок может заразиться от больного воздушно-капельным путем. Больной ребенок несет опасность заражения с момента первого признака заболевания и еще 24 часа после понижения температуры тела. Заразиться можно даже от ребенка, у которого наблюдается легкая форма болезни. Заразиться ребенок может как при близком контакте с больным, так и при использовании его игрушек, одежды или посуды.
Проявления и симптомы детской розеолы
От момента проникновения вируса в организм ребенка до проявления первых признаков розеолы проходит от 5 до 15 суток. Первый признак заболевания – внезапное повышение температуры тела до 39-40,5ºС. Начинается лихорадка, которая длится 3-4 суток и сопровождается унынием, плаксивостью, слабостью, постоянной тошнотой и отсутствием аппетита. Температуру практически невозможно сбить обычными жаропонижающими препаратами.

Лихорадка может сопровождаться фебрильными судорогами, которые проявляются потерей сознания, отсутствием реакции на внешние раздражители (крик, покалывание, похлопывание), продолжительным замиранием, паданием во время ходьбы, непроизвольным выделением мочи или кала, вытягиванием в струну во время лежания, а иногда у ребенка может останавливаться дыхание и появляться трясучка. Такое состояние очень пугает родителей, но оно не является опасным для жизни ребенка, однако необходимо вызвать скорую помощь.
На четвертые сутки наблюдается резкое снижение температуры тела, а на животе и спине появляется мелкое высыпание, которое представляет собой выпуклости над кожей розового цвета диаметром до 5 мм. Через несколько дней сыпь розеола разносит на кожу лица, груди и конечностей. Сыпь не является заразной и не чешется. При надавливании на высыпания они становятся белыми. Розеолезная сыпь проходит самостоятельно через 5-7 дней, не оставляя на коже пигментных пятен или шелушения. Иногда активная фаза болезни может не сопровождаться сыпью, а проявляется только в форме лихорадки. Одним из характерных признаков заболевания является отсутствие насморка и кашля.
В очень редких случаях могут появляться такие симптомы:
- диарея;
- увеличение шейных лимфоузлов;
- покраснение гортани;
- может сыпать гнойными экземами во рту;
- отеки век;
- пульсация родничковой части черепа.

Необходимо отметить, что внезапное проявление розеолы несет большую опасность для детей с ослабленным иммунитетом: ВИЧ-инфицированные, после перенесения химиотерапии или пересадки внутренних органов. У таких детей существует значительный риск возникновения таких осложнений, как воспаление легких или энцефалита. Такие дети подвергаются немедленной госпитализации.
Когда родители должны обращаться к врачу?
Поводом обращения за медицинской помощью является лихорадка. Если после осмотра ребенка доктор исключил все опасные заболевания, которые сопровождаются схожими симптомами, и поставил диагноз розеола, то необходимо выполнять все его рекомендации.
Если температура тела сохраняется выше 39,5ºС, то необходимо немедленно обратиться к врачу за помощью. Также обращайтесь в медицинское учреждение, если лихорадка продолжается более 5 дней, а через 3 дня после появления сыпи ее количество не уменьшается.

Осложнения, которые может вызвать детская розеола
У большинства детей розеола почти никогда не вызывает осложнений. Иногда у детей с ослабленной иммунной системой могут возникать следующие осложнения:
- нарушение работы сердца;
- воспаление мозга;
- гепатит;
- проблемы с кишечником (чаще всего инвагинация);
- сильное ослабление организма и т.д.

Методы диагностики детской розеолы
Несмотря на что розеола является очень распространенным заболеванием, диагностировать ее довольно сложно из-за быстротечности и схожести симптомов с другими болезнями. За то время пока доктор проводит необходимые диагностические процедуры, клиническая картина уже исчезает. Однако в любом случае при появлении высокой температуры, лихорадки и кожной сыпи необходимо обязательно посетить врача.
Своевременное обращение в медицинское учреждение позволит исключить другие опасные инфекционные заболевания, имеющие схожие симптомы.
Детский врач проводит следующие диагностические процедуры:
- Анализ протекания заболевания и жалоб.
- Осмотр: выявляется мелкая кожная сыпь розового цвета до 5 мм в диаметре, которая немного возвышается над кожным покровом. Вокруг сыпи отмечается наличие бледного венчика. Отмечается локализация высыпаний, которые появляются на туловище, лице, верхних и нижних конечностях.
- Проведение серологического анализа крови и слюны ребенка, материнского молока для выявления антител к герпесному вирусу 6 и 7 типов. При розеоле концентрация антител увеличивается в 4 раза.
- Общий анализ крови позволяет выявить увеличение количества лимфоцитов и снижение лейкоцитов.
- Анализ кала на наличие дисбактериоза и яиц гельминтов для исключения реакции организма глистной интоксикацией, которая проявляется схожими симптомами.
- Проведение анализов для исключения аллергической реакции и многих инфекционных заболеваний (краснуха, скарлатина, пневмония и т.д.).

Методы лечения детской розеолы
Первым делом рекомендуется изолировать ребенка до полного исчезновения признаков розеолы. Для облегчения состояния ребенка необходимо выполнять следующие действия:
- Каждый час проветривать помещение, где находится малыш, и один раз за день проводить в нем влажную уборку.
- Ребенок большую часть суток должен проводить в постели. Маленького ребенка очень сложно удержать в кровати, поэтому один из родителей должен постоянно находиться с ним, превратив постельный режим в увлекательную игру.
- Необходимо обеспечить хорошую психоэмоциональную атмосферу, которая позволит отвлечься ребенку.
Необходимо отметить, что определенного лечения детской розеолы не существует. Лекарственные препараты используются только для симптоматического лечения.
Лечить ребенка необходимо при помощи обильного питья. Детям возрастом более года следует давать большое количество напитков (лучше всего подойдут чаи, домашние соки и компоты). Детям младше года необходимо чаще давать грудь. Для поддержания водно-солевого баланса организма ребенку необходимо давать солевые растворы.

Для снижения температуры тела можно обтирать ребенка прохладной водой и давать антипиретики (например Панадол).
Детям со сниженным иммунитетом назначается курс антибиотиков (например Ацикловир) для снижения риска воспаления головного мозга и развития других инфекционных заболеваний.
Иногда розеола может сопровождаться аллергической реакцией, которая возникает в результате обильного употребления соков и компотов, тогда назначаются антигистаминные препараты.
Для укрепления организма назначаются витаминные комплексы, особенное внимание уделяется приему витамина С.
Во время активной фазы заболевания рекомендуется придерживаться следующих рекомендаций врачей:
- При наличии температуры тела более 38ºС ребенка нельзя купать и сильно укутывать.
- При наличии лихорадки не рекомендуется использовать памперсы, потому что у ребенка могут возникать сильные раздражения.
- Выносить ребенка на улицу можно лишь после снижения температуры тела. Розеола ослабляет иммунитет, поэтому организм значительно подвержен простудным заболеваниям.
- Ребенка можно купать даже при наличии сыпи, которая после купания становится намного ярче.
Чего категорически нельзя делать
Запрещается для снижения температуры тела использовать лед, кондиционер, открытые окна, холодные компрессы и ванны. Эти средства, наоборот, могут усилить озноб и привести к простудному заболеванию. Не рекомендуется смазывать места высыпаний, потому что они не чешутся, а кремы и мази будут забивать поры, что может вызвать развитие подкожной инфекции.
Категорически запрещается использовать жаропонижающие средства, в состав которых входит ацетилсалициловая кислота. Это средство может вызвать нарушения функций печени, почек и головного мозга, что сильно угрожает жизни ребенка. Употребление медикаментов почти всегда приводит к развитию лекарственного гепатита, поэтому они назначаются в крайнем случае.

Народные средства лечения
Вылечить детскую розеолу народными средствами невозможно, однако можно облегчить состояние при помощи следующих средств:
- Для снижения температуры тела детям после 2 лет можно проводить обтирание водой с добавлением уксуса (на 1 л 1 ст. л.).
- Для усиления иммунитета можно использовать настой ромашки (в 250 мл кипятка заварите 2 ст. л. сушеных цветков ромашки и настаивайте 2 часа). Употреблять по 100 мл 3-4 раза в день. Можно использовать настой из бузины (стакан ягод бузины залейте 1 л крутого кипятка и дайте настояться 5 часов; давайте ребенку 3 дня 3 раза в день после приема пищи по 100 мл, добавляя ложку меда).
- Для обильного питья лучше всего использовать малиново-лимонный чай, чай из липы, компот из клюквы или красной смородины.
Методы профилактики
Определенных методов профилактики заболевания нет. Все методы борьбы с появлением розеолы у ребенка сводятся к укреплению иммунитета и повышению сопротивления организма. Для этого рекомендуется придерживаться следующих правил:
- Соблюдение дневного распорядка – необходимо ложиться спать и принимать пищу в одно время. Сон ребенка должен длиться не менее 10 часов.
- Ежедневные прогуливаться на свежем воздухе.
- Ежедневное проветривание комнаты (особенно перед сном).
- Кормление грудью не менее года после рождения.
- Закаливание ребенка.
- Запрет тесного контакта с ребенком, особенно запрещаются различные поцелуи.
- Наличие собственной посуды у ребенка.
- Полноценное и здоровое питание с разнообразным рационом, который включает фрукты и овощи. Ребенок должен употреблять пищу не мене 5 раз за день.
Розеола у детей, симптомы и лечения которой мы рассмотрели, не является опасным заболеванием. Оно довольно быстро проходит. Однако в любом случае нельзя заниматься самолечением, а обязательно необходимо показать ребенка врачу, чтобы исключить более сложные инфекционные болезни. Для родителей самое главное – не впадать в панику, потому что детская розеола имеет такую неприятную особенность, как внезапность и быстротечность, которые очень пугают.
Не нашли ответ
на свой вопрос?
Пишите, мы поможем
Вам профессиональным
ответом.
Задать вопрос
Рейтинг:
(Пока оценок нет)
Загрузка…
Источник

