Личная гигиена при краснухе
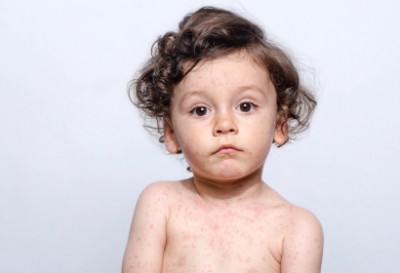

Краснуха – острое вирусное инфекционное заболевание с воздушно-капельным путем передачи.
Заболеваемость
За 2018 г. на территории Российской Федерации было зафиксировано 5 случаев краснухи.
Возбудитель

РНК – вирус семейства Tagaviridae рода Rubivirus, нестоек во внешней среде.
Источник инфекции
Заболевший краснухой, а также дети с синдромом врожденной краснухи.
Пути передачи
Воздушно-капельный, трансплацентарный (от матери плоду во время беременности).
Группы риска

Особую опасность краснуха представляет для беременных в связи с высоким риском инфицирования плода, влекущее за собой у них множественные пороки развития.
Инкубационный период
Симптомы краснухи появляются спустя 11-21 день с момента инфицирования.
Период заразности
Инфицированный человек становится заразным уже за 4 – 5 дней до появления симптомов. Продолжается период заразности до 5 – 7 дней после появления сыпи (в целом – около двух недель).
У детей с врожденной краснухой вирус может выделяться в течение 8—12 мес и более (до 2 лет) после рождения.
Клиника

Симптомы краснухи:
– незначительная лихорадка
– мелкая пятнисто-папулезная сыпь, преимущественно на разгибательных поверхностях конечностей, спине и ягодицах
– катаральные явления в горле
– увеличение затылочных лимфоузлов
– боли в суставах (редко).
Инфицирование краснухой во время беременности может привести к развитию внутриутробной инфекции, которая может закончиться потерей беременности или развитием синдрома врожденной краснухи, при котором формируются врожденные дефекты плода, пороки сердца, поражения глаз (катаракта, врожденная глаукома и др.), снижению умственного развития ребёнка, снижению слуха.
Чем опасно заболевание
Инфекция особенно опасна в первом триместре беременности, в связи с вероятностью поражения вирусом эмбриона или плода. Особенно опасно инфицирование в первом триместре беременности.
Диагностика
Диагноз краснухи устанавливается на основании клинической картины, лабораторных данных (определение титра IgM к вирусу краснухи), а также эпидемиологической связи с другими подтвержденными случаями краснухи.
Лечение
Специфического лечения краснухи нет, лечение симптоматическое. Обычно лечение проводится на дому. Исключение – тяжёлое течение заболевания.
Профилактика

Профилактика краснухи – проведение плановой вакцинации в соответствии с Национальным календарем профилактических прививок.
Схема вакцинации детей
Для вакцинации используется как моновакцина, так и трехвалентная (корь, паротит, краснуха).
Вакцинация проводится в 12 месяцев, ревакцинация – в 6 лет.
Вакцинация и ревакцинация против краснухи также проводится детям от 1 года до 18 лет (включительно), женщинам от 18 до 25 лет (включительно), не болевшим, не привитым, привитым однократно против краснухи, не имеющим сведений о прививках против краснухи.
Противопоказания к вакцинации
-тяжелая аллергическая реакция на аминогликозиды
– сильная реакция на предыдущее введение вакцины (температура тела более 40*С, отек и покраснение в месте инъекции более 8 см в диаметре)
-анафилактическая реакция на яичный белок
-иммунодефицитные состояния, злокачественные заболевания крови, новообразования
-беременность
Реакция на введение вакцины
В большинстве случаев прививка против краснухи переносится хорошо, в некоторых случаях спустя 5-12 дней могут появиться незначительные катаральные явления (насморк, кашель), возможно повышение температуры до 38*С. В очень редких случаях возникает немногочисленная сыпь.
Неспецифическая профилактика
Неспецифическая профилактика заключается в исключении контактов с заболевшими краснухой, а также в соблюдении правил личной гигиены.

Источник
Вопрос: Можно ли при краснухе купать ребенка?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Алла Степановна спрашивает:
17 июля 08:02, 2014
Разрещается ли купание ребенка во время краснухи?
 Краснуха – это острая вирусная инфекция, которая в основном поражает детей в возрасте от 3 до 9 лет. Купание ребенка в период болезни возможно и в некоторых ситуациях оказывает благоприятное воздействие.
Краснуха – это острая вирусная инфекция, которая в основном поражает детей в возрасте от 3 до 9 лет. Купание ребенка в период болезни возможно и в некоторых ситуациях оказывает благоприятное воздействие.
Купание ребенка при данной инфекции преследует следующие цели:
1. соблюдение личной гигиены;
2. облегчение зуда;
3. снижение температуры.
Соблюдение личной гигиены.
Купание ребенка является процедурой, которая в первую очередь направлена на соблюдение личной гигиены. Во время нее с тела ребенка смывается пыль, грязь, частички отмершей кожи – все то, что представляет благоприятный субстрат для роста и размножения болезнетворных бактерий, которые способны вызывать различные поражения кожи. Кроме того, на фоне общего снижения иммунитета из-за болезни, снижаются и местные защитные факторы, что увеличивает шанс развития бактериальных дерматитов.
Однако следует отметить, что если инфицирование кожи уже развилось и появились гнойнички, купание следует проводить осторожно, желательно в специально подготовленной воде. Рекомендуется использовать слабый раствор перманганата калия (марганцовки). Следует взять десятую часть чайной ложки марганцовки и разводить ее в стакане теплой воды, до тех пор, пока не исчезнут крупные частички, а затем вылить в ванну до получения светло-розового цвета. Делать это необходимо, так как марганцовка является сильным окислителем и может вызвать ожоги на нежной коже ребенка, но в подобной концентрации вещество является не опасным и обладает антисептическим действием (способно убивать патогенные микроорганизмы).
Облегчение зуда.
Иногда появление сыпи при краснухе может сопровождаться зудом. Данный феномен не является распространенным, однако вполне возможен. Ванны же обладают успокаивающим эффектом, и способны значительно уменьшить зуд.
Снижение температуры.
Повышенная температура является частым признаком данной инфекции. Возникает она вследствие целого ряда патофизиологических механизмов, направленных на устранение возбудителя. При повышении температуры активируются факторы местного иммунитета, стимулируется выработка интерферона, усиливается продукция антител, повышается фагоцитарная активность макрофагов (захват и переваривание возбудителей иммунными клетками). Однако лихорадка сопряжена и с рядом неблагоприятных явлений, таких как обезвоживание (за счет учащения дыхания), увеличение потребления кислорода (возрастают энергетические затраты в связи с усилением термогенеза). Таким образом, повышенная температура тела является мощным защитным механизмом, которому не следует препятствовать до тех пор, пока лихорадка не превысила 38 градусов.
Для снижения температуры тела в первую очередь следует уменьшить количество одежды на ребенке, убрать излишек одеял. Если это не помогает – стоит воспользоваться ванной. Вода для купаний не должна быть ни горячей, ни холодной. Идеальной температурой воды считается 38 – 39 градусов. Следует внимательно следить за тем, чтобы ребенок во время и после принятия ванны не подвергался воздействию сквозняков. Чрезмерное укутывание ребенка после купания не рекомендуется, так как это вновь создает условия для нарушения теплообмена и повышает риск развития осложнений, вплоть до фебрильных судорог.
При купании ребенка можно воспользоваться следующими народными рецептами для приготовления ванн:
- Настой из трав. Четыре столовых ложки травы шиповника или мать-и-мачехи, календулы, ромашки заливают литром кипятка и настаивают в закрытой посуде 60 минут, после чего добавляют в воду для купания.
- Настой чистотела. Четыре столовых ложки травы и цветков чистотела заливают 1,2 литрами кипятка и настаивают в течение 60 минут в закрытой посуде. Полученный настой можно использовать для непосредственного обмывания пораженных участков или для ванн.
- Раствор пищевой соды. При сильном зуде можно применять ванны, в которые добавляется половина стакана пищевой соды.
- Ванны с овсянкой. Горсть овсяной каши помещается в чулок, который завязывается и кладется в ванну. Через 15 – 20 минут можно принимать ванну, или использовать воду для протирания пораженных участков кожи.
Поиск вопросов и ответов
Найдите ответ по ключевым словам вопроса
Наш сервис работает в дневное время, в рабочие часы. Но наши возможности позволяют нам качественно обработать только ограниченное количество Ваших заявок.
Пожалуйста воспользуйтесь поиском ответов (База содержит более 60000 ответов). На многие вопросы уже даны ответы.
Похожие вопросы
ВНИМАНИЕ!
Информация, размещенная на нашем сайте, является справочной или популярной и предоставляется только медицинским специалистам для обсуждения. Назначение лекарственных средств должно проводиться только квалифицированным специалистом, на основании истории болезни и результатов диагностики.
По всем вопросам, связанным с функционированием сайта, Вы можете связаться по E-mail: Адрес электронной почты Редакции: abc@tiensmed.ru или по телефону: +7 (495) 665-82-37
Источник

Одной из инфекционных болезней, возникающих преимущественно у детей, является краснуха. Обычно заболевание протекает в легкой форме, сопровождаясь появлением мелкой сыпи по телу, небольшим повышением температуры, увеличением лимфоузлов. Заражение может произойти в любом возрасте, но чаще инфекция диагностируется в возрасте 2-9 лет.
Болезнь встречается нечасто, в отличие от других детских инфекций — скарлатина, ветрянка. Все благодаря вакцинации.
Рассмотрим, причины появления, признаки, диагностику и особенности лечения краснухи у ребенка.
Краснуха — вирусное заболевание, возбудителем которого является Rubella virus. Она способна поражать исключительно человека. Инфекция не считается высокозаразной, поскольку вирус уязвим к внешней среде. Заболеванию свойственны сезонные колебания. Особенно активна краснуха зимой.
Передается вирус воздушно-капельным путем (кашель, чихание, разговор) от больного ребенка к здоровому. Особенно этому способствует пребывание в местах массового скопления детей (развивающие центры, садики).
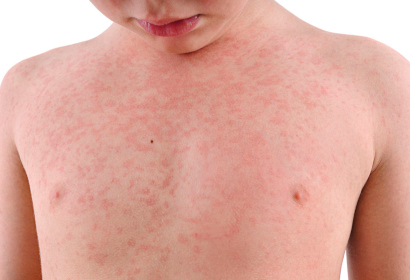 Также краснуха может передаться младенцу внутриутробно от матери, которая заразилась вирусом на поздних сроках беременности. В этом случае, инфекция опасна развитием осложнений: катаракты, пороков сердца, глухоты.
Также краснуха может передаться младенцу внутриутробно от матери, которая заразилась вирусом на поздних сроках беременности. В этом случае, инфекция опасна развитием осложнений: катаракты, пороков сердца, глухоты.
Продолжительность инкубационного периода составляет 24 дня. В этот период инфицированный ребенок опасен для окружающих.
Симптомы краснухи
В начале заболевания признаки краснухи не явно выражены. Отмечается недомогание, повышение температуры тела до 38 градусов. За двое суток до появления высыпаний увеличиваются периферические лимфоузлы, которые в таком состоянии находятся 1-3 недели. Их увеличение происходит в районе шеи и затылка. Болезненные ощущения отсутствуют. У ребенка наблюдаются слабость, сонливость, боль в горле, кашель, периодически беспокоят головные боли.
Иногда могут отмечаться тошнота, рвота и незначительное покраснение глаз, сопровождающееся слезотечением.
Сыпь при краснухе мелкая (до 4 мм), ярко-розового оттенка, овальной или округлой формы. Сначала она появляется на шее, лице, за ушами, затем быстро распространяются по телу. Этот процесс происходит очень быстро, поэтому родителям может показаться, что сыпь возникла сразу на всем теле. Большая концентрация ее наблюдается на ягодицах, спине, разгибательных поверхностях рук и ног. У некоторых детей сыпь появляется и в ротовой полости. Зуд обычно отсутствует.
Длительность высыпаний составляет 3-4 дня, затем элементы бледнеют и бесследно исчезают.
Диагностика
Помимо внешних проявлений, краснуха диагностируется по анализу крови, который берется из вены на 3 и 7 день болезни. Увеличение антител в 4 раза свидетельствует о наличии в организме Rubella virus.
Как отличить от кори, скарлатины
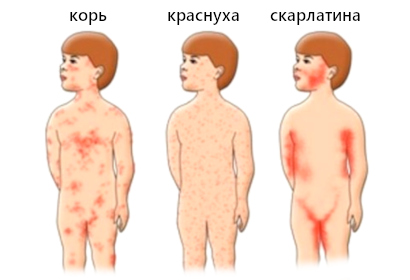 Многие детские инфекции протекают со схожими симптомами, имея лишь небольшие отличия. Часто краснуху путают с корью или скарлатиной.
Многие детские инфекции протекают со схожими симптомами, имея лишь небольшие отличия. Часто краснуху путают с корью или скарлатиной.
Корь имеет боле выраженные клинические проявления и интоксикацию, в отличие от краснухи. Специфический признак — наличие пятен Бельского-Филатова-Коплика на слизистой рта (белый налет, похожий на манную крупу).
При скарлатине высыпания мелкие, располагающиеся обычно на груди, по бокам живота, сгибательной поверхности рук, ног. Наблюдается побледнение носогубного треугольника.
Особенности протекания у грудничков
Краснуха у малышей до года встречается очень редко, так как большинство из них имеют антитела к вирусу. Они передаются им от матерей во время беременности, которые переболели инфекцией либо прошли вакцинацию от нее до зачатия.
Риск заболеть инфекцией ребенку внутриутробно или до года, чья мать не имеет антител к вирусу, очень высок.
Краснуха у грудничков чревата развитием осложнений (энцефалита, менингита). Может протекать с судорожным, ДВС-синдромом. Период высыпаний скоротечен — могут наблюдаться на теле 2 часа, затем бесследно исчезают.
Можно ли купать ребенка
Купание больному необходимо в целях гигиены. Во время него с тела смываются грязь, пыль, частички отмершей кожи, которые являются благоприятной основой для развития и размножения патогенных бактерий. Если инфекция сопровождается зудом, то принятие ванны способствует его снижению.
Купать ребенка разрешено, если нет повышенной температуры. Вода должна быть не горячей. Также нельзя тереть тело мочалкой и использовать мыло.
Можно ли гулять
Поскольку ребенок в период высыпаний и несколько дней после него остается заразным, то выходить на улицу нельзя. Разрешается гулять в это время во дворе частного дома, и при нормальных показателях температуры.
Осложнения краснухи
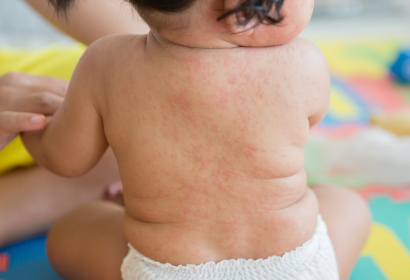 Обычно с осложнениями сталкиваются дети с сильно ослабленным иммунитетом. Такая ситуация приводит к присоединению вторичной инфекции. У ребенка может развиться:
Обычно с осложнениями сталкиваются дети с сильно ослабленным иммунитетом. Такая ситуация приводит к присоединению вторичной инфекции. У ребенка может развиться:
- отит (воспалительный процесс в различных отделах уха);
- пневмония (воспаление легких);
- ангина (поражение небных миндалин);
- артрит (воспалительное заболевание суставов);
- тромбоцитопеническая пурпура (снижения количества тромбоцитов в крови, характеризующееся появлением множественных кровоизлияний на коже и слизистых оболочек).
Особенности лечения
При краснухе проводят только симптоматическую терапию, так как препаратов от нее нет. В случае повышения температуры более 38,5 градусов, ребенку дается жаропонижающее средство (Парацетомал, Ибупрофен или Нурофен). Если высыпаний очень много и они сопровождаются зудом, то назначается антигистаминное средство (Зодак, Фенистил, Кларитин или Супрастин). Красноту горла помогут устранить спрей (например, Мирамистин), а улучшить дыхание — капли. При насморке эффективен спрей Аква Марис. При развитии осложнений показаны антибактериальные препараты.
Больного краснухой ребенка необходимо изолировать от других детей. Терапия осуществляется в домашних условиях. Если возникли осложнения, то требуется госпитализация.
Больному требуется обеспечить постельный режим. В комнате должен быть прохладный воздух в пределах 18-20 градусов. Обеспечить требуемые показатели можно увлажнив воздух. Постоянно требуется делать влажную уборку в помещении. Нужно позаботиться о снижении нагрузки на зрительные рецепторы. Нужно ограничить игры на компьютере, планшете, просмотр телевизора.
В период заболевания для скорейшего выздоровления ребенок должен пить больше жидкости (морсы, чай с лимоном, сок из апельсинов, яблок). В меню следует включить кисломолочные продукты, фрукты и овощи. Питание должно быть частым, но порции небольшими. Не стоит заставлять ребенка кушать через силу.
После выздоровления в организме вырабатывается иммунитет к вирусу краснухи. Однако повторное заражение не исключено. Это зависит от особенностей организма, иммунитета, рациона питания.
Профилактика
В качестве профилактики используют вакцину, содержащую в составе живой ослабленный вирус. Первую прививку от краснухи проводят ребенку в 11-14 месяцев. Обычно ее ставят вместе с препаратами от эпидемиологического паротита и кори. Второй укол делают через месяц после первого.
 Ревакцинация краснухи происходит до достижения ребенка половой зрелости (в 6-7 лет). Затем вакцина ставится в 13-18 лет. В последующем ее проводят каждые 10-15 лет.
Ревакцинация краснухи происходит до достижения ребенка половой зрелости (в 6-7 лет). Затем вакцина ставится в 13-18 лет. В последующем ее проводят каждые 10-15 лет.
Можно ли заболеть после прививки
Вакцина способствует выработке иммунитета, благодаря этому обеспечивается защита от заражения на продолжительный период. Однако повторное заражение не исключается, поскольку прививка включает ослабленный штамм патогена. Он характеризуется незначительной активацией иммунной системы.
Также повторное инфицирование краснухой возможно на фоне сниженного иммунитета, развившегося вследствие перенесенного тяжелого заболевания. Но симптоматика болезни в этом случае будут менее выраженными.
Исход после перенесенной краснухи, как правило, благоприятный.
Просмотров: 3484.
Источник
КРАСНУХА
Краснуха (В06) – острое вирусное заболевание, проявляется мелкой пятнисто-папулезной сыпью, генерализованной лимфаденопатией, умеренно выраженной лихорадкой. Возможно поражение плода у беременных. По МКБ-10 различают:
В06.0 – краснуха с неврологическими осложнениями (краснушный энцефалит, менингит, менингоэнцефалит);
B06.8 – краснуха с другими осложнениями (артрит, пневмония);
B06.9 – краснуха без осложнений.
Этиология. Вирус относится к роду Rubivirus семейства Togaviridae. Вирусные частицы диаметром 60-70 нм, содержат РНК. Имеется один антигенный тип вируса. Вирус чувствителен к эфиру, инактивируется при температуре 56 °С в течение 1 ч. В замороженном состоянии сохраняет инфекционную активность годами.
Вирус размножается в первичной культуре клеток амниона человека, перевиваемых культурах клеток почек кролика. В зараженных клетках образуются цитоплазматические ацидофильные включения. Вирус патогенен для макак.
Эпидемиология. Краснуха – широко распространенная инфекция. Заболеваемость имеет периодические подъемы каждые 3-5 лет и сезонные колебания. Максимальная заболеваемость наблюдается в холодное время года. В детских дошкольных коллективах и даже среди взрослых (казармы для новобранцев) возможны эпидемические вспышки краснухи.
Восприимчивость детей к краснухе высокая, но менее высока, чем к кори. Краснухой заболевают люди любого возраста, но чаще дети в возрасте от 1 года до 7 лет. Дети до 6 мес болеют очень редко в связи с наличием врожденного иммунитета. Если мать не болела краснухой, ребенок может заболеть в любом возрасте.
Источником инфекции является больной, который опасен не только в период выраженных клинических проявлений краснухи, но и в инкубационном периоде, и в периоде реконвалесценции. В эпидемиологическом отношении опасны также и здоровые вирусоносители. Выделение вируса из носоглотки начинается за 7-10 дней до начала высыпания и продолжается 2-3 нед после начала высыпания. У детей с врожденной краснухой вирус может выделяться в течение 1,5-2 лет после рождения. Заражение происходит воздушно-капельным путем. После перенесенного заболевания остается стойкий иммунитет.
Патогенез. Вирус передается воздушно-капельным путем. Проникая в организм через слизистую оболочку верхних дыхательных путей, вирус краснухи первично размножается в лимфатических узлах, откуда еще в инкубационном периоде (через 1 нед после заражения) попадает в кровь. Через 2 нед появляется сыпь. За 7-9 дней до появления сыпи вирус можно обнаружить в отделяемом носоглотки и в крови, при появлении сыпи – в моче и кале. Через 1 нед после появления сыпи вирус исчезает из крови.
Клиническая картина. Инкубационный период при краснухе составляет 15-24 дня, наиболее часто заболевание начинается через 16-18 дней после контакта. Первым симптомом обычно является сыпь, так как остальные симптомы, как правило, слабо выражены.
Общее состояние ребенка нарушается незначительно. Температура тела редко повышается до 38 °С, обычно она остается субфебрильной (37,3-37,5 °С), нередко не повышается в течение всей болезни. Отмечаются вялость, недомогание, дети старшего возраста и взрослые иногда жалуются на головную, мышечную и суставную боль. Сыпь появляется сначала на лице, затем в течение нескольких часов распространяется по всему телу, преимущественно локализуется на разгибательных поверхностях конечностей вокруг суставов, на спине и на ягодицах (см. рис. 23, 24, 25 на цв. вклейке). Сыпь пятнистая, иногда папулезная, розового цвета, появляется на неизмененной коже (см. рис. 26, 27, 28 на цв. вклейке). Краснушная сыпь значительно более мелкая, чем коревая, без тенденции к слиянию отдельных элементов. Только у некоторых больных отмечаются более крупные элементы сыпи, но и в этих случаях экзантема отличается от коревой тем, что величина отдельных элементов сыпи примерно одинакова и они имеют круглую или овальную форму. Сыпь при краснухе обычно необильная, нередко имеется всего несколько мелких бледно-розовых элементов. Сыпь держится 2-3 дня, исчезая, не оставляет пигментации, шелушения также не бывает.
Катаральные явления в верхних дыхательных путях в виде небольшого насморка и кашля, а также конъюнктивит появляются одновременно с высыпанием. Иногда катаральные явления отмечаются за 1-2 дня до появления сыпи. В зеве могут быть небольшая гиперемия и рыхлость миндалин. Обычно при краснухе наблюдается энантема на слизистых оболочках мягкого неба и щек. Это мелкие, с булавочную головку или несколько крупнее, бледно-розовые пятнышки. Энантема на слизистой оболочке рта появляется, как и катаральные явления, перед высыпанием. Симптома Филатова-Коплика не бывает. Конъюнктивит при краснухе обычно выражен очень слабо, отмечаются легкая гиперемия век и незначительная их припухлость, гнойного отделяемого нет.
Патогномоничный симптом для краснухи – увеличение периферических лимфатических узлов, особенно затылочных и заднешейных. Лимфатические узлы увеличены до размеров крупной горошины или фасоли, сочные, иногда чувствительны при пальпации. Увеличение лимфатических узлов появляется до высыпания и держится некоторое время после исчeзнoвeния сыпи. В периферической крови отмечаются лейкопения, относительный лимфоцитоз и появление плазматических клеток (до 10-30%), иногда увеличено количество моноцитов. Нередко краснуха протекает стерто и даже бессимптомно.
Течение и исход краснухи благоприятные. Осложнений обычно не бывает. Описаны единичные наблюдения энцефалитов и энцефаломиелитов.
Более тяжело краснуха протекает у взрослых. У них отмечаются высокая температура тела, сильные головные боли, боли в мышцах, более резкое, чем у детей, увеличение лимфатических узлов.
Врожденная краснуха. Синдром врожденной краснухи в виде триады наиболее часто встречающихся аномалий развития – катаракты, пороков сердца и глухоты – впервые описал австралийский офтальмолог Gregg (1942). Позднее были описаны поражения ЦНС с умственной отсталостью, микрофтальмией, низкой массой тела при рождении, дерматитом и др. Некоторые дефекты развития, обусловленные вирусом краснухи, не обязательно проявляются в раннем возрасте, они могут возникнуть и позже. Поражения некоторых органов в первые дни жизни не всегда легко диагностировать. Особенно трудно распознать дефекты развития органа слуха, ретинопатию, близорукость высокой степени, врожденную глаукому. Дефекты развития сердечно-сосудистой системы также не всегда можно распознать в первые дни жизни ребенка. Поражение мозга плода вирусом краснухи нередко ведет к развитию хронического менингоэнцефалита, но клинические проявления у новорожденного могут быть выражены очень слабо в виде сонливости, вялости или, наоборот, повышенной возбудимости. Иногда возникают судороги. В этих случаях постепенно выявляется микроцефалия, помутнение роговицы, катаракта, глаукома (см. рис. 29, 30, 31 на цв. вклейке).
Из ранних неонатальных проявлений врожденной краснухи характерны множественные геморрагии, сопровождающие тромбоцитопению (см. рис. 32 на цв. вклейке). Высыпания держатся 1-2 нед, иногдадольше. Бывают гепатиты с желтухой, увеличение селезенки, гемолитическая анемия, интерстициальная пневмония, поражение трубчатых костей (при рентгеновском исследовании выявляются участки разрежения и уплотнения костей).
Реже встречаются пороки развития скелета и черепа, органов мочеполовой, пищеварительной системы и др. Данные о частоте аномалий плода при краснухе у матери, приводимые в литературе, весьма разноречивы. Несомненно, что их частота связана со сроком беременности, на котором женщина заболела краснухой. Так, установлено, что аномалии развития зависят от времени воздействия вируса на плод: он наиболее уязвим в первые 3 мес гестации.
По данным Cooper и сотрудников, почти все дети, матери которых болели краснухой в первые 8 нед беременности, имели те или иные дефекты. При заболевании в последующие сроки частота аномалий значительно снижается. Однако тератогенное действие вируса проявляется и на 4-м и даже 5-м мес беременности. Кроме того, при краснухе беременность нередко заканчивается выкидышем или мертворождением.
При врожденной краснухе возникает хроническая инфекция с персистированием вируса от нескольких месяцев до 1 года и дольше. Такие дети представляют эпидемиологическую опасность для окружающих.
Патогенез врожденной краснухи сложен. Вирус попадает в плод через кровоток матери в период вирусемии, который продолжается 7-10 дней до появления сыпи и некоторое время в период высыпания. Предполагается, что вирус краснухи поражает эпителий ворсин хориона и эндотелий капилляров плаценты и оттуда в виде мельчайших эмболов заносится в кровоток плода и диссеминирует в ткани. Возникает хроническая инфекция, которая и становится причиной формирования врожденных уродств.
Цитодеструктивное действие не свойственно вирусу краснухи, оно проявляется только в хрусталике глаза и улитке внутреннего уха. Вирус краснухи угнетает локальную митотическую активность клеток, что приводит к замедленному росту клеточных популяций, которые не способны к участию в дифференциации и мешают правильному развитию органа.
Поражая эмбрион в разные сроки гестации, вирус краснухи вызывает разные пороки развития в зависимости от того, какой орган в данный период развивается. Причины, способствующие возникновению хронической инфекции плода при врожденной краснухе, пока окончательно не изучены.
Важно определить показания к прерыванию беременности при заболевании беременной краснухой в первые 3 мес беременности. При контакте беременной с больным краснухой необходимо повторное серологическое обследование с интервалом 10-20 дней для выявления бессимптомной инфекции.
Применение иммуноглобулина для профилактики краснухи у беременных малоэффективно.
Диагностика. Краснуху диагностируют на основании характерной сыпи, появляющейся почти одновременно на всей поверхности кожи, слабо выраженных катаральных явлений и увеличения периферических лимфатических узлов. Изменения крови (лейкопения, лимфоцитоз и появление плазматических клеток) в значительной степени подтверждают диагноз краснухи. Большое значение имеют эпидемиологические данные. Решающее значение следует придавать появлению специфических антител класса IgM в ИФА или нарастанию титра антител в РПГА.
Дифференцировать краснуху в первую очередь следует с корью, энтеровирусными экзантемами и медикаментозной сыпью.
Лечение. Больным краснухой рекомендуют постельный режим в период высыпания. Лекарственные средства не назначают.
Профилактика. Заболевших краснухой изолируют в домашних условиях на 5 дней с момента высыпания. Дезинфекция не проводится. Детей, бывших в контакте с больным краснухой, не разобщают. У беременных, не болевших краснухой и имевших контакт с больным в первые месяцы беременности, следует решать вопрос о прерывании беременности.
Активная иммунизация. Вакцинация против краснухи регламентируется национальным календарем профилактических прививок. Проводится как моновакцинами (рудивакс), так и комбинированными препаратами (приорикс, MMR). Первую дозу вводят в возрасте 12 мес, вторую (ревакцинирующую) – в 6 лет. Кроме того, рекомендуется прививать не болевших краснухой женщин фертильного возраста.
Источник
