Лечение вагиноза и кандидоза

- Врачи
- Диагностика
- Статья обновлена:18.06.2020
Бактериальный вагиноз и молочница (вагинальный кандидоз) – крайне распространенные женские проблемы. Так, с вагинозом в течение жизни сталкивается до 70% женщин, с молочницей – до 75% (около 5% женщин страдают от нее более трех раз в год). При всех отличиях, эти болезни имеют ряд общих черт, например, могут протекать со сходными проявлениями (выделения, зуд, неприятный запах). Оба этих состояния не являются венерическими болезнями.
Откуда берутся молочница и бактериальный вагиноз?
Причиной молочницы является чрезмерный рост дрожжевых грибков Candida albicans. Ее развитию могут способствовать прием антибиотиков, применение раздражающих гигиенических продуктов, нарушения иммунитета, сахарный диабет, прием некоторых гормональных препаратов, беременность.
Вагиноз может появиться при нарушении баланса бактерий, составляющих нормальную микрофлору влагалища: количество наиболее полезных бактерий (лактобацилл) падает, а других (например, гарднерелл) увеличивается. Его могут провоцировать антисептики и ароматизаторы в ваннах и гигиенических продуктах, остатки моющих средств на белье, спринцевание.
Как проявляются молочница и бактериальный вагиноз?
Оба состояния могут протекать бессимптомно, женщины также могут некоторое время не обращать внимания на их проявления, если они недостаточно сильны.
К сходным симптомам бактериального вагиноза и молочницы можно отнести:
- Зуд, покраснение, раздражение слизистой влагалища.
- Возможны боль и жжение при половом акте и мочеиспускании.
Эти симптомы обычно более выразительны при молочнице.
Отличительные симптомы двух заболеваний:
- При обоих состояниях усиливаются влагалищные выделения, но они обычно имеют разный характер. При молочнице они обычно густые, творожистой консистенции, а при вагинозе – жидкие, белого или серого цвета.
- Запах. Для выделений при бактериальном вагинозе характерен «рыбный» запах. Выделения при молочнице могут быть без запаха или немного пахнуть дрожжами.
Это не безобидные болезни. Так, при вагинозе увеличивается риск заболеваний, передающихся половым путем, воспалительных заболеваний органов малого таза и невынашивания беременности.
Посещение врача
При подозрении на молочницу или бактериальный вагиноз нужно посетить специалиста: самодиагностика и самолечение могут приводить к ошибкам и плохим последствиям для здоровья. Диагностикой и лечением этих состояний занимается гинеколог. Выбрать врача часто бывает непросто: всегда хочется, чтобы специалист был грамотным и ответственным, по возможности – лучшим. Такого доктора можно найти в сети медицинских клиник «Здоровье». Помимо высококлассных врачей в клинике можно рассчитывать на хорошее обслуживание и применение новейших технологий.
На приеме врач расспрашивает о жалобах и истории заболевания, проводит осмотр и назначает дополнительные диагностические тесты.
Диагноз молочницы врач часто может поставить без дополнительных анализов. Однако может понадобиться и тест, для которого берутся мазки из влагалища, а иногда из шейки матки. Это не болезненная процедура, занимающая несколько секунд. Далее мазок изучается под микроскопом или производится посев на специальную питательную среду, чтобы выявить рост грибков.
Для диагностики бактериального вагиноза также берутся мазки из влагалища или с шейки матки. Дополнительно может быть проведено исследование pH выделений.
Лечение молочницы и бактериального вагиноза
Лечение молочницы проводится противогрибковыми средствами. Они могу назначаться местно (свечи, кремы) или внутрь (таблетки), длительность курса зависит от тяжести заболевания. Противомикробные средства для борьбы с бактериальным вагинозом также могут быть в виде таблеток или крема. Лечение обязательно нужно доводить до конца, согласно предложенной врачом схеме. Самовольное прерывание терапии увеличивает риск развития рецидива заболевания.
Предупреждению этих болезней помогает бережное отношение к микрофлоре влагалища. Например, рекомендуется пользоваться мягким мылом без отдушек и тампонами и прокладками без ароматизатора, а также избегать спринцевания влагалища (вагинального душа). Вероятность заболеть молочницей также снижается, если не употреблять антибиотики без необходимости, не носить сильно обтягивающее белье и колготы, не ходить в мокром купальнике.
Сеть медицинских клиник «Здоровье»
https://medcenter.biz
Опубликовано на правах рекламы.
Источник
Самые распространённые инфекционные заболевания влагалища — бактериальный вагиноз, кольпит и кандидоз (молочница). Все они вызваны активностью патогенных микроорганизмов, но механизм возникновения каждого заболевания и особенности протекания различны. Соответственно различаются и способы лечения. Вот почему самостоятельная постановка диагноза и самолечение практически всегда приводят к переходу патологии в разряд хронических.
Первичный прием гинеколога — 1000 руб. Консультация врача по результатам анализов или УЗИ — 500 руб.
Что такое вагиноз, вагинит (кольпит) и молочница
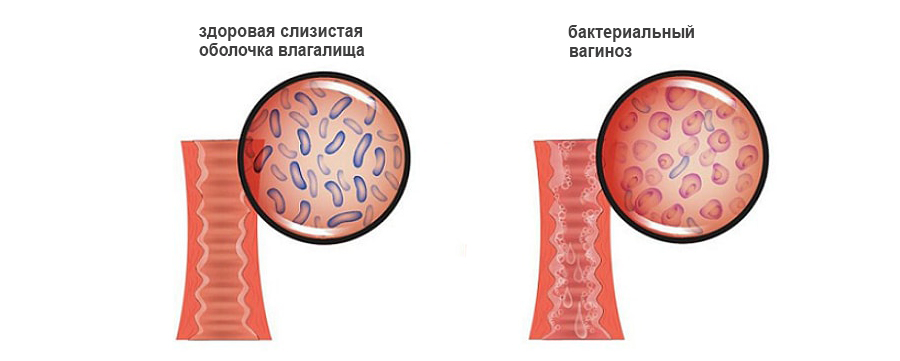
Бактериальный вагиноз (гарднереллёз) — это невоспалительное заболевание, которое выражается в изменении состава микрофлоры влагалища, вследствие чего уменьшается количество полезных молочнокислых бактерий и увеличивается удельный вес патогенной и условно-патогенной флоры. Клетки лейкоцитов при вагинозе отсутствуют, потому что воспаления не происходит.

Женщины, заболев бактериальным вагинозом, отмечают увеличение объема выделений из влагалища, которые приобретают резкий отвратительный запах «тухлой рыбы». Но в отличие от венерических заболеваний, в этом случае отсутствуют зуд, жжение и воспаление. Из-за его причины — изменение флоры — болезнь называют дисбактериозом влагалища.
Вагинит (кольпит) — это воспаление слизистых стенок влагалища, вызванное изменением соотношения полезной и болезнетворной микрофлоры в пользу патогенных бактерий.
Признаки бактериального вагинита проявляются ярко не всегда, а вот гинеколог во время осмотра увидит, что слизистая влагалища красная с локальными кровоизлияниями.
Со временем кольпит распространяется и на наружные половые органов, вызывая вульвит — воспаление вульвы со всеми вытекающими отсюда последствиями.
Молочница (кандидоз) — это инфекционное воспалительное заболевание, вызванное деятельностью дрожжеподобного грибка Candida. Споры этого грибка присутствуют в составе нормальной микрофлоры здорового человека, но при ослаблении иммунитета в большом количестве начинает развиваться патогенный штамм.
Продукты жизнедеятельности бактерий — выделения в виде творога, за что болезнь и получила название — молочница.
Чем отличаются симптомы вагиноза, вагинита и молочницы
Сравним признаки кольпита, кандидоза и гарднереллеза:
Симптомы | вагиноз | вагинит | молочница |
Зуд и жжение в области половых органов | + | + | + |
Выделения | Имеют неприятный «рыбный» запах | Могут быть как гнойные выделения, так и сухость влагалища | Белые творожистые выделения |
Покраснение и отёк тканей | нет | есть | есть |
Наличие болезнетворных бактерий | есть | есть | есть |
Воспалительный процесс | нет | есть | есть |
Причины появления вагиноза, вагинита и молочницы
Все три заболевания объединяет то, что спровоцировать развитие инфекции может не только незащищённый половой акт). Также часто болезнь связана с изменением гормонального фона, падением иммунитета и др. причинами.
Суть процесса такова: каждая женщина, достигшая половозрелого возраста, имеет уникальный состав микрофлоры. Он непостоянен — биофлору формируют различные факторы, в том числе овуляция, ОРВИ, стресс, приём гормональных контрацептивов, ношение облегающих брюк из плотной ткани и пр. Все эти процессы вызывают изменение условий, необходимых для жизнедеятельности тех или иных бактерий. Например, при ношении синтетических трусиков, прекращается доступ воздуха к половым органам, а температура воздуха и влажность увеличиваются. В итоге погибают анаэробные (нуждающиеся в воздухе) полезные бактерии, а такие, как кандида стремительно развиваются.
Получить молочницу за час нахождения во влажном купальнике на солнце — плевое дело.
В микрофлоре здоровой женщины преобладают полезные молочнокислые бактерии (лакто-, бифидобактерии). Когда количественный и качественный состав микрофлоры сдвигается, полезные бактерии уступают место болезнетворным анаэробным (способным жить при отсутствии кислорода) и факультативно-анаэробным (на которые кислород не оказывает разрушительного воздействия).
Естественный уровень кислотности 3.8-4.2 рН возрастает, в связи с чем молочнокислые бактерии гибнут (распадаются), выделяя аммиак. Вот почему для вагинита и вагиноза характерен неприятный запах выделений.
Кольпит (вагинит) чаще всего возникает на фоне заражения ЗППП. Это его отличает от вагиноза и молочницы. Кандидоз (молочница) возникает и без вступления в сексуальные отношения. Его вполне можно подцепить в бассейне или бане, если сесть на скамью, не подстелив полотенце. Молочница проявляет себя при ношении неопреновых шорт во время занятий фитнесом, облегающих брюк из плотной ткани, занятиях спортом в непредназначенной для этого одежды. Это заболевание обостряется в подростковом возрасте, когда происходят бурные гормональные изменения. Редко когда кандидоз передаётся непосредственно половым путём.
Особенности вагиноза и его отличие от вагинита и молочницы
Вагиноз встречается у молодых и неопытных девушек, которые только вступили в сексуальные отношения. Причин для этого несколько: может возникнуть аллергия на латекс, влагалище может быть травмировано во время полового акта, потому что из-за чувства страха и новизны вырабатывает недостаточно смазки и т.д. Встречается вагиноз и тех, кто ещё не вступал в половые отношения.
Отличие вагиноза от молочницы и вагинита в том, что при вагинозе не воспаляются влагалищные стенки. В остальном пути заражения у вагинита, вагиноза и молочницы примерно одинаковые:
- Агрессивная гигиена едкими средствами — мылом, растворами (бактерии кишечника переносятся от ануса во влагалище, при спринцевании вымывается полезная микрофлора).
- Отсутствие нормальной гигиены (бактерии скапливаются в вульве , вызывая воспаление).
- Неконтролируемый приём антибиотиков (антибиотики унничтожают все без разбора, в том числе и полезную флору, меняют состав микрофлоры).
- Гормональные сбои. Низкий уровень одного из гормонов негативно влияет на структуру слизистой — она истончается, ослабевают её защитные функции. Вагиноз у беременных по этой причине наблюдается очень часто.
- Частая смена половых партнёров, незащищённый секс — это обмен микрофлорой, причём не всегда благоприятной.
- Диарея и понос — 1/2 пациенток с вагинозом страдает расстройством желудка.
- Местная аллергия — иногда изменение бактериального фона происходит как реакция на тампон, прокладку, синтетическое бельё.
- Использование гормональных средств контрацепции или внутриматочной спирали с самостоятельным подбором. Гормоны должны выписываться на основании результатов анализов на половые гормоны.
- Воспаление мочеполовой системы — молочница — спутница миомы матки, вагиноз — цистита.
- Сахарный диабет (при диабете нарушается выработка гликогена, которым питаются молочнокислые бактерии)
Состав мазка на микрофлору: норма и патология
Чтобы выявить состав флоры, нужно сдать мазок у гинеколога. Мазок на флору берётся из уретры (U), с шейки матки (C) и стенки влагалища (V).
У здоровой женщины состав микрофлоры будет выглядеть так:
- Плоский эпителий. Если он выстилает стенки влагалища пластами, это говорит о вагините, потому что в норме клеток плоского эпителия должно быть в единичных цифрах. Если клеток плоского эпителия нет вообще, это указывает на атрофический вагинит.
- Лейкоциты. Они призваны обезвреживать возбудителя инфекции, поэтому характерны для воспаления. Лейкоциты отсутствуют только при вагинозе.
- Грамположительные палочки (окрашивающиеся в синий цвет во время теста Грамма). Это лактобактерии и палочки Дедерлейна, поддерживающие оптимальный щелочной баланс во влагалище. Они питаются гликогеном — полисахарид, дающий жизнь полезным микроорганизмам. При распаде гликогена образуется молочная кислота, которая не даёт размножаться болезнетворным бактериям. При снижении иммунитета грамположительные палочки снижаются в количественном соотношении и не в состоянии оказывать сопротивление инфекциям. Чем больше грамположительных палочек в составе — тем лучше.
- Слизь. Она нужна для поддержания влажной среды слизистой поверхности влагалища. Слизь выделяют железы канала шейки матки. В норме объём выделяемой слизи равен количеству впитываемой (примерно 5 мл), и увеличение нормы говорит о воспалении шейки матки.
- Ключевые клетки. Это клетка плоского эпителия, окружённая бактериями. Такое случается только при нарушении микрофлоры влагалища.
Сравнительный анализ результатов мазка на микрофлору из влагалища
Показатель | норма | вагиноз | вагинит | кандидоз |
лейкоциты | 0-10 | 8-10 | более 30 | 5-100 |
плоский эпителий | 5-10 | 5-10 | 25-40 | |
гонококки | нет | есть | большое количество (при гонорейном вагините) | есть |
ключевые клетки | нет | есть | много клеток, окружённых гарднереллами | есть |
дрожжи | нет | есть | есть | свыше 104 КОЕ/мл |
слизь | умеренно | выше нормы | большое количество | есть |
микрофлора | палочки Дедерлейна | палочки mobiluncus curtisii, Gardnerella vaginalis | низкое количество лактобактерий | Candida albicans |
рН | 3,5-4,5 | 5-6,5 | 4-6 | 4-5 |
Чем опасны вагиноз, вагинит и кандидоз
Все три патологии очень неприятно протекают и наносят серьезный урон здоровью женщины.
Вагиноз. Несмотря на то, что бактериальный вагиноз не вызывает воспаления, он таит в себе серьезную опасность, которая обязательно даст о себе знать при планировании беременности. Женщине нужно обязательно вылечиться от бактериального вагиноза, иначе она не сможет забеременеть или нормально выносить малыша. Ключевая клетка, в момент продвижения сперматозоида к яйцеклетке, легко передает с ним инфекцию. Воспаленные репродуктивные органы — не место для нормальной беременности. И если зачатие даже произошло, патогены проникнут в плаценту или околоплодные воды. Это спровоцирует выкидыш на ранних сроках либо преждевременные роды в 3-м семестре. Малыш, мать которого во время беременности страдала вагинозом, рождается с врожденными инфекциями, пневмонией, энцефалитом и пр.
Вагиноз и вагинит. Многие ученые утверждают, что эти заболевания косвенно провоцируют онкологию — рак половых органов. Давно известно, что слабая микрофлора — лучшая среда для развития герпеса и ВПЧ. Они в свою очередь расшатывают иммунную систему организма. Активно развиваясь, вирусы выделяют канцерогенный белок, который накапливается и провоцирует развитие рака.
Вагинит. Эта болезнь, перешедшая в хроническую форму, также является причиной бесплодия. Имея воспалительную природу, вагинит охватывает шейку матки, а от неё и сам орган. Поражая слизистую поверхность, вагинит вызывает развитие эндометрита (воспаления эндометрия), спайки фаллопиевых труб, воспаления мочевого пузыря и пр. При зачатии вагинит мешает нормальному прикреплению эмбриона к эндометрию. Это не дает плоду нормально развиваться, вызывая различные патологии развития и преждевременные роды.
Кандидоз (молочница). Грибок не влияет на репродуктивную систему и, в отличие от вагинита и вагиноза, к бесплодию напрямую не ведёт. Но ослабляя общую флору, кандида создает великолепные условия для развития самых опасных патогенов. Кроме этого, частые рецидивы молочницы говорят о том, что в организме имеются неполадки. Возможно, кандидоз спровоцирован миомой матки или кистой яичника, вялотекущей пневмонией или гипергликемией. А что уж говорить о состоянии женщины во время обострения молочницы — о личной жизни в эти дни можно забыть.
Лечение вагиноза, вагинита и кандидоза
Лечить или не лечить эти заболевания — решать только вам. Все три патологии могут долго не давать неприятных признаков и женщина вполне может смириться с положением дел. Ещё один вариант — заняться самолечением, что, как известно, однозначно ни к чему хорошему не приведет.
Лечение всех трёх заболеваний проводится антисептиками в виде свечей, таблеток или мазей. Оно назначается исключительно врачом, и подбирается согласно индивидуальным показаниям.
Если вы все-таки приняли правильное решение и выбрали лечение у гинеколога — приходите в клинику Диана в СПБ. У нас можно недорого сдать анализы и вылечиться от любого гинекологического заболевания.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter
Поделиться ссылкой:
Источник
Вагиноз – это состояние, при котором происходит нарушение микрофлоры влагалища. Средний возраст пациенток с вагинозом – 20-45 лет. Встречаемость заболевания в этой группе составляет 80%. Исходя из этих данных, можно сделать вывод, что вагинозом хотя бы раз в жизни страдает восемь женщин из десяти.
Болезнь не представляет опасности для жизни женщины, но может негативным образом отразиться на ее детородной функции. Часто даже после наступления беременности у пациенток с вагинозом случаются выкидыши. Если она донашивает ребенка, то заболевание грозит внутриутробным инфицированием плода, осложнениями после родоразрешения. Поэтому нужно знать основные причины и симптомы болезни, а также уметь с ней справляться.
Содержание:
- Механизм развития вагиноза
- Причины вагиноза
- Симптомы вагиноза
- Диагностика вагиноза
- Влияние вагиноза на процесс зачатия и на беременность
- Профилактика вагиноза
Механизм развития вагиноза
Человек и микробная флора существуют в неделимом тандеме. Есть микробы, которые в процессе эволюции приспособились жить в организме человека и даже приносить ему пользу. Этот процесс носит название биоценоза. Такая флора представлена стабильным бактериальным составом. Некоторые бактерии заселяют исключительно дерму, другие проживают во рту, третьи – в желудочно-кишечном тракте. Такие бактерии приносят организму человека пользу, уничтожая вредоносную флору, вырабатывая витамины и стимулируя работу его иммунитета.
Во влагалище проживают лактобактерии. Они имеют вид небольших толстых палочек. Бактерии расщепляют гликоген, который находится в эпителии, выстилающем влагалище. В ходе этого процесса выделяется молочная кислота. За счет чего во влагалище поддерживается кислая среда. В ней гибнут патогенные микроорганизмы, что является нормой. В биоценозе влагалища на долю лактобактерий приходится 95-98% всей полезной микрофлоры.
Иногда случается так, что лактобактерии оказываются уничтожены. Тогда на их место приходят другие микробы. Кислая среда влагалища изменяется, что создает благоприятные условия для попадания в него патогенных микроорганизмов. Они могут передаваться половым путем, а могут размножаться сами по себе. В последнем случае говорят о неспецифическом вагинозе. На смену лактобактериям приходит флора, которая заселяет промежность, мочеиспускательный канал, перианальные складки. Микробы начинают быстро размножаться, но выполнять функции лактобактерий такая флора не в состоянии.
Если не произвести быстрое восстановление лактофлоры, возможна активация условно патогенной микрофлоры, которая приведет к обострению молочницы или бактериальных инфекций. По той же причине может быть недостаточно эффективной и противогрибковая терапия вагинального кандидоза.
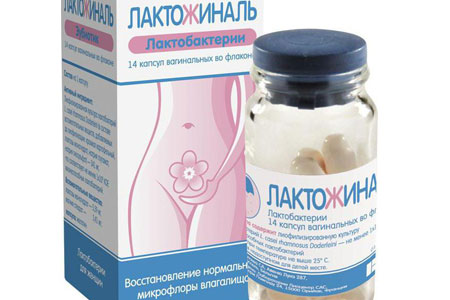
Поэтому важно после первого этапа лечения, направленного на уничтожение инфекции, провести второй этап — восстановить баланс полезной микрофлоры при помощи капсул Лактожиналь. Это единственный зарегистрированный на территории Российской федерации препарат-трибиотик. Лактожиналь быстро восстанавливает рH, микрофлору влагалища и надолго защищает от повторного обострения бактериального вагиноза и молочницы. Двухступенчатая терапия в последнее время стала золотым стандартом лечения состояний, сопровождающихся патологическими выделениями. Многие специалисты уверены, что только такой метод позволяет обеспечить выраженный и долговременный лечебный эффект, укрепить местный иммунитет что служит профилактикой последующих обострений.
Изменение биоценоза влагалища приводит к тому, что в нем происходит сбой не только метаболических, но и иммунных процессов. Уменьшается продукция иммуноглобулина А. Именно это вещество не дает патогенам крепиться и проникать вглубь эпителиальной стенки органа. Сам эпителий пытается справиться с бактериями, что приводит к избыточному слущиванию его частиц. Этим объясняется увеличение объема выделений из влагалища при вагинозе. На место лактобактерий приходят анаэробные бактерии. Так называются микроорганизмы, которые способны поддерживать свою жизнедеятельность в бескислородной среде. Некоторые из них продуцируют аминокислоты и летучие жирные кислоты. Они расщепляются во влагалище до летучих аминов. Эти амины имеют неприятный запах, который напоминает запах рыбы.
Влагалищная среда из кислой становится щелочной. Нарушается обмен жиров, белков, минералов и углеводов, эпителий вырабатывает большее количество слизи. Это является первым признаком развивающего вагиноза. При этом сами стенки влагалища не воспалены. Все изменения имеют исключительно физиологический характер.
Причины вагиноза
Бактериальный вагиноз нельзя назвать половой инфекцией, так как во влагалище нет инфекционных представителей флоры. Такое заболевание называют неспецифическим вагинозом. Основная причина его развития – это изменение влагалищной среды, которое в дальнейшем приводит к дисбалансу микрофлоры.
Заместить лактобактерии способны самые разнообразные микробы.
В мазке могут быть обнаружены такие микроорганизмы, как:
Пептококки.
Бактероиды.
Мегасферы.
Пептострептококки.
Аптопобиум.
Лептотрихи.
Микоплазмы.
Гарднереллы.
Бактерии при нарушенном микробиоценозе влагалища начинают быстро размножаться, в 1 мл секрета их количество может достигать 1010. При этом для развития бактериального вагиноза должны иметься соответствующие условия. Поэтому выделяют 2 группы причин, которые могут стать толчком для развития заболевания. Они делятся на внутренние и внешние.
К внутренним факторам относят:
Гормональный дисбаланс в организме женщины с избыточной выработкой прогестерона.
Атрофия слизистой оболочки влагалища.
Дисбактериоз кишечника.
Ухудшение иммунитета.
Внешние факторы, которые сказываются на развитии заболевания:
Длительный прием антибиотиков.
Лечение препаратами, которые отрицательным образом сказываются на иммунитете. В первую очередь это касается цитостатиков и иммуносупрессоров.
Прохождение лучевой терапии при раковых заболеваниях.
Наличие постороннего предмета во влагалище, например, тампона, пессария, диафрагмы для предотвращения нежелательной беременности.
Применение средств со спермицидами.
Спринцевание, которое проводится слишком часто.
Погрешности в интимной гигиене.
Любая из перечисленных причин приводит к тому, что микробиоценоз влагалища нарушается. В дальнейшем это может спровоцировать вагиноз.
Во время беременности вагиноз развивается преимущественно из-за гормонального дисбаланса. Чтобы женщина имела возможность выносить ребенка, в ее организме повышается уровень прогестерона. Этот гормон способствует снижению уровня гликогена в клетках эпителия. Лактобактериям будет нечем питаться, они начинают погибать, что провоцирует изменение кислой среды влагалища на щелочную. Еще один эффект прогестерона – это снижение иммунитета, что создает благоприятную среду для размножения патогенной микрофлоры.
Симптомы вагиноза

Вагиноз не является половой инфекцией, но его симптомы часто напоминают именно ЗППП. Кроме того, вагиноз нередко возникает после смены полового партнера. Примерно через день после интимной близости у женщины появляются первые признаки дискомфорта. Случается это при условии, что интимная близость происходила без использования презерватива.
Когда причиной вагиноза становится прием антибактериальных препаратов, климакс или другой фактор, то половая жизнь не оказывает на его развитие какого-либо влияния.
Симптомы острого вагиноза можно выделить следующие:
Увеличение объема выделений из половых путей. Они становятся сероватого цвета, имеют однородную консистенцию. От них начинает исходить неприятный запах. Выделений становится больше после интимной близости, после менструации, после использования раздражающих средств для интимной гигиены.
Боль, которая возникает во время интимной близости.
Зуд и жжение в области наружных половых органов. Иногда этот симптом отсутствует вовсе.
Некоторые пациентки жалуются боль во время опорожнения мочевого пузыря.
Также боли могут возникать в области лобка.
Если вагиноз преследует женщин на протяжении 60 дней и более, а лечение не приносит желаемого облегчения, то говорят о хронической форме болезни. При этом у женщины чаще всего диагностируется гормональный дисбаланс. Осложнением вялотекущего вагиноза является атрофия слизистых оболочек влагалища.
Диагностика вагиноза
Чтобы подтвердить диагноз, нужно посетить гинеколога. Врач выполнит сбор анамнеза, выяснить основные жалобы женщины. Следующим этапом диагностики является осмотр на гинекологическом кресле. В ходе его проведения врач осуществляет забор слизи.
Факты, которые позволяют выставить предварительный диагноз «вагиноз»:
Возраст пациентки. Вагиноз чаще всего развивается у женщин 20-45 лет.
Недавняя смена полового партнера, либо перенесенная операция.
Недавний прием антибиотиков.
Наличие симптомов, характерных для вагиноза.
Во время гинекологического осмотра доктор оценивает наружные и внутренние половые органы. Если заболевание развивается из-за размножения условно-патогенной флоры, то цвет влагалища не изменяется, его стенки остаются однородного тона, признаки воспаления отсутствуют.
Выделения распределены по внутренней стенке влагалища неравномерно. Если заболевание находится в острой фазе, то цвет выделений сероватый, от них исходит неприятный запах.
Хронический вагиноз характеризуется выделениями желтого или зеленого цвета. Они густые, тягучие могут формироваться в творожные комки или сгустки. Иногда выделения пенятся.
В ходе осмотра доктор оценивает кислотность влагалища. Делает он это с помощью индикаторной полоски. Если у женщины вагиноз, то показатель превышает отметку 6.
Для подтверждения диагноза врач выполняет экспресс-тест. Мазок из влагалища наносят на стекло и смешивают с едким калием концентрацией 10%. При этом от забранной слизи начинает исходить резкий рыбный запах. В этом случае тест считается положительным.
Еще один мазок из влагалища отправляют в лабораторию. В нем будут обнаружены эпителиоциты. Это клетки слизистой оболочки влагалища, которые содержат грамвариабельные микробы. Сами клетки не имеют четких очертаний, становятся зернистыми. Уровень лактобактерий в мазке существенно снижен. При этом в нем будут обнаружены стрептококки, палочки и другая патогенная флора в значительных количествах.
Бактериальный посев мазка при подозрении на вагиноз выполняют редко, лишь тогда, когда необходимо точно выяснить, какие именно представители патогенной флоры заселяют влагалище.
Если есть подозрение на половые инфекции, выполняют исследование методом ПЦР.
Дифференциальную диагностику вагиноза проводят с такими заболеваниями, как: трихомонадный кольпит, неспецифический кольпит, кандидоз, гонорея.
Влияние вагиноза на процесс зачатия и на беременность

При бактериальном вагинозе женщина может забеременеть, так как заболевание не вызывает каких-либо патологических изменений в половых путях. Мужская сперма сама по себе имеет щелочную среду. Попав во влагалище с вагинозом, со сперматозоидами ничего не происходит.
После беременности условно-патогенная микрофлора может попасть в полость матки и привести к инфицированию плода. При этом ребенок будет отставать в развитии, не наберет нужную массу тела.
Иногда вагиноз становится причиной выкидыша, раннего излития околоплодных вод, появления на свет недоношенного малыша.
Также возрастают риски заражения крови во время родов. Особенно высока опасность для тех женщин, которые перенесли кесарево сечение.
Лечение вагиноза

Лечением вагиноза занимается гинеколог. Однако если у женщины имеются заболевания других систем органов, то ее могут направить на консультацию к эндокринологу или гастроэнтерологу. Лечение проводят на дому, в больницу пациентку не помещают.
Терапия направлена на уничтожение патогенной флоры во влагалище и на восстановление в нем нормальной микрофлоры, то есть лактобактерий. Важно не просто устранить симптомы вагинита, но и избавиться от причины, которая спровоцировала его развитие. Как показывает практика, прохождение одноэтапного лечения приводит к тому, что в 35-50% случаев заболевание рецидивирует. Чтобы этого не случилось, нужно строго придерживаться сроков терапии, которая должна быть поэтапной.
Сначала пациентке назначают антибиотики. Они позволяют уничтожить патогенную флору, которая заселила влагалище. С этой целью могут быть использованы такие препараты, как: Метронидазол, Клиндамицин, Тинидазол. Все эти средства проявляют губительную активность в отношении анаэробов.
Врачи указывают, что при неосложненном течении болезни лучше отдавать предпочтение местной антибактериальной терапии. Это позволит избежать множества побочных эффектов, которые такие препараты оказывают на организм в целом.

Местная терапия подразумевает использование препаратов в виде вагинальных таблеток или капсул, как например препарат Макмирор комплекс® (вагинальные капсулы/крем) предназначен для системного лечения вульвовагинитов. Входящее в его состав активное вещество нифурател обладает противомикробной, противогрибковой и противопротозойной активностью. В клинических исследованиях Макмирор® доказал свою высокую эффективность в отношении грибов, бактерий, трихомонад и их ассоциаций с другими патогенными возбудителями. Макмирор® создаёт благоприятные условия для сохранения здорового биоценоза влагалища.
Терапия подбирается доктором в индивидуальном порядке:
Метронидазол. Препарат используют в форме геля концентрацией 0,75%. Его вводят во влагалище один раз в 24 часа. Курс лечения должен продолжаться не более 5 дней.
Клиндамицин гель с концентрацией основного действующего вещества 2%. Препарат вводят во влагалище 1 раз в 24 часа. Курс терапии составляет неделю.
Таблетки Тинидазол 2 г. Их принимают 1 раз в 24 часа. Курс лечения составляет 3 дня.
Клиндамицин в свечах 100 мг. Их вводят во влагалище 1 раз в 24 часа. Курс лечения должен продолжаться 3 дня.
Таблетки Метронидазол 2 г. Препарат принимают внутрь однократно.
Если вагиноз развивается у беременной женщины, то антибиотики ей назначают не ранее 2 триместра. Их используют в таблетированной форме. Лечение должно длиться 7 дней, но не дольше.
Во время прохождения терапии важно исключить любые спиртные напитки. Это касается даже незначительных доз алкоголя. Препараты, которые используют для лечения вагиноза, вступают в реакцию с этиловым спиртом и вызывают тяжелую интоксикацию организма. Ее симптомы схожи с признаками похмелья. У женщины усиливается слабость, наблюдается тремор рук и ног, повышается кровяное давление, возникают интенсивные головные боли. Пациентку тошнит и рвет.
В составе препарата Клиндамицин содержится жир, который способен повредить целостность презерватива. Вводить любые средства во влагалище нужно перед тем, как лечь спать. Это позволит препарату долгое время оставаться внутри организма женщины и не вытекать наружу.
Если у женщины имеется индивидуальная непереносимость антибактериальных средств, то для первоэтапной терапии ей назначают антисептики.
Это могут быть такие средства, как:
Гексикон. Необходимо будет вводить по 1 свече через каждые 12 часов. Курс лечения составляет 10 дней.
Мирамис?
