Кто является источником инфекции краснухи
КРАСНУХА
Краснуха – острое инфекционное
заболевание, характеризующееся слабо выраженными явлениями общей интоксикации,
неяркой мелкопятнистой сыпью по всему телу, увеличением затылочных и
заднешейных лимфатических узлов и поражением плода у беременных.
Причина. Заболевание вызывается
вирусом, который во внешней среде нестоек, быстро погибает при высушивании, под
действием ультрафиолетовых лучей и дезинфицирующих средств.
Источником инфекции является
человек, больной выраженной или стертой формой краснухи, протекающей без сыпи.
Вирус выделяется во внешнюю среду за неделю до заболевания и в течение недели
после высыпания.
Заражение происходит
воздушно-капельным путем.
Процесс развития болезни. Вирус
краснухи проникает в организм через слизистую оболочку дыхательных путей и
кровью разносится по всему организму.
У беременных вирус краснухи
попадает в плод и приводит к замедлению его роста, а также формированию
различных уродств. Заболевание краснухой на 3-4-й неделе беременности
обусловливает врожденные уродства в 60% случаев, на 13-16-й неделе и позже – в
7%.
После перенесенного заболевания
развивается стойкая пожизненная невосприимчивость к нему.
Признаки. Инкубационный период
длится от 11 до 24 дней.
Заболевание начинается остро.
Появляются увеличение и болезненность заднешейных и затылочных лимфоузлов,
небольшая слабость, недомогание, умеренная головная боль, температура тела
повышается до 38 о С. Одновременно на лице, через несколько часов на теле
наблюдаются обильная сыпь в виде бледнорозовых пятнышек до 1 см круглой или
овальной формы, умеренно выраженный сухой кашель, першене, саднение, сухость в
горле, небольшой насморк. Повышенная температура тела и сыпь сохраняются 1-3
дня, на несколько дней дольше – увеличение лимфатических узлов.
Нередко краснуха проявляется
только небольшим повышением температуры тела и увеличением лимфатических узлов
без появления сыпи.
Распознавание болезни. Диагноз
краснухи может быть подтвержден исследованием крови.
Лечение больных краснухой обычно
проводится дома, также, как больных острыми респираторными вирусными
инфекциями.
Переболевшим краснухой в первые
16 недель беременности рекомендуется ее прерывание.
Предупреждение болезни. Для
предупреждения краснухи применяется живая ослабленная вакцина, которая через 20
дней после введения создает невосприимчивость к заболеванию в течение 10 лет.
Для обеспечения стойкой
невосприимчивости к краснухе достаточно одной прививки. Первичная вакцинация
рекомендуется всем детям начиная с 12-15 мес. Ревакцинации следует проводить
девочкам в возрасте 11-14 лет, а также женщинам не позднее, чем за 3 мес до
предполагаемой беременности.
Детьми вакцинация переносится
очень хорошо. У взрослых могут отмечаться незначительное увеличение
лимфатических узлов и кратковременное небольшое повышение температуры тела.
Беременных женщин вакцинировать
нельзя! Кроме того, в течение 3 мес после прививки беременность нежелательна,
так как имеется риск поражения плода вирусом вакцины.
Изоляция больного краснухой
прекращается через 4 дня после появления сыпи.
Сохранить в соцсетях:
Ваш отзыв:
Карточка данной публикации. Тема: «КРАСНУХА , источники, возбудитель, симптомы, признаки, лечение, профилактика, Неотложная помощь», опубликована в разделе Болезни – последняя редакция, обновление: 2011-05-17
Копирование информации возможно с обязательной ссылкой на krasgmu.net!
Раздел
: Болезни |
|
Просмотров
: 7391
Нашли ошибку? Есть свои предложения? Сообщите нам
Источник
Краснуха относится к так называемым «детским» заболеваниям, которыми болеют преимущественно маленькое население планеты. Переболев в детстве, человек приобретает пожизненную сопротивляемость к этому заболеванию.
А вот те, кто вырос без такого жизненного опыта и не был вовремя привит, рискуют подцепить краснуху уже взрослыми. И как с другими «детскими» болезнями, данная инфекция будет протекать намного тяжелее, чем у ребенка.
Именно сегодня мы поговорим про краснуху у взрослых, посмотрим подробные фото, а также симптомы и современные способы лечения этого недуга.
Причины возникновения
Вирусы краснухи являются тогавирусами. Они имеют сферическую форму и содержат в себе РНК и нейроминидазу. Во внешней среде они являются неустойчивыми и быстро погибают при высушивании, воздействии ультрафиолета или дезинфицирующих средств.
Инфицирование происходит только от больного человека воздушно-капельным путём. В прошлом краснуха проявлялась в форме эпидемических вспышек, но сейчас благодаря активной иммунизации встречается гораздо реже.
Максимальная заболеваемость регистрируется в осенний или весенний период, когда снижается иммунитет.
Инкубационный период краснухи
Инкубационный период длится от 16 до 20 дней. Уже в это время здоровый на вид человек может стать источником болезни. В инкубационный период вирус проникает и покрывает слизистые оболочки – то есть может попасть в окружающую среду.
Больной становится особо опасным для окружающих за неделю до появления высыпаний и заразным еще 5 – 7 дней после окончания высыпания. Самым опасным считается период, когда есть сыпь на теле.
Симптомы краснухи у взрослых
Если краснуха поражает организм ребенка, то заболевание протекает спокойно, и практически без ярких симптомов и интоксикации всего организма. Совсем другая картина симптомов наблюдается, если краснуха возникает у взрослых. Здесь ярко выраженные признаки и осложнения могут иметь место в гораздо большем количестве
К отличительной симптоматике заболевания у взрослых относят:
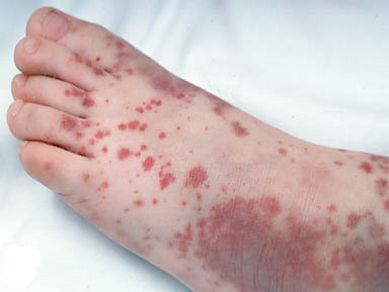
- появление сливающихся между собой высыпаний, образующих обширные участки и локализующихся на ягодицах и спине;
- стремительное повышение температуры, которую достаточно сложно сбить;
- увеличение паховых или подмышечных лимфоузлов на второй день после начала болезни;
- болевые ощущения в мышцах и суставах;
- симптомы ОРЗ: сильный насморк, боль и першение в горле, умеренный или сильный кашель;
- приступы головных болей, напоминающих мигрень, от которых непросто избавиться обезболивающими препаратами;
- светобоязнь и слезотечение;
- острый конъюнктивит с большим количеством гнойного отделяемого;
- боль в яичках у мужчин, требующая строгого постельного режима.
Иногда инкубационный период заболевания длится до 20-24 дней, что позволяет вирусам активно размножаться.
Краснуха у взрослых: фото
Как выглядит сыпь при краснухе у взрослых, предлагаем к просмотру подробные фото в начальной и последующих стадиях.
Осложнения
Наиболее опасным последствием является воспаление мозговых оболочек – энцефалит. Другое неприятное осложнение краснухи – болезнь суставов (артрит). Если у человека плохой иммунитет вирус краснухи способствует развитию отита (воспаление уха) и пневмонии (воспаление легких). Причиной этих осложнений является бактериальная инфекция, с которой организм не справляется.
Во время беременности
Особенно опасна краснуха для беременных. Опасность ее заключается в поражение плода. Заразив плод, находящийся в утробе матери, это вирусное заболевание может стать причиной развития у малыша целого ряда пороков.
Чаще всего поражению подвергаются органы слуха и зрения, а также сердце. Чуть реже поражаются кости, внутренние органы и головной мозг. Инфицирование краснухой может привести даже к гибели ребенка в утробе матери.
Очень жаль об этом говорить, но беременной, которая заразилась краснухой на ранних сроках, не проводят лечение, а настоятельно рекомендуют сделать аборт. Инфицирование на поздних сроках часто приводит к развитию врождённой краснухи у детей.
Диагностика
Диагностика основана на выявлении клинических проявлений. Дополнительно назначают:
- анализ крови на присутствие антител к вирусу. Используют метод ИФА, ПЦР;
- посев из носоглотки позволяет выделить ДНК возбудителя.
Анализы необходимы для дифференциации болезни с:
- аллергией на лекарственные препараты;
- корью;
- сифилисом;
- скарлатиной;
- энтеровирусными инфекциями.
Также хочется отметить, что симптоматика заболевания очень похожи на простуду, поэтому самостоятельно поставить диагноз при первых симптомах получается не всегда.
Лечение краснухи у взрослых
Специальных препаратов от краснухи не существует. Все лечение краснухи у взрослых сводится к устранению имеющихся симптомов. Когда заболевание протекает без серьезных осложнений, терапию можно проводить в домашних условиях.
Взрослому необходима изоляция, полный покой и постельный режим. Рекомендуют пить как можно больше жидкости. Особенно полезны будут витаминизированные напитки из брусники, шиповника, лимона и клюквы.
В частности, больному могут быть назначены:
- дезинтоксикационные;
- антигистаминные;
- седативные;
- дегидратационные;
- жаропонижающие средства;
- поливитамины.
Кроме этого, врачи предписывают пациентам соблюдение противоаллергической диеты. При грамотном, адекватном и ответственном подходе к лечению заболевание завершается выздоровлением больного и формированием у него стойкого иммунитета к повторному инфицированию.
Важно понимать, что самолечение при краснухе в подавляющем большинстве случаев не только не приносит ожидаемых результатов, но и влечет за собой развитие целого ряда осложнений болезни. Именно поэтому любые действия, направленные на борьбу с данной патологией, должны быть в обязательном порядке согласованы с опытными врачами.
Профилактика
Если в детстве вы не болели краснухой, то самая лучшая профилактика – это вакцинация, сделать прививку от краснухи можно в любой поликлинике.
Помните, что больше остальных, инфекционным заболеваниям подвержен ослабленный организм, поэтому как только заметили признаки снижения иммунитета – принимайте меры, так же полезно заниматься утренней гигиенической гимнастикой и спортом.
Если вы не вакцинированы, то старайтесь избежать контакта с больными, часто можно заразиться от ребенка, особенно в детском саду.
Источник
Краснуха – это острая вирусная инфекция, преимущественно отмечающаяся у детей, и относящаяся к разряду детских инфекций. Проявляется респираторными проявлениями, интоксикацией и специфической сыпью.
Заболевание имеет особое значение, так как при беременности может вызывать тяжелые множественные пороки развития плода.
Краснуха является управляемой инфекцией, то есть от нее разработана вакцина, включенная в национальный календарь многих стран мира.
Краснуху вызывает особый мелкий вирус из семейства тогавирусов. За счет своего строения вирус неустойчив во внешней среде, поэтому особо актуально заражение при тесном контакте и в организованных коллективах. Восприимчивость у не привитых лиц достигает 90%, в связи с этим краснуха отнесена к карантинным инфекциям.
Вирус краснухи чувствителен к действию дезинфектантов, к высокой температуре, к высушиванию и ультрафиолету, плохо сохраняется во внешней среде.
Чаще всего заболеваемость возникает в период смены сезонов. Более всего подвержены дети от 2 до 10 лет, эпидемические вспышки регистрируются каждые 10 лет.
Иммунитет после краснухи пожизненный и стойкий, в крови пожизненно сохраняются антитела.
Заболеть можно от взрослого или ребенка, как с типичной, так и со стертой формой, также опасны в плане заражения дети с врожденными формами краснухи. Заразность наступает за неделю до возникновения сыпи и весь период клинических проявлений, плюс еще 7 дней с момента исчезновения признаков краснухи.
Заражение происходит воздушно-капельным путем при разговоре, плаче, чихании. Беременные заражаются так же, а плод – трансплацентарно.
По происхождению краснуха бывает врожденной (внутриутробное заражение плода), и приобретенной.
Период инкубации при краснухе может длиться 2-3 недели, а в последнюю неделю инкубации больной заразен для окружающих. В конце инкубационного периода может быть легкий насморк и легкая краснота горла, эти явления сохраняются один день или несколько.
Постепенно возникает лихорадка до 37,5-38°С, увеличиваются лимфоузлы в области затылка и на шее, увеличенные лимфоузлы могут потом сохранятся до 2 недель.
Затем возникают мелкие розовые пятна на лице, разгибательных поверхностях рук и ног и на ягодицах. Высыпания длятся до 4 суток (реже – до 7 дней), зуд для сыпи при краснухе не характерен.
Сыпь обильная, в виде мелких пятнышек. У взрослых на фоне краснухи могут припухать и становиться болезненными суставы.
В ранние сроки беременности краснуха может вызывать выкидыши, гибель эмбриона, врожденные уродства.
Читать отдельную статью о краснухе во время беременности.
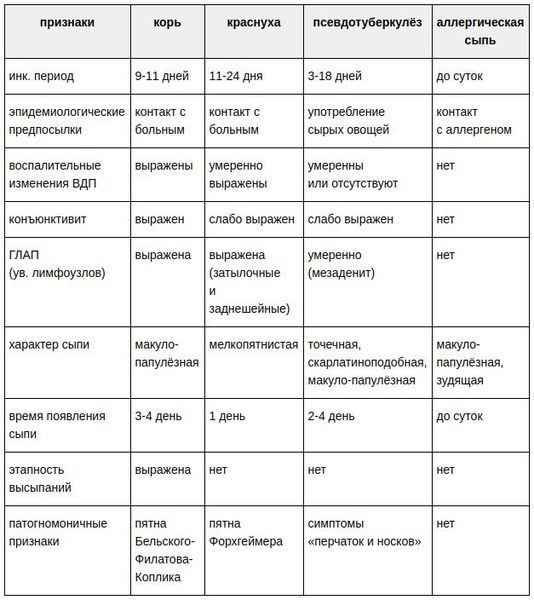
Признаки врожденной краснухи
Врожденная краснуха – это тяжелые сочетанные поражения плода, особенно серьезные при заражении матери в 1 триместр беременности при закладке всех органов и тканей. Проявления называют триадой Грегга:
- двухсторонняя катаракта или помутнение хрусталиков глаз, с уменьшением размеров глазного яблока,
- пороки сердца со стенозами крупных стволов, пороками клапанов и перегородок сердца,
- глухота.
Могут также быть выявлены и пороки развития нервной ткани с гидроцефалией, поражением вещества мозга с резкой задержкой развития, пороки твердого и мягкого неба.
Основа диагноза – эпидемиологические данные о наличии краснухи в регионе, а также указания на типичные высыпания, увеличение лимфоузлов.
Для подтверждения диагноза необходимо выделение вируса краснухи, но он будет показан только до появления сыпи. В более поздние сроки диагноз ставят на основании данных по титру антител:
- антитела класса IgМ выявляют у больных с наличием свежего заражения и активности краснухи,
- антитела класса IgG – при наличии перенесенной ранее краснухи или хронического заражения при внутриутробной инфекции,
Важно определение антител к краснухе в период планирования беременности, если женщина не привита от краснухи и нет указаний в ее карте о перенесенной краснухе. Если антител к краснухе нет – показана вакцинация женщины за три месяца до планируемого зачатия.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Специфических противовирусных препаратов от краснухи нет, лечение проводят симптоматически.
Показан постельный режим с полноценным по возрасту питанием и обильным питьем.
Остальная терапия строится на основе симптомов – противокашлевые средства, средства от насморка, жаропонижающие. Сыпь ничем обрабатывать не нужно, равно как применять при ней антигистаминные средства.
Разработана специфическая профилактика краснухи в виде вакцинации. Ее проводят совместно с паротитом и корью, тривакциной ММR в возрасте 1 год и 6 лет, девочкам еще и в 14, если ранее не прививали.
Есть и моновакцины от краснухи (Рудивакс), их вводят женщинам, не имеющим антител к краснухе в период планирования беременности.
При выявлении случаев краснухи контактные находятся на карантине 21 день, больных изолируют еще на неделю с момента появления сыпи.
Источник
Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 11 апреля 2018Обновлено 20 июля 2019
Определение болезни. Причины заболевания
Краснуха (Rubeola) — вирусное заболевание острого характера. Формируется при попадании в организм вируса краснухи, поражающего эпителиальную ткань верхних воздухоносных путей, группы регионарных лимфоузлов и кожу.
Клинические характеристики: синдромом общей инфекционной интоксикации, мелкопятнистая экзантема, генерализованная лимфаденопатия, фарингит и не ярко выраженный конъюнктивит. Развитие заболевания в типичном (детском и юношеском) возрасте характеризуется не тяжёлым доброкачественным течением.
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Togaviridae
Род — Rubivirus
вид — возбудитель краснухи (Rubella virus)
Синдромы заболевания впервые были описаны в 1740 году Ф. Хофманом (Германия). Выделили вирус лишь в 1961 году. Это сделали несколько независимых учёных: Т.X. Уэллером, П.Д. Паркманом, Ф.А. Невой.
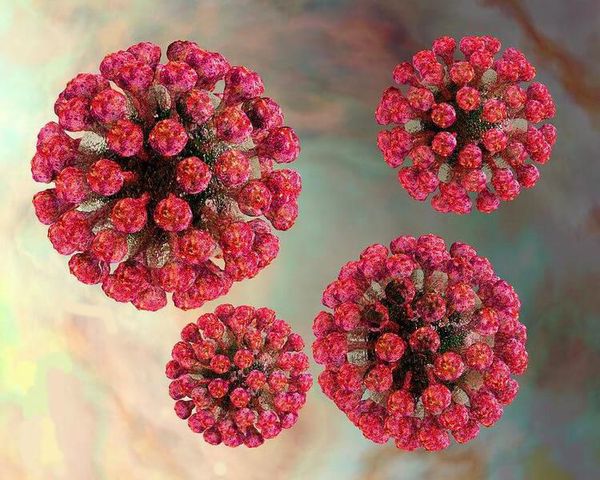
Вирион (вирусная частица) возбудителя представляет форму сферы. Генетический материал выполнен одноцепочечной РНК, покрытой капсидом и внешним липидным контуром, на поверхности которого локализуются шипы (при их помощи вирус прикрепляется к клеткам). В структуре вируса различают три белка: С, Е1 и Е2. Е1 (гемагглютинин) и Е2 (протективный антиген) — гликопротеины (или шипы), локализующиеся во внешнем покрове вириона. Имеют единый серотип.
Вирус способен разрушать и склеивать человеческие эритроциты (гемолитические свойства), благодаря наличию нейраминидазы поражает нервную ткань.
Очень нестоек в окружающей среде: восприимчив к ультрафиолетовому излучению, при подсушивании и воздействии дезинфектантов (средств против микроорганизмов) погибает мгновенно. Неплохо сохраняется при пониженных температурах. Возможна культивация вируса на культурах клеток.[4]
Эпидемиология
Сугубо антропоноз. Источник инфекции — заражённый человек (не исключая больного с атипичной формой краснухи). Инфицированный заразен от последней недели инкубации и до первой недели после появления сыпи. Выделение заражающих вирионов у детей с врожденной краснушной инфекцией (синдром врождённой краснухи — СВК) возможно до двух лет. Наиболее высокий уровень риска СВК представляется в тех районах, где у молодых женщин нет коллективного иммунитета к данному заболеванию (после вакцинации или ранее перенесённой краснухи). До того, как в обиход ввели прививки от вируса краснухи, примерно четыре новорождённых ребёнка из тысячи рождались с СВК.
Передача инфекции осуществляется воздушно-капельным (аэрозольным) путём, а также вертикальным — трансплацентарным (если женщина заболевает краснухой во период беременности). Теоретически возможно заражение от недавно привитых людей (хотя по факту — это редкий случай, в основном бывает у людей с выраженным иммунодефицитом).
В последние десятилетия ввиду масштабной кампании по вакцинации краснуха и СВК фактически устранены в ряде развитых и в некоторых развивающихся стран.
У матери, привитой или переболевшей корью, имеется иммунитет к заболеванию, который она передаёт своему ребёнку. Поэтому такие дети имеют врождённый иммунитет, впоследствии снижающийся и исчезающий примерно к шести месяцам (т. е. через время дети обретают восприимчивость к инфекции). В основном краснухой болеют дети, которые переносят заболевание сравнительно благоприятно, и подростки. Сейчас же это заболевание зачастую возникает и у взрослых, протекает оно значительно тяжелее и, в основном, атипично. Причина тому — отказ большинства людей от профилактической вакцинации.
Сезонный характер заболевания — весенне-зимний. После перенесения инфекции и прохождения полного курса вакцинации возникает стойкий пожизненный иммунитет (в некоторых случаях после прививок требуется ревакцинация во взрослом возрасте, что особенно актуально у женщин детородного возраста, которые не болели краснухой).[5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы краснухи
Период инкубации: от 11 суток до 24 дней.
Острый характер заболевания вначале (т. е. проявление основного синдрома происходит в первые сутки от начала инфицирования). У взрослого человека развитие заболевания иногда может запаздывать ввиду особенностей иммунной системы.
К синдромам краснухи относятся:
- общеинфекционный синдром с проявлением интоксикации (обычно умеренно выраженный);
- мелкопятнистая сыпь;
- энантемы — высыпания на слизистых оболочках (пятна Форхгеймера);
- конъюнктивит (умеренно выраженный);
- генерализованная лимфаденопатия — увеличение лимфоузлов (ГЛАП);
- поражение респираторного тракта (фарингит);
- увеличение селезёнки и печени (гепатоспленомегалия).
Начало заболевания характеризуется лёгким недомоганием, терпимыми головными болями, лёгким ознобом, болями в суставах и мышцах, нарушениями сна (бессонницей), ухудшениями аппетита. Температура тела зачастую субфебрильная (37,1-38°C). Наступает першение в горле, лёгкий сухой кашель, заложенность носа/насморк, светобоязнь. В конце первого дня на кожных покровах появляется высыпание, с приходом которого значимо возрастает выраженность общеинфекционного синдрома и воспалительного процесса слизистых оболочек.
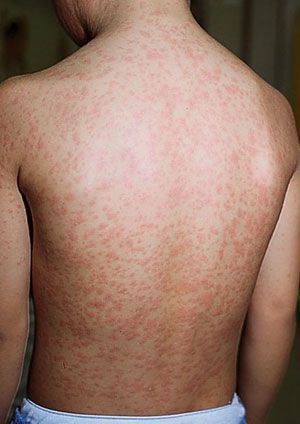
Во время осмотра обнаруживаются небольшие пятнышки, появляющиеся повсеместно (кроме подошв и ладоней). У взрослых пациентов они могут быть макуло-папулёзными. Бледно-розовую сыпь со сгущением в области лица в виде «бабочки» и в плечевом поясе, иногда в районе локтевых сгибов называют симптом Пастиа (при этом цвет кожи остаётся неизменным). Часто человек, больной краснухой имеет вид «ошпаренного кипятком». Угасание сыпи происходит за 3-4 дня без шелушения и пигментации.
Группы затылочных, заднешейных и околоушных (регионарных) лимфоузлов увеличены, слабо болезненны. Иногда выявляется укрупнение селезёнки и печени.
Во время проведения фарингоскопии можно отметить умеренную гиперемию слизистой оболочки ротоглотки (покраснение вследствие притока крови), на слизистой оболочке мягкого нёба может быть обнаружена энантема — небольшие пятнышки, имеющие бледно-розовый окрас (пятна Форхгеймера).
Различают следующие случаи краснухи:
- «Подозрительный» — острое заболевание с одним или несколькими типичными клиническими признаками инфекции;
- «Вероятный» — острое заболевание с клиническими признаками краснухи, эпидемиологически связанное с иным эпизодом данной инфекции (подозрительным или подтверждённым);
- «Подтвержденный» — лабораторно доказанное заболевание, классифицированное ранее как «подозрительный» или «вероятный» случай. Данный лабораторно подтверждённый случай может иметь стёртую, атипичную форму.
Бывает так, что лабораторное исследование невозможно. Тогда «вероятная» краснуха классифицируется как «подтверждённая».
Окончательно диагноз краснухи может быть установлен только путём изучения результатов лабораторных исследований (клиническое подтверждение диагноза; установление связи с иными эпизодами данной инфекции, которые подтверждены в лабораторных условиях).
Достаточно редкой разновидностью краснухи в настоящее время является врождённая краснушная инфекция (СВК), возникающая в момент заражения плода внутри материнского утроба инфекцией. Последствия этого достаточно печальные: возможен самопроизвольный аборт на ранних сроках, гибель плода в момент беременности, появление на свет ребёнка с СВК. На частоту и тяжесть поражения плода влияет срок беременности, на котором произошло проникновение инфекции в организм (в первые четыре недели беременности — тяжёлое поражение — до 60% случаев; в три месяца — до 15%; в четыре месяца — до 6%; с пятого месяца риск СВК — 1,7%). К врождённым дефектам, которые связывают с СВК, относят болезни сердца, глазные болезни (ухудшение остроты зрения, катаракта, нистагм (непроизвольное колебательное движение глаз), микрофтальмия (атрофия глазного яблока), врождённая глаукома), стабизм (косоглазие), снижение слуха, отдалённые задержки умственного развития.[3][6]
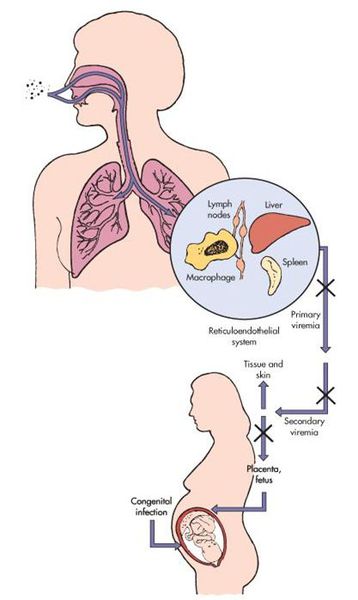
Патогенез краснухи
Входными воротами для вируса краснухи служит эпителий верхних дыхательных путей. Так он внедряется в человеческий организм и локализуется, накапливается и размножается в регионарных лимфоузлах. После вирус прорывается в кровь — появляется вирусемия (распространение вируса по телу). Благодаря эпителиотропным свойствам вируса краснухи, возникают высыпания, персистенция (длительное прибывание микроорганизмов) в лимфоузлах вызывает их гиперплазию, возможно поражение тромбоцитов.
Антитела М класса начинают образовываться и персистировать в кровеносном русле через 1-2 дня с момента начала болезни.
В момент заражения краснухой во время протекания беременности (у женщин без иммунитета!) вирус попадает в слои эпителия ворсинок хориона, а также в эндотелиальные клетки кровеносных сосудов плаценты. Это, в свою очередь, вызывает затяжную ишемию (уменьшение кровоснабжения) органов и тканей плода. Нарушение клеточного цикла приводит к развитию хромосомных нарушений, что обуславливает гибель или тяжёлый порок развития плода (важную роль играет срок беременности, на котором произошло заражение инфекцией).[4][7]
Классификация и стадии развития краснухи
В основе нижеприведённой систематизации краснухи лежит классификация по А.П. Казанцеву.
Исходя из клинической формы заболевания краснуха бывает:
1. Приобретённой:
- типичная;
- атипичная (без высыпаний);
- инаппарантной (субклинические формы, в основном только по выявлению антител);
2. Врождённой:
- с врождённым пороком сердца;
- с поражением нервных структур;
- с поражением слухового пути;
- с поражением глаз;
- смешанные.
Выделяют три степени тяжести краснухи:
- лёгкая;
- средняя;
- тяжёлая.
Отдельно рассматривают резидуальное (оставшееся после заболевания) проявление врождённой краснухи.
Осложнения краснухи
1.артропатия (артралгия и артрит) — проявление признаков происходит спустя 1-2 дня после исчезновения высыпаний, длится 5-10 суток, сопровождается нарушениями в отношении суставов (припухлость и болезненность), проходит бесследно;
2. тромбоцитопеническая пурпура (болезнь Верльгофа) — крупная геморрагическая экзантема (высыпание) петехиального типа, не исключена возможность кровоточивости дёсен, гематурии (присутствия крови в моче);

3. энцефалит — спустя пять суток от момента появления высыпаний происходит обострение боли в голове, судороги, менингеальная и очаговая симптоматика, кома;
4. серозный менингит.[4][5]
Диагностика краснухи
Лабораторная диагностика:
- развёрнутый клинический анализ крови (лейкопения, относительный лимфо- и моноцитоз, появление плазматических клеток менее 20%, иногда небольшое количество атипичных мононуклеаров, СОЭ в норме или повышена); если развивается осложнение, то происходят соответствующие изменения.
- клинический анализ мочи (гематурия);
- серологическая диагностика (обнаружение в кровяной сыворотке антител, относящихся к классам М и G, методом ИФА, установление наличия авидности антител класса G, краснушного вируса, используя метод полимеразной цепной реакции — ПЦР) — является стандартом лабораторной диагностики;
- допустимо проведение диагностики с помощью метода ПЦР из материала слизи носоглотки, спинномозговой жидкости, урины.
При развитии осложнений прибегают к соответствующим методам диагностики применительно к конкретной ситуации.
Отдельному рассмотрению подлежит лабораторное исследование беременных женщин (в особенности тех, кто не был вакцинирован и не болел краснухой), поскольку для них заболевание наиболее опасно. Согласно Санитарным правилам, женщинам «в положении», находившимся в очаге инфекции, необходимо обратиться к врачу для наблюдения за состоянием здоровья и пройти динамическое серологическое обследование (определить наличие IgM и IgG антител).[7]
| Результаты I обследования | Назначения | ||
|---|---|---|---|
| После I обследования | После II обследования | После III обследования | |
| IgG обнаруженыIgM отсутствуют | повторный анализ спустя 10-14 суток* | риска СВК нет, наблюдение прекращается | — |
| IgG и IgM антитела не обнаружены | исключение контакта с инфицированным, повторный анализ спустя 10-14 суток | если результат тот же — повторный анализ спустя 10-14 суток | если результат не изменился — наблюдение прекращается |
| если присутствуют IgM и отсутствуют IgG — повторный анализ спустя 10-14 суток | если антитела IgG и IgM выявлены — возможен риск СВК | ||
| антитела IgG и IgM выявлены | возможен риск СВК, повторный анализ спустя 10-14 суток** | подтверждается диагноз СВК***, женщинам предлагают самостоятельно решить, будут ли они прерывать беременность | — |
Источник
