Краснуха последствия после болезни

Над статьей доктора
Александрова Павла Андреевича
работали
литературный редактор
Маргарита Тихонова,
научный редактор
Сергей Федосов
Дата публикации 11 апреля 2018Обновлено 20 июля 2019
Определение болезни. Причины заболевания
Краснуха (Rubeola) — вирусное заболевание острого характера. Формируется при попадании в организм вируса краснухи, поражающего эпителиальную ткань верхних воздухоносных путей, группы регионарных лимфоузлов и кожу.
Клинические характеристики: синдромом общей инфекционной интоксикации, мелкопятнистая экзантема, генерализованная лимфаденопатия, фарингит и не ярко выраженный конъюнктивит. Развитие заболевания в типичном (детском и юношеском) возрасте характеризуется не тяжёлым доброкачественным течением.
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Togaviridae
Род — Rubivirus
вид — возбудитель краснухи (Rubella virus)
Синдромы заболевания впервые были описаны в 1740 году Ф. Хофманом (Германия). Выделили вирус лишь в 1961 году. Это сделали несколько независимых учёных: Т.X. Уэллером, П.Д. Паркманом, Ф.А. Невой.
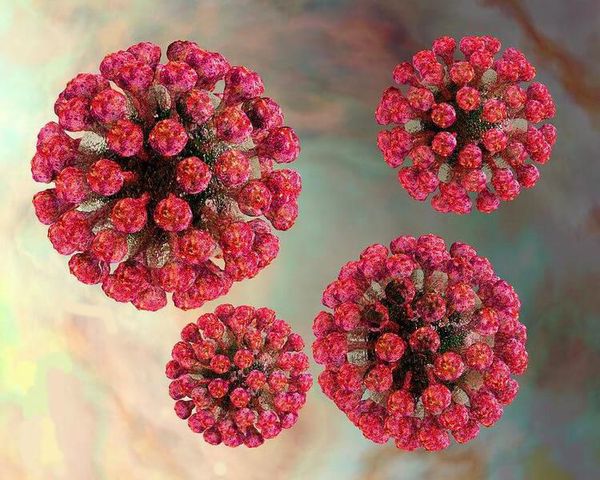
Вирион (вирусная частица) возбудителя представляет форму сферы. Генетический материал выполнен одноцепочечной РНК, покрытой капсидом и внешним липидным контуром, на поверхности которого локализуются шипы (при их помощи вирус прикрепляется к клеткам). В структуре вируса различают три белка: С, Е1 и Е2. Е1 (гемагглютинин) и Е2 (протективный антиген) — гликопротеины (или шипы), локализующиеся во внешнем покрове вириона. Имеют единый серотип.
Вирус способен разрушать и склеивать человеческие эритроциты (гемолитические свойства), благодаря наличию нейраминидазы поражает нервную ткань.
Очень нестоек в окружающей среде: восприимчив к ультрафиолетовому излучению, при подсушивании и воздействии дезинфектантов (средств против микроорганизмов) погибает мгновенно. Неплохо сохраняется при пониженных температурах. Возможна культивация вируса на культурах клеток.[4]
Эпидемиология
Сугубо антропоноз. Источник инфекции — заражённый человек (не исключая больного с атипичной формой краснухи). Инфицированный заразен от последней недели инкубации и до первой недели после появления сыпи. Выделение заражающих вирионов у детей с врожденной краснушной инфекцией (синдром врождённой краснухи — СВК) возможно до двух лет. Наиболее высокий уровень риска СВК представляется в тех районах, где у молодых женщин нет коллективного иммунитета к данному заболеванию (после вакцинации или ранее перенесённой краснухи). До того, как в обиход ввели прививки от вируса краснухи, примерно четыре новорождённых ребёнка из тысячи рождались с СВК.
Передача инфекции осуществляется воздушно-капельным (аэрозольным) путём, а также вертикальным — трансплацентарным (если женщина заболевает краснухой во период беременности). Теоретически возможно заражение от недавно привитых людей (хотя по факту — это редкий случай, в основном бывает у людей с выраженным иммунодефицитом).
В последние десятилетия ввиду масштабной кампании по вакцинации краснуха и СВК фактически устранены в ряде развитых и в некоторых развивающихся стран.
У матери, привитой или переболевшей корью, имеется иммунитет к заболеванию, который она передаёт своему ребёнку. Поэтому такие дети имеют врождённый иммунитет, впоследствии снижающийся и исчезающий примерно к шести месяцам (т. е. через время дети обретают восприимчивость к инфекции). В основном краснухой болеют дети, которые переносят заболевание сравнительно благоприятно, и подростки. Сейчас же это заболевание зачастую возникает и у взрослых, протекает оно значительно тяжелее и, в основном, атипично. Причина тому — отказ большинства людей от профилактической вакцинации.
Сезонный характер заболевания — весенне-зимний. После перенесения инфекции и прохождения полного курса вакцинации возникает стойкий пожизненный иммунитет (в некоторых случаях после прививок требуется ревакцинация во взрослом возрасте, что особенно актуально у женщин детородного возраста, которые не болели краснухой).[5]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением – это опасно для вашего здоровья!
Симптомы краснухи
Период инкубации: от 11 суток до 24 дней.
Острый характер заболевания вначале (т. е. проявление основного синдрома происходит в первые сутки от начала инфицирования). У взрослого человека развитие заболевания иногда может запаздывать ввиду особенностей иммунной системы.
К синдромам краснухи относятся:
- общеинфекционный синдром с проявлением интоксикации (обычно умеренно выраженный);
- мелкопятнистая сыпь;
- энантемы — высыпания на слизистых оболочках (пятна Форхгеймера);
- конъюнктивит (умеренно выраженный);
- генерализованная лимфаденопатия — увеличение лимфоузлов (ГЛАП);
- поражение респираторного тракта (фарингит);
- увеличение селезёнки и печени (гепатоспленомегалия).
Начало заболевания характеризуется лёгким недомоганием, терпимыми головными болями, лёгким ознобом, болями в суставах и мышцах, нарушениями сна (бессонницей), ухудшениями аппетита. Температура тела зачастую субфебрильная (37,1-38°C). Наступает першение в горле, лёгкий сухой кашель, заложенность носа/насморк, светобоязнь. В конце первого дня на кожных покровах появляется высыпание, с приходом которого значимо возрастает выраженность общеинфекционного синдрома и воспалительного процесса слизистых оболочек.
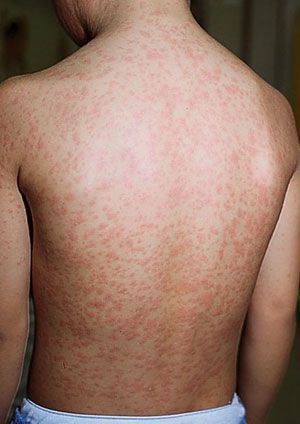
Во время осмотра обнаруживаются небольшие пятнышки, появляющиеся повсеместно (кроме подошв и ладоней). У взрослых пациентов они могут быть макуло-папулёзными. Бледно-розовую сыпь со сгущением в области лица в виде «бабочки» и в плечевом поясе, иногда в районе локтевых сгибов называют симптом Пастиа (при этом цвет кожи остаётся неизменным). Часто человек, больной краснухой имеет вид «ошпаренного кипятком». Угасание сыпи происходит за 3-4 дня без шелушения и пигментации.
Группы затылочных, заднешейных и околоушных (регионарных) лимфоузлов увеличены, слабо болезненны. Иногда выявляется укрупнение селезёнки и печени.
Во время проведения фарингоскопии можно отметить умеренную гиперемию слизистой оболочки ротоглотки (покраснение вследствие притока крови), на слизистой оболочке мягкого нёба может быть обнаружена энантема — небольшие пятнышки, имеющие бледно-розовый окрас (пятна Форхгеймера).
Различают следующие случаи краснухи:
- «Подозрительный» — острое заболевание с одним или несколькими типичными клиническими признаками инфекции;
- «Вероятный» — острое заболевание с клиническими признаками краснухи, эпидемиологически связанное с иным эпизодом данной инфекции (подозрительным или подтверждённым);
- «Подтвержденный» — лабораторно доказанное заболевание, классифицированное ранее как «подозрительный» или «вероятный» случай. Данный лабораторно подтверждённый случай может иметь стёртую, атипичную форму.
Бывает так, что лабораторное исследование невозможно. Тогда «вероятная» краснуха классифицируется как «подтверждённая».
Окончательно диагноз краснухи может быть установлен только путём изучения результатов лабораторных исследований (клиническое подтверждение диагноза; установление связи с иными эпизодами данной инфекции, которые подтверждены в лабораторных условиях).
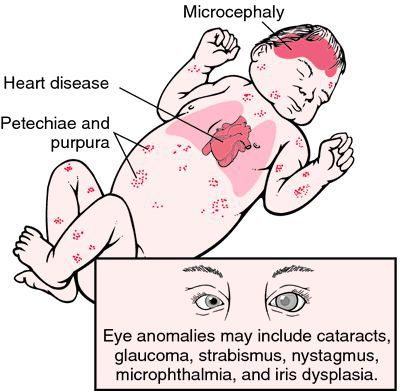
Достаточно редкой разновидностью краснухи в настоящее время является врождённая краснушная инфекция (СВК), возникающая в момент заражения плода внутри материнского утроба инфекцией. Последствия этого достаточно печальные: возможен самопроизвольный аборт на ранних сроках, гибель плода в момент беременности, появление на свет ребёнка с СВК. На частоту и тяжесть поражения плода влияет срок беременности, на котором произошло проникновение инфекции в организм (в первые четыре недели беременности — тяжёлое поражение — до 60% случаев; в три месяца — до 15%; в четыре месяца — до 6%; с пятого месяца риск СВК — 1,7%). К врождённым дефектам, которые связывают с СВК, относят болезни сердца, глазные болезни (ухудшение остроты зрения, катаракта, нистагм (непроизвольное колебательное движение глаз), микрофтальмия (атрофия глазного яблока), врождённая глаукома), стабизм (косоглазие), снижение слуха, отдалённые задержки умственного развития.[3][6]
Патогенез краснухи
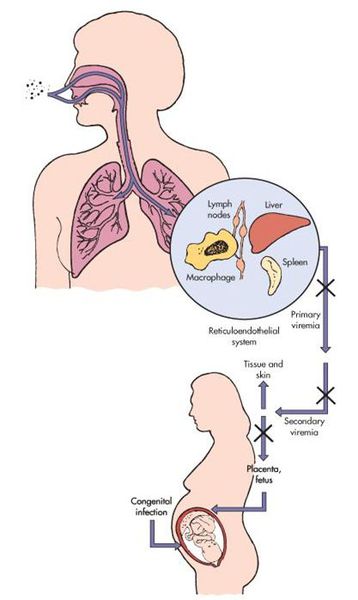
Входными воротами для вируса краснухи служит эпителий верхних дыхательных путей. Так он внедряется в человеческий организм и локализуется, накапливается и размножается в регионарных лимфоузлах. После вирус прорывается в кровь — появляется вирусемия (распространение вируса по телу). Благодаря эпителиотропным свойствам вируса краснухи, возникают высыпания, персистенция (длительное прибывание микроорганизмов) в лимфоузлах вызывает их гиперплазию, возможно поражение тромбоцитов.
Антитела М класса начинают образовываться и персистировать в кровеносном русле через 1-2 дня с момента начала болезни.
В момент заражения краснухой во время протекания беременности (у женщин без иммунитета!) вирус попадает в слои эпителия ворсинок хориона, а также в эндотелиальные клетки кровеносных сосудов плаценты. Это, в свою очередь, вызывает затяжную ишемию (уменьшение кровоснабжения) органов и тканей плода. Нарушение клеточного цикла приводит к развитию хромосомных нарушений, что обуславливает гибель или тяжёлый порок развития плода (важную роль играет срок беременности, на котором произошло заражение инфекцией).[4][7]
Классификация и стадии развития краснухи
В основе нижеприведённой систематизации краснухи лежит классификация по А.П. Казанцеву.
Исходя из клинической формы заболевания краснуха бывает:
1. Приобретённой:
- типичная;
- атипичная (без высыпаний);
- инаппарантной (субклинические формы, в основном только по выявлению антител);
2. Врождённой:
- с врождённым пороком сердца;
- с поражением нервных структур;
- с поражением слухового пути;
- с поражением глаз;
- смешанные.
Выделяют три степени тяжести краснухи:
- лёгкая;
- средняя;
- тяжёлая.
Отдельно рассматривают резидуальное (оставшееся после заболевания) проявление врождённой краснухи.
Осложнения краснухи
1.артропатия (артралгия и артрит) — проявление признаков происходит спустя 1-2 дня после исчезновения высыпаний, длится 5-10 суток, сопровождается нарушениями в отношении суставов (припухлость и болезненность), проходит бесследно;
2. тромбоцитопеническая пурпура (болезнь Верльгофа) — крупная геморрагическая экзантема (высыпание) петехиального типа, не исключена возможность кровоточивости дёсен, гематурии (присутствия крови в моче);
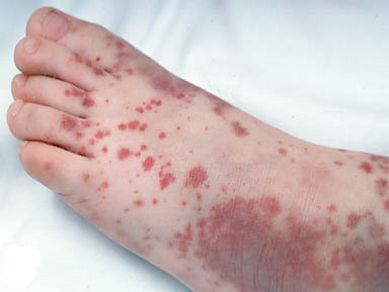
3. энцефалит — спустя пять суток от момента появления высыпаний происходит обострение боли в голове, судороги, менингеальная и очаговая симптоматика, кома;
4. серозный менингит.[4][5]
Диагностика краснухи
Лабораторная диагностика:
- развёрнутый клинический анализ крови (лейкопения, относительный лимфо- и моноцитоз, появление плазматических клеток менее 20%, иногда небольшое количество атипичных мононуклеаров, СОЭ в норме или повышена); если развивается осложнение, то происходят соответствующие изменения.
- клинический анализ мочи (гематурия);
- серологическая диагностика (обнаружение в кровяной сыворотке антител, относящихся к классам М и G, методом ИФА, установление наличия авидности антител класса G, краснушного вируса, используя метод полимеразной цепной реакции — ПЦР) — является стандартом лабораторной диагностики;
- допустимо проведение диагностики с помощью метода ПЦР из материала слизи носоглотки, спинномозговой жидкости, урины.
При развитии осложнений прибегают к соответствующим методам диагностики применительно к конкретной ситуации.
Отдельному рассмотрению подлежит лабораторное исследование беременных женщин (в особенности тех, кто не был вакцинирован и не болел краснухой), поскольку для них заболевание наиболее опасно. Согласно Санитарным правилам, женщинам «в положении», находившимся в очаге инфекции, необходимо обратиться к врачу для наблюдения за состоянием здоровья и пройти динамическое серологическое обследование (определить наличие IgM и IgG антител).[7]
| Результаты I обследования | Назначения | ||
|---|---|---|---|
| После I обследования | После II обследования | После III обследования | |
| IgG обнаруженыIgM отсутствуют | повторный анализ спустя 10-14 суток* | риска СВК нет, наблюдение прекращается | — |
| IgG и IgM антитела не обнаружены | исключение контакта с инфицированным, повторный анализ спустя 10-14 суток | если результат тот же — повторный анализ спустя 10-14 суток | если результат не изменился — наблюдение прекращается |
| если присутствуют IgM и отсутствуют IgG — повторный анализ спустя 10-14 суток | если антитела IgG и IgM выявлены — возможен риск СВК | ||
| антитела IgG и IgM выявлены | возможен риск СВК, повторный анализ спустя 10-14 суток** | подтверждается диагноз СВК***, женщинам предлагают самостоятельно решить, будут ли они прерывать беременность | — |
Источник
Краснуха — инфекционное вирусное заболевание, характерное для детского возраста. Восприимчивость к ней достаточно высокая, поэтому после контакта с инфицированным вероятность развития болезни близка к 100%. Однако, после того как в мире начали применять вакцину от вируса краснухи, частота заражения существенно снизилась. Может показаться, что краснухой проще переболеть в детстве, ведь она не сказывается на здоровье в дальнейшем. Но это ошибочное мнение, ведь в редких случаях последствия болезни могут быть достаточно тяжелыми. О том, чем опасна краснуха у детей и взрослых, расскажет MedAboutMe.
Последствия краснухи у детей
Краснуха входит в число детских инфекций, то есть является болезнью, характерной именно для раннего возраста. В регионах с низким уровнем вакцинации ее диагностируют в основном у дошкольников.
Краснуха у детей переносится достаточно легко, нередко протекает в стертой форме — тяжелые симптомы практически не проявляются. При этом характерная мелкая и яркая сыпь, а также увеличение лимфатических узлов все же присутствует. При правильном лечении болезнь проходит за 4-7 дней.
Вирусная инфекция представляет опасность в том случае, если ребенок получает неадекватную терапию, не соблюдается необходимый режим. Наиболее распространенное осложнение — присоединение бактериальной инфекции, которая вызывает такие болезни:
- отит,
- ангина,
- пневмония.
Последствия краснухи у детей напрямую связаны с иммунитетом ребенка. У часто болеющих, ослабленных малышей риск развития осложнений выше.
Краснуха у взрослых

Как и другие детские инфекции, краснуха у взрослых переносится значительно тяжелее. Для пациентов старшего возраста характерна более выраженная симптоматика. На фоне сыпи и увеличенных лимфоузлов течение болезни осложняется такими ухудшениями самочувствия:
- Жар. Если у детей температура повышается незначительно, то взрослые страдают от лихорадки на протяжении всего заболевания. Температура поднимается до 38°С и выше.
- Интоксикация организма, яркая симптоматика ОРВИ. В детском возрасте инфекция сопровождается насморком, реже конъюнктивитом. Краснуха у взрослых, напротив, протекает с кашлем, болью в горле и прочим.
- Боли в мышцах и суставах. Проявляются на фоне значительной интоксикации организма и могут приводить к одному из осложнений инфекции во взрослом возрасте — артриту.
- Мигрень. Иногда боли столь сильные, что приступ не купируется даже обезболивающими.
- Поражение глаз. Как и у детей, краснуха у взрослых сопровождается конъюнктивитом, причем процесс может быть столь выраженным, что вызывает светобоязнь и сильное слезотечение.
Поражения мозга при краснухе
Одно из самых тяжелых осложнений краснухи — поражение центральной нервной системы. Так, у детей могут развиваться параличи и парезы, а на их фоне возникать судорожный синдром. Поскольку это отражается на работе сердечно-сосудистой и дыхательной систем, почти у 30% пациентов с такими симптомами наступает смерть.
Вирус краснухи может поражать головной мозг. Это достаточно редкое осложнение, которое встречается лишь у одного из 10 тысяч пациентов с таким диагнозом. У больных развиваются менингиты, энцефалиты, менингомиелиты и менингоэнцефалиты. Основная опасность такого поражения головного мозга — низкая эффективность лечения. Дело в том, что сегодня еще не разработаны специфические лекарства, побеждающие вирус краснухи. Больные лечатся по стандартной схеме терапии вирусных инфекций, а это не всегда дает необходимый результат.
Предугадать развитие таких осложнений невозможно — поражения ЦНС, в том числе мозга, может развиться у любого заболевшего. Проявляются они, как правило, на 3-5-е сутки от начала болезни. На фоне основных симптомов появляется существенное ухудшение самочувствия, спутанность сознания, ригидность мышц шеи (невозможность нагнуть голову к грудной клетке). Пациенты с такими осложнениями обязательно госпитализируются.
Краснуха при беременности
Наибольшую опасность краснуха представляет для беременных женщин. Связано это с тем, что вирус легко проходит через плацентарный барьер и вредит плоду. При этом сама женщина может перенести болезнь в легкой форме, а иногда даже и не знать о своем диагнозе.
Чем меньше срок беременности, на котором заразилась женщина, тем вероятнее инфицирование ребенка:
- 1 неделя — осложнения в 80% случаев;
- 2-4 неделя — 60%;
- 5-8 неделя — 30%;
- 9-12 неделя — 10%;
- после 13 недели вероятность осложнений снижается до 7%.
Врожденная краснуха способна поразить любой орган новорожденного и даже привести к смерти еще в утробе — выкидышу или мертворождению. Наиболее часто инфекция проявляется у младенцев сочетанием катаракты, порока сердца и глухоты. Среди других возможных диагнозов:
- гемолитическая анемия,
- тромбоцитопения,
- врожденная пневмония,
- микроцефалия.
Младенцы с краснухой часто рождаются с малой массой тела и маленьким ростом. Даже в том случае, если болезнь не проявилась ярко выраженными пороками и патологиями, ребенок нуждается в постоянном наблюдении у невролога. Внутриутробное инфицирование может проявиться через некоторое время задержкой интеллектуального развития, умственной отсталостью. У таких детей могут наблюдаться нарушения речи, серьезные трудности с обучением, например, неспособность к письму и плохая концентрация внимания. Также среди отдельных последствий краснухи врачи упоминают нарушения координации движений. Подобные патологии, развившиеся вследствие врожденной инфекции, неизлечимы.
Профилактика краснухи

Краснуха передается от человека к человеку воздушно-капельным и, намного реже, контактным путем. При комнатной температуре вирус может оставаться жизнеспособным на протяжении нескольких часов, но достаточно быстро погибает в условиях внешней среды. При этом любой контакт с инфицированным пациентом вызывает заражение — краснуха очень легко передается от человека к человеку, и полностью исключить вероятность заражения просто невозможно.
Поэтому единственным эффективным способом профилактики является вакцинация. Краснуху Всемирная организация здравоохранения относит к болезням, которые можно полностью победить путем иммунизации населения. В 2004 году благодаря прививкам было зарегистрировано всего 29 тысяч случаев заражения во всем мире.
Чаще всего используется комбинированная вакцина (корь, краснуха, паротит), которая назначается ребенку в возрасте 1 года. После проводятся две повторные вакцинации — в 6 лет (для детей обоих полов) и в 12 лет (для девушек). Стойкий иммунитет вырабатывается в 95% случаев.
Прививка крайне важна на этапе планирования беременности. Женщина должна сдать анализ крови на антитела к вирусу краснухи. Рекомендации по вакцинации зависят от полученных результатов:
- Выявлены IgG — иммунитет к заболеванию есть, прививка не нужна.
- Выявлены IgM — инфекция в острой фазе или недавно перенесенная. Рекомендуется отложить беременность на несколько месяцев.
- IgG и IgM не выявлены — иммунной защиты нет, обязательно нужна прививка.
Источник
