Краснуха это какой гепатит

Сывороточный гепатит
Гепатитом В заражаются при попадании в организм вируса из крови больного человека
Гепатит B – вирусное заболевание, поражающее печень. Опасным последствием этой болезни является ее затяжное течение с переходом в хронический гепатит, цирроз и рак печени. Кроме того, для заражения гепатитом B достаточно контакта с ничтожным количеством крови больного. Вакцина готовится генно-инженерными методами. Вводится внутримышечно в бедро или плечо.
Краснуха – острая инфекционная болезнь, характеризующаяся повышением температуры, слабо выраженными катаральными явлениями (насморк, кашель), увеличением и болезненностью затылочных лимфатических узлов и появлением на коже сыпи. Заразиться могут люди всех возрастов, но чаще болеют дети от 2 до 10 лет.
Заболевание краснухой беременных женщин, даже в бессимптомной форме, грозит внутриутробным заражением плода и часто служит причиной тяжелых врожденных пороков развития детей.
Профилактика заключается в своевременной изоляции заболевших из детских коллективов.
Корь – вирусное заболевание, чрезвычайно заразное. Корь характеризуется повышением температуры, катаральными явлениями со стороны верхних дыхательных путей (кашель, насморк, охриплость голоса), воспалением слизистых оболочек глаз, полости рта и появлением на коже красной крупнопятнистой сыпи.
Течение кори может быть как легким, так и тяжелым. При тяжелом течении болезни возможны сильная головная боль, упорная рвота, носовые кровотечения, а в некоторых случаях бред и галлюцинации. Корь может осложняться воспалением легких, поражением гортани (круп),воспалением среднего уха (отит), расстройством деятельности желудочно-кишечного тракта, энцефалитом.
При контакте с больным корью заболевают 98% непривитых или не имеющих иммунитета людей. Вакцина готовится из живых ослабленных вирусов кори. Некоторые вакцины содержат краснушный и паротитный компоненты. Вакцина вводится подкожно под лопатку или в области плеча.
Энцефалит – болезни, характеризующиеся воспалением головного мозга, вызываются болезнетворными микробами.
Энцефалит обычно делят на первичный и вторичный. Первичные энцефалиты представляют собой вирусные болезни, им свойственно при определенных условиях эпидемическое распространение. Многие первичные энцефалиты являются болезнями с природной очаговостью и приурочены к определенным географическим зонам. К первичным могут быть отнесены также энтеровирусные энцефалиты, при которых источником является больной человек или вирусоноситель.
Вторичные энцефалиты могут быть обусловлены разнообразной микробной флорой и возникают как осложнение инфекционных болезней. К таким относят, например, сыпнотифозный, скарлатинозный, малярийный, энцефалит при гриппе, ветряной оспе, кори.
В зависимости от формы энцефалита и его тяжести наступает или полное выздоровление, или на многие годы остаются различные остаточные явления: слабость в конечностях, нарушение координации, непроизвольные движения, параличи, судорожные припадки. Многие длительное время после выздоровления не могут выполнять привычную физическую и умственную работу, жалуются на снижение памяти, головные боли, плохой сон.
Эпидемический паротит (свинка)
Паротит – вирусное заболевание, поражающее преимущественно слюнные железы, поджелудочную железу, яички.
Здоровый человек заражается от больного при непосредственном общении с ним. Вирус свинки, содержащийся в мелких капельках слизи, мокроты, слюны больного, при чиханье, кашле, разговоре попадает в воздух и затем проникает в дыхательные пути здорового человека (воздушно-капельный путь передачи инфекции). Редко заражение происходит через различные предметы (посуда, игрушки), которыми пользовался больной, если они в течение очень короткого времени попадают к здоровому человеку.
Может быть причиной мужского бесплодия и осложнений (панкреатит, менингит). Иммунитет после однократной вакцинации, как правило, пожизненный. Вакцина готовится из живых ослабленных вирусов паротита. Вводится подкожно, под лопатку или в плечо.
Острые респираторные заболевания (ОРЗ)
ОРЗ-общее название ряда инфекционных заболеваний, вызываемых вирусами и протекающих с симптомами поражения слизистых оболочек, дыхательных путей (носа, гортани, трахеи, бронхов),а иногда с поражением конъюнктивы (слизистой оболочки глаз). ОРЗ чаще болеют дети. Наиболее часто встречающееся заболевание этой группы – грипп.
Источник
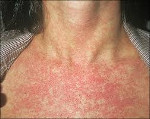
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией. Вирус краснухи внедряется в организм через слизистую дыхательных путей, куда он попадает с вдыхаемым воздухом. Инкубационный период длится от 10 до 25 дней. Типичными для краснухи признаками является появление сыпи вначале на лице, ее быстрое распространение по всему телу и отсутствие на коже ладоней и подошв. Диагноз краснухи устанавливается клинически.
Общие сведения
Краснуха представляет собой острую вирусную инфекцию, проявляющуюся характерными высыпаниями на фоне умеренной интоксикации, сопровождается регионарной лимфоаденопатией и гематологической реакцией.
Характеристика возбудителя
Краснуху вызывает РНК-содержащий вирус рода Rubivirus. Вирус мало устойчив к факторам внешней среды, легко инактивируется под действием ультрафиолетового облучения, нагревания, химических дезинфицирующих средств. Вирус может сохранять свою жизнеспособность в течение нескольких часов при комнатной температуре, легко переносит замораживание.
Резервуаром и источником возбудителя краснухи является больной человек. При этом заболевание может протекать как с клинической симптоматикой, так и в латентной, стертой форме. Выделение вируса начинается за неделю до проявления экзантемы и продолжается 5-7 дней после. При врожденной краснухе у детей возбудитель выделяется с секретом слизистой носоглотки, мочой (иногда с фекалиями).
Краснуха распространяется с помощью аэрозольного механизма передачи преимущественно воздушно-капельным путем. Возможно заражение контактно-бытовым путем при общем пользовании игрушками, посудой. Заражение через руки и предметы быта эпидемиологически не значимо. При заражении краснухой беременных осуществляется трансплацентарная передача инфекции плоду. Ввиду слабой стойкости вируса заражение краснухой требует более тесного общения, нежели передача возбудителей ветряной оспы, кори.
Естественная восприимчивость человека – высокая. В особенности – у женщин детородного возраста, преимущественно 20-29 лет. Входными воротами инфекции являются слизистые оболочки верхних дыхательных путей, иногда – поврежденные кожные покровы. Размножение и накопление вируса происходит в регионарных лимфатических узлах. Размножившийся вирус распространяется с током крови, поражая другие лимфатические узлы и оседая в кожных покровах, при этом провоцируя иммунный ответ. Сформировавшиеся антитела атакуют вирус и очищают организм. Постинфекционный иммунитет стойкий, пожизненный.
Симптомы краснухи
Инкубационный период краснухи составляет 10-25 дней. Заболевание у взрослых обычно начинается с продромальных признаков: повышения температуры (иногда может достигать довольно высоких значений), недомогания, слабости, головной боли. Нередко отмечаются умеренный насморк, сухой кашель, першение в горле, слезотечение, светобоязнь. Осмотр может выявить легкую гиперемию зева и задней стенки глотки, раздражение конъюнктивы. Эти симптомы сохраняются обычно от одного до трех дней. У детей катаральные признаки чаще всего отсутствуют.
В начальном периоде заболевания как у взрослых, так и у детей отмечается лимфаденит преимущественно затылочных и среднешейных лимфатических узлов. Лимфоузлы увеличены в размере, на ощупь болезненны. Лимфаденит может сохраняться до 2-3 недель. После катарального периода появляются высыпания. Появлению сыпи обычно предшествует кожный зуд.
В 75-90% случаев сыпь появляется в первый же день болезни, сначала на лице и шее, за ушами, под волосами. В некоторых случаях сыпь может распространяться из иной локализации. За сутки сыпь покрывает различные участки кожи за исключением ладоней и подошв. В особенности характерны высыпания на ягодицах, спине, разгибательных поверхностях конечностей, в редких случаях выявляется мелкая единичная энантема слизистой оболочки рта (пятна Форхейма). Сыпь мелкая, пятнистая, не возвышающаяся над поверхностью кожи. Пятна красные или розовые, округлые, с ровными краями, кожные покровы вокруг элементов сыпи не изменены. У взрослых элементы сыпи нередко сливаются, для детей сливная экзантема не характерна.
В период высыпания температура тела сохраняется в пределах нормы, либо повышается до субфебрильных цифр, отмечается полилимфаденит. Иногда имеют место миалгии и артралгии, могут проявляться симптомы диспепсии, умеренная гепатоспленомегалия. Женщины часто отмечают симптоматику полиартрита. Сыпь обычно сохраняется около 4 дней, после чего быстро исчезает, не оставляя последствий. В целом краснуха у взрослых протекает практически так же, как и у детей, но тяжесть и продолжительность течения обычно более значительна, более яркая катаральная симптоматика, обильная сливная сыпь, признаки лимфоаденопатии менее выражены, могут вовсе не отмечаться больными.
Осложнения краснухи
Осложнения при краснухе не часты, как правило, возникают в результате присоединения бактериальной инфекции. Преимущественно среди таковых встречаются вторичные пневмонии, ангины, отиты. Иногда краснуху осложняет артрит, тромбоцитопеническая пурпура. У взрослых в редких случаях возможно развитие осложнений со стороны нервной системы: энцефалита, менингоэнцефалита, энцефаломиелита.
Большую опасность представляет краснуха в случае ее развития у беременных женщин. Инфекция не оказывает заметного влияния на организм матери, но имеет крайне неблагоприятные последствия для плода: начиная от врожденных пороков развития до внутриутробной смерти. Вероятность формирования пороков развития напрямую зависит от срока беременности, на котором произошло заражение краснухой. Та же зависимость прослеживается в отношении возникновения врожденной краснухи: у матерей, заболевших на 3-4 неделе беременности, риск патологии младенца составляет 60%, при поражении женщины после 13-14 недели – сокращается до 7%.
Диагностика краснухи
Методам специфической серологической диагностики краснухи имеют ретроспективное диагностическое значение, поскольку производится исследование парных сывороток с интервалом в 10 дней. Определяют нарастание титров иммуноглобулинов М и G с помощью РСК, ИФА, РТГА или РИА.
Кроме того, серологический анализ и постановка реакции бласттрансформации лимфоцитов производится у беременных женщин, имевших контакт с лицами, больными краснухой, для выявления инфицированности и вероятности поражения плода. Анализ сыворотки крови беременной женщины производят в максимально ранние сроки и не позднее 12 дня после контакта с больным. Выявление иммуноглобулинов G в эти сроки обычно свидетельствует о перенесении ранее инфекции и имеющемся иммунитете к ней, что позволяет безбоязненно сохранять беременность. Появление антител только во второй сыворотке (преимущественно иммуноглобулины М) говорит об имеющем место активном инфекционном процессе, могущем негативно сказаться на развитии плода.
К неспецифическим методам лабораторной диагностики краснухи можно отнести общий анализ крови. Картина крови, как правило, показывает лимфоцитоз при общей лейкопении, повышение СОЭ. У взрослых в крови могут обнаруживаться плазмоциты. Дополнительные методы диагностики при краснухе необходимы в основном при подозрении на развитие осложнений. Диагностика пневмонии проводится при помощи рентгенографии легких. При неврологических нарушениях проводят ЭЭГ головного мозга, реоэнцефалографию, Эхо-ЭГ. Возникновение отита требует консультации отоларинголога.
Лечение краснухи
Как правило, краснуха лечиться амбулаторно, госпитализация осуществляется только в случае развития опасных осложнений. Этиотропного лечения краснухи не разработано, в большинстве случаев выздоровление наступает самостоятельно вследствие элиминации вируса в результате сформировавшегося иммунного ответа.
Терапия в случаях тяжелого течения заключается в назначении симптоматических и патогенетических препаратов (дезинтоксикационная терапия, жаропонижающие средства седативные, антигистаминные препараты). При развитии краснушного артрита назначается хлорохин на 5-7 дней. Развитие неврологических осложнений служит показанием к назначению преднизолона, дегидратационной терапии. Врожденная краснуха на сегодняшний день лечению не поддается.
Прогноз и профилактика краснухи
В подавляющем большинстве случаев прогноз благоприятный, заболевание заканчивается полным выздоровлением без каких-либо последствий. Ухудшается прогноз в случае развития краснушного энцефалита. Особое значение имеет краснуха в акушерской практике. Перенесение инфекции матерью может иметь крайне неблагоприятные последствия для плода. Разнообразие вероятных пороков развития плода (врожденная катаракта, глухота, пороки сердца, микроцефалия и др.) при краснухе беременных тем шире, чем раньше имело место заражение.
Специфическая профилактика краснухи в развитых странах производится с помощью плановой вакцинации живой ассоциированной вакциной от кори, паротита и краснухи. Кроме того существуют моновакцины. Вакцинация против краснухи производится двукратно, первый раз в возрасте 12-16 месяцев, затем ревакцинация в 6 лет. Кроме того, в дальнейшем нередко ревакцинации подвергаются девочки подросткового возраста и молодые женщины.
Экстренная профилактика осуществляется контактным детям и беременным женщинам с помощью введения противокраснушного иммуноглобулина. Больные краснухой находятся в изоляции вплоть до 5 дня после возникновения высыпания. Специальных карантинных мероприятий в отношении больных и контактных лиц не производится.
Источник
КРАСНУХА (rubeola, син. краснуха коревая) — острая инфекционная болезнь, вызываемая вирусом, характеризующаяся появлением сыпи на коже и увеличением лимфатических узлов.
Заболевание впервые упоминается Байю (G. de Baillou) в 16 в. В 1829 г. Вагнер (Wagner) дифференцировал Краснуху от кори и скарлатины. В самостоятельную нозологическую форму Краснуха выделена на международном конгрессе в Лондоне в 1881 г. Внимание к этой болезни возросло в связи с выявлением ее роли в возникновении врожденных пороков развития.
Этиология и патогенез
Вирус Краснухи выделен Паркменом (Р. D. Parkman) с сотр. и Уэллером и Невой (Т. Н. Weller, F. A. Neva) в 1961 г. Отнесен к роду рубивирусов семейства тогавирусов (см. Вирусы). Вирион диам. 60—75 нм, имеет сферическую форму и состоит из изометрически построенного нуклеокапсида, содержащего однотяжевую РНК, и внешней оболочки, имеющей 5—6 выступов длиной 5—8 нм. В составе вириона определяются липиды и ок. 8 полипептидов с различным молекулярным весом. Вирус термолабилен, но может сохраняться при t° — 20—70°, чувствителен к действию органических растворителей, стабилен при pH 6,8—8,1. Обладает комплементсвязывающей и гемагглютинирующей активностью. Размножается в клетках многих первичных и перевиваемых культур, однако только в немногих проявляет цитопатическое действие и образует бляшки; склонен вызывать хроническую инфекцию клеток, особенно эмбрионального происхождения. Отмечено размножение вируса в организме мелких лаб. животных (хорьки, морские свинки, кролики, крысы, мыши) и обезьяны.
Возбудитель болезни проникает в организм через слизистую оболочку верхних дыхательных путей, а оттуда уже во второй половине инкубационного периода в кровь, обусловливая развитие вирусемии (см.). В стадии высыпания начинается продукция антител, содержание которых в крови достигает максимума через 2—3 и более недель после высыпания. Вирус К. проявляет тропизм к лимфатической ткани, вызывая характерное системное поражение лимф, узлов.
Патологическая анатомия
Вирус обладает особой способностью поражать эмбриональные ткани; при возникновении краснушной инфекции у женщины в первые три месяца беременности возникает хрон, инфекция эмбриона. Вирус К. тормозит митотическую активность клеток, оказывает цитодеструктивное действие с задержкой развития тканей и органов эмбриона, в результате чего возникают различные эмбриопатии (пороки развития мозга, органов зрения и слуха, сердца, скелета и пр.). При инфицировании в более поздние сроки беременности вирус поражает сосуды плаценты, обусловливая хрон, ишемию тканей и органов плода, нарушая их развитие. Патологическая анатомия К., возникающей при постнатальном заражении, не изучена.
Эпидемиология
Источником инфекции при Краснухе являются больные, у которых вирус может быть выделен за несколько дней до и в течение 2 нед. и более после высыпания. Источником заражения могут быть также лица, переносящие бессимптомную (инаппарантную) форму краснушной инфекции, к-рая выявляется серологическими реакциями. Дети, родившиеся с явлениями врожденной К., в течение нескольких месяцев и даже 1,5 —2 года после рождения могут быть также источниками инфекции. Заражение происходит воздушно-капельным путем. Восприимчивость к К. высокая, но ниже, чем при кори и ветряной оспе. Поражаются преимущественно дети в возрасте от 1 до 7 лет. Возможно заболевание взрослых, хотя большинство населения переносит эту инфекцию в детстве. После перенесенного заболевания развивается стойкий пожизненный иммунитет. При повторном инфицировании может отмечаться так наз. бустер-эффект — раннее и быстрое нарастание антител при отсутствии клин, проявлений болезни. Повышенная заболеваемость К. обычно имеет выраженную сезонность (зима, весна) и наблюдается каждые 4—5 лет.
Клиническая картина
Инкубационный период Краснухи в среднем 15—21 день. Продромальный период длится несколько часов, иногда 1 — 2 сут., часто оставаясь незамеченным. Он характеризуется незначительным подъемом температуры, слабо выраженными насморком и кашлем. Типичным симптомом К., который появляется за 2—3 дня до высыпания и исчезает через несколько суток после угасания сыпи, является припухание заднешейных, затылочных и других лимфатических узлов, которые увеличиваются до размеров крупной горошины, плотноваты и болезненны на ощупь. Сыпь появляется на лице, шее, распространяясь в течение нескольких часов по всему телу; она наиболее обильна на разгибательных поверхностях конечностей, на спине и ягодицах, может сопровождаться легким зудом. Сыпь имеет вид пятен бледно-розового цвета круглой или овальной формы, иногда слегка возвышающихся над кожей. Величина пятен различна — от булавочной головки до размеров чечевицы. Сыпь исчезает через 2—3 дня, не оставляя пигментации и последующего шелушения. Одновременно с кожным высыпанием у части больных на слизистой оболочке зева появляется энантема в виде мелких бледно-розовых пятнышек. Высыпание сопровождается подъемом температуры, чаще в пределах 38°; нередко в течение всего заболевания температура остается нормальной. Катаральные явления, возникшие в продромальном периоде, не усиливаются. Самочувствие больных, как правило, не нарушается. При исследовании крови в инкубационном периоде обнаруживаются небольшой лейкоцитоз и нейтрофилез, в стадии высыпания — лейкопения, лимфоцитоз и значительное количество плазматических клеток.
Взрослые переносят К. тяжелее: температура может достигать 39°, могут быть сильные головные боли, мышечные боли, выраженные катары слизистой оболочки носа и конъюнктивы глаз.
Осложнения
Серьезными осложнениями являются краснушные энцефалит (см.) и энцефаломиелит (см.); один случай этих осложнений приходится на 5—6 тысяч больных К. Артропатии, отиты, бронхопневмонии, нефриты, полиневриты также представляют большую редкость.

Рис. 4. Ребенок с признаками неонатальной тромбоцитопенической пурпуры при врожденной краснухе (желтуха как проявление гепатита и генерализованная сыпь)
При заболевании Краснухой беременных женщин в первые три месяца беременности (в период органогенеза) у плода часто (в среднем в 50% случаев) возникают пороки развития различных органов и систем (см. Эмбриопатии), в т. ч. синдром Грегга (катаракта, глухота, пороки сердца), может быть микроцефалия (см.), нарушение развития скелета и черепа. При заражении К. беременных женщин в более поздние сроки у плода как результат вирусного поражения развиваются Фетопатии (см.) — гемолитическая анемия, тромбоцитопеническая пурпура, гепатит (цветн. рис. 4), поражение костей, легких и пр.
Диагноз
Диагноз ставится на основании клин, симптоматики и данных эпидемиол, анамнеза.
Точная диагностика К. обеспечивается с помощью серол, методов. При выделении вируса пробы (смывы из носоглотки, кровь, мочу, послеабортные материалы) помещают в пробирки со стерильным р-ром, содержащим желатин или плазменный альбумин крупного рогатого скота и антибиотики. Для заражения чаще всего используют клетки RK-13 или ВНК 21/13S. Инокулированные культуры (культуры, в которые внесен вирус) подвергают 3—4 слепым пассажам для накопления вируса. Идентификацию вирусов (см.) проводят либо по наличию интерференции, обычно используя первичные культуры клеток и разрешающие вирусы ECHO—11 и вирусы везикулярного стоматита, либо прямым методом по проявлению цитопатического действия или образованию бляшек, используя клетки RK-13, ВНК-21, SIRK. Для нейтрализации вируса К. гипериммунные сыворотки получают иммунизацией кроликов, овец, свиней или используют сыворотки переболевших К. людей. Идентификацию вируса К. проводят также методом непрямой иммунофлюоресценции (см.), выполняемым по стандартной методике с использованием чаще всего клеток ВНК 21/13 S и RK-13 и названных гипериммунных сывороток. Находит применение иммунопероксидазный метод, модифицированный Джерны (G. Gerna), который предложил использовать для заражения клетки Vero, BS-C-1 и конъюгаты с иммунопероксидазой специфических человеческих IgG (прямой метод), а также козьих IgG против глобулинов человека (непрямой метод). Этот метод более прост и требует меньше времени, чем предыдущие.
К. необходимо дифференцировать с корью (см.), от к-рой К. отличается слабой выраженностью катаров верхних дыхательных путей и лихорадочной реакции, отсутствием пятен Вельского — Филатова — Коплика и этапности высыпания, более бледной окраской и пятнистым характером сыпи, имеющей слабую склонность к слиянию и не оставляющей пигментации и шелушения, припуханием затылочных и заднешейных лимф, узлов. Реже К. приходится дифференцировать с инф. мононуклеозом (см. Мононуклеоз инфекционный), а также сыпью, возникающей при непереносимости лекарственных веществ (см. Лекарственная аллергия).
Лечение
Специальное лечение не проводится, иногда применяют симптоматические средства.
Прогноз благоприятный, исключая К. внутриутробного происхождения, при к-рой часто наблюдаются пороки развития, а также гибель плода и естественное прерывание беременности.
Профилактика
Больного изолируют из коллектива на 4 дня от начала высыпания. Однако, учитывая большую длительность заразительности больных, а также частоту инаппарантных форм Краснухи, нельзя рассчитывать на абсолютный эффект этой меры. Беременным женщинам следует избегать общения с больным К.; в случае заболевания К. некоторые авторы рекомендуют вводить им гамма-глобулин (10—30 мл) с целью профилактики поражений плода. Предложена активная иммунизация живой аттенуированной (ослабленной) вакциной.
Библиография: Агабабова В. В. и др. Поражение нервной системы при краснухе у детей, Педиатрия, № 11, с. 62, 1974; Анджапаридзе О. Г. и Червонский Г. И. Краснуха, М., 1975, библиогр.; Дранкин Д. И. и Годлевская М. В. Малые детские инфекции, с. 154, Саратов, 1975, библиогр.; Канторович Р. А. и др. Первый опыт проспективных и ретроспективных эпидемиолого-иммунологических исследований в связи с врожденной краснушной инфекцией, Журн, микр., эпид, и иммун., № 8, с. 42, 1973; Чернова М. П., Канторович Р. А. и Володина Н. И. Краснуха и врождённые пороки развития, Педиатрия, № 1, с. 17, 1977, библиогр.; Яковлева Н. В., Насибов М. Н. и Смородинцев А. А. Характеристика реактогенных свойств и эффективность живой вакцины против краснухи, Вопр, вирусол., № 3, с. 365, 1969; Ваdillet М. et Herzog Т. Gamma-globulines et rubeole, Presse m6d., t. 75, p. 799, 1967; Gerna G. Rubella virus identification in primary and continuous monkey kidney cell cultures by immuno-peroxidase technique, Arch. Virol., v. 49, p. 291, 1975; Gregg N. M. Congenital cataract following german measles in mother, Trans. Ophthal. Soc. Aust., v. 3, p. 35, 1941; Hofmann H. Impfung gegen Roteln, Wien. med. Wschr., S. 169, 1974, Bibliogr.; Horstmann D. M. Controlling rubella, Ann. intern. Med., v. 83, p. 412, 1975, bibliogr.; Horstmann D. М., Pajot T. G. a. Liebhaber H. Epidemiology of rubella, Amer. J. Dis. Child., v. 118, p. 133, 1969; International conference on rubella immunization, ibid., v. 118, p. 1, 1969; Mon-net P. Rubeole congenitale, Rev. Prat. (Paris), t. 21, p. 715, 1970; Parliman P. D. Attenuated rubella virus, New Engl. J. Med., v. 275, p. 569, 1966; Viral infections of humans, epidemiology and control, ed. by A. S. Evans, N. Y., 1976; Vivell O. Klinische Aspekte der Ro-telninfektion, Arztl. Lab., Bd 20, S. 303, 1974.
С. Д. Носов; Г. И. Червонский (этиол., мет. иссл.).
Источник
