Краснуха и коклюш это одно это же
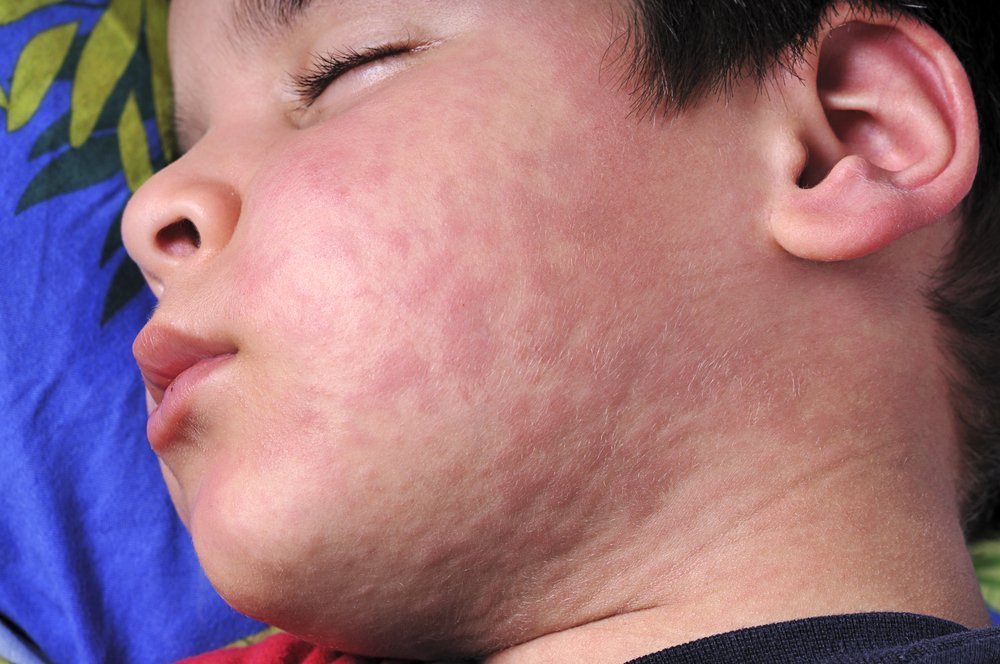
Корь, краснуху и коклюш традиционно относят к так называемым детским инфекциям, но и взрослым они могут доставить неприятности, особенно если в анамнезе таких заболеваний не было. Зато у первых двух есть своеобразный бонус: повторно они не поражают организм, ибо в нем после этих болезней остаются антитела, непробиваемая иммунная броня. А вот про коклюш такого сказать нельзя, он может снова нагрянуть в любом возрасте, хотя протекать будет, скорее всего, намного легче.
Корь: особенности заболевания

Корь — инфекция вирусная, поэтому передается по воздуху, и ею очень легко заразиться. Характерно, что во взрослом возрасте ее переносить несколько тяжелее, чем в детском. Заболевание можно распознать по мелким белесоватым пятнышкам на поверхности слизистой щек, затем возникает заушная сыпь и постепенно она распространяется по всему телу. Кожные высыпания сопровождаются насморком, кашлем и высокой температурой.
Инкубационный период длится чуть больше недели, а затем резко поднимается температура до 38-39°С, возникает ощущение слабости, разбитости, падает аппетит, голос становится сиплым. Появляются насморк и узнаваемый лающий кашель, слизистые оболочки глаз воспаляются, что нередко переходит в конъюнктивит (порой с гнойным отделяемым). На внутренней поверхности щек назревают мелкие пятна, которые похожи на отруби или манную крупу. В первый же день болезни можно увидеть кожные высыпания: сначала на лице, шее, постепенно они опускаются вниз. На 3-4 день сыпь принимает бледный окрас, начинает сходить и оставлять после себя пятна бурого цвета. Некоторые больные жалуются на жидкий стул и боли в животе.
Корь — заболевание не совсем безобидное, например, смертность от нее составляет от одного до трех летальных исходов на 1000 случаев заражения: чаще всего умирают от воспаления легких. Поэтому самолечение не допускается: необходимо обратиться к врачу, и он подскажет, требуется ли госпитализация или можно пройти лечение в домашних условиях. Последнее возможно при условии, что форма болезни нетяжелая и нет осложнений, связанных с дыхательной системой, желудочно-кишечным трактом или центральной нервной системой.
Обязателен постельный режим, полоскание рта, неяркий свет, обильное теплое питье, противоаллергические препараты, отхаркивающие средства (при сухом сильном кашле).
Медики настаивают на обязательной вакцинации, поскольку корь наносит ощутимый удар по здоровью, и нередко провоцирует пневмонию, отит, энцефалит и панэнцефалит, который развивается подспудно через несколько лет после перенесенной болезни и приводит к смертельному исходу.
Краснуха: осложнения и последствия
Краснуха, как и корь, вызывается вирусом и тоже передается воздушно-капельным путем. Зараженный человек практически сразу становится источником инфекции, и выделяет вирусы еще одну-две недели после того, как симптомы заболевания уйдут окончательно.
Болезнь стартует с насморка и конъюнктивита, но температура при этом держится в обычных пределах или чуть повышена, может наблюдаться боль в горле. На первом этапе краснуху легко принять за ОРВИ, и только по розовой сыпи, которая появляется на второй-третий день, можно понять, что это не простуда. Высыпания розоватого цвета вначале покрывают лицо, а затем стремительно распространяются по телу (в отличие от коревой сыпи, которой требуется три дня, чтобы покрыть тело с ног до головы). Впрочем, проходит сыпь так же быстро: когда она покрывает нижние конечности, на лице не остается следов. Также у заболевших отмечается увеличение лимфоузлов на шее, за ушами и на затылке: держится воспаление примерно неделю.
При атипичной форме краснухи высыпаний нет, только присутствует температура и боль в горле. Тем не менее, организм все равно правильно срабатывает на инфекцию выработкой антител, которые будут ограждать человека всю оставшуюся жизнь от повторного заражения краснухой.
Осложнения крайне редки, и среди них обычно пурпура, энцефалит, иногда могут болеть суставы непродолжительное время.
Краснуха чревата серьезными последствиями для беременных женщин: вирус проникает через плаценту и порядка 40% детей рождаются с физическими или умственными отклонениями.
Коклюш: признаки инфекции

Коклюш — тоже очень заразная инфекция, только вызывается не вирусом, а палочковидной бактерией Bordetella pertussis. Самый узнаваемый симптом болезни − надрывный навязчивый кашель, который ничем нельзя снять и успокоить. Температура, как правило, отсутствует, но в некоторых случаях имеет место.
В первые две недели заболевание хорошо маскируется под ОРВИ, и кашель появляется не сразу. Он носит приступообразный характер и настолько тяжел, что доводит до изнеможения: кашлевые толчки идут непрерывно один за другим, лицо краснеет, а в конце приступа пациент издает характерный глубокий вдох со свистящим звуком. Подобная картина сохраняется в течение нескольких недель, после которых приступы становятся реже.
Кашлевые приступы не ослабить ни растираниями, ни прогреваниями, ни отхаркивающими средствами — абсолютно ничем. Антибиотики тоже малоэффективны, хотя на ранней стадии они могут предотвратить развитие инфекции. Но в том и коварство коклюша, что в первые дни его нельзя отличить от обычной простуды. Все, что остается заболевшему — это часто и подолгу гулять на свежем воздухе, от пребывания на улице кашель немного утихает. Особенно опасен коклюш для младенцев, так как во время таких приступов они могут задохнуться.
Иногда к основному недугу подключается дополнительный в виде того же ОРВИ, и тогда ситуация осложняется: кашель становится учащеннее, заметно усиливается, поднимается температура, и все это нередко создает условия для развития пневмонии. В отдельных вариантах на фоне инфекции возникает энцефалит, серьезное воспаление мозга, которое грозит обернуться инвалидностью.
Особенность коклюшного кашля в том, что после выздоровления при любом простудном заболевании он часто возвращается. И ничего с этим не сделать, только принять выжидательную позицию: когда-нибудь организм окончательно его переборет.
Пройдите тестГрипп или ОРЗ?
Многие путают грипп и ОРЗ и в результате неправильно лечатся. Пройдя этот тест, вы сможете отличить одно от другого.
Скачать приложение Грипп и вакцинация
Использованы фотоматериалы Shutterstock
Источник
Существует ряд инфекционных заболеваний, которые принято называть детскими, так как болеют ими в основном в детском возрасте. Как правило, ребенок заболевает детскими инфекциями только один раз, затем у него вырабатывается стойки иммунитет на всю жизнь. Детские инфекции – это корь, краснуха, скарлатина, ветрянка (ветряная оспа), свинка (эпидемический паротит) и коклюш.

Симптомы и лечение ветрянки у детей (ветряной оспы)
Если после непродолжительного повышения температуры тела, насморка и покраснения глаз/горла на теле ребенка появились высыпания, то любая мама поймет, что это ветрянка. Симптомы и лечение ветрянки у детей должны знать все родители, потому что важно не только вовремя диагностировать инфекцию, но и провести грамотное лечение.
Первым признаком ветрянки считается характерная сыпь – небольшие, красновато-розовые узелки с неровными краями, которые чаще всего появляются на лице и верхних конечностях. Через несколько часов на поверхности узелка образуется мелкий пузырек, который наполнен полупрозрачной желтоватой жидкостью. Через 8-12 часов пузырьки самостоятельно вскрываются, сыпь покрывается плотной корочкой, которая постепенно исчезает.
Инкубационный период ветрянки составляет 3-5 дней, на этом этапе выявить болезнь не представляется возможным. Родители должны при появлении первых симптомов ветряной оспы обратиться к врачу (вызвать его на дом), но какого-то специфического лечения назначено не будет. При ветрянке рекомендуется проводить симптоматическую терапию – например, ребенку могут понадобиться жаропонижающие средства, препараты, снимающие зуд кожи. Крайне редко врачи назначают Циклоферон, который способен препятствовать развитию гнойной бактериальной инфекции на фоне ветрянки, что значительно облегчает течение болезни.
Инфекция ветрянки в детском саду подразумевает его закрытие на карантин.
Симптомы и лечение скарлатины у детей
Скарлатина – это острое инфекционное заболевание, которое характеризуется интоксикацией, лихорадкой и обильной точечной сыпью. Источник инфекции – это больной ребенок, либо здоровый носитель стрептококков – именно этот патогенный микроорганизм провоцирует развитие скарлатины.
Симптомы и лечение скарлатины у детей хорошо известны врачам, поэтому проблем с диагностикой не будет. Данное заболевание всегда начинается остро, с резкого подъема температуры, вплоть до 39 градусов. Ребенок предъявляет жалобы на головную боль и тошноту, отмечается боль при глотании. Уже в конце первых суток заболевания появляется мелкая и зудящая сыпь, которая стремительно покрывает все тело. На ощупь кожные покровы становится чрезмерно сухими, напоминают наждачную бумагу.
Лечение скарлатины осуществляется на дому, только в случае тяжелого течения болезни ребенка могут поместить в стационар. Для подавления стрептококка назначают антибактериальную терапию, горло обязательно полощут раствором фурацилина или настоями ромашки/календулы. В обязательном порядке в рамках лечения скарлатины назначаются антигистаминные средства и витамины.
Симптомы и лечение коклюша у детей
Чаще всего коклюшем заражаются дети в возрасте до 5 лет, которые не были привиты. Принято считать, что наиболее опасен коклюш детям первого года жизни, в более старшем возрасте заболевание протекает легче.
Знать симптомы и лечение коклюша у детей нужно всем родителям, ведь эта болезнь инфекционная и больной ребенок может заразить всех окружающих детей. Как правило, болезнь начинается с небольшого повышения температуры, общей слабости и легкого кашля. Затем, через несколько дней, ребенка начинает беспокоить специфический кашель с надрывами и спазмами, услышав который, педиатр сразу же заподозрит коклюш. Примечательно, что до появления этого коклюшного кашля родители считают своего ребенка здоровым, но слегка простывшим – он может даже посещать дошкольное учреждение, что приводит к распространению инфекции.
Лечение назначает врач, предварительно сделав анализ на коклюш – бактериальный посев на биоматериал из глотки больного ребенка. Это, во-первых, дает возможность уточнить диагноз, а во-вторых, помогает выявить истинного возбудителя инфекции и подобрать грамотное/эффективное лечение.
Как правило, лечение проводится с помощью антибактериальных препаратов, назначаются также антигистаминные и противокашлевые средства.
Свинка, корь и краснуха
Эти заболевания также считаются инфекционными и опасными. Например, симптомы свинки у детей будут следующими:
- повышение температуры до 40 градусов;
- боль в области уха;
- повышенное слюноотделение;
- боль при жевании и глотании;
- припухлость щеки со стороны пораженной околоушной железы.
Крайне редко, но может произойти поражение вирусом мозговых оболочек (разовьется менингит), почек, поджелудочной железы (прогрессирует панкреатит). У мальчиков эпидемический паротит чаще всего вызывает бесплодие, хотя и бывают исключения.
Среди детских инфекций есть два заболевания, которые имеют схожий признак – сыпь при кори и краснухе выглядит как скопление зерен манной крупы. Покраснение кожи в местах высыпаний будут характерными и для кори, и для краснухи. Считается отличным признаком, если девочка переболела краснухой в детстве – антитела к краснухе вырабатываются в организме на всю жизнь, и во время беременности это инфекционное заболевание не грозит. Если женщина перенесла краснуху во время беременности, то это чревато выкидышем, смертью плода или рождением ребенка с грубыми нарушениями в развитии. Женщине на этапе планирования беременности может быть сделана прививка от краснухи, что обезопасит ее и ее будущего малыша от проблем в будущем.
Профилактика детских инфекций
Сразу оговоримся, что профилактика – это вакцинация ребенка. Стоит знать, что прививки от ветрянки не существует, а корь, краснуху и скарлатину можно предупредить. Такая специфическая прививка переносится детьми хорошо, крайне редко после введения вакцины у малыша может подняться температура тела.
Многие родители отказываются от прививок, но профилактика краснухи и скарлатины по-другому просто невозможна, а последствия перенесенных инфекционных заболеваний могут быть действительно страшными, вплоть до полной инвалидизации.
По материалам сайта dobrobut.com
Источник
Комментарии
Опубликовано в журнале:
Практика педиатра, ноябрь-декабрь, 2017
На вопросы об этом заболевании отвечает профессор, доктор медицинских наук, руководитель отдела профилактики инфекционных заболеваний ФГБУ ДНКЦИБ ФМБА России (ранее НИИДИ), главный специалист по вакцинопрофилактике Комитета по здравоохранению Администрации Санкт-Петербурга Сусанна Михайловна Харит
1. Коклюш считается детской болезнью. Могут ли болеть взрослые или передавать инфекцию детям?
Действительно, коклюш традиционно считают детским заболеванием, и это связано с тем, что типичные проявления коклюша, которые хорошо знакомы всем медикам, встречаются в раннем возрасте. Только у детей раннего возраста бывают смертельные исходы при заболевании. По данным позиционной статьи ВОЗ (2015 г.), в 2013 г. в мире умерло от коклюша 63 000 детей в возрасте до 5 лет. Эти цифры, как предполагают, еще выше из-за недоучета случаев, особенно в развивающихся странах. Систематический обзор исследований по оценке источников заболевания у детей до 6-месячного возраста выявил, что в 74–96% случаев дети заражаются от домашних контактов, из них 39% (95%, CI: 33–45%) были матери, 16% (95%, CI: 12–21%) отцы, 5% (95%, CI: 2–10%) бабушки и дедушки. Роль братьев и сестер разные исследователи оценивали по-разному от 16 до 43%. В 12–32% источник установлен не был. Таким образом, стало понятно, что коклюш – заболевание, характерное не только для детей, но и для подростков и взрослых, диагноз у которых не был установлен до того, как заболели дети. Это обусловлено нетипичной клинической картиной заболевания у взрослых.
2. Как протекает заболевание? Есть ли какие-то симптомы, не относящиеся к «классическим», на которые следует обращать внимание в первую очередь?
У детей коклюш имеет характерную клинику: вначале заболевание протекает, как обычное ОРЗ, но через 1–2 недели появляются типичные симптомы в виде спазматического, приступообразного кашля с репризами, апноэ, рвотой после кашля, петехиальными кровоизлияниямив в слизистые глаз и т. п. Это – спазматический период, который может продолжаться от 1 до 6 недель, и третий период – реконвалесценция – до 3 мес., во время которого при других респираторных заболеваниях может возобновляться приступообразный кашель. Для младенцев и малышей характерны осложнения с поражением легких, нервной системы (коклюшная энцефалопатия), дистрофическими нарушениями.
Взрослые и подростки переносят коклюш в виде длительного сухого кашля, при отсутствии реприз, температуры, а интоксикация мало выражена, но рвота после кашля возможна.
3. Какова эпидемиологическая ситуация – растет ли количество пациентов с данным диагнозом?
В последние 2–3 десятилетия отмечен рост заболеваемости коклюшем у подростков и взрослых. Так, в США с 1990 по 2014 г. заболеваемость в целом увеличилась с 1,7 до 4,0 на 100 000, пик заболеваемости отмечен у детей до года и подростков 11–18 лет. В 2013 г. показатель у подростков 11–19 лет составил 28 на 100000, а у людей 20 лет и старше – 21 на 100 000.
В нашей стране, по данным Роспотребнадзора (2017), в 2016 г. зарегистрировано более 8000 случаев коклюша, показатель 5,62 на 100 тыс. населения. В целом по стране, за последние 10 лет, 93,6% от всех заболевших приходится на детей до 14 лет. В возрастной структуре максимальная заболеваемость приходилась на детей в возрасте до одного года – 102,6 на 100 тыс. детей данного возраста (2015 г. – 81,9; 2014 г. – 54,2).
4. С чем связан рост заболеваемости?
Рост заболевания коклюшем и появления второго пика (первый – дети до года) у подростков заметили в странах с высоким уровнем привитости детей (в целом в мире в 2014 г. 3 дозы вакцины, включающей коклюшный компонент, получили 86% детей). Это связывают с несколькими факторами. Во-первых, снижение защиты через несколько лет после вакцинации, во-вторых, с изменением методов подтверждения диагноза.
Первыми проявили беспокойство Австралия и США, рассматривавшие создавшуюся ситуацию как возможный результат широкого применения бесклеточных вакцин, стимулирующих менее длительный иммунный ответ. Однако сходные тенденции описаны и в других странах, применяющих цельноклеточные вакцины. Изучение длительности сохранения иммунитета выявило, что после естественного заболевания антитела определяются в интервале 4–20 лет, после вакцинации цельноклеточными вакцинами – 5–12, бесклеточными – 4–6лет. Таким образом, стало понятно, что перенесенная коклюшная инфекция не гарантирует пожизненной защиты, а обследование длительно кашляющих подростков и взрослых разного возраста показало, что мы переболеваем стертыми формами инфекции 2–3 раза в течение жизни. Стало понятно и то, почему матери, переболевшие в раннем детстве, не передают трансплацентарно антитела к коклюшу (нечего уже передать) и дети с самого раннего возраста болеют очень тяжело этой инфекцией, пока не будут трехкратно привиты. Вакцинированные утрачивают иммунитет раньше, чем болевшие, и начинают болеть в школьном возрасте и далее. Новые знания эпидемиологии коклюша привели к пониманию необходимости возрастных иммунизаций, вакцинации беременных женщин и создания «кокона» вокруг новорожденного, т. е. вакцинации всех, кто его окружает: родственников, медицинских работников.
Другим объективным фактором, определяющим современную эпидситуацию, считают изменение системы диагностики за счет широкого внедрения ПЦР в реальном времени.
5. Какие изменения происходят в системе диагностики коклюша?
Диагноз коклюша всегда базировался на типичной клинической картине (а ее практически не бывает у подростков, взрослых и привитых ранее детей), дополнительным подтверждением являлись характерные изменения в анализе крови в виде лейкоцитоза и лимфоцитоза, а золотым стандартом – бактериологическое подтверждение при выделении коклюшной палочки из носоглотки у больного. Однако бактериологический метод не высоко чувствителен и высев положителен примерно в 30% случаев, поэтому широко применяются другие методы диагностики – серологический – определение антител к коклюшу (этот метод позволяет подтверждать заболевание и на поздних сроках). А в последние годы в качестве стандарта, принятого в мире и в нашей стране, используется метод ПЦР в реальном времени. По рекомендации Международной коклюшной инициативы обследованы должны быть длительно кашляющие люди (более двух недель).
6. Какие методы лечения и профилактики коклюша применяются?
Коклюш – бактериальная инфекция, которая поддается лечению антибиотиками, но, к сожалению, терапия не гарантирует легкого течения без осложнений.
Поэтому уже в 1920-е гг. были предприняты попытки создать профилактическую вакцину. Были разработаны в разных странах вакцины, содержащие коклюшные убитые палочки. Поначалу это были моновалентные вакцины, в дальнейшем их начали комбинировать с дифтерийным и столбнячным анатоксинами, а далее с вакциной против полиомиелита (также инактивированной), вакциной против гемофильной инфекции тип B, вакциной против гепатита В. На сегодня существуют разные комбинации этих препаратов. Инактивированные коклюшные вакцины различались по своей иммуногенности и реактогенности, но их массовое применение и достижение высокого уровня привитости позволило снизить заболеваемость коклюшем в сотни раз. Отечественная цельноклеточная вакцина значительно менее реактогенна, чем ряд зарубежных аналогов.
Успехи иммунизации, резкое снижение заболеваемости и смертности от коклюша (по подсчетам, без вакцинации в мире от коклюша умирало 1,3 млн детей) привели к тому, что в Японии, Европе и США стали пристально оценивать саму вакцину и ее безопасность. Появилось достаточное число публикаций, в которых обсуждалась возможность связи вакцины АКДС с судорогами, другими поражениями нервной системы, аутоиммунными заболеваниями, синдромом внезапной смерти. В результате в 1960-е гг. в Японии и Уэльсе отказались от введения АКДС детям, начались вспышки коклюша, и вновь от него стали умирать дети. Тогда в Великобритании было проведено широкомасштабное эпидемиологическое исследование и установлено, что частота поражений нервной системы у привитых и непривитых АКДС детей идентична. В настоящее время проведено множество исследований по безопасности АКДС и ВОЗ заключает, что связи с синдромом внезапной смерти, аутизмом, афебрильными судорогами, аутоиммунными заболеваниями у АКДС вакцины нет. Одной из проблем, связанных с АКДС-вакциной, является боязнь дополнительных веществ, входящих в вакцину – мертиолята (метиловой соли ртути) и формальдегида. Позиция ВОЗ по мертиоляту в вакцине была сформулирована еще в конце XX в. – количество его должно быть минимальным или его вообще не должно быть в вакцинах для детей до 6-месячного возраста. Бесклеточные комбинированные однодозовые вакцины и не содержат этого вещества.
В США, по данным комитета по контролю заболеваний, с 2001 г. в детских вакцинах мертиолята нет. В отечественной АКДС это вещество содержится. В АКДС есть небольшое количество мертиолята, а в вакцинах для детей против гриппа, гепатита В, инактивированной полиомиелитной, против гемофильной инфекции тип В – его нет. В живых вакцинах против кори, паротита, краснухи мертиолята никогда и не было.
Япония же начала создание и выпуск менее реактогенной бесклеточной вакцины, т. е. вакцины, в которой включены не целые коклюшные палочки, а лишь отдельные ее антигены. В составе бесклеточных вакцин может быть от 1 до 5 антигенов коклюша, а в цельноклеточной вакцине – 3000 антигенов. В дальнейшем бесклеточные вакцины начали выпускать и применять в США и Европе, они также комбинируются с вакцинами против гемофильной инфекции, гепатита В, полиомиелита, дифтерийным и столбнячным анатоксинами. Бесклеточные вакцины доказали свою меньшую реактогенность, и в развитых странах мира их активно применяют для вакцинации детей, подростков, взрослых и беременных.
7. Существуют ли какие-то общие рекомендации по профилактике коклюша у детей?
Понимая ограниченный по времени иммунитет, который создают коклюшные вакцины, ВОЗ рекомендует сегодня для профилактики коклюша у маленьких детей:
- раннюю вакцинацию с 6-недельного возраста;
- вакцинацию беременных женщин с 26 по 32 неделю беременности, чтобы мать успела выработать антитела и трансплацентарно их передать ребенку для защиты в первые месяцы (причем рекомендуют делать прививку каждую беременность);
- введение возрастных ревакцинаций с применением бесклеточной вакцины против коклюша раз в 10 лет,
- трехкратная вакцинация детей 1–7 лет, не получивших законченный курс прививок;
- «кокон» иммунизацию – вакцинацию всех, кто будет окружать новорожденного (родственники и медицинские работники).
Кроме того, ВОЗ рекомендует активно проводить работу по созданию более иммуногенных вакцин (сейчас иммуногенность вакцин около 80%), по разработке новых схем вакцинации, начиная прививать детей в роддоме.
8. Почему существует необходимость в разработке новых вакцин?
Это определяется необходимостью получить вакцины с более высокой эффективностью, чтобы иммунитет после прививки сохранялся длительно.
9. Какие возможности профилактики коклюша есть в России?
В настоящее время для детей «групп риска» для вакцинации против коклюша МЗ закупило комбинированную пятивалентную вакцину, в которой мертиолят также отсутствует. С учетом рекомендаций ВОЗ о возрастных ревакцинациях против коклюша в нашей стране зарегистрирована бесклеточная коклюшная вакцина, комбинированная с дифтерийным и столбнячным анатоксинами с уменьшенным содержанием антигенов. Эту вакцину можно будет применять детям с 4 лет, подросткам и взрослым для ревакцинаций и поддержания защиты от коклюша, что позволит косвенно защитить самых маленьких в семье, еще не привитых по возрасту.
Материал предоставлен AG Loyalty
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
