Корь у взрослых начало
Корь (Morbilli) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Paramyxoviridae
Род — Morbillivirus
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости).[2][5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Привитая (переболевшая) и имеющая иммунитет мать передаёт его своему ребёнку (до 3-х месяцев), то есть у таких детей имеется врожденный иммунитет, который постепенно снижается и к 10 месяцам исчезает – дети становятся восприимчивыми к заболеванию. Болеют преимущественно дети (переносящие заболевание относительно благоприятно), однако в последнее время всё чаще поступают сообщения о развитии кори у взрослых, у которых заболевание протекает крайне тяжело (причины — массовый отказ от профилактических прививок).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори.[1][3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
Синдромы кори:
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).
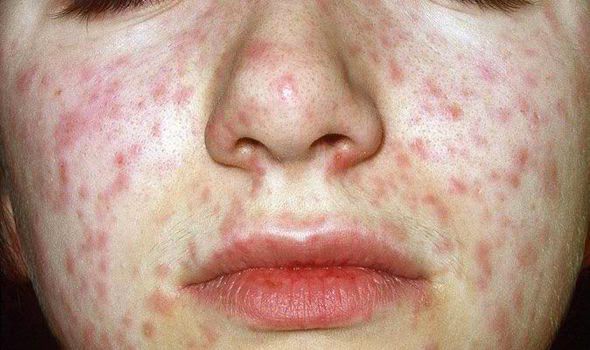
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).

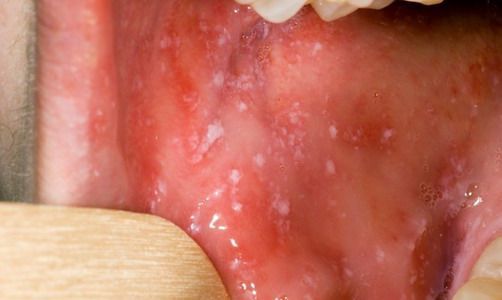
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4][5]
Дифференциальный диагноз
| признаки | корь | краснуха | псевдотуберкулёз | аллергическая сыпь |
|---|---|---|---|---|
| инк. период | 9-11 дней | 11-24 дня | 3-18 дней | до суток |
| эпидемиологические предпосылки | контакт с больным | контакт с больным | употребление сырых овощей | контакт с аллергеном |
| воспалительные изменения ВДП | выражены | умеренно выражены | умеренны или отсутствуют | нет |
| конъюнктивит | выражен | слабо выражен | слабо выражен | нет |
| ГЛАП (ув. лимфоузлов) | выражена | выражена (затылочные и заднешейные) | умеренно (мезаденит) | нет |
| характер сыпи | макуло-папулёзная | мелкопятнистая | точечная, скарлатиноподобная, макуло-папулёзная | макуло-папулёзная, зудящая |
| время появления сыпи | 3-4 день | 1 день | 2-4 день | до суток |
| этапность высыпаний | выражена | нет | нет | нет |
| патогномоничные признаки | пятна Бельского- Филатова-Коплика | пятна Форхгеймера | симптомы «перчаток и носков» | нет |
Источник
Корь является крайне заразной тяжелой болезнью вирусной природы. Несмотря на то, что корь считается детской инфекцией, она поражает людей всех возрастов, не имеющих иммунитета против кори (не были привиты или не болели корью ранее). Тяжелые формы кори у взрослых встречается чаще, чем у детей.
Корь (лат.Morbilli) – это острое инфекционное заболевание с высоким уровнем восприимчивости (индекс контагиозности приближается к 100%), характеризуется повышением температуры тела, воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом, характерной пятнисто-папулезной сыпью кожных покровов и общей интоксикацией. Передается болезнь воздушно – капельным путем.
Источником является только человек, больной корью. Период заразительности источника – за 3-4 дня до появления сыпи и первые 4 дня высыпаний. Входные ворота инфекции – слизистые оболочки верхних дыхательных путей. Далее вирус разносится с током крови по всему организму.
Корь у взрослых имеет три периода клинических проявлений.
Первый период (катаральный) начинается остро и характеризуется острым недомоганием, головной болью, потерей аппетита, бессонницей. Температура тела достигает 39 -400 С, развивается сухой кашель и насморк. Появляется конъюнктивит со светобоязнью, отечность век и гнойное отделяемое из глаз. Лихорадка длится 3 -5 дней. Далее самочувствие может улучшиться. Но через один день состояние снова ухудшается, температура тела вновь повышается. В это время на слизистой оболочке щек появляются белые пятна, окруженные каймой (пятна Филатова – Коплика).
Второй период – это период высыпаний. Длится он 3 дня. Характеризуется многочисленной пятнисто-папулезной сыпью, имеющей тенденцию к слиянию. Сначала сыпь появляется за ушами и на волосистой части головы, далее появляется на лице, шее и груди. Постепенно сыпь покрывает все туловище, руки и переходит на нижние конечности. В этот период усиливаются насморк, кашель и слезотечение.
Через 3 – 4 дня наступает Третий период – период реконвалесценции (период пигментации). В этот период отмечается постепенное улучшение общего состояния.
Осложнения кори:
- Слепота;
- Коревой энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев;
- Менингиты, менингоэнцефалиты и полиневриты;
- Ларингит и ларинготрахеит, приводящие к развитию ложного крупа у детей;
- Пневмония;
- Корь может активизировать течение туберкулеза;
- Отит;
- Корь у беременных женщин ведет к потере плода.
Риску заболеть корью подвергается любой человек, не имеющий иммунитета к вирусу кори (не привитой или не выработавший иммунитет).
Также в группу риска входят работники медицинских учреждений и образовательных организаций, работники торговли, мигранты, кочующие группы населения и др.
Главным принципом профилактики кори является вакцинация.
В Российской Федерации применяются вакцины, зарегистрированные на территории страны, которые по своим характеристикам соответствуют всем требованиям ВОЗ. Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию всего населения в возрасте до 35 лет и взрослого населения от 36 до 55 лет из отдельных групп риска (ранее не привитых и не болевших корью).
Детям прививка делается в возрасте 1 года и в 6 лет. Если вакцинация не была проведена вовремя или отсутствуют сведения о прививках против кори, то она проводится взрослым так же в 2 этапа с промежутком в 3 месяца. Взрослые, привитые однократно, должны быть привиты второй раз.
После двух введений вакцины иммунитет формируется в 95% случаев.
Вакцинация живой вакциной противопоказана беременным женщинам, лицам с иммунодефицитными состояниями, в период острых и при обострении хронических заболеваний, при тяжелых аллергических реакциях на компоненты вакцины, сильных реакциях на предыдущие введения вакцины.
При возникновении очага инфекции все люди, находившиеся в контакте с источником инфекции, находятся под медицинским наблюдением. Лицам, находившимся в контакте с больным (не привитые, не болевшие корью, не имеющие сведения о прививках, однократно привитые), проводится экстренная иммунизация по эпидемическим показаниям в течение первых 72 часов с момента выявления больного. Детям, не привитым против кори, не достигшим прививочного возраста, а также лицам с противопоказаниям к вакцинации, вводится иммуноглобулин человека нормальный не позднее 5-го дня от момента контакта.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь – такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
При легких формах ОРВИ и кишечных инфекций вакцинацию можно проводить после нормализации температуры. Аллергические заболевания не являются противопоказанием к вакцинации, корь у аллергиков может протекать в тяжелой форме.
Прививку от кори Вы можете сделать в прививочном кабинете районной поликлиники по направлению своего участкового врача. В рамках плановой вакцинации – бесплатно.
ОГРАДИТЬ СЕБЯ ОТ ЭТОГО СЕРЬЕЗНОГО ЗАБОЛЕВАНИЯ МОЖНО В ЛЮБОМ ВОЗРАСТЕ! СДЕЛАЙТЕ ПРИВИВКУ ВОВРЕМЯ!
Источник
Комментарии
Опубликовано в журнале:
Сестринское дело »» №4 1999 В последние годы на фоне снижения общей заболеваемости корью, обусловленной массовой вакцинопрофилактикой, наблюдается рост кори среди взрослых. Это обусловлено тем, что прививочный иммунитет у них отсутствует, а естественный не выработался, так как в детстве они не болели. Клиническая картина кори типична и мало чем отличается от таковой у детей. Однако клинические наблюдения показали, что тяжелая форма кори, так же как и митигированная корь, у взрослых встречается чаще, чем у детей. Большое значение имеет раннее выявление, своевременная изоляция, а при необходимости и госпитализация больных.
Корь, как и многие инфекционные заболевания, протекает циклично. Инкубационный период продолжается в большинстве случаев 9-11 дней. Начало болезни характеризуется появлением симптомов начального катарального периода.
В катаральной стадии диагноз кори основывается на наличии типичного комплекса явлений: лихорадка (до 38-39°), конъюнктивит со слезотечением и светобоязнью, одутловатость лица, пятнистая энантема на слизистой оболочке неба, обнаружение пятен Филатова-Коплика. Чаще эти высыпания обнаруживаются на слизистой внутренней поверхности щек, непосредственно против малых коренных зубов; несколько реже их можно видеть на слизистой оболочке десен и еще реже – губ. Пятна (высыпания) не имеют склонности к слиянию и не снимаются тампоном.
Помогает в ранней диагностике кори также правильно собранный эпидемиологический анамнез. Больной корью наиболее заразен в начальном катаральном периоде, поэтому при опросе следует выяснить, нет и не было ли в окружении больных лиц с катаральными явлениями. Источником инфекции также могут быть больные митигированной и поэтому не диагностированной корью.
В зависимости от тяжести клинического течения различают (как у взрослых, так и у детей) легкую, средне-тяжелую и тяжелую форму кори. В типичных случаях в стадиях высыпания диагноз кори не представляет затруднений. Медицинская сестра должна знать об этапности высыпаний (вначале лицо, шея, грудь, затем туловище и конечности), сроках появления сыпи (4-6-й день), характере (пятнисто-папулезные элементы, имеющие склонность к слиянию) и длительности высыпания (сыпь держится 3 дня, на 4-е сутки ее элементы бледнеют, и начинается период пигментации). Диагностические ошибки в периоде высыпания чаще бывают при атипичном течении (митигированная корь, корь со злокачественным течением – гипертоксическая, геморрагическая).
Митигированная корь наблюдается у лиц, получивших противокоревой гамма-глобулин или, в отдельных случаях, у привитых, но утративших иммунитет. Заболевание характеризуется легкими катаральными явлениями, пятна Филатова могут отсутствовать, температура нормальная или субфебрильная, сыпь необильная, неяркая.
Геморрагическая форма отличается тяжелой общей интоксикацией и сопровождается явлениями геморрагического диатеза: множественными кровоизлияниями в кожу, слизистые оболочки, кровавый стул, гемотурия. Эта форма может быстро закончиться летальным исходом.
Гипертоксическая форма кори характеризуется гипертермией, токсикозом, острой сердечно-сосудистой недостаточностью, менингоэнцефалитическими явлениями.
Из осложнений кори, требующих особой тактики, следует отметить наиболее частые – бронхиты, пневмонии, ложный круп (острый коревой ларинготрахеит с расстройством дыхания). Могут наблюдаться затяжные конъюнктивиты, кератиты, а также отиты, евстахеиты, синуситы, пиелонефриты, ангины, которые чаще появляются в периоде пигментации.
Наиболее тяжелым и часто грозным осложнением кори являются менинго-энцефалит и серозный менингит.
На фоне, казалось бы, типичного течения кори появляются общемозговые симптомы – резкая головная боль, рвота, двигательные возбуждения, спутанность и расстройства сознания, менингеальные знаки (ригидность мышц затылка, положительные симптомы Кернига, Брудзинского). Отмечено, что, чем в более ранний период возникает менингеальная симптоматика, тем тяжелее течение заболевания.
Из клинических наблюдений: Больная М. 17 лет, поступила на 7-й день болезни. Заболела остро: кашель, насморк, температура до 39°. В последующие дни состояние не улучшалось. На 4-й день на коже лица появилась обильная пятнисто-папулезная сыпь, которая следующие два дня распространилась на туловище и конечности. На 3-й день высыпания состояние резко ухудшилось: интенсивная головная боль, рвота, кратковременная потеря сознания. Пациентка госпитализирована. При поступлении состояние тяжелое. На коже типичная коревая сыпь. Сознание спутанное, выраженный менингеальный синдром. Через 5 часов после поступления больная без сознания, периодическое двигательное возбуждение и общие тонико-клонические судороги. При пункции цитоз небольшой – 37 клеток в 1 мм (лимфоцитов 86%), белок повышен. В дальнейшем в последующие трое суток состояние оставалось очень тяжелым. Присоединился правосторонний гемипарез, непроизвольное мочеиспускание. Больной проводилась дезинтоксикационная (гемодез, реополиглюкин, физиологический раствор), дегидратационная (лазикс, магнезия), противовоспалительная (преднизолон) терапия. На 4-е сутки лечения в стационаре больная пришла в сознание, в последующем состояние постепенно улучшалось. Выписана на 30-й день от момента поступления в клинику в удовлетворительном состоянии. При катамнестическом наблюдении через 6 месяцев и 1 год жалобы на периодические головные боли. Неврологический статус без патологии.
Больной Т., 18 лет. Заболел остро: высокая температура, кашель, насморк. На 4-й день болезни на лице возникла сыпь. В этот же день к вечеру госпитализирован. При поступлении на коже лица и туловища типичная коревая сыпь, на слизистой рта немногочисленные пятна Коплика. На 2-й день пребывания в стационаре состояние больного резко ухудшилось: сильная головная боль, рвота, менингеальные симптомы. При пункции небольшой цитоз за счет лимфоцитов (39 клеток в 1 мм), незначительное повышение белка. Назначена соответствующая патогенетическая терапия. Однако состояние не улучшалось: больной потерял сознание, появились судороги, двигательные возбуждения, внезапно возникла остановка дыхания, в связи с чем больной переведен на управляемое аппаратное дыхание. Проводилась интенсивная терапия: дезинтоксикационная, дегидратационная, противовоспалительная, противосудорожная. В последующие сутки состояние не изменялось. Больной оставался без сознания, самостоятельное дыхание не восстанавливалось. Развилась двусторонняя пневмония. Несмотря на проводимую терапию, на 12-й день от начала высыпания наступил летальный исход. При патологоанатомическом исследовании констатирована корь в периоде пигментации, менингоэнцефалит с явлениями отека и набухания мозга и вклинения его в большое затылочное отверстие, двусторонняя очаговая пневмония.
В описанных наблюдениях менингоэнцефалит при кори развился в течение острого периода высыпания, то есть периода вирусемии. Такое развитие свидетельствует о возможном непосредственном действии коревого вируса на нервную ткань. Подобной точки зрения в отношении развития менингоэнцефалита при кори придерживаются и многие исследователи, занимающиеся этой проблемой.
В ряде случаев корь приходится дифференцировать с краснухой, скарлатиной, гриппом и другими ОРЗ, менингококкемией, инфекционным мононуклеозом, лекарственными сыпями и другими заболеваниями.
Лечение больных с неосложненной корью можно проводить в домашних условиях. Тяжелое же течение, осложнения требуют терапии в инфекционных стационарах. Госпитализируют больных корью также и по эпидемиологическим показаниями (казармы, общежития и т.д.).
Этиотропного лечения кори нет. Противокоревой гамма-глобулин эффективен при введении в первую половину инкубационного периода. Лечение неосложненной кори – это борьба с интоксикацией и воспалительными изменениями дыхательных путей и глаз. Прогноз при кори, при неосложненном течении, благоприятный. При развитии энцефалита – всегда серьезный.
Медицинская сестра, работающая на участке, должна осуществлять профилактический осмотр лиц, имевших контакт с коревыми больными, наблюдать за больными, лечащимися амбулаторно. О случаях ухудшения состояния немедленно сообщить лечащему врачу.
Профилактика кори заключается в иммунизации детей в возрасте от 1 года до 8 лет живой коревой вакциной, согласно Национальному календарю прививок, утвержденному МЗ РФ.
Т.Е. ЛИСУКОВА, кандидат медицинских наук
К.И. ЧЕКАЛИНА, доктор медицинских наук, Центральный НИИ эпидемиологии МЗ РФ
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
