Корь сыпь на теле у взрослого фото

Корь является крайне заразной тяжелой болезнью вирусной природы. Несмотря на то, что корь считается детской инфекцией, она поражает людей всех возрастов, не имеющих иммунитета против кори (не были привиты или не болели корью ранее). Тяжелые формы кори у взрослых встречается чаще, чем у детей.
Корь (лат.Morbilli) – это острое инфекционное заболевание с высоким уровнем восприимчивости (индекс контагиозности приближается к 100%), характеризуется повышением температуры тела, воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом, характерной пятнисто-папулезной сыпью кожных покровов и общей интоксикацией. Передается болезнь воздушно – капельным путем.
Источником является только человек, больной корью. Период заразительности источника – за 3-4 дня до появления сыпи и первые 4 дня высыпаний. Входные ворота инфекции – слизистые оболочки верхних дыхательных путей. Далее вирус разносится с током крови по всему организму.
Корь у взрослых имеет три периода клинических проявлений.
Первый период (катаральный) начинается остро и характеризуется острым недомоганием, головной болью, потерей аппетита, бессонницей. Температура тела достигает 39 -400 С, развивается сухой кашель и насморк. Появляется конъюнктивит со светобоязнью, отечность век и гнойное отделяемое из глаз. Лихорадка длится 3 -5 дней. Далее самочувствие может улучшиться. Но через один день состояние снова ухудшается, температура тела вновь повышается. В это время на слизистой оболочке щек появляются белые пятна, окруженные каймой (пятна Филатова – Коплика).
Второй период – это период высыпаний. Длится он 3 дня. Характеризуется многочисленной пятнисто-папулезной сыпью, имеющей тенденцию к слиянию. Сначала сыпь появляется за ушами и на волосистой части головы, далее появляется на лице, шее и груди. Постепенно сыпь покрывает все туловище, руки и переходит на нижние конечности. В этот период усиливаются насморк, кашель и слезотечение.
Через 3 – 4 дня наступает Третий период – период реконвалесценции (период пигментации). В этот период отмечается постепенное улучшение общего состояния.
Осложнения кори:
- Слепота;
- Коревой энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев;
- Менингиты, менингоэнцефалиты и полиневриты;
- Ларингит и ларинготрахеит, приводящие к развитию ложного крупа у детей;
- Пневмония;
- Корь может активизировать течение туберкулеза;
- Отит;
- Корь у беременных женщин ведет к потере плода.
Риску заболеть корью подвергается любой человек, не имеющий иммунитета к вирусу кори (не привитой или не выработавший иммунитет).
Также в группу риска входят работники медицинских учреждений и образовательных организаций, работники торговли, мигранты, кочующие группы населения и др.
Главным принципом профилактики кори является вакцинация.
В Российской Федерации применяются вакцины, зарегистрированные на территории страны, которые по своим характеристикам соответствуют всем требованиям ВОЗ. Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию всего населения в возрасте до 35 лет и взрослого населения от 36 до 55 лет из отдельных групп риска (ранее не привитых и не болевших корью).
Детям прививка делается в возрасте 1 года и в 6 лет. Если вакцинация не была проведена вовремя или отсутствуют сведения о прививках против кори, то она проводится взрослым так же в 2 этапа с промежутком в 3 месяца. Взрослые, привитые однократно, должны быть привиты второй раз.
После двух введений вакцины иммунитет формируется в 95% случаев.
Вакцинация живой вакциной противопоказана беременным женщинам, лицам с иммунодефицитными состояниями, в период острых и при обострении хронических заболеваний, при тяжелых аллергических реакциях на компоненты вакцины, сильных реакциях на предыдущие введения вакцины.
При возникновении очага инфекции все люди, находившиеся в контакте с источником инфекции, находятся под медицинским наблюдением. Лицам, находившимся в контакте с больным (не привитые, не болевшие корью, не имеющие сведения о прививках, однократно привитые), проводится экстренная иммунизация по эпидемическим показаниям в течение первых 72 часов с момента выявления больного. Детям, не привитым против кори, не достигшим прививочного возраста, а также лицам с противопоказаниям к вакцинации, вводится иммуноглобулин человека нормальный не позднее 5-го дня от момента контакта.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь – такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
При легких формах ОРВИ и кишечных инфекций вакцинацию можно проводить после нормализации температуры. Аллергические заболевания не являются противопоказанием к вакцинации, корь у аллергиков может протекать в тяжелой форме.
Прививку от кори Вы можете сделать в прививочном кабинете районной поликлиники по направлению своего участкового врача. В рамках плановой вакцинации – бесплатно.
ОГРАДИТЬ СЕБЯ ОТ ЭТОГО СЕРЬЕЗНОГО ЗАБОЛЕВАНИЯ МОЖНО В ЛЮБОМ ВОЗРАСТЕ! СДЕЛАЙТЕ ПРИВИВКУ ВОВРЕМЯ!
Источник
Как отличить COVID-19 от вирусного гастроэнтерита, что общего у коронавируса и старческой деменции и чем сыпь на коже при COVID-19 может отличаться от обычной крапивницы? Минздрав ответил на эти вопросы в обновленных рекомендациях по профилактике и лечению коронавирусной инфекции.
В последней, девятой версии Временных методических рекомендаций «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» Минздрав дал разъяснения о том, как дифференцировать новую коронавирусную инфекцию с гриппом, ОРВИ, вирусными гастроэнтеритами, бактериальными возбудителями респираторных инфекций, туберкулезом. Кроме того, ведомство рекомендовало более внимательно относиться к кожным проявлениям, а не «списывать» их на аллергическую реакцию.
Ковид и ОРВИ с гриппом
COVID-19 отличается от других ОРВИ и гриппа длительностью инкубационного периода. У коронавирусной инфекции он может колебаться от 2 до 14 дней, но в среднем составляет 5-7 суток. Для проявления симптомов ОРВИ и гриппа нужно меньше времени — как правило, до трех дней. Кроме того, грипп в отличие от COVID-19 начинается резко, а коронавирус вместе с другими ОРВИ — обычно постепенно.
Отличаются у инфекций и проявления. Грипп объединяют с COVID-19 такие общие симптомы как высокая температура, кашель, слабость. Зато одышка и затрудненное дыхание у гриппующих бывают намного реже, чем у ковидных пациентов. При других ОРВИ высокая температура и слабость, в отличие от гриппа и COVID-19, встречаются редко. Как, впрочем, и одышка с затрудненным дыханием.
Читайте также: Петербургский лор-врач: После COVID-19 обоняние возвращается, а после гриппа мы рискуем потерять его навсегда
Ковид и туберкулез
Как сказано в рекомендациях Минздрава, симптомы COVID-19 и туберкулеза похожи — это кашель, повышение температуры тела, слабость. Однако при туберкулезе симптомы в большинстве случаев развиваются постепенно, хотя не исключено и острое течение заболевания. Поэтому «на глаз» отличить обе инфекции трудно. Чтобы дифференцировать их, нужны специализированные тесты и лучевое обследование — рентген или компьютерная томография. При этом отмечается, что обе болезни могут даже протекать одновременно.
Читайте также: Главный фтизиатр России: Отличить ковид от туберкулеза сложно даже опытным врачам
Ковид и вирусный гастроэнтерит
При вирусных гастроэнтеритах ведущим будет поражение желудочно-кишечного тракта (ЖКТ). При этом, в отличие от COVID-19, симптомы поражения органов дыхания, как правило, бывают минимальными.
Ковид и старческая деменция
Заподозрить COVID-19 у пожилых бывает непросто. К примеру, в старческом возрасте коронавирусная инфекция может протекать без лихорадки, кашля и одышки. При этом легкие симптомы на самом деле не всегда соответствуют тяжести болезни и серьезности прогноза. Вместо кашля и одышки у таких пациентов могут наблюдаться атипичные симптомы COVID-19. Среди них делирий спутанность сознания), падения, бред, конъюнктивит, тахикардия и снижение артериального давления.
Кожная сыпь и дерматозы при COVID-19
Наблюдения за течением заболевания, вызванного COVID-19, говорят о том, что оно может сопровождаться кожной сыпью. Поэтому, подчеркивают в Минздраве, важна дифференциальная диагностика поражений кожи при COVID-19 от других инфекционных экзантем, а также дерматозов. Уточняется, что поражения кожи вообще могут быть первыми признаками коронавирусной инфекции.
Все дерматозы и кожные сыпи можно разделить на семь групп в зависимости от их происхождения и механизмов развития:
1-я группа – ангииты кожи. Как правило, ангииты кожи имеют инфекционно-аллергический природу и возникают на фоне инфекционных процессов, в том числе вызванных вирусами. Классический пример – острая узловатая эритема на фоне обычной ОРВИ. При короновирусной инфекции происходит поражение стенок мелких сосудов дермы. К особым формам, ассоциированным с COVID-19, можно отнести акроваскулиты. возможно, обусловленные сопутствующей гипоксией.
2-я группа – папуло-сквамозные сыпи и розовый лишай. Представляют собой характерные инфекционно-аллергические поражения кожи, также часто ассоциированные с COVID-19. Клиническая особенность розового лишая при короновирусной инфекции – отсутствие «материнской бляшки» (самого крупного элемента, возникающего первым при классическом течении).
3-я группа – кореподобные сыпи и инфекционные эритемы. При COVID-19 сыпи могут напоминать по клиническим характеристикам характерные для кори или других вирусных инфекций высыпания.
4-я группа – папуло-везикулезные высыпания (по типу милиарии или эккринной потницы). Это заболевание выводных протоков эккринных потовых желез (пот задерживается в коже) возникает на фоне субфебрилитета с многодневным повышенным потоотделением у пациентов. В отличие от классической милиарии, высыпания при COVID-19 характеризуются обширностью поражений кожных покровов.
5-я группа – токсидермии. Напрямую они не связаны с короновирусной инфекцией и возникают из-за индивидуальной непереносимости пациентами определенных лекарств. По сравнению с антибактериальными и комбинированными противовирусными препаратами, гидроксихлорохин реже вызывает аллергические реакции на коже.
6-я группа – крапивница. В зависимости от происхождения заболевание может иметь двоякий характер. С одной стороны, высыпания могут быть предвестником начала COVID-19 или возникают вместе с ее первыми симптомами. С другой, крапивница нередко развивается вследствие лекарственной непереносимости и в таком случае является клинической формой токсидермии.
7-я группа – артифициальные поражения (трофические изменения тканей лица) – следствие вынужденного длительного пребывания пациентов в прон-позиции (лежа на животе) для улучшения дыхательной функции.
В Минздраве напоминают, что при проведении дифференциальной диагностики необходимо учитывать данные эпидемиологического анамнеза, клинические симптомы и их динамику. Во всех подозрительных случаях показано обследование на SARS-Cov-2 и возбудителей других респираторных инфекций.
© Доктор Питер
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Корь: причины появления, симптомы, диагностика и способы лечения.
Корь – заболевание с очень высокой контагиозностью (заразностью), вызываемое РНК-содержащим вирусом.
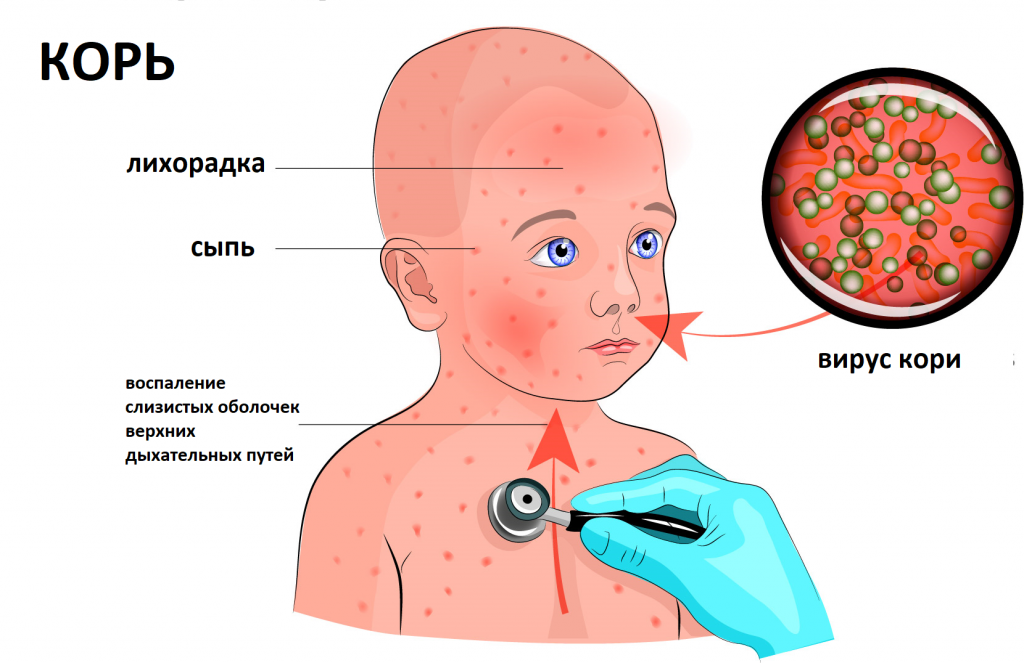
Пути передачи кори
- Прямой контакт здорового человека с инфицированным.
- Воздушно-капельный, когда вирус проникает в организм через слизистые оболочки.
Вирус кори неустойчив во внешней среде, быстро погибает при химическом (дезинфектанты) и физическом (нагревание, УФ-облучение) воздействии, при отрицательной температуре может сохраняться до нескольких недель. Возбудитель кори внедряется в организм через слизистые оболочки верхних дыхательных путей, где происходит первоначальное размножение вируса. Начиная с третьего дня инкубационного периода вирусные частицы циркулируют в крови. Попадая в ЦНС, вирус поражает нервные клетки, что может вызвать развитие таких осложнений, как энцефалит, менингоэнцефалит (поражение головного и спинного мозга и его оболочек).
У новорожденных в течение трех месяцев сохраняется пассивный иммунитет, полученный от матери, переболевшей корью.
У перенесших корь формируется стойкий иммунитет, что делает возможность реинфекции маловероятной.
Причины возникновения кори
- Отказ от вакцинации (опасен для детей раннего возраста и беременных).
- Снижение иммунитета.
- Истощение, наличие длительно текущих хронических заболеваний.
- Гиповитаминозы.
Классификация заболевания
По типу клинической картины:
- Корь с типичными симптомами.
- Корь с атипичным течением.
По степени тяжести:
- Легкой степени тяжести.
- Средней степени тяжести.
- Тяжелой степени тяжести.
По течению:
- Гладкое течение.
- С наличием осложнений, присоединением вторичной инфекции, обострением хронических заболеваний.
По периоду болезни:
- Инкубационный период.
- Катаральный (продромальный) период.
- Период высыпаний.
- Период пигментации.
Симптомы кори
В клинической картине болезни отмечается ряд особенностей: острое начало, высокая температура, появление сыпи на теле и слизистой полости рта на 4-5-й день болезни, выраженные катаральные явления (насморк, боль в горле и т. д.) в первые дни.
Инкубационный период (с момента попадания вируса в организм до появления первых симптомов) длится около 9-17 дней. В это время происходит активное размножение вируса и его фиксация в разных тканях, но симптомы заболевания отсутствуют.
В это время возможно введение противокоревого иммуноглобулина с целью нейтрализации вируса. Однако применение данного метода актуально не позднее 5 дней после контакта с больным корью.
Затем наступает катаральный период с лихорадкой (высокая температура тела, сопровождаемая ознобом, обычно сохраняется 4-7 дней), насморком, кашлем (вызванным раздражением задней стенке глотки стекающей слизью из носа), покраснением глаз с признаками конъюнктивита и слезотечением. Возможно появление мелких белых пятен на внутренней поверхности щек (пятна Бельского–Филатова–Коплика) – признак, присущий только кори. В продромальный период вируса выходит из внутритканевого расположения в кровь и распространяется по организму. На нёбе ко 2-3-му дню заболевания появляются темные мелкие пятна, которые сохраняются до исчезновения высыпаний на коже. Для болезни характерны симптомы общей интоксикации: недомогание, слабость, отсутствие аппетита, возможна кратковременная диарея.
Примерно на третий день лихорадки возникает пятнисто-папулезная (слегка возвышающаяся над кожей) сыпь на шее, потом за ушами, затем вдоль волосистой части головы. В течение суток сыпь распространяется на щеки и туловище. Это особенность именно кори: первоначальное появление сыпи на голове с переходом на туловище. Ко второму дню сыпь появляется на коже рук и ног, на третий день высыпания можно обнаружить на стопах.
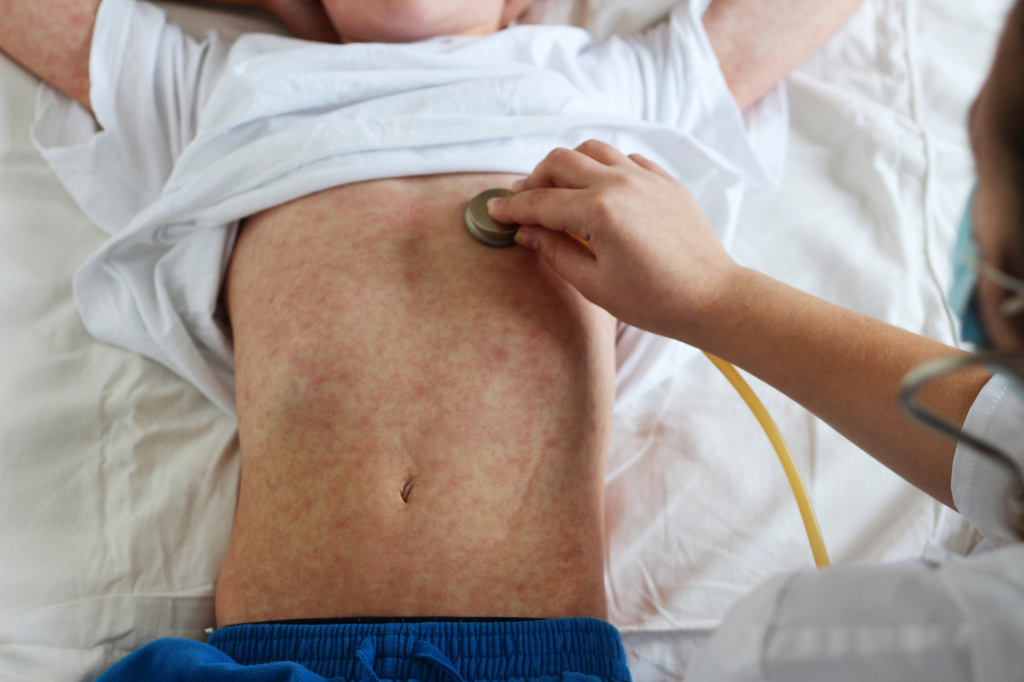
Особенности сыпи (на какие сутки появилась, место возникновения первых высыпаний, сопровождалась ли лихорадкой, внешний вид сыпных элементов, темпы распространения) – важный диагностический признак кори, отличающий ее от других инфекционных заболеваний.
Сыпь сохраняется на коже около 6 дней, от момента инфицирования до появления пятен проходит 14 дней. Через три дня после появления на лице сыпь бледнеет, затем шелушится; высыпания при этом не имеют четких границ, неровные, сливающиеся между собой. Это период пигментации, длящийся около полутора недель. Его характерные признаки – ослабление симптомов интоксикации, тенденция к нормализации температуры тела, уменьшение или исчезновение насморка, кашля. В это время возможно развитие осложнений, что связано с выраженным подавлением вирусом кори функций иммунной системы и приводит к обострению хронических заболеваний или присоединению вторичной инфекции.
Отличительной чертой кори является нисходящий характер кожных проявлений, сильная лихорадка, появление пятен на внутренней поверхности щек, губ, десен, на твердом нёбе. У взрослых кожные проявления обычно обильнее, чем у детей.
Незаразным считается больной корью с 5-го дня от появления высыпаний. Опасен для здоровых людей пациент с последних двух дней инкубационного периода (8-10-й день после контакта с вирусом кори) до 4-го дня наличия высыпаний на коже.
Диагностика кори
Диагностика кори основывается на определении уровня иммуноглобулинов класса М в крови, начиная с 5-7-го дня болезни.
Антитела класса IgM к вирусу кори
Вирус кори относится к семейству Morbillivirus семейства парамиксовирусов. Вирусная частица содержит РНК, окруженную белковым капсидом и внешней белково-липидной оболочкой. Вирус способен связываться с клетками, несущими рецептор комплемента CD46.
Корь – высококонтагиозное заболевание. Ранее…
820 руб
Выявление IgM к вирусу кори указывает на острую инфекцию, выявлении IgG – на перенесенную (вследствие заболевания или вакцинации).
Определение IgM неактуально, если накануне заболевания проводилась вакцинация.
Для выявления РНК вируса в крови применяют метод ПЦР.
Вирус краснухи, определение РНК (Rubella virus, RNA) в сыворотке крови
Определение РНК вируса краснухи (Rubella virus) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Краснуха, широко распространенное острое инфекционное заболевание, характеризующееся кожной сыпью и увеличением лимфатических узло…
755 руб
Необходим общий анализ крови и лейкоцитарная формула.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Для своевременной диагностики поражения почек следует сдать общий анализ мочи.
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Исследование разовой утренней порции мочи, включающее в себя определение физических (цвет, прозрачность, удельный вес), химических (pH, содержание белка, глюкозы, кетонов, уробилиногена, билирубина, гемоглобина, нитритов и лейкоцитарной эстеразы), а также оценку качественного и количественного со…
370 руб
Для выявления поражений легких с развитием пневмонии проводят рентгенографию или компьютерную томографию органов грудной клетки.
В диагностике поражений миокарда используют ЭКГ и ЭхоКГ.
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
К каким врачам обращаться
При появлении первых симптомов заболевания (насморк, лихорадка, слезотечение) необходимо обратиться к
врачу-терапевту
или инфекционисту. Врач сможет поставить диагноз и назначить лечение. При атипичном течении болезни, когда превалирующим симптомом служит появление сыпи, возможно обращение к врачу-дерматологу, который по ее характеристикам может предположить диагноз и направит на необходимые консультации. Беременным или
планирующим беременность женщинам
рекомендовано наблюдаться у
акушера-гинеколога
для назначения соответствующих обследований и анализов, ведения
беременности
и решения вопроса о целесообразности проведения профилактических мероприятий.
При первых признаках поражения ЛОР-органов, изменении характера выделений из носа (появление патологических примесей – крови, гноя) необходимо обратиться за помощью к оториноларингологу. Для подтверждения диагноза проводится осмотр врачом, рентгенография R09 или компьютерная томография придаточных пазух носа, для подбора оптимальной терапии берут мазок со слизистой верхних дыхательных путей.
При отеке гортани, затрудненном дыхания вероятен диагноз ложного крупа – жизнеугрожающего состояния, при котором обязательно обращение к врачу.
В случаях бактериального поражения органов зрения необходимо обратиться к офтальмологу для осмотра, определения тактики лечения и проведения необходимых анализов – взятия соскоба с конъюнктивы и посева отделяемого из глаза на чувствительность флоры к антибиотикам.
При появлении судорог, очаговой неврологической симптоматики, упорной головной боли, нарушений зрения, галлюцинаций, потери сознания следует незамедлительно обратиться к
неврологу
для оказания специализированной помощи и исключения или подтверждения поражения нервной системы.
В диагностике таких состояний используется КТ или МРТ головного мозга, анализ спинномозговой жидкости.
КТ головного мозга и черепа
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При сохранении кашля с отхождением мокроты, лихорадки необходимо обратиться к
терапевту
или
пульмонологу
для диагностики воспалительных заболеваний легких. Помимо лучевых методов диагностики возможно проведение анализов мокроты (общего и посева на чувствительность к антибиотикам) для подбора максимально эффективной терапии.
Исследование мокроты
Успех цитологической диагностики зависит от правильного собирания мокроты и её обработки. Для анализа следует брать утреннюю порцию мокроты, откашливаемую больным натощак.
Цитологическое исследование мокроты (пятикратное) позволяет обнаружить раковые клетки у 50 – 85% больных центральны…
895 руб
Лечение кори
При отсутствии осложнений лечение можно проводить в домашних условиях при условии периодического врачебного осмотра.
Больному назначают общеукрепляющие препараты (витамины), рекомендовано обильное питье, при лихорадке – жаропонижающие средства и другое симптоматическое лечение. При развитии осложнений пациента госпитализируют для проведения массивной терапии для уменьшения или полного регресса осложнений течения кори. Для экстренной профилактики вводят противокоревой иммуноглобулин или нормальный человеческий иммуноглобулин; контактировавших с заболевшим изолируют на время всего инкубационного периода. При присоединении вторичной инфекции, развитии пневмонии, бронхита назначают антибиотики.
Осложнения кори
- Развитие воспалительных заболеваний ЛОР-органов: отита, синусита, фронтита (воспалительные заболевания ушей, придаточных пазух носа). Развитие этих патологий связано с отеком слизистой оболочки верхних дыхательных путей в ответ на проникновение вируса, что мешает нормальному прохождению слизи, продуцируемой в полости носа.
- Осложнение течения конъюнктивита (воспаление слизистой оболочки, выстилающей веки изнутри) из-за присоединения бактериальной инфекции с развитием блефарита, иридоциклита (воспаление век, радужной оболочки глаз и т. п.).
- Тропность вируса к клеткам центральной нервной системы может привести к развитию энцефалита и менингоэнцефалита (воспаление мозговых оболочек и мозга). Эти состояния являются прямой угрозой жизни пациента и требуют специализированной помощи в условиях стационара. Коревой энцефалит, по данным медицинской статистики, является очень редким осложнением.
- Развитие пневмонии или бронхита – довольно часто встречающееся осложнение кори. Связано с попаданием в бронхи и легкие обильно продуцируемой верхними дыхательными путями слизи.
Ложный круп – заболевание инфекционно-аллергической природы, при котором из-за отека верхних дыхательных путей происходит критическое сужение гортани, угрожающее удушьем. Чаще развивается у детей. Требует незамедлительного обращения к врачу.
Профилактика
- Изоляция больного корью на срок от 5 дней.
- Разобщение непривитых лиц, находившихся в контакте с больным корью, на срок до 17 дней.
- Своевременное проведение вакцинации в полном объеме у лиц из групп риска или живущих в эндемичных регионах.
- Введение нормального иммуноглобулина человека беременным, контактировавшим с вирусом кори, в течение первых 5 дней после контакта (экстренная профилактика). Небеременным вводят противокоревой иммуноглобулин в такие же сроки.
Источники:
- Постановление Главного государственного врача РФ «Об утверждении Программы “Профилактика кори и краснухи в период верификации их элиминации в РоссийскойФедерации (2013–2015 гг.)” и плана ее реализации». Зарегистрировано в Минюсте РФ30 августа 2013 г. № 29831.
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям, больным корью.ФГБУ НИИДИ ФМБА России, Общественная организация «Евроазиатское общество по инфекционным болезням», Общественная организация «Ассоциация врачей-инфекционистов Санкт-Петербурга и Ленинградской области» (АВИСПО). – 2015. – 33с.
- Сайт ВОЗ.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Кривошея
Кривошея: причины появления, симптомы, диагностика и способы лечения.
Герпес
Герпес: причины появления, симптомы, диагностика и способы лечения.
Дерматиты
Дерматиты: причины появления, симптомы, диагностика и способы лечения.
Клещевой энцефалит
Клещевой энцефалит: причины появления, симптомы, диагностика и способы лечения.
Источник
