Корь среди медицинских работников
Серия вспышек кори с участием медицинских работников в Европе стала основанием для многочисленных высказываний экспертов, призывающих ввести обязательную вакцинацию против кори, эпидемического паротита и краснухи (MMR) для медсестер и врачей.
Передача кори в медицинских учреждениях является недооцененной проблемой, – говорит сказал Tarik Derrough, PharmD, сотрудник Европейского центра по контролю и профилактике заболеваний (ECDC) в Стокгольме.
Вакцинация медработников представляет собой предотвратимый фактор риска передачи кори и других управляемых инфекций в медицинских учреждениях, – заявил он в своем выступлении на 33-й ежегодной конференции Европейского общества детских инфекционных болезней. Мы уверены, что обязательная вакцинация против кори, краснухи и эпидемического паротита – является оптимальным решением в сложившейся обстановке», – добавил он.
В последние годы отмечается нарастание числа случаев кори в Европе и США. В 2013 году в США было зафиксировано 200 случаев кори, а в 2014 году – 668 случаев, по данным Центра по контролю и профилактике заболеваний (CDC).
В Европе отмечается еще большее распространение кори: с марта 2014 года по февраль 2015 года было отмечено 3760 случаев кори, согласно данным ECDC.
Dr Derrough и его команда ученых проанализировали данные о вспышках кори с участием медицинских работников в Европе с 2010 года по 2014 год. Они выявили восемь вспышек заболевания, поразившие в общей сложности 719 человек, 205 из которых (28%) были медицинскими работниками.
Некоторые из медицинских работников перенесли корь в очень тяжелой форме, некоторые пациенты были заражены от медицинских работников, – сообщает Dr Derrough.
Невакцинированные медицинские работники представляют опасность в любом случае, но особенно велика эта опасность, если невакцинированными являются сотрудники педиатрии и скорой помощи. Сюда попадают большое количество людей, которые не могут быть привиты против кори в связи с ранним возрастом.
Несмотря на риски, связанные с отсутствием вакцинации у медицинских работников, введение законов об обязательной вакцинации медработников до сих пор вызывает споры экспертов. Самым частым аргументом против введения таких законов является отсутствие гарантий того, что такая мера приведет к реальному увеличению охвата прививками медицинских работников.
С одной стороны, политика обязательной вакцинации медицинских работников — не принесла желаемых результатов в тех странах, в которых она уже была проведена, например в Великобритании. С другой стороны, выделение какой-либо вакцины как «обязательной» сделает остальные вакцины «необязательными», поскольку необходимость введения первой — определена законом, а остальных — лишь рекомендована.
В 2014 году 64,8% всех европейских случаев кори произошло в Германии и Италии (1239 и 1199 случаев соответственно).
Среди 3760 случаев кори в Европе в 2014 году, 73% заболевших — не имели вакцин против кори. Эти цифры подчеркивают важность вакцинации медицинских работников против кори.
Врачи и другие медицинские работники рассматриваются родителями как наиболее надежные источники медицинской информации. Как мы можем увеличить охват вакцинацией населения в целом, если мы не можем достичь удовлетворительного охвата прививками самих медицинских работников?», – говорит Dr Derrough.
«Позволяя медработникам отказываться от прививок — мы ставим их индивидуальные права выше благополучия их пациентов. Это нелегкая дилемма, что для нас важнее: соблюсти право на свободный выбор среди медработников, или защитить наших пациентов», – добавил он.
Некоторые профсоюзы медицинских сестер выступили с категорическими протестами против введения обязательной иммунизации медицинских работников против кори.
Это весьма удивительно, учитывая, что именно медсестры проводят большую часть времени лицом к лицу с пациентами. Dr Derrough считает, что человек, взявший на себя ответственность за здоровье других людей,вполне может пожертвовать некоторыми личными правами ради их благополучия. В противном случае именно он может стать источником смертельного заболевания, вопреки своему призванию.
Согласно данным CDC, в настоящее время лишь 10 государств имеют законы, требующие обязательную вакцинацию против кори, краснухи и эпидемического паротита для всех медицинских работников.
Источник.
Источник
Серия вспышек кори с участием медицинских работников в Европе стала основанием для многочисленных высказываний экспертов, призывающих ввести обязательную вакцинацию против кори, эпидемического паротита и краснухи (MMR) для медсестер и врачей.
“Передача кори в медицинских учреждениях является недооцененной проблемой”, – говорит сказал Tarik Derrough, PharmD, сотрудник Европейского центра по контролю и профилактике заболеваний (ECDC) в Стокгольме.
“Вакцинация медработников представляет собой предотвратимый фактор риска передачи кори и других управляемых инфекций в медицинских учреждениях”, – заявил он в своем выступлении на 33-й ежегодной конференции Европейского общества детских инфекционных болезней. “Мы уверены, что обязательная вакцинация против кори, краснухи и эпидемического паротита – является оптимальным решением в сложившейся обстановке», – добавил он.
В последние годы отмечается нарастание числа случаев кори в Европе и США. В 2013 году в США было зафиксировано 200 случаев кори, а в 2014 году – 668 случаев, по данным Центра по контролю и профилактике заболеваний (CDC).
В Европе отмечается еще большее распространение кори: с марта 2014 года по февраль 2015 года было отмечено 3760 случаев кори, согласно данным ECDC.
Dr Derrough и его команда ученых проанализировали данные о вспышках кори с участием медицинских работников в Европе с 2010 года по 2014 год. Они выявили восемь вспышек заболевания, поразившие в общей сложности 719 человек, 205 из которых (28%) были медицинскими работниками.
“Некоторые из медицинских работников перенесли корь в очень тяжелой форме, некоторые пациенты были заражены от медицинских работников”, – сообщает Dr Derrough.
Невакцинированные медицинские работники представляют опасность в любом случае, но особенно велика эта опасность, если невакцинированными являются сотрудники педиатрии и скорой помощи. Сюда попадают большое количество людей, которые не могут быть привиты против кори в связи с ранним возрастом.

Несмотря на риски, связанные с отсутствием вакцинации у медицинских работников, введение законов об обязательной вакцинации медработников до сих пор вызывает споры экспертов. Самым частым аргументом против введения таких законов является отсутствие гарантий того, что такая мера приведет к реальному увеличению охвата прививками медицинских работников.
С одной стороны, политика обязательной вакцинации медицинских работников — не принесла желаемых результатов в тех странах, в которых она уже была проведена, например в Великобритании. С другой стороны, выделение какой-либо вакцины как «обязательной» сделает остальные вакцины «необязательными», поскольку необходимость введения первой — определена законом, а остальных — лишь рекомендована.
В 2014 году 64,8% всех европейских случаев кори произошло в Германии и Италии (1239 и 1199 случаев соответственно).
Среди 3760 случаев кори в Европе в 2014 году, 73% заболевших — не имели вакцин против кори. Эти цифры подчеркивают важность вакцинации медицинских работников против кори.
“Врачи и другие медицинские работники рассматриваются родителями как наиболее надежные источники медицинской информации. Как мы можем увеличить охват вакцинацией населения в целом, если мы не можем достичь удовлетворительного охвата прививками самих медицинских работников?», – говорит Dr Derrough.
«Позволяя медработникам отказываться от прививок — мы ставим их индивидуальные права выше благополучия их пациентов. Это нелегкая дилемма, что для нас важнее: соблюсти право на свободный выбор среди медработников, или защитить наших пациентов», – добавил он.
Некоторые профсоюзы медицинских сестер выступили с категорическими протестами против введения обязательной иммунизации медицинских работников против кори.
Это весьма удивительно, учитывая, что именно медсестры проводят большую часть времени лицом к лицу с пациентами. Dr Derrough считает, что человек, взявший на себя ответственность за здоровье других людей,вполне может пожертвовать некоторыми личными правами ради их благополучия. В противном случае именно он может стать источником смертельного заболевания, вопреки своему призванию.
Согласно данным CDC, в настоящее время лишь 10 государств имеют законы, требующие обязательную вакцинацию против кори, краснухи и эпидемического паротита для всех медицинских работников.
Источник
О результатах проведения серологического мониторинга в 2012 году и проведения дополнительного серологического обследования медицинских работников на наличие иммунитета к кори
В соответствии с приказом Управления Роспотребнадзора по Смоленской области, Департамента Смоленской области по здравоохранению от 04.06.2012 № 81-П/589 «О проведении серологического мониторинга в 2012 году» проводилось серологическое обследование населения Смоленской области на наличие специфических антител к вирусам кори, краснухи, эпидемического паротита, полиомиелита, с целью определения состояния антитоксического иммунитета к дифтерии и столбняку. Серологическое обследование проводилось среди достоверно привитых детей в возрастных группах 3-4 года, 9-10 лет, 16-17 лет, а также среди взрослого населения в возрасте 25-29 лет, 30-35 лет.В том числе определялась напряженность иммунитета к краснухе у беременных женщин и женщин детородного возраста, иммунитет к кори у медицинских работников. Взрослые в возрастных группах 20-29, 30-39, 40-49 лет были обследованы без учета сведений о прививках (доноры крови).
Всего исследовано 1000 проб сыворотки крови. Исследования на напряженность иммунитета к кори, краснухе, эпидемическому паротиту в реакции ИФА проводились с использованием тест–систем: «ВектоКорь-Корь-IgG», «ВектоПаротит- IgG», производитель – ЗАО «Вектор-Бест»; «ИФА-Краснуха-IgG», производитель – ЗАО «ЭКОлаб». Исследования на напряженность иммунитета к дифтерии и столбняку проводились путем постановки реакции пассивной гемагглютинации (РПГА) с диагностикумами эритроцитарными дифтерийным и столбнячным антигенными жидкими производства ОАО «Биомед» им. И.И. Мечникова.
Критериями эпидемиологического благополучия при кори и краснухе принято считать выявление в каждой «индикаторной» группе не более 7% серонегативных лиц.
По результатам серологического мониторинга выявлен высокий удельных вес серонегативных среди привитых против кори женщин (в т. ч. беременных) 25-29 лет – 20%, 30-35 лет – 25%. Доли серонегативных к краснухе в указанных группах составляют 6% и 11 %, соответственно.
Напряженность иммунитета к кори и краснухе оценивалась также среди медицинских работников. Доля серонегативных к кори в группе лиц 25-29 лет составила 12%, в группе 30-35 лет – 23%. Удельный вес серонегативных к краснухе среди медицинских работников 25-29 лет составил 11%.
Таким образом, полученные данные свидетельствуют о наличии значительной доли восприимчивых к кори и краснухе лиц в индикаторных группах населения.
Среди обследованных привитых детей в индикаторных группах 3-4 лет и 16-17 лет число лиц с защитным уровнем дифтерийных антител составило 96% и 98% соответственно, столбнячных антител – 100% в обеих группах, что свидетельствует о достаточной защищенности от дифтерии и столбняка.
Среди детей, привитых против эпидемического паротита, получены неудовлетворительные показатели защищенности от этих инфекций: доля серонегативных составила 24%, 19% и 33% в возрастных группах 3-4 года, 9-10 лет и 16-17 лет, соответственно (критерием эпидемиологического благополучия считается доля серонегативных не более 10%).
Среди взрослого населения с неизвестным прививочным анамнезом выявлен высокий удельный вес лиц с защитным уровнем дифтерийных антител: 96%, 99% и 91% в возрастных группах 20-29 лет, 30-39 лет и 40-49 лет, соответственно; столбнячных антител – 100%, 100% и 99% в указанных группах, соответственно.
Среди достоверно привитых взрослых в возрасте 25-29 лет доля защищенных от дифтерии составила 97% и 95% среди женщин (в т. ч. беременных) и медицинских работников, соответственно; удельный вес защищенных от столбняка – 100% в обеих группах.
Таким образом, полученные данные служат показателем достаточной защищенности взрослых от дифтерии и столбняка.
Показатели состояния иммунитета к полиомиелиту оценивались в трех индикаторных группах – дети в возрасте 3-4 лет, 16-17 лет и взрослые.
Показателем благополучия при полиомиелите считается удельный вес серонегативных к каждому типу полиовируса не более 10%. Доля серопозитивных к полиовирусам первого и второго типов во всех группах превышает 90% и составляет, соответственно: к полио 1-го типа – 96%, 99% и 98%, к полио 2-го типа – 98%, 96% и 97%. Удельный вес лиц, имеющих титры антител к полиовирусу 3-го типа ниже защитного уровня, во всех группах превышает 10% и составляет 88%, 80% и 66%, соответственно.
Также, в соответствии с приказом Управления Роспотребнадзора по Смоленской области, Департамента Смоленской области по здравоохранению, Государственного бюджетного образовательного учреждения высшего профессионального образования «Смоленская государственная медицинская академия» Министерства здравоохранения Российской Федерации от 29.06.2012 № 102-П/705/168 «О проведении дополнительного серологического обследования медицинских работников на наличие иммунитета к кори», было проведено серологическое обследование медицинских работников на наличие специфических антител к вирусу кори. Серологическое обследование проводилось среди лиц всех возрастов с различным прививочным анамнезом.
Всего исследовано 259 проб сыворотки крови. Исследования на напряженность иммунитета к кори в реакции ИФА проводились с использованием тест–системы D-1356 «ВектоКорь-IgG», производитель – ЗАО «Вектор-Бест».
По результатам серологического мониторинга выявлен высокий удельных вес серопозитивных лиц – 250 человек или 96,5% (положительный результат – 242 человека, сомнительный – 8 человек).
Таким образом, полученные данные служат показателем достаточной защищенности медицинских работников от кори.
На основании полученных данных органам управления здравоохранением, учреждениям здравоохранения предложено обеспечить:
– проведение анализа прививочной документации на выявленных серонегативных лиц для установления факта наличия прививки;
– проведение анализа медицинской документации на выявленных серонегативных лиц с известным прививочным анамнезом для верификации факта заболевания корью в анамнезе;
– оценку условий хранения и транспортирования вакцин, порядок проведения иммунизации;
– проведение вакцинации выявленных серонегативных лиц в соответствии с действующими нормативно-правовыми документами.
Источник
О Программе «Элиминация кори и краснухи в Российской Федерации
(2016-2020 гг)»
В нашей стране принята Программа «Элиминация кори и краснухи в Российской Федерации» (2016-2020 гг)», основанная на стратегическом плане Всемирной Организации здравоохранения по глобальной ликвидации кори и краснухи на 2011-2020 гг. Целью Программы являются достижение и поддержание устойчивой спорадической (единичной, без множественных очагов) заболеваемости корью и краснухой во всех регионах Российской Федерации и в дальнейшем верификация (документальное подтверждение) элиминации (то есть отсутствия местных случаев заболевания при возможных завозах инфекции из других стран, регионов) кори и краснухи на территории Российской Федерации.
В Приморском крае последние случаи кори зарегистрированы в 2014 году, краснухи – в 2015 г.
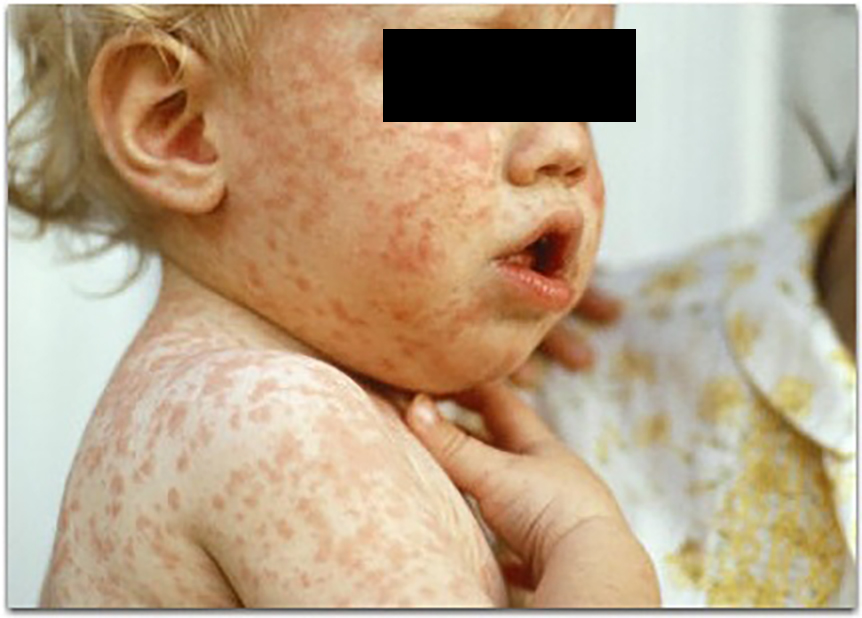
Корь и краснуха – контагиозные (сильно заразные) инфекционные заболевания, возбудители которых передаются от больного человека к восприимчивому человеку (не болевшему корью ранее и не привитому против кори) через воздух (при разговоре, кашле, чихании и т.д.), при этом вирусы кори и краснухи летучи, в высыхающих каплях слизи могут сохраняться в течение нескольких дней. Клинические проявления кори при типичном течении заболевания – кашель, насморк, конъюнктивит, общая интоксикация,температура 38оС и выше, поэтапное высыпание пятнисто-папулезной сливной сыпи с 4 – 5 дня болезни (1 день – лицо, шея; 2 день – туловище; 3 день – ноги, руки) и пигментация. Клинические проявления краснухи при типичной форме – мелкая пятнисто-папулезная сыпь (чаще на разгибательных поверхностях конечностей, спине, ягодицах), подъем температуры, лимфоаденопатия, увеличение заднешейных лимфоузлов, в редких случаях – артралгия.
Источник возбудителя инфекции – больной человек, находящийся в инкубационном периоде заболевания (в течение 8-10 дней до начала заболевания) и вплоть до окончания периода высыпаний (до конца сыпи), поэтому при заболевании корью и краснухой (подозрении на заболевание) больной человек должен быть изолирован от окружающих, не болевших этими инфекциями ранее или не привитых от этих инфекций (находиться в инфекционном стационаре или по месту жительства, пока не исчезнут последние элементы сыпи), не ходить на работу, в магазины и другие места скопления людей.
Иммунитет к вирусам кори и краснухи (невосприимчивость к заболеванию в случае встречи с возбудителем инфекции) вырабатывается либо после болезни, либо после законченного курса иммунизации противокоревой или противокраснушной вакциной.
Основная мера профилактики кори и краснухи на современном этапе – вакцинопрофилактика, Программой «Элиминация кори и краснухи в Российской Федерации» (2016-2020 гг)» ставится задача обеспечения и поддержания высоких уровней охвата прививками против кори и краснухи детей и взрослых в соответствии с национальным календарем профилактических прививок.
Национальным календарем профилактических прививок предусмотрена иммунизация против кори и краснухи детей в 1 год и в 6 лет, а также против кори подростков 15-17 лет и взрослых в возрасте до 35 лет (включительно), если они ранее не болели корью и не были привиты против этой инфекции, привиты 1-кратно, или у них нет сведений о ранее проведенных прививках против кори, против краснухи девушек и женщин до 25 лет (включительно), если они ранее не были привиты или привиты 1-кратно, не имеют сведений о прививках против краснухи или не болели краснухой ранее. Особое внимание уделяется иммунопрофилактике кори среди лиц из «групп риска», к которым относятся студенты высших и средних учебных заведений, призывники, медицинские работники, работники образовательных учреждений, торговли, транспорта, а также граждане, относящиеся к трудовым мигрантам, беженцам и переселенцам, кочующим группам населения, членам религиозных общин.
Управление Роспотребнадзора по Приморскому краю напоминает, что иммунизация населения, в том числе против кори и краснухи, проводится с целью предупреждения, ограничения распространения и ликвидации инфекционных болезней. В соответствии с Федеральным Законом РФ №157-ФЗ РФ от 17.09.1998 «Об иммунопрофилактике инфекционных болезней» государство гарантирует доступность для граждан профилактических прививок, в частности, против кори и краснухи, бесплатное их проведение в организациях государственной системы здравоохранения, использование для иммунопрофилактики эффективных вакцин, государственный контроль качества, эффективности и безопасности вакцинных препаратов.
В Приморском крае ежегодно проводятся прививки против кори и краснухи детям и взрослым, поствакцинальных осложнений после данных прививок не зарегистрировано.
Каждый из не привитых или не болевших корью или краснухой ранее людей может заразиться этими инфекциями при контакте с заболевшим. Кроме того, не привитые взрослые и дети, заболевшие корью или краснухой, будут распространять возбудителей этих инфекций в своем окружении, по месту жительства, работы, учебы и в других местах, где будут находиться в заразный период.
Уважаемые жители Приморского края, а также граждане, прибывшие в край на жительство и для трудоустройства из других государств! Прививки – это современная и безопасная мера защиты от заболевания. Коревая инфекция опасна осложнениями со стороны центральной нервной системы, дыхательной системы, желудочно-кишечного тракта. Корь может закончиться смертью или инвалидизацией, особенно у детей раннего возраста. Также достаточно тяжело протекает корь у не привитых взрослых. Краснуха опасна возможностью передачи от матери ребенку в период беременности. Заболевание краснухой беременных женщин, особенно на ранних сроках беременности, многократно увеличивает шанс невынашивания беременности или рождения ребенка с врожденной патологией.
Ваша активная позиция по охране своего здоровья, в том числе в вопросе своевременности проведения профилактических прививок против кори и краснухи, совместно с усилиями медицинских работников амбулаторно-поликлинических учреждений края, позволят предупредить заболевание корью и краснухой Вас, других жителей и гостей Приморского края. Не подвергайте себя и своих близких риску заболевания инфекционными болезнями, игнорируя прививки.
Источник
