Корь презентации скачать бесплатно

Слайд 2
Корь (лат. Morbilli ) вызывает острое инфекционное высококонтагиозное заболевание(индекс контагиозности 98%) поражающее главным образом детей, характеризующееся лихорадкой (до 40,5 °C), катаральными явлениями и характерной пятнисто-папулезной сыпью кожных покровов, общей интоксикацией. Вирус кори выделен в 1954 г.
Слайд 3
Таксономия. РНК-содержащий вирус рода морбилливирусов, семейства парамиксовирусов. Морфология. Имеет сферическую форму и диаметр 120—230 нм. Состоит из нуклеокапсида – спирали РНК, плюс два белка. Нуклеокапсид покрыт матричными белками. На оверхности Находится липидная мембрана с шипами глюкопротеинов двух типов – один из них гемагглютинин, другой «гантелеобразный» белок.
Слайд 4
-Вирус малоустойчив , во внешней среде быстро погибает от воздействия различных химических и физических факторов (облучение, кипячение, обработка дезинфицирующими средствами), поэтому дезинфекцию при кори не производят. -Несмотря на нестойкость к воздей- ствию внешней среды известны случаи распространения вируса на значительные расстояния с током воздуха по вентиляционной систе- ме — в холодное время года в одном отдельно взятом здании.
Слайд 5
Распространение. Передача воздушно-капельным путём(аэрогенным), вирус выделяется во внешнюю среду в большом количестве больным человеком со слизью во время кашля, чихания и т. д. Источник инфекции . – больной корью в любой форме, заразен для окружающих с последних дней инкубационного периода (последние 2 дня) до 4-го дня высыпаний. С 5-го дня высыпаний больной считается незаразным. Корью болеют преимущественно дети в возрасте 2—5 лет и значительно реже взрослые, не переболевшие этим заболеванием в детском возрасте. Новорожденные дети имеют колостральный иммунитет, переданный им от матерей, если те переболели корью ранее. Этот иммунитет сохраняется первые 3 месяца жизни. Встречаются случаи врожденной кори при трансплацентарном заражении вирусом плода от больной матери.
Слайд 6
Патогенез. Вирус проникает через слизистую оболочку верхних дыхательных путей , где происходит его репродукция и далее с током крови попадает в лимфатические узлы и поражает все виды белых кровяных клеток. С 3-го дня инкубационного периода в лимфоузлах, миндалинах, селезенке можно обнаружить типичные гигантские многоядерные клетки Warthin-Finkeldey с включениями в цитоплазме. После размножения в лимфатических узлах вирус снова попадает в кровь, развивается повторная виремия , с которой связано начало клинических проявлений болезни. Вирус кори подавляет деятельность иммунной системы (возможно поражение Т-лимфоцитов), происходит снижение иммунитета и как следствие развитие тяжелых вторичных, бактериальных осложнений с преимуществен-ной локализацией процессов в органах дыхания.
Слайд 7
Осложнениями кори являются пневмония , ларингит, круп (стеноз гортани), трахеобранхит, отит, в редких случаях – острый энцефалит и подострый склерозирующий панэнцефалит. Последнее заболевание характеризуется поражением ЦНС, развивается постепенно, чаще у детей 5-7 лет, перенесших корь, и заканчивае- тся смертью. В ра- звитии осложне- ний большое значе- ние имеет способ- ность вируса кори подавлять активно- сть Т-лимфоцитов и вызывать ослабле- ние иммунных реа- кций организма.
Слайд 8
Клиническая картина типичной кори. Инкубационный период 8—14 дней (редко до 17 дней). Острое начало — подъём температуры до 38—40 °C, сухой кашель, насморк, светобоязнь, чихание, осиплость голоса, головная боль, отек век и покраснение конъюнктивы, гиперемия зева и коревая энантема — красные пятна на твердом и мягком нёбе. На 2-й день болезни на слизистой щек у корен- ных зубов появляются ме- лкие белесые пятнышки, окруженные узкой красной каймой – пятна Бельского – Филатова – Коплика – патогномоничные для кори.
Слайд 9
Коревая сыпь (экзантема) появляется на 4—5-й день бо- лезни, сначала на лице, шее, за ушами, на следующий день на туловище и на 3-й день вы- сыпания покрывают разгибате- льные поверхности рук и ног, включая пальцы. Сыпь состоит из мелких папул окруженных пятном и склонных к слиянию. Обратное развитие элементов сыпи начинается с 4-го дня высыпаний — температура нормализуется, сыпь темнеет, буреет, пигментируется, шелушится (в той же последовательности, что и высыпания). Пигментация сохраняется 1—1,5 недели.
Слайд 10
Культивирование. При размно- жении вируса в клеточных куль турах наблюдаются характерный цитопатический эффект (образо- вание гигантских многоядерных клеток — симпластов), появление цитоплазматических и внутрияде- рных включений, феномен гема- дсорбции и бляшкообразование под агаровым покрытием. Восприимчивость животных. Типичную картину коревой инфекции удается воспроизвести только на обезьянах, другие лабораторные животные маловосприимчивы.
Слайд 11
Эпидемиология. Заболевание возникает в виде эпидемий , преимущественно в детских коллективах. Распространение инфекции связано с состоянием коллективного иммунитета. Эпидемические вспышки регистрируются чаще в конце зимы и весной Иммунитет. После заболевания вырабатывается пожизненный иммунитет. Пассивный естественный иммунитет сохраняется до 6 мес.
Слайд 12
Специфическая профилактика и лечение. Для специфической профилактики применяют живую аттенуированную коревую вакцину, полученную А. А. Смородинцевым и М. П. Чумаковым. Вакцинацию против кори принято осуществлять дважды: в первый раз прививка от кори проводится в возрасте 12-15 месяцев, во второй – в 6 лет. У 95% вакцинированных формируется длительный иммунитет. В очагах кори ослабленным детям вводят проти – вокоревой иммуно – глобулин. Продолжительность пассивного иммуни – тета 1 мес. Лечение симптоматическое.
Источник
1
Корь.
2
Корь – острое инфекционное заболевание, вызываемое вирусом кори, передающееся воздушно- капельным путем, характеризующееся лихорадкой, нарастающим симптомом интоксикации, выраженным катаральным синдромом, поражением слизистых оболочек полости рта, наличием пятнисто- папулезной сыпи с переходом в пигментацию. Корь – острое инфекционное заболевание, вызываемое вирусом кори, передающееся воздушно- капельным путем, характеризующееся лихорадкой, нарастающим симптомом интоксикации, выраженным катаральным синдромом, поражением слизистых оболочек полости рта, наличием пятнисто- папулезной сыпи с переходом в пигментацию.
3
Этиология Этиология Возбудитель –Polinosa morbillarum
4
Эпидемиология Эпидемиология Источник инфекции: только больной человек. Больной заразен с последних дней инкубац.периода (2 сут), в течении всего катарального периода (3-4 сут), и период высыпания (3-4 сут). Механизм передачи: аэрозольный. Путь передачи: воздушно-капельный.
5
Клиническая картина Клиническая картина Инкубационный период от 9 до 17 суток Катаральный период 3-4 суток -Синдром лихорадки постепенное повышение до 39,0 -Синдром интоксикации -Первые симптомы -сухой кашель, заложенность носа, иногда с необильным выделениями серозного характера.
6
Объективно : Объективно : – Умеренная гиперемия и разрыхленность задней стенки глотки. – Слизистые оболочки щек гиперемированные, разрыхленные, пятнистые – на 2-3 сут состояние больного ухудшается, кашель усиливается, гиперемия конъюнктивы, – на 2-3 сут состояние больного ухудшается, кашель усиливается, гиперемия конъюнктивы, На мягком небе энантема
7
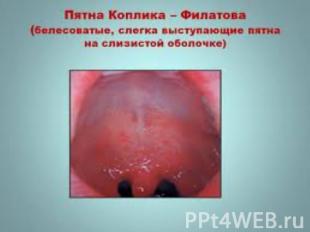
На 2-3 сут появляются пятна Бельского- Филатова-Коплика На 2-3 сут появляются пятна Бельского- Филатова-Коплика Это мелкие серовато- беловатые точки, окруженные венчиком гиперемии, локализуются у корневых зубов на слизистой оболочек щек, губ, десен.
8
Период высыпания на 4-5 сутки и продолжаеться 3-4 суток. Первые элементы сыпи появляються за ушами, на переносице. В теч. 1- х суток на лице, шее, верхняя часть груди. В теч. 2-х сыпь полностью покрывает туловище. На 3-4 сут -дистальные части рук и нижние конечности. Период высыпания на 4-5 сутки и продолжаеться 3-4 суток. Первые элементы сыпи появляються за ушами, на переносице. В теч. 1- х суток на лице, шее, верхняя часть груди. В теч. 2-х сыпь полностью покрывает туловище. На 3-4 сут -дистальные части рук и нижние конечности.
9
Сыпь пятнисто- папулезная. Вначале мелкая, насыщенного розового цвета. Элементы сыпи через неск.часов увеличиваються в размерах, сливаються: неправильной формы, крупные,ярко- красные Сыпь пятнисто- папулезная. Вначале мелкая, насыщенного розового цвета. Элементы сыпи через неск.часов увеличиваються в размерах, сливаються: неправильной формы, крупные,ярко- красные
10
11
Период пигментации 7-14 сут. Начинает темнеть, буреть, что свидетельствует о переходе ее пигментацию вследствие образования гемосидерина. Пигментация начинаеться уже с 3 х суток и происходит этапно. Не исчезает при надавливании и растягивании кожи. Период пигментации 7-14 сут. Начинает темнеть, буреть, что свидетельствует о переходе ее пигментацию вследствие образования гемосидерина. Пигментация начинаеться уже с 3 х суток и происходит этапно. Не исчезает при надавливании и растягивании кожи.
12
Диагностика Диагностика 1. Вирусологический метод 2. Серологический метод: РН, РСК, РТГА, РНГА. Проводят дважды – в начале заболевания и через дней. Диагностическим признаком являеться нарастание титра антител в 4 раза. 3. ОАК: в катаральном периоде- лейкопения, нейтропения, лимфоцитоз. В период высыпаний : лейкопения, эозинофилия, СОЭ не изменено.
13
Лечение Лечение 1. Постельный режим 2. Диета 3. Медикаментозная терапия -Этиотропное лечение:РНКазы, рекомбинантные интерфероны – Симптоматическое лечение: жаропонижающие(ибупрофен,парацетамол), отхаркивающие, противокашлевые. – Поливитамины
14
Диспансерное наблюдение. Не менее 2 лет(невропатолог, педиатор- инфекционист) Диспансерное наблюдение. Не менее 2 лет(невропатолог, педиатор- инфекционист) Профилактика : Профилактика : -неспецифическая ( изоляция до 5 сут от начала сыпи, дезинфекцию не проводят, карантин 17 сут с момента контакта. -специфическая Экстренная пассивная иммунизация Экстренная активная иммунизация
15
Спасибо за внимание Спасибо за внимание
Источник
Презентация на тему: Корь
Скачать эту презентацию
Скачать эту презентацию
№ слайда 1

Описание слайда:
Корь Приготовил: Мамедов М. Группа: 409 ОМПриняла:
№ слайда 2

Описание слайда:
острое вирусное заболевание, характеризующееся: общей интоксикацией, лихорадкой, катаральным воспалением слизистой оболочки верхних дыхательных путей, а также пятнисто – папуллёзной сыпью на коже.
№ слайда 3

Описание слайда:
ЭТИОЛОГИЯ Возбудитель кори был выделен в 1954 году Д.Эндерсом и Т.Пиблесом. Относится к РНК-содержащим вирусам семейства Paramyxoviridae рода Morbillivirus Диаметр вириона 150-250 нм геном вируса – однонитевая нефрагментированная минус-РНК. Имеются следующие основные белки – белки нуклеокапсида NP, P, L ( белки полимеразного комплекса, содержащего транскриптазу),
№ слайда 4

Описание слайда:
М – матриксный и два гликозилированных белка, входящих в состав суперкапсида – Н (гемагглютинин) и F (белок слияния, гемолизин). Вирус кори обладает гемагглютинирующей, гемолитической и симпластообразующей активностью. Нейраминидаза отсутствует. Имеет общие антигены с вирусом чумы собак и крупного рогатого скота.
№ слайда 5

Описание слайда:
Культивирование Вирус кори культивируют на первично-трипсинизированных культурах клуток почек обезьян и эмбрионов человека, перевиваемых культурах клеток Hela, Vero. Вирус размножаясь, вызывает характерный цитопатический эффект – образование гигиантских многоядерных клеток (симпластов) и зернистых включений в ядре и цитоплазме (синцитев). Белок F вызывает слияние клеток, кроме того, вирус оказывает мутагенное действие на хромосомы клеток. Лабораторные животные к вирусу кори маловосприимчивы, только у обезьян вирус вызывает болезнь с характерными клиническими проявлениями
№ слайда 6

Описание слайда:
Резистентность В окружающей среде вирус кори нестоек. При комнатной температуре инактивируется через 3-4 часа. Снижает свою активность при 37С, в кислой среде. При 56С погибает через 30 мин. Легко разрушается жирорастворителями, детергентами, Чувствителен к солнечному свету и УФ-лучаам. Устойчив к низким температурам (-70С)
№ слайда 7

Описание слайда:
Эпидемиология Корь – антропонозная инфекция, распространена повсеместно.Восприимчивость человека высока. Болеют люди разного возраста, но чаще дети 4-5 лет. Источник – больной человек. Основной путь инфицирования – воздушно-капельный, реже контактный. Больной заразен для окружающих с конца продромального периода и до 4-5ого дна после появления сыпи.
№ слайда 8

Описание слайда:
Патогенез 1.Возбудитель проникает через слизистые оболочки верхних дыхательных путей и глаз, 2.размножается в эпителиальных клетках; 3.попадает в подслизистую оболочку, лимфатические узлы. После репродукции вирус поступает в кровь (вирусемия) и поражает эндотелий кровеносных капилляров, обуславливая появление сыпи. Развиваются отёк и некротические изменения тканей.
№ слайда 9
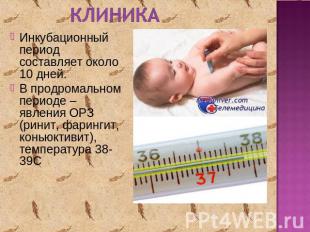
Описание слайда:
клиника Инкубационный период составляет около 10 дней.В продромальном периоде – явления ОРЗ (ринит, фарингит, коньюктивит), температура 38-39С
№ слайда 10
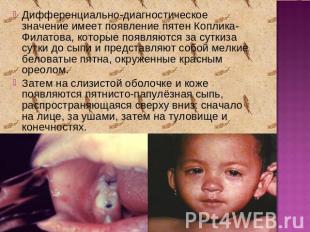
Описание слайда:
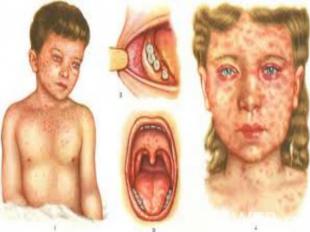
Дифференциально-диагностическое значение имеет появление пятен Коплика-Филатова, которые появляются за суткиза сутки до сыпи и представляют собой мелкие беловатые пятна, окруженные красным ореолом.Затем на слизистой оболочке и коже появляются пятнисто-папулёзная сыпь, распространяющаяся сверху вниз: сначало на лице, за ушами, затем на туловище и конечностях.
№ слайда 11
№ слайда 12
№ слайда 13

Описание слайда:
Заболевание длится 9-10 дней, сыпь исчезает, не оставляет следов. Найболее частое осложнение – пневмония, отит, круп. Редко – энцефалит, ПСПЭ. ПСПЭ (подострый склерозирующий панэнцефалит) – медленная прогрессирующая вирусная инфекция со смертельным исходом, в результате поражения нервной системы и гибелью нейронов и развитием двигательных и психических нарушений.
№ слайда 14

Описание слайда:
Развивается в возрасте 2-30 лет и обусловлено персистенцией вируса в клетках нейроглии без образования полноценных вирионов (нарушается образование оболочки, изменяется белок F, отсутствует белок М). В крови и ликворе больных обнаруживаются высокие титры антител (1:16000), а в клетках мозга – вирусные нуклеокапсиды.Основную роль в развитии инфекции играет снижает клеточного иммунитета.
№ слайда 15
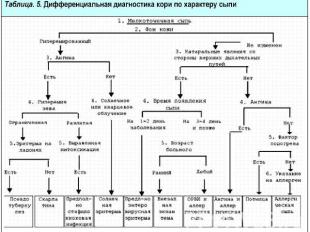
№ слайда 16
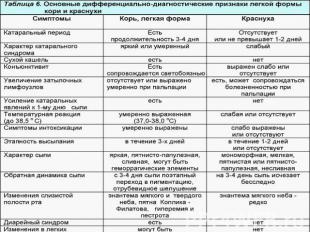
№ слайда 17

Описание слайда:
Иммунитет После перенесенного заболевания развивается стойкий, пожизненный иммунитет, обусловленный вируснейтрализующими антителами, Т-цитотоксическими лимфоцитами и клетками иммунной памяти.
№ слайда 18

Описание слайда:
Лабораторная диагностика Методом быстром диагностики является обнаружение специфического вирусного антигена в пораженных клетках с помощью РИФ.Для выделения вируса заражают исследуемым материалом (слизь из носоглотки, кровь в период до первых суток появления сыпи) культуры клеток. О размножении вируса судят по ЦПД и положительной реакции гемагглютинации. Идентифицируют вирус с помощью РИФ, РТГА и РН в культурах клеток.Для серодиагностики используют РСК, РТГА и РН а культуре клеток.
№ слайда 19

Описание слайда:
Лечение кори симптоматическое. Необходимо соблюдать постельный режим в течение недели и до двух недель домашний режим. Из-за светобоязни ребенок лучше чувствует себя в полутьме. Для смягчения мучительного кашля воздух помещения увлажняется с помощью влажных простыней. При необходимости назначают жаропонижающие и успокаивающие кашель средства. При осложнениях применяют антибиотики. В случаях токсикоза вводят гаммаглобулин или сыворотку реконвалесцентов. Для улучшения кровообращения назначают строфантин.
№ слайда 20

Описание слайда:
специфическая профилактика Основу профилактики кори составляет вакцинация детей.С этой целью применяют коревую вакцину из аттенуированных штаммов (Л-16) или ассоциированные вакцины (против кори, краснухи и паротита) – MMRII, приорикс.Вакцинацию проводят подкожно в возрасте 12 месяцев, ревакцинацию в 6 лет перед школой.
№ слайда 21
Описание слайда:
В очаге инфекции проводят пассивную профилактику нормальным человеческим иммуноглобулином. Прпарат эффективен при введении не позднее 7-го дня инкубационного периода.
№ слайда 22

Описание слайда:
СПАСИБО ЗА ВНИМАНИЯСПАСИБО ЗА ВНИМАНИЯ
Источник
