Корь краснуха паротит эпидемиология


ЛЕКЦИЯ № 4 «Эпидемиология и профилактика кори, краснухи, эпидемического паротита» Дисциплина: эпидемиология Специальность: лечебное дело Старший преподаватель к. м. н. Колдунов И. Н.

ЛИТЕРАТУРА Основная 1. Зуева, Л. П. Эпидемиология / Л. П. Зуева, Р. Х. Яфаев – СПб. : ООО «Издательство ФОЛИАНТ» , 2006. – 752 с. : ил. 2. Покровский В. И. Инфекционные болезни и эпидемиология: Учебник / В. И. Покровский, С. Г. Пак, Н. И. Брико, Б. К. Данилкин. – 2 -е изд. – М. : ГЭОТАР-Медиа, 2008. – 816 с. : ил. 3. Эпидемиология: Учебник: В 2 т. Т. 1 / Н. И. Брико, Л. П. Зуева, В. И. Покровский, В. П. Сергиев, В. В. Шкарин. – М. : ООО «Издательство «Медицинское информационное агентство» , 2013. – 832 с. : ил. Дополнительная 1. Беляков В. Д. Введение в эпидемиологию инфекционных и неинфекционных заболеваний человека / В. Д. Беляков, Т. А. Семененко, М. Х. Шрага. – М. : Медицина, 2001, – 264 с. 2. Ющук Н. Д. Краткий курс эпидемиологии (схемы, таблицы): учебное пособие / Н. Д. Ющук, Ю. В. Мартынов. – М. : ОАО «Издательство «Медицина» , 2005. 200 с.

Руководящие документы • СП 3. 1. 2952 -11 «Профилактика кори, краснухи и эпидемического паротита» ; • Приказ Минздрава РФ от 21. 03. 2014 г. N 125 н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» ; • Методические указания МУ 3. 1. 2943 -11 «Организация и проведение серологического мониторинга состояния коллективного иммунитета к инфекциям, управляемым средствами специфической профилактики (дифтерия, столбняк, коклюш, корь, краснуха, эпидемический паротит, полиомиелит, гепатит В)» .

Определения • Корь (Morbilli) – острое инфекционное заболевание, вызываемое вирусом кори, передающееся воздушно-капельным путем, характеризующееся катаральным синдромом, поражением слизистых оболочек полости рта, синдромом интоксикации, наличием пятнистопапулезной сыпи с переходом в пигментацию. • Краснуха (Rubeola) – острое инфекционное заболевание, вызываемое вирусом краснухи, передающееся воздушно-капельным путем, характеризующееся мелкопятнистой сыпью, увеличением периферических лимфоузлов, преимущественно затылочных и заднешейных, умеренной интоксикацией и незначительными катаральными явлениями. • Эпидемический паротит (Parotitis epidemica) – острое инфекционное заболевание, вызываемое вирусом эпидемического паротита, передающееся воздушно-капельным путем, характеризующееся синдромом интоксикации, поражением слюнных желез, ЦНС, частым вовлечением в процесс других органов и систем.

История • Заболевания известны еще до н. э. Корь • В XVIII Сиденгам дал описание клинической картины кори и дифференцировал ее от скарлатины; • В XVIII заболевание выделили в отдельную нозологическую форму; • 1954 г. J. Enders, T. Peebles выделили возбудителя. Краснуха • 1834 г. – краснуха описана как самостоятельное заболевание; • 1881 г. – выделена в отдельную нозологическую форму; • 1962 г. P. Parkman и T. Weller выделили вирус краснухи. Эпидемический паротит • Впервые описал до н. э. Гиппократ; • В 1887 г. проведены основополагающие исследования по эпидемическому паротиту в России И. Троицким; • 1934 г. Johnson и Goodpasture выделили возбудителя.

Возбудитель кори • Семейство – Paramyxoviridae, Род – Morbillivirus, Вид – Polinosa morbillarum. РНК-вирус, d=120 -250 нм Оболочка – двойной липидный слой, включающий гликопротеины Н – (гемагглютинин) и F (белок слияния). Н – ответственен за прикрепление вируса к клетке хозяина. Нуклеокапсид окружен матриксным белком М. В антигенном отношении штаммы идентичны. Устойчивость – малоустойчив в окружающей среде, чувствителен к УФ облучению, в капельках слюны погибает через 30 минут, при высыхании – мгновенно.
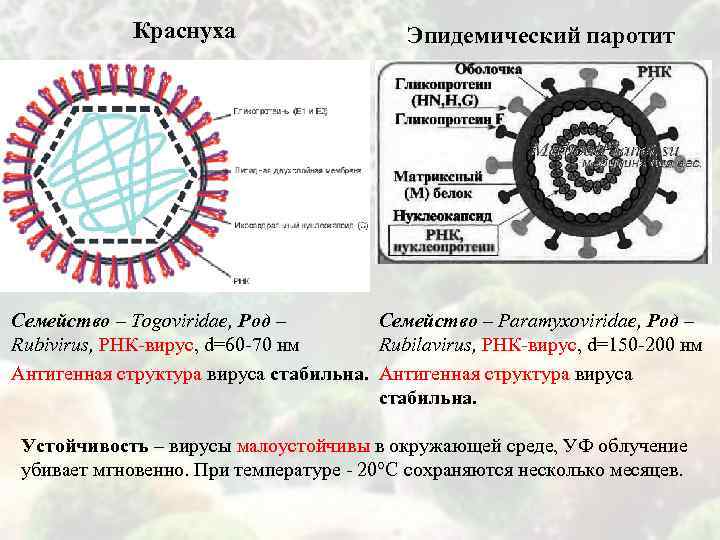
Краснуха Эпидемический паротит Семейство – Togoviridae, Род – Семейство – Paramyxoviridae, Род – Rubivirus, РНК-вирус, d=60 -70 нм Rubilavirus, РНК-вирус, d=150 -200 нм Антигенная структура вируса стабильна. Устойчивость – вирусы малоустойчивы в окружающей среде, УФ облучение убивает мгновенно. При температуре – 20°С сохраняются несколько месяцев.
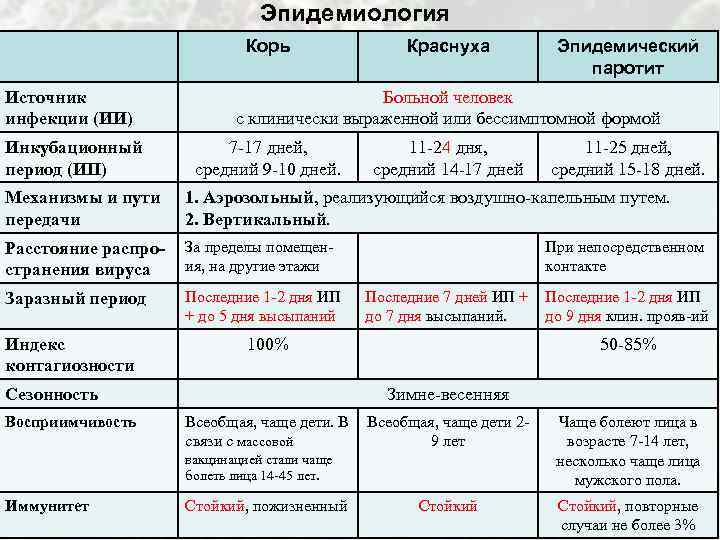
Эпидемиология Корь Источник инфекции (ИИ) Инкубационный период (ИП) Краснуха Эпидемический паротит Больной человек с клинически выраженной или бессимптомной формой 7 -17 дней, средний 9 -10 дней. 11 -24 дня, средний 14 -17 дней 11 -25 дней, средний 15 -18 дней. Механизмы и пути передачи 1. Аэрозольный, реализующийся воздушно-капельным путем. 2. Вертикальный. Расстояние распространения вируса За пределы помещения, на другие этажи Заразный период Последние 1 -2 дня ИП + до 5 дня высыпаний Индекс контагиозности Последние 7 дней ИП + Последние 1 -2 дня ИП до 7 дня высыпаний. до 9 дня клин. прояв-ий 100% Сезонность Восприимчивость При непосредственном контакте 50 -85% Зимне-весенняя Всеобщая, чаще дети. В Всеобщая, чаще дети 2 связи с массовой 9 лет вакцинацией стали чаще болеть лица 14 -45 лет. Иммунитет Стойкий, пожизненный Стойкий Чаще болеют лица в возрасте 7 -14 лет, несколько чаще лица мужского пола. Стойкий, повторные случаи не более 3%
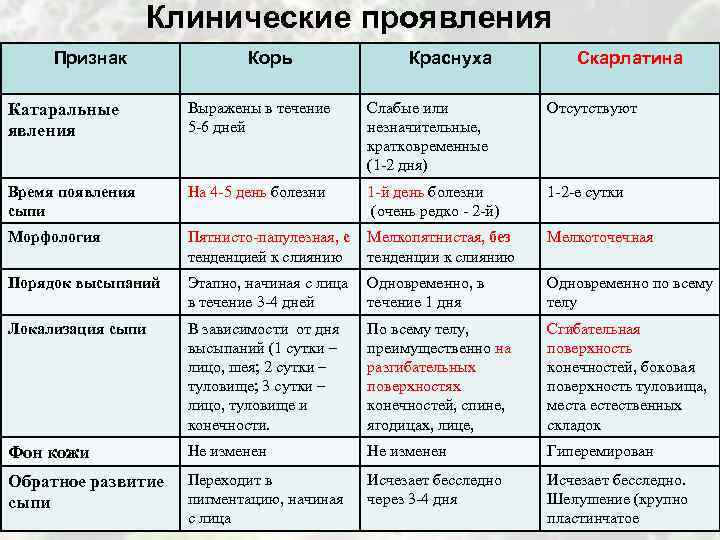
Клинические проявления Признак Корь Краснуха Скарлатина Катаральные явления Выражены в течение 5 -6 дней Слабые или незначительные, кратковременные (1 -2 дня) Отсутствуют Время появления сыпи На 4 -5 день болезни 1 -й день болезни (очень редко – 2 -й) 1 -2 -е сутки Морфология Пятнисто-папулезная, с Мелкопятнистая, без тенденцией к слиянию тенденции к слиянию Мелкоточечная Порядок высыпаний Этапно, начиная с лица Одновременно, в Одновременно по всему • – больной или носитель токсигенных C. diphtheriae. Носительство в течение 3 -4 дней течение 1 дня телу может продолжаться более 6 месяцев. В зависимости от дня По всему телу, Сгибательная высыпаний (1 сутки – преимущественно на поверхность • Инкубационный период: от 2 до 10 дней, чаще до 7 дней. Локализация сыпи лицо, шея; 2 сутки – туловище; 3 сутки – лицо, туловище и конечности. разгибательных поверхностях конечностей, спине, ягодицах, лице, конечностей, боковая поверхность туловища, места естественных складок Фон кожи Не изменен Гиперемирован Обратное развитие сыпи– • Переходит в пигментацию, начиная с лица Исчезает бесследно через 3 -4 дня Исчезает бесследно. Шелушение (крупно пластинчатое
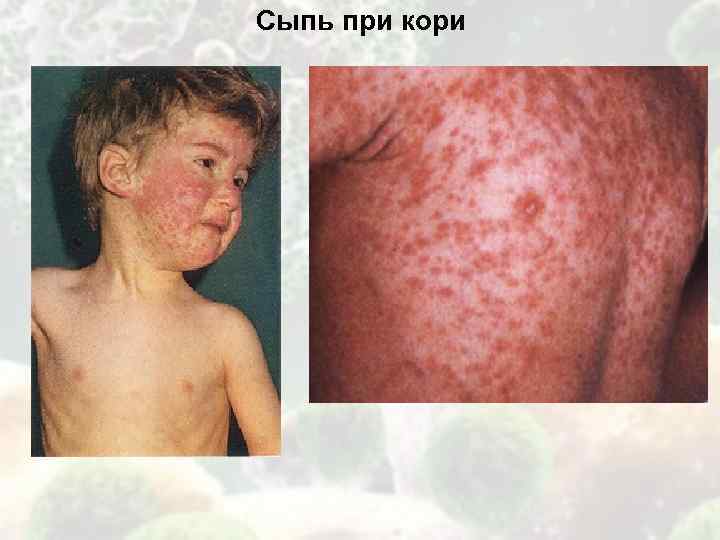
Сыпь при кори
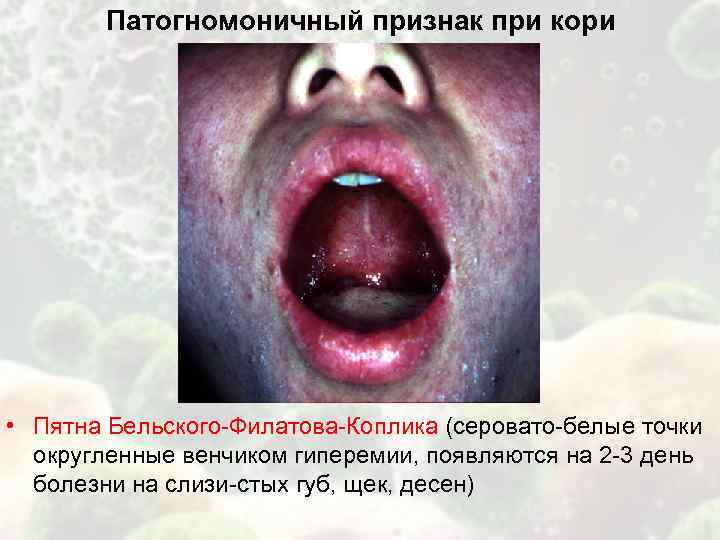
Патогномоничный признак при кори • Пятна Бельского-Филатова-Коплика (серовато-белые точки округленные венчиком гиперемии, появляются на 2 -3 день болезни на слизи-стых губ, щек, десен)
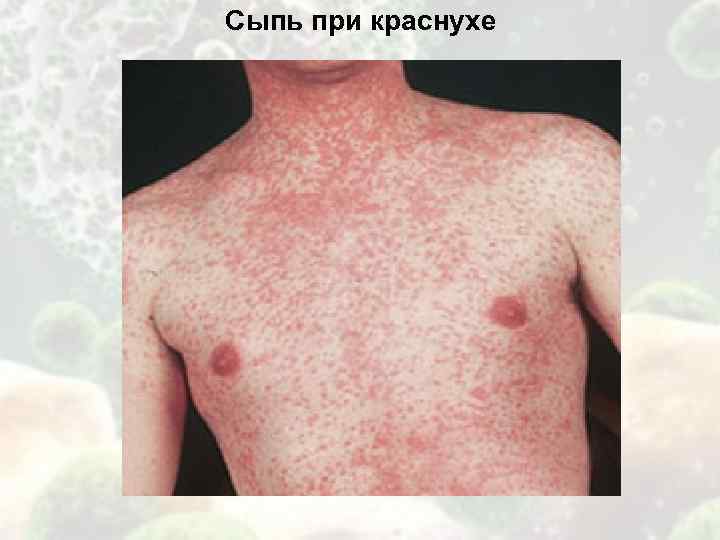
Сыпь при краснухе
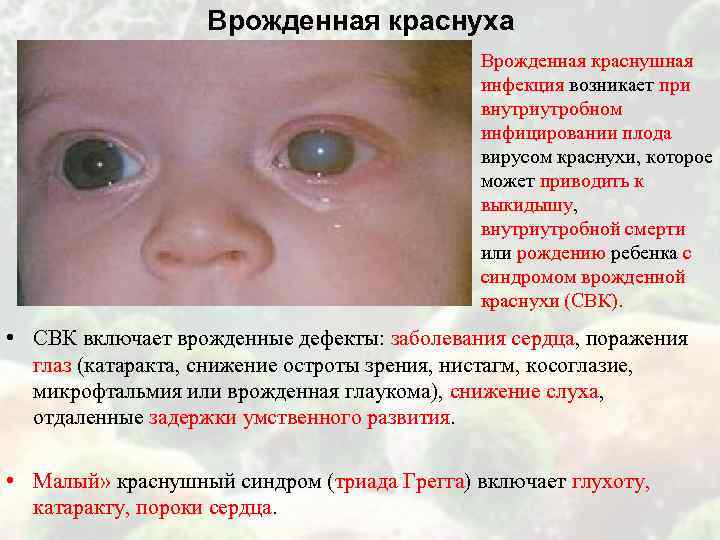
Врожденная краснуха Врожденная краснушная инфекция возникает при внутриутробном инфицировании плода вирусом краснухи, которое может приводить к выкидышу, внутриутробной смерти или рождению ребенка с синдромом врожденной краснухи (СВК). • СВК включает врожденные дефекты: заболевания сердца, поражения глаз (катаракта, снижение остроты зрения, нистагм, косоглазие, микрофтальмия или врожденная глаукома), снижение слуха, отдаленные задержки умственного развития. • Малый» краснушный синдром (триада Грегга) включает глухоту, катаракту, пороки сердца.

Эпидемический паротит • Вирус эпидемического паротита поражает железы экзоэпителиального происхождения: слюнные (околоушные, подчелюстные, подъязычные), поджелудочную (внешнесекреторную часть), мужские половые (яички, простату), женские половые (яичники, бортолиновы), молочные, щитовидные, слезные. Клиника • Увеличенные околоушные железы в течение 2 -10 дней. • Болевые точки Филатова (болезненность при надавливании на козелок) • Симптом Мурсона (отечность и гиперемия во круг выводного протока слюнной железы) • Поражение поджелудочной железы в 50% случаев • Орхит у мужчин развивается до 68% случаев (в дошкольном возрасте в 2% случаев, 11 -15 лет – 17%, 16 -17 лет – 34% случаев). Исходы • При поражении мужских половых желез: атрофия яичек, хронический орхит, гипогонадизм, бесплодие, импотенция. • У женщин возможно развитие бесплодия, ранней менопаузы, атрофия яичников, нарушение менструального цикла и др. • Поджелудочная железа: хронический панкреатит, сахарный диабет, ожирение

Эпидемический паротит

Регистрация и учет случаев заболевания • О каждом случае заболевания корью, краснухой, эпидемическим паротитом или при подозрении на эти заболевания, медицинская организация обязана, в течение 2 часов сообщить об этом по телефону и в течение 12 часов направить экстренное извещение установленной формы (N 058/у) в орган, осуществляющий государственный санитарно-эпидемиологический надзор, • Медицинская организация, изменившая или уточнившая диагноз, в течение 12 часов подает новое экстренное извещение в органы, осуществляющие госсанэпиднадзор, указав первоначальный диагноз, измененный (уточненный) диагноз, дату установления измененного (уточненного) диагноза и результаты лабораторного исследования. • Каждый случай заболевания корью, краснухой, эпидемическим паротитом или подозрения на эти заболевание подлежит регистрации и учету в журнале инфекционных заболеваний.

Лабораторная диагностика • Выявление в сыворотке крови больного специфических антител, относящихся к иммуноглобулинам класса M (далее – Ig. M), методом ИФА является основанием для установления (подтверждения) диагноза “корь”, “краснуха”. • Взятие крови для исследований осуществляется на 4 – 5 день с момента появления сыпи (1 сыворотка) и не ранее чем через 10 – 14 дней от даты взятия первой пробы (2 сыворотка). • Нарастание титра специфических антител, относящихся к Ig. G, в 4 и более раза является основанием для постановки диагноза “корь” или “краснуха”.

Противоэпидемические мероприятия При получении экстренного извещения специалисты территориальных органов, осуществляющих госсанэпиднадзор, в течение 24 часов проводят эпидемиологическое обследование очага инфекции: – определяют границы очага по месту проживания, работы, обучения, пребывания заболевшего (при подозрении на заболевание); – определяют круг лиц, бывших в контакте с заболевшим, их прививочный и инфекционный анамнез в отношении кори, или краснухи, или эпидемического паротита; – осуществляют контроль за проведением противоэпидемических и профилактических мероприятий в очагах. Наблюдение за очагом в течение 21 дня с момента выявления последнего больного заболевшего в коллектив не принимаются лица, не болевшие корью, краснухой или эпидемическим паротитом и не привитые против этих инфекций.

Противоэпидемические мероприятия Направленные на источник инфекции Обязательная госпитализация в случаях: • – тяжелого клинического течения заболевания; • – лиц, из организаций с круглосуточным пребыванием; • – лиц, проживающих в общежитиях, коммунальных квартирах; • – при наличии в семье заболевшего лиц из числа декретированных групп населения. Госпитализированные должны находиться в стационаре не менее: • – 5 дней с момента появления сыпи при кори, • – 7 дней с момента появления сыпи при краснухе, • – 9 дней – при эпидемическом паротите. • Допуск реконвалесцентов в организованные коллективы разрешается после их клинического выздоровления. •

Противоэпидемические мероприятия • • • Мероприятия в отношении контактных Ежедневное медицинское наблюдение; Иммунизация против кори и эпидемического паротита: – против кори подлежат лица не болевшие корью ранее, не привитые, не имеющие сведений о прививках, а также привитые однократно – без ограничения возраста. Прививки проводятся в течение первых 72 часов с момента выявления больного. При расширении границ сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге. – против эпидпаротита подлежат не болевшие ранее, не привитые или не имеющие сведений о прививках. Иммунизация проводится в течение 7 дней с момента выявления 1 -го больного. Детям, не привитым против кори или эпидемического паротита (по возрасту, в связи с медицинскими противопоказаниями или из -за отказа), не позднее 5 -го дня с момента контакта вводится иммуноглобулин человека нормальный.

• • • Мероприятия в отношении беременных в очагах краснухи За беременными устанавливают медицинское наблюдение; Проводят серологическое обследование на наличие Ig. M и Ig. G к вирусу краснухи. В случае появления у беременной клинических признаков краснухи беременную предупреждают о наличии риска врожденной патологии плода. Решение о прерывании беременности женщина принимает самостоятельно. Если при обследовании у беременной выявлены специфические Ig. G при отсутствии Ig. M в концентрациях (титрах) 25 МЕ/мл и выше (условно защитных), в т. ч. и при повторном обследовании через 10 – 14 дней риск СВК исключается, дальнейшее наблюдение за беременной не проводят. Если антитела Ig. G и Ig. M не обнаружены при 3 -х обследованиях с интервалом в 10 – 14 дней наблюдение за беременной прекращают, но предупреждают о том, что она восприимчива (серонегативна) к краснушной инфекции. Прививки против краснухи можно проводить после окончания периода лактации.

Мероприятия в отношении беременных в очагах краснухи • Если при повторном обследовании выявлены специфические Ig. M антитела, при отсутствии антител Ig. G, то через 10 – 14 дней проводят третье серологическое обследование. При выявлении Ig. G и Ig. M антител женщину предупреждают о риске СВК, о чем делается запись в медицинской документации, удостоверяемая подписями врача и беременной. Решение о прерывании беременности женщина принимает самостоятельно. • Если при первом обследовании обнаружены Ig. M и Ig. G антитела, беременную предупреждают о наличии риска врожденной патологии плода, о чем делается запись в медицинской документации, удостоверяемая подписями врача и беременной. Через 10 – 14 дней проводят повторное обследование с определением авидности Ig. G антител. При подтверждении диагноза (положительные Ig. M и низкий индекс авидности Ig. G) решение о прерывании беременности женщина принимает самостоятельно. •

Вакцинация против кори, краснухи, эпидемического паротита • Вакцинация – в 12 месяцев, ревакцинация – в 6 лет. • Вакцинация против краснухи. Дети от 1 года до 18 лет, женщины от 18 до 25 лет (включительно), не болевшие, не привитые, привитые однократно против краснухи, не имеющие сведений о прививках против краснухи. • Защитный титр антител против краснухи – 25 МЕ. • Вакцинация против кори. Дети от 1 года до 18 лет включительно и взрослые в возрасте до 35 лет (включительно), не болевшие, не привитые, привитые однократно, не имеющие сведений о прививках против кори. Вакцинация проводится двукратно, с интервалом между прививками не менее 3 -х месяцев.

Источник
ЛЕКЦИЯ № 4. Корь. Краснуха. Этиология, патогенез, клиника, диагностика, лечение
1. Корь
Корь – острая вирусная болезнь с воздушно-капельным путем передачи, характеризующаяся цикличностью течения, лихорадкой, интоксикацией, катаральным воспалением дыхательных путей и оболочек глаз, пятнисто-папулезной сыпью на коже.
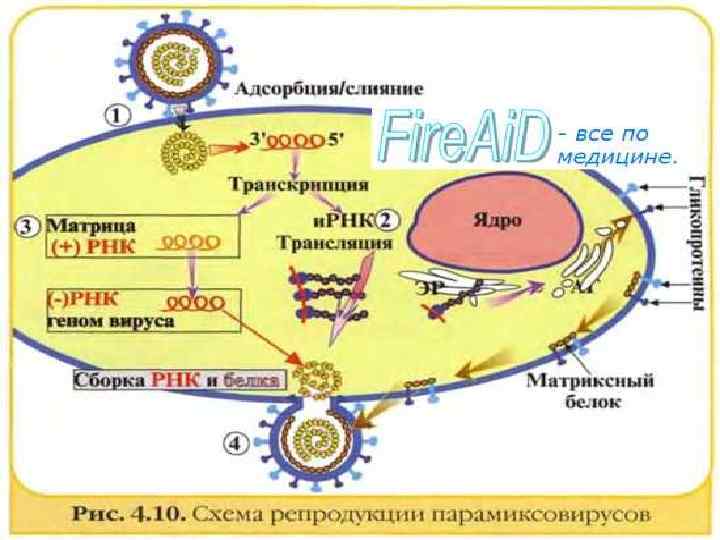
Этиология. Возбудитель из семейства парамиксовирусов, быст-ро инактивируется во внешней среде. Вирус содержит РНК, имеет неправильную форму. Неустойчив во внешней среде, быстро погибает под действием высоких температур, ультрафиолетового облучения, эфира, при высушивании. Он длительное время сохраняет активность при низких температурах и не чувствителен к антибиотикам.
Эпидемиология. Источник инфекции – больной корью человек. Вирусоносительство при кори не установлено. Больной заразен в последние 2 дня инкубационного периода, весь катаральный период и в первые 4 дня после появления сыпи. Передача инфекции производится воздушно-капельным путем. После перенесенной реактивной коревой инфекции вырабатывается стойкий, пожизненный иммунитет.
Патогенез. В конце инкубационного и до 3-го дня периода высыпания вирус содержится в крови (вирусемия). Происходит системное поражение лимфоидной ткани и ретикулоэндотелиальной системы с образованием гигантских многоядерных структур. Вирус поражает слизистые оболочки дыхательных путей и вызывает периваскулярное воспаление верхних слоев кожи, что проявляется сыпью. Доказана роль аллергических механизмов. Возможна персистенция коревого вируса в организме после перенесенной кори с развитием подострого склерозирующего панэнцефалита, имеющего прогрессирующее течение и заканчивающегося летальным исходом.
Клиника. Выделяют следующие периоды болезни:
1) инкубационный (скрытый) – 9—17 дней. Если ребенку вводился иммуноглобулин (или препараты крови) до или после контакта с больным корью, инкубационный период может удлиняться до 21 дня;
2) катаральный (начальный, продромальный) период – 3—4 дня;
3) период высыпания – 3—4 дня;
4) период пигментации – 7—14 дней.
Катаральный (начальный) период длительностью 3—4 дня характеризуется повышением температуры тела до фебрильных цифр, общей интоксикацией, выраженным катаральным воспалением верхних дыхательных путей и конъюнктивы. Выделения из носа обильные, серозного характера, затем появляется сухой, резкий, навязчивый кашель. Отмечаются гиперемия конъюнктивы, светобоязнь, слезотечение, отек век. Патогномоничный симптом, возникающий за 1—2 дня до высыпания, – пятна Бельского—Филатова—Коплика: на слизистой оболочке щек у малых коренных зубов (реже – губ и десен) появляются мелкие серовато– беловатые точки, окруженные красным венчиком, величиной с маковое зерно. Они не сливаются, их нельзя снять шпателем, так как они представляют собой мелкие участки некротизированного эпителия. Этот симптом держится 2—3 дня. На 4—5-й день болезни при новом повышении температуры появляется сыпь, начинается период высыпания, который продолжается 3 дня и характеризуется этапностью: вначале сыпь обнаруживается на лице, шее, верхней части груди, затем на туловище и на 3-й день – на конечностях. Элементы сыпи – крупные, яркие пятнисто-папулезные, незудящие, сопровождаются ухудшением общего состояния больного, могут сливаться между собой и после угасания оставляют пятнистую пигментацию в том же порядке, как и появлялись. Сыпь держится 1—1,5 недели и заканчивается мелким отрубевидным шелушением. В период пигментации температура тела нормализуется, улучшается самочувствие, катаральные явления постепенно исчезают. Корь протекает в легкой, среднетяжелой и тяжелой формах. У серопрофилактированных лиц, наблюдается митигированнная (ослабленная) корь, характеризующаяся рудиментарностью всех симптомов. К осложнениям наиболее часто присоединяются ларингит, который может сопровождаться стенозом гортани – ранним крупом, связанным с действием коревого вируса, и поздним крупом с более тяжелым и длительным течением; пневмония, связанная, как и поздний круп, с вторичной бактериальной инфекцией и особенно частая у детей раннего возраста; стоматит, отит, блефарит, кератит. Очень редким и опасным осложнением является коревой энцефалит, менингоэнцефалит. Корь у взрослых протекает тяжелее, чем у детей. Симптомы интоксикации, лихорадка, катаральные проявления более ярко выражены.
Диагностика проводится на основании анамнеза, клинических и лабораторных данных. В анализе крови – лейкопения, эозинопения, моноцитопения. Точному распознаванию помогает серологическое исследование (РТГА). Для ранней диагностики применяется метод иммуноферментного анализа ИФ, с помощью которого в крови больного в остром периоде заболевания обнаруживают противокоревые антитела класса IG М, что указывает на острую коревую инфекцию, а антитела класса. IG G свидетельствуют о ранее перенесенном заболевании (вакцинации).
Дифференциальный диагноз проводится с ОРЗ, краснухой (при которой катаральный период отсутствует, сыпь появляется сразу в первый день болезни и быстро распространяется на все туловище и конечности, располагается преимущественно на разгибательных поверхностях, более мелкая, не оставляет пигментации, не имеет тенденции к слиянию, также типично увеличение затылочных и заднешейных лимфатических узлов), аллергическими и лекарственными сыпями.
Лечение. Специфическое лечение не разработано. В основе терапии – соблюдение постельного режима до нормализации температуры и соблюдение гигиены тела. Больные госпитализируются в случаях тяжелых форм заболевания, наличия осложнений, также госпитализируются дети до 1 года. Проводится посиндромная симптоматическая медикаментозная терапия. При осложнениях бактериальной природы – антибиотикотерапия. Лечение осложнений проводится по общим правилам.
Прогноз. Летальные случаи при кори крайне редки. В основном они встречаются при коревом энцефалите.
Профилактика. Необходима вакцинация всех детей с 15—18-месячного возраста. Для этой цели используется живая коревая вакцина Ленинград-16. Разведенную вакцину вводят однократно подкожно ослабленным детям без возрастных ограничений, а также не достигшим 3-летнего возраста. Детям до 3-летнего возраста, имевшим контакт с больными корью, с профилактической целью вводится иммуноглобулин в количестве 3 мл. Заболевшие корью подвергаются изоляции не менее чем до 5-го дня с появления сыпи. Подлежат разобщению с 8-го по 17-й день дети, контактировавшие с больными и не подвергавшиеся активной иммунизации. Дети, подвергавшиеся пассивной иммунизации, разобщаются до 21-го дня с момента возможного заражения. Дезинфекцию не проводят.
2. Краснуха
Краснуха – острое вирусное заболевание с воздушно-капельным путем передачи, характеризуется кратковременным лихорадочным состоянием, пятнистой сыпью и припуханием заднешейных и затылочных лимфатических узлов.
Этиология. Вирус содержит РНК, имеет сферическую форму, неустойчив во внешней среде, быстро погибает под действием высоких температур, ультрафиолетового облучения и эфира, длительно сохраняет активность при замораживании.
Эпидемиология. Путь распространения – воздушно-капельный с преимущественным поражением детей от 1 до 9 лет. Отмечается зимне-весенний пик заболеваемости. Источники инфекции – больной человек или вирусовыделитель. Заразным больной бывает за 7 дней до появления сыпи и 5—7 дней после ее появления. Врожденный иммунитет к краснухе имеется у детей первого полугодия жизни, затем он снижается. После перенесенной краснухи вырабатывается стойкий, пожизненный иммунитет.
Клиника. Инкубационный период – 11—21 день, иногда удлиняется до 23 дней. Продромальный период непостоянный и продолжается от нескольких часов до одних суток, также характерно появление энантемы в виде мелких пятен на слизистой мягкого и твердого неба на фоне гиперемии слизистых дужек и задней стенки глотки. В этот период появляются увеличенные заднешейные, затылочные и другие лимфатические узлы. Одновременно с небольшим повышением температуры на коже всего тела появляется сыпь, продолжительность высыпаний – 2—4 дня, элементы появляются вначале на лице и в первые сутки распространяются на все кожные покровы. Сыпь мелкопятнистого характера, неяркая, розовая, обильная, с ровными очертаниями, не зудит, преимущественно локализуется на разгибательных поверхностях конечностей, на спине, пояснице, ягодицах. Элементы сыпи не имеют склонности к слиянию и исчезают через 2—3 дня, не оставляя пигментации. Самочувствие больного, как правило, почти не нарушено. Постоянным признаком следует считать полиаденит. Осложнения при постнатальном заражении очень редки (артропатии, энцефалиты). Внутриутробное заражение эмбриона приводит к его гибели или развитию хронической краснушной инфекции с поражением различных органов и формированием внутриутробных пороков развития (микроцефалии, гидроцефалии, глухоты, катаракты, пороков сердца и др.). Внутриутробное заражение после окончания органогенеза приводит к развитию фотопатии (анемии, тромбоцитопенической пурпуры, гепатита, поражений костей и др.). У таких детей наблюдается длительная персистенция вируса.
Диагностика производится на основании жалоб, анамнеза, клинических и лабораторных данных. Для ранней диагностики применяется метод иммуноферментного анализа ИФА, где имеет место обнаружение в крови больного в остром периоде заболевания противокоревых антител класса IG М, что указывает на острую краснушную инфекцию, а антитела класса IG G свидетельствуют о ранее перенесенном заболевании (вакцинации). Диагноз врожденной краснухи может быть подтвержден выявлением вирусных антигенов в биоптатах тканей, крови, ликворе.
Дифференциальный диагноз проводится с корью, скарлатиной, энтеровирусной инфекцией, аллергической сыпью. В отличие от кори при краснухе в большинстве случаев отсутствуют катаральный период, пятна Бельского—Филатова—Коплика, выраженная этапность высыпания; сыпь более бледная, не имеет склонности к слиянию и не оставляет пигментации и шелушения. Точному диагнозу помогает серологическое исследование (РТГА).
Лечение проводится в амбулаторных условиях, госпитализации подлежат больные с тяжелым течением, с осложнениями со стороны ЦНС или больные по эпидемиологическим показаниям. Назначают симптоматическое лечение, витаминотерапию.
Прогноз благоприятный.
Профилактика. Изоляция больного – не менее 7 дней от начала заболевания (появления сыпи). Изоляция контактных – на период с 11-го по 21-й день от момента контакта. Необходимо оберегать беременных женщин, не болевших краснухой, от общения с больными на срок не менее 3 недель. В случае контакта беременной женщины с больным краснухой рекомендуется ввести гипериммунный гамма-глобулин (до 20 мл). Заболевание женщины краснухой в первые 3 месяца беременности считают показанием для прерывания. Разработан метод активной иммунизации живой краснушной вакциной детей в возрасте 12—15 лет, а ревакцинацию проводят в возрасте 6 лет и девочкам в 13 лет.
Источник
