Корь это заболевание дыхательных путей
Корь (Morbilli) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
Царство — вирусы
Подцарство — РНК-содержащие
Семейство — Paramyxoviridae
Род — Morbillivirus
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости).[2][5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Привитая (переболевшая) и имеющая иммунитет мать передаёт его своему ребёнку (до 3-х месяцев), то есть у таких детей имеется врожденный иммунитет, который постепенно снижается и к 10 месяцам исчезает – дети становятся восприимчивыми к заболеванию. Болеют преимущественно дети (переносящие заболевание относительно благоприятно), однако в последнее время всё чаще поступают сообщения о развитии кори у взрослых, у которых заболевание протекает крайне тяжело (причины — массовый отказ от профилактических прививок).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори.[1][3]
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
Синдромы кори:
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
Характерные жалобы больных: нарастающие слабость, вялость, снижение аппетита, нарушения сна, «песок в глазах», отёчность нижних век, иногда насморк, повышенная температура тела (до 39°С). Далее присоединяется першение в горле, появляется сухой кашель, одышка, могут быть боли в животе, диарея (наслоение вторичной флоры), появляется сыпь (с её появлением усиливаются синдромы общей инфекционной интоксикации и поражения респираторного тракта).

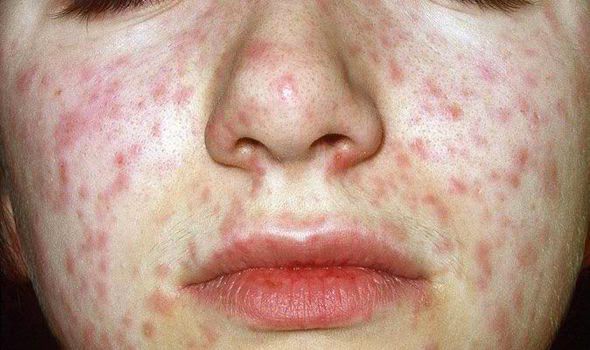
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
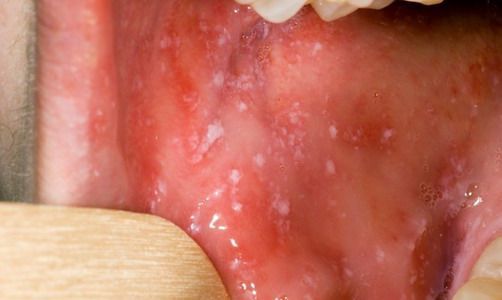
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4][5]
Дифференциальный диагноз
| признаки | корь | краснуха | псевдотуберкулёз | аллергическая сыпь |
|---|---|---|---|---|
| инк. период | 9-11 дней | 11-24 дня | 3-18 дней | до суток |
| эпидемиологические предпосылки | контакт с больным | контакт с больным | употребление сырых овощей | контакт с аллергеном |
| воспалительные изменения ВДП | выражены | умеренно выражены | умеренны или отсутствуют | нет |
| конъюнктивит | выражен | слабо выражен | слабо выражен | нет |
| ГЛАП (ув. лимфоузлов) | выражена | выражена (затылочные и заднешейные) | умеренно (мезаденит) | нет |
| характер сыпи | макуло-папулёзная | мелкопятнистая | точечная, скарлатиноподобная, макуло-папулёзная | макуло-папулёзная, зудящая |
| время появления сыпи | 3-4 день | 1 день | 2-4 день | до суток |
| этапность высыпаний | выражена | нет | нет | нет |
| патогномоничные признаки | пятна Бельского- Филатова-Коплика | пятна Форхгеймера | симптомы «перчаток и носков» | нет |
Источник
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой. Вирус кори проникает в организм воздушно-капельным путем. Инкубационный период длится до 2-х недель, иногда до 1 месяца. Катаральный период кори проявляется кашлем, лихорадкой, шейным лимфаденитом. На смену ему приходит период высыпаний с характерным для кори этапным появлением элементов сыпи. Выздоровление начинается спустя 1-2 недели от начала кори. Диагностика кори осуществляется, как правило, на основании клинических данных. Лечение преимущественно симптоматическое, направленно на снижение температуры тела, дезинтоксикацию, повышение сопротивляемости организма.
Общие сведения
Корь относится к острым вирусным инфекционным заболеваниям, характеризуется сочетанием катаральной симптоматики со специфической экзантемой.
Характеристика возбудителя
Вирус кори РНК-содержащий, относится к роду Morbillivirus. Во внешней среде неустойчив, инактивируется при высушивании, воздействии солнечного света, ультрафиолетового облучения, при нагревании до 50 °С. Вирус способен сохраняться в комнатной температуре 1-2 дня, при охлаждении (температурный оптимум для сохранения жизнеспособности: от -15 до -20 °С) остается активным несколько недель.
Резервуаром и источником инфекции является больной человек. Выделение инфекции начинается в последние 1-2 дня инкубации, весь продромальный период и продолжается на протяжении 4 дней периода высыпаний. В некоторых случаях время контагиозности затягивается до 10 дней с появления экзантемы. Бессимптомного носительства кори не отмечается.
Вирус кори передается по аэрозольному механизму воздушно-капельным путем. Больной выделяет возбудителя в окружающую среду во время кашля, чихания, просто при выдыхании воздуха и разговоре. Мелкодисперсная взвесь разносится с током воздуха по помещению. Ввиду слабой устойчивости вируса контактно-бытовой путь передачи исключается. При заражении корью беременной женщины возможна трансплацентарная передача инфекции.
Люди крайне восприимчивы к кори, после перенесения сохраняется пожизненный напряженный иммунитет. Обычно заболевание возникает в детском возрасте, у взрослых корь встречается редко и протекает заметно тяжелее. Пик заболеваемости приходится на зимне-весенний период, минимальное количество случаев регистрируют в августе-сентябре. Заболеваемость корью значительно снизилась в последнее время ввиду проведения плановой вакцинации населения.
Патогенез кори
Вирус внедряется в организм через слизистую оболочку верхних дыхательных путей, реплицируется в клетках их покровного эпителия и распространяется по организму с током крови, накапливаясь в структурах ретикулоэндотелиальной системы. Вирус кори имеет тропность к покровным тканям (кожа, конъюнктива, слизистые оболочки ротовой полости и дыхательных путей).
В редких случаях возможно поражение вирусом головного мозга с развитием коревого энцефалита. Пораженный вирусом эпителий слизистой респираторной системы иногда подвергается некрозу, открывая доступ для бактериальной инфекции. Имеется мнение, что возбудитель кори способен длительно сохраняться в организме, вызывая медленную инфекцию, приводящую к возникновению системных заболеваний (склеродермии, системной красной волчанки, рассеянного склероза и др.).
Симптомы кори
Инкубационный период кори продолжается 1-2 недели, в случаях введения иммуноглобулина удлиняется до 3-4 недель. Типичное течение кори происходит с последовательной сменой трех стадий: катаральной, высыпаний и реконвалесценции. Катаральный период начинается с подъема температуры и развития признаков общей интоксикации. Лихорадка может достигать крайне высоких цифр, больные жалуются на интенсивную головную боль, бессонницу, озноб, выраженную слабость. У детей симптоматика интоксикации в значительной степени сглажена.
На фоне интоксикационного синдрома в первые же дни появляется сухой кашель, отмечается слизисто-гнойная ринорея, конъюнктивит (сопровождается интенсивным отеком век) с гнойным отделяемым, светобоязнь. У детей выражена гиперемия зева, зернистость задней стенки глотки, лицо одутловатое. У взрослых катаральные признаки слабее выражены, но может иметь место регионарный лимфаденит (поражаются в основном шейные лимфоузлы). Аускультация легких отмечает жесткое дыхание и сухие хрипы. Иногда заболевание сопровождается послаблением кишечной деятельности, диспепсическими симптомами (тошнота, рвота, изжога, отрыжка).
Первая лихорадочная волна обычно составляет 3-5 дней, после чего температура тела снижается. На следующий день вновь происходит подъем температуры и усугубление интоксикации и катаральных явлений, а на слизистой оболочке щек отмечаются пятна Филатова-Коплика-Вельского – специфический клинический признак кори. Пятна располагаются на внутренней поверхности щек напротив малых коренных зубов (иногда переходя на слизистую десен), представляют собой немного приподнятые над поверхностью белые участки, окруженные тонкой полоской гиперемированной слизистой (вид «манной каши»). Как правило, при появлении сыпи эти пятна исчезают, у взрослых могут сохраняться в течение первых дней периода высыпаний. Одновременно или чуть ранее, чем пятна Филатова-Коплика-Вельского, на мягком и, частично, твердом нёбе появляется энантема, представляющая собой красные пятна с булавочную головку неправильной формы. Спустя 1-2 дня они сливаются и перестают выделяться на фоне общей гиперемии слизистой.
Общая продолжительность катарального периода составляет 3-5 дней у детей и около недели у взрослых. После чего наступает период высыпания. Сыпь при кори первоначально образуется на волосистой части головы и за ушами, распространяется на лицо и шею. Ко второму дню высыпания покрывают туловище и плечи. На третьи сутки сыпь покрывает конечности и начинает бледнеть на лице. Такая последовательность высыпаний характерна для кори, является значимым для дифференциальной диагностики признаком.
Коревая сыпь представляет собой яркую пятнисто-папулезную экзантему, склонную к формированию сливных фигурных групп с промежутками неизмененных кожных покровов. Сыпь у взрослых более выражена, чем у детей, при тяжелом течении может приобретать геморрагический характер. В периоде высыпаний усиливается катаральная симптоматика и усугубляется лихорадка и интоксикация.
Период реконвалесценции наступает спустя 7-10 дней после начала заболевания (у взрослых продолжительность кори больше), клиническая симптоматика стихает, температура тела нормализуется, элементы сыпи регрессируют (аналогично порядку появления), оставляя после себя светло-коричневые участки повышенной пигментации, исчезающие спустя 5-7 дней. На месте пигментации некоторое время остается отрубевидное шелушение (в особенности на лице). В периоде реконвалесценции имеет место снижение иммунных факторов защиты организма.
Митигированная корь представляет собой атипичную клиническую форму инфекции, встречающуюся у пассивно или активно иммунизированных лиц, либо ранее переболевших корью. Отличается более продолжительным инкубационным периодом, слабовыраженной или отсутствующей симптоматикой интоксикации и укороченным периодом катаральных проявлений. Отмечается типичная для кори экзантема, но высыпаниям могут появляться сразу на всех участках тела либо в обратной (восходящей от конечностей к лицу) последовательности. Часто не выявляются пятна Филатова-Коплика-Вельского.
Еще одной атипичной формой является абортивная корь – начало ее такое же, как и в обычных случаях, но спустя 1-2 дня симптоматика стихает, сыпь распространяется на лице и туловище, после чего регрессирует. Лихорадка при абортивной форме обычно имеет место только в первый день высыпаний. Иногда с помощью серологических методик выявляются субклинические формы кори.
Осложнения кори
Корь чаще всего осложняется вторичной бактериальной пневмонией. У детей раннего возраста возникающие воспаления гортани (ларингит) и бронхов (бронхит) иногда приводят к развитию ложного крупа, угрожающего асфиксией. Иногда отмечаются стоматиты.
У взрослых корь может способствовать развитию менингитов и менингоэнцефалитов, а также полиневритов. Редкое, но довольно опасное осложнение – коревой энцефалит. В настоящее время имеет место теория развития аутоиммунных заболеваний, согласно которой, вирус кори может принимать участие в патогенезе этих состояний.
Диагностика кори
Диагностирование кори успешно осуществляется на основании клинических проявлений. Общий анализ крови показывает характерную для вирусной инфекции картину: лимфоцитоз на фоне умеренной лейкопении (либо концентрация клеток белой крови остается в пределах нормы), плазмоцитоз, повышенная СОЭ. У взрослых могут отмечать пониженную концентрацию нейтрофилов и лимфоцитов и отсутствие эозинофилов.
Результаты специфических бактериологических и серологических исследований (редко применимых в клинической практике) носят ретроспективный характер. При подозрении на развитие пневмонии требуется рентгенография легких. При развитии неврологических осложнений пациенту с корью показана консультация невролога, реоэнцефалография, ЭЭГ головного мозга. Для диагностики менингита может быть показана люмбальная пункция.
Лечение кори
Корь лечат амбулаторно, госпитализируют больных с тяжелым осложненным течением, либо по эпидемиологическим показаниям. Постельный режим назначается на весь лихорадочный период. Достаточно эффективной этиотропной терапии в настоящее время не разработано, лечение заключается в облегчении симптоматики и предупреждении осложнений. В качестве меры, снижающей токсикоз, рекомендуют обильное питье. Интенсивные дезинтоксикационные мероприятия производятся в случаях крайне тяжелого течения.
Больным необходимо соблюдать гигиену рта и глаз, избегать яркого света. В качестве патогенетической и симптоматической терапии назначают антигистаминные, жаропонижающие средства, витамины и адаптогены. В ранние сроки заболевания заметно улучшает течение прием интерферона. В случае угрозы возникновения вторичной инфекции, назначают антибиотики широкого спектра действия. Коревый энцефалит требует назначения высоких доз преднизолона и других мер интенсивной терапии.
Прогноз и профилактика кори
Неосложненно протекающая корь обычно заканчивается полным выздоровлением, косметических дефектов после высыпаний не остается. Неблагоприятным прогноз может стать в случае возникновения коревого энцефалита.
Специфическая профилактика кори заключается в плановой вакцинации населения ЖКВ (живой коревой вакциной). Первую вакцинацию против кори производят детям в 12-15 месяцев, ревакцинация осуществляется в 6 лет. Изоляция больных продолжается до 10 дней, ограничение контакта с не привитыми и не болевшими детьми – до 21 дня с начала заболевания.
Источник
Описание
Корь — это тяжелое инфекционное заболевание с очень высоким уровнем восприимчивости.
Передается от человека к человеку воздушно-капельным путем. Несмотря на то, что вирус малоустойчив во внешней среде, распространятся он достаточно быстро. Дело в том, что для заражения корью не обязательно быть в тесном контакте с больным человеком, достаточно даже недолго побыть с ним в одном помещении или просто пройти на расстоянии в несколько метров друг от друга.
Корь может привести к достаточно страшным последствиям, которые в конечном итоге нередко ведут к летальному исходу. Это связано с распространением вируса по кровеносной системе, в результате чего вирус может поразить как легкие, так и центральную нервную систему (головной мозг). В таких случаях у больного может возникнуть пневмония (воспаление легких) или коревой энцефалит (вирусное восполнение мозговых оболочек). В особенности корь распространена в детском возрасте, однако и у взрослых есть шанс заразиться корью в равной степени как у мужчин, так и у женщин.
Группа риска:
- дети;
- взрослые, которые давно не проходили повторную вакцинацию;
- пожилые люди, которые никогда не принимали вакцину ввиду того, что она была изобретена относительно недавно.
Единственным способом спастись от заражения корью является вакцина. Однако в наши дни многие по различным причинам начинают отказываться от вакцинации, не принимая во внимание, чем опасна корь. Если вы были вакцинированы, то шанс заразиться корью сводится практически к нулю. Однако действие вакцины не является бесконечным. Именно поэтому детей сначала прививают в год, а затем ревакцинируют в шесть лет. Взрослому человеку вакцины хватает на десять лет. Так что во избежание рисков лучше всего повторять вакцинацию. В особенности это относится к тем, кто часто контактирует с детьми. А те, кому уже довелось переболеть корью в детстве, теперь на всю жизнь имеют иммунитет к данному вирусу и могут не беспокоиться о заражении, так как рецидив кори невозможен.
Следуя из описания кори, можно сделать единственный верный вывод, который заключается в необходимости обязательной вакцинации и своевременном обращении к врачу. Так что не стоит откладывать меры предосторожности в долгий ящик.
Симптомы
Фото: i.huffpost.com
От момента контакта с вирусом, вызывающего корь, до внедрения его в кровь и распространения по всему организму проходит так называемы инкубационный период, во время которого человека никакие симптомы не беспокоят. В данном случае инкубационный период составляет приблизительно 2 недели, в это время невозможно заподозрить развитие такого серьезного заболевания, как корь.
Первыми симптомами являются повышение температуры тела до 39 – 40 °С, общая слабость и недомогание, головные боли. Эти начальные симптомы характерны для множества простудных заболеваний, поэтому особого беспокойства по поводу своего состояния у человека не возникает. Затем появляется насморк с выделениями слизистого или слизисто-гнойного характера, конъюнктивит, который проявляется покраснением конъюнктивы, отеком век, повышенным слезотечением и светобоязнью. Постепенно в клинике заболевания появляется сухой кашель, который имеет мучительный характер, не позволяющий человеку откашляться. Нередко кашель становится «лающим», так как возникает стеноз гортани, что сопровождается стенотическим дыханием. Такая клиника заболевания держится в пределах 3 – 5 дней, затем наступает период мнимого благополучия, в который можно подумать, что болезнь миновала. Однако снижение температуры тела и уменьшение вышеперечисленных симптомов является кратковременным (чаще всего в пределах одного дня). После чего симптомы появляются вновь, но уже усиленного характера. Кроме того, на слизистой оболочке щек и мягкого неба появляются мелкие пятнышки белесоватого цвета, окруженные красной каймой (пятна Филатова-Коплика-Бельского). Для простоты запоминания такие пятна сравнивают с видом манной крупы. Уже во время появления данных пятен можно заподозрить возможность развития кори.
Также характерным признаком заболевания является сыпь. Она представляет собой экзантемы, способные к слиянию и образованию пятен красного цвета, между которыми располагаются участки неизмененной кожи. Изначально данные пятна появляются на волосистой части головы и за ушами, затем участки поражения можно обнаружить на лице, шее и верхней части груди. После того как сыпь распространяется на туловище и нижние конечности, происходит снижение интенсивности окраски пятен на лице, шее и верхней части груди. Этот признак является отличительной особенностью кори и используется в дифференциальной диагностике с другими заболеваниями.
В период выздоровления происходит улучшение общего состояния человека, нормализуется температура, исчезает кашель, насморк и конъюнктивит. Постепенно элементы сыпи бледнеют, теряют свою яркость и превращаются в пятна светло-коричневого цвета (происходит пигментация пятен). Пигментация держится около недели, затем наблюдается шелушение кожи на месте пятен.
Важно помнить, что в период выздоровления наш организм становится ослабленным, что делает его подверженным инфекциям бактериальной или вирусной природы. Поэтому необходимо оберегать организм до полного восстановления.
Интересным фактом является то, что после перенесенного заболевания формируется стойкий иммунитет к кори, что гарантирует защиту от данного заболевания на протяжении всей дальнейшей жизни.
Диагностика
Фото: boleznikrovi.com
Уже на уровне осмотра врач может заподозрить корь на основе соответствующих симптомов. На корь будет указывать появление лихорадки (повышенной температуры), насморка, навязчивого сухого кашля, конъюнктивита и характерных элементов сыпи. Чтобы подтвердить свой диагноз врач назначает ряд исследований, подтверждающих корь и исключающих ряд других инфекционных заболеваний.
В общем анализе крови наблюдаются неспецифичные изменения показателей. В общем анализе мочи может обнаруживаться белок, а также повышенный уровень лейкоцитов.
Существует иммуноферментный анализ, направленный на выявление в сыворотке больного антител (иммуноглобулинов) к вирусу кори. Иммуноглобулин М (Ig M) вырабатываются на 3 – 4 день заболевания для борьбы с вирусом. Иммуноглобулины G (Ig G) вырабатываются позже, приблизительно на 10 – 14 день заболевания, что соответствует появлению сыпи на теле. Ig G остается на протяжении всей жизни, за счет чего в дальнейшем обеспечивается стойкий иммунитет к данному заболеванию.
Корь способна вызвать массу различных осложнений. Например, ларингит (воспаление гортани), стеноз гортани, отит (воспаление уха), пневмонию (воспаление легких), гепатит, коревой энцефалит, лимфаденит. Поэтому крайне важно не затягивать обращение к специалисту для раннего выявления заболевания и назначения необходимого лечения.
При подозрении на развитие пневмонии назначается рентгенологическое исследование легких, при менингите выполняется люмбальная пункция для изучения состава ликвора.
Лечение
Фото: v.img.com.ua
В период высокой температуры рекомендуется постельный режим. Пища должна быть легкой и калорийной, чтобы придать силы организму в борьбе с заболеванием. В меню должны превалировать овощи и фрукты, которые можно употреблять как в сыром, так и тушеном виде. Для укрепления иммунитета подойдут кисломолочные продукты (кефир, ряженка, йогурт), а также нежирные виды мяса и рыбы, которые лучше готовить в отварном и протертом виде (паровые котлеты, суфле, отварная рыба). В качестве гарнира можно использовать любую кашу, например, рисовую, гречневую и др.. Пища должна быть теплой, так как горячая пища может раздражать слизистую воспаленного горла. Из рациона исключаются жареные блюда, жесткое мясо, острые специи и добавки, а также жиры животного происхождения. Также рекомендуется пить больше жидкости (воду, морс, компот, сок, чай). Это необходимо для выведения из организма продуктов жизнедеятельности вируса, что приведет к скорейшему выздоровлению и предотвращению развития осложнений.
Чтобы уменьшить лихорадку, назначаются нестероидные противовоспалительные средства (НПВС), которые не только снизят повышенную температуру, но также окажут противовоспалительное действие. Для уменьшения мучительного кашля назначают противокашлевые и отхаркивающие средства, которые уменьшают раздражение слизистой оболочки дыхательных путей и способствуют отхаркиванию мокроты. При лечении конъюнктивита используются капли с антибиотиками, чтобы уменьшить характерные симптомы (покраснение конъюнктивы, отек век, светобоязнь). Для лечения насморка можно использовать сосудосуживающие капли. Но важно помнить, что данные капли не стоит использовать больше 7 дней, так как длительное применение может привести к атрофическим изменениям слизистой оболочки полости носа. Кроме того, рекомендуется применение антигистаминных средств.
В случае развития бактериальных осложнений применяются антибактериальные средства, действие которых направлено на полное уничтожение или подавление роста вредоносных бактерий, которые явились причиной развития того или иного заболевания (например, при пневмонии). При развитии такого осложнения, как коревой энцефалит, назначаются глюкокортикостероиды.
Лекарства
Фото: c.pxhere.com
Так как корь сопровождается подъемом температуры тела до достаточно высоких цифр, лечение кори не обходится без назначения нестероидных противовоспалительных средств (НПВС). Для снижения лихорадки предпочтение отдается парацетамолу и ибупрофену, так как у этих препаратов выражен жаропонижающий эффект. Помимо этого, у данной группы препаратов имеется противовоспалительный эффект, что также не является лишним при лечении кори. Взрослое население привыкло снижать температуру аспирином, потому как это давно известный и недорогой препарат, который зарекомендовал себя с хорошей стороны. И правда, данный препарат хорошо переносится и имеет незначительное количество побочных эффектов. Но важно помнить, что детям аспирин категорически запрещен, так как способен вызвать тяжелейшее осложнение в виде синдрома Рея (характеризуется энцефалопатией с токсическим поражением печени).
Из противокашлевых средств используется либексин или синекод. Эти средства назначаются в том случае, когда сухой кашель не сопровождается секрецией мокроты. Когда имеется мокрота, но возникают затруднения при ее откашливании, назначается другая группа препаратов – отхаркивающие средства (амброксол, ацетилцистеин, бромгексин).
Для борьбы с насморком назначаются сосудосуживающие капли, например, нафтизин, ксилометазолин. Действие этих капель направлено на сужение сосудов носовой полости, как следствие уменьшается отек слизистой, в результате чего человеку становится легче дышать. Используются капли не более 7 дней (чаще всего рекомендуется принимать около 3х дней), так как длительный прием приводит к атрофическим изменениям слизистой оболочки носовой полости. Также сосудосуживающие средства существуют в виде спрея. Такая форма препарата позволяет достичь необходимый эффект, используя меньшую дозу лекарства. Также спреи снижают риск передозировки препарата, что особенно важно при назначении его детям.
При конъюнктивите обязательно назначаются глазные капли с антибиотиками (например, альбуцид). Активное вещество препарата оказывает бактериостатический эффект, то есть предотвращает дальнейшее размножение вредоносных бактерий за счет прекращения выработки ими веществ, необходимых для поддержания жизненно важных процессов.
Из антигистаминных средств предпочтение отдается лоратадину и цитеризину.
В случае развития бактериальных осложнений назначаются антибактериальные средства. Выбор препарата производится в зависимости от чувствительности возбудителя.
Народные средства
Фото: blackpaint.sg
Корь является тяжелым инфекционным заболеванием, способным вызвать множество осложнений. Поэтому важно понимать, что без квалифицированной медицинской помощи в лечении кори не обойтись. Рецепты народной медицины не спасут от кори, но помогут медикаментозному лечению в борьбе с данным заболеванием.
В период повышенной температуры рекомендуется обильное питье, необходимое для восполнения водно-солевого баланса, а также способствующее выведению из организма продуктов жизнедеятельности вируса. С этой целью подойдет чай с малиной, который с легкостью можно приготовить у себя дома. Для этого потребуется 1 столовая ложка сухой малины, которая заливается одним стаканом кипятка, после чего настаивается в течение 30 минут. Чтобы чай был слаще, можно добавить мед, который не только придаст сладость, но также усилит полезные свойства нашего чая.
Также существует рецепт чая с калиной. Для его приготовления лучше использовать зеленый чай, к которому добавляются 2 столовые ложки размягченной калины. После настаивания чая можно добавить мед, так как вкус этой ягоды весьма специфичен и не каждому нравится. Однако полезных свойств у калины множество: она обладает обеззараживающим свойством, богата витамином С, способствует повышенному потоотделению, обладает мочегонным эффектом. За счет этих полезных свойств происходит ускоренное выведение токсических веществ из организма, что облегчает общее состояние.
Если мучает сильный кашель, можно приготовить специальные отвары, которые уменьшат раздражение слизистой дыхательных путей. С этой целью подойдет отвар из листьев мать-и-мачехи с добавлением цветков ромашки и меда. Даже сам по себе мед можно использовать для уменьшения кашля. Для этого можно размешать его в теплом молоке или брусничном соке. Кроме того, с давних времен использовалась редька, которая нарезалась на небольшие кусочки и засыпалась сахаром. После этого такую смесь оставляли приблизительно на 6 часов, чтобы редька успела выделить сок, который принимали в качестве средства против кашля.
В стадию выздоровления, когда пятна сыпи бледнеют, становятся светло-коричневого цвета и происходит шелушение кожи, можно использовать теплую ванну с отваром отрубей. Для этого понадобится 3 горсти отрубей, которые заливаются 2 л воды. Данная смесь доводится до кипения и настаивается в течение 30 минут, после чего выливается в ванну.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Ваши комментарии о симптомах и лечении
Источник
