Колоноскопия при остром колите
Колоноскопия при неспецифическом язвенном колите. Эндоскопическая картина
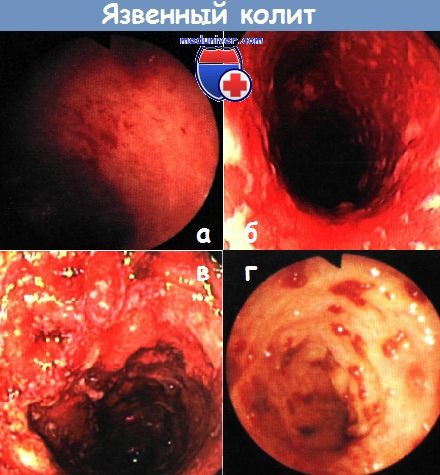
Работы, посвященные дифференциальной диагностике «обычного идиопатического колита» и бактериальной дизентерии, восходят к сообщениям, сделанным сэром Сэмьюэлом Уилксом (1824-1911 гг.) в 1859 г. В них автор указал на существенную особенность неспецифического язвенного колита – ограниченность поражения толстой кишкой. Эндоскопическая картина зависит от активности и длительности заболевания, а также от предшествующего лечения и, реже, суперинфекции.
Для эндоскопической картины неспецифического язвенного колита характерны следующие симптомы:
• начало заболевания с поражения прямой кишки;
• длительное течение;
• симметричное поражение;
• гранулярная поверхность слизистой оболочки толстой кишки;
• хрупкость и легкая ранимость слизистой оболочки;
• нарушение сосудистого рисунка;
• поверхностные изъязвления.
Начало заболевания с поражения прямой кишки и ограничение его дистальным отделом кишечника – высокоспецифичный симптом.
Описанные выше изменения могут быть на всем протяжении ободочной кишки. При этом характерны симметричность поражения толстой кишки и равномерность описанных изменений. Во всех отделах пораженной толстой кишки сосудистый рисунок усилен, слизистая оболочка отличается повышенной ранимостью. При далеко зашедших случаях заболевания можно видеть наложения фибрина в виде сети или налета на поверхности отечной слизистой оболочки.
Если при колоноскопии у молодого пациента, жалующегося на хроническую диарею, поверхность слизистой оболочки прямой и сигмовидной кишки гиперемирована и зерниста и сосудистый рисунок ее усилен, а остальная часть ободочной кишки отделена от нее четкой границей и отличается скудостью изменений, то речь идет о неспецифическом язвенном колите. В таких случаях следует начать лечение, не дожидаясь результатов гистологического исследования биопсийного материала.
При выраженной активности заболевания (как при первичном поражении, так и при рецидиве после проведенной терапии) эндоскопическая картина бывает более сложной. Наряду с массивными отложениями фибрина обнаруживают изъязвления, отличающиеся разнообразием. Они могут иметь полигональные очертания или располагаться в сетчатом порядке либо иметь сливной характер. Отдифференцировать такие изменения от инфекционного колита не всегда легко, особенно в случае суперинфекции.
Эндоскопическая картина меняется в зависимости от длительности неспецифического язвенного колита и количества обострений, при этом отмечается значительная вариабельность эндоскопических изменений. Прежде всего, следует упомянуть о характерных для данного заболевания псевдополипах. Они образуются в результате регенерации сохранившихся участков слизистой оболочки и имеют различную форму, однако по ним невозможно судить об активности заболевания.
а, б – тяжелый язвенный колит. Контактное кровотечение (стадия II по Барону) (а). Диффузное изъязвление (б). Колоноскопия
в – обширные язвенные изменения, отек, застойные складки со спонтанным и контактным кровотечением (стадия III по Барону). Колоноскопия
г – тяжелый язвенный колит: слизистая оболочка практически полностью утрачена. Колоноскопия.
Даже если псевдополипы образуются на нормальной слизистой оболочке, они легко могут превратиться в гиперпластические полипы. Особенно выраженные изменения при эндоскопии наблюдаются при многократных обострениях на протяжении нескольких лет. Наряду с псевдополипами выявляют все описанные выше изменения от грануляций до эрозий и изъязвлений.
В так называемой хронической стадии неспецифического язвенного колита, когда активность заболевания минимальная, изменения слизистой оболочки слабо выражены. В основном отмечаются незначительные из менения сосудистого рисунка и образование Рубцовых полей, а также, как и в острой стадии, – псевдополипы, которые могут иметь причудливую форму. По-видимому, из-за явного улучшения методов лечения неспецифического язвенного колита описанная картина «ригидной трубки» с выраженной гаустрацией стала встречаться реже.
На основании гистологического исследования не всегда удается выяснить, идет ли речь, например, о хронических воспалительных заболеваниях кишечника или об инфекционном колите. Например, так называемые крипт-абсцессы (интралюминальное скопление гранулоцитов) образуются как при неспецифическом язвенном колите, так и инфекционном колите.
Однако изменение архитектоники крипт и инфильтрация базальных отделов крипт плазматическими клетками являются характерными признаками хронических воспалительных заболеваний кишечника, особенно неспецифического язвенного колита.
После установления диагноза неспецифического язвенного колита показания к повторной колоноскопии ограничены. С одной стороны, это все те случаи, которые могут повлечь за собой внесение изменений в лечение, например, когда имеется подозрение на то, что проктит, диагностированный ранее, распространился на левую половину толстой кишки или на всю толстую кишку (панколит). Обострение само по себе еще не является показанием к выполнению колоноскопии при этом заболевании. С другой стороны, это случаи, когда возникает подозрение на злокачественную трансформацию или имеется высокий риск развития рака толстой кишки.
При панколите после 8-го года заболевания следует ежегодно выполнять колоноскопию, при колите с поражением левой половины толстой кишки показания к ежегодной колоноскопии ставят после 15-летнего течения. Существенное значение для дальнейшего лечения имеет развитие интраэпителиальной неоплазии. Особое значение при этом имеет так называемый диспластическии очаг, или разрастание (DALM – DysplasiaAssociated Lesion or Mass).
Речь идет о полиповидных разрастаниях, в которых выявлена интраэпителиальная неоплазия. Эти изменения следует отличать, с одной стороны, от псевдополипов, с другой – от аденом. Мнения о том, следует ли эти изменения при неспецифическом язвенном колите рассматривать как DALM, расходятся. При подтверждении DALM рекомендуется выполнить проктоколэктомию. Отступление от этой рекомендации и выполнение локального удаления измененной ткани согласно современным подходам рассматривается как нестандартное лечение.
Понятие «хроническая стадия колита» основывается на клинических наблюдениях и еще не устоялось. В конечном счете неспецифический язвенный колит – хроническое заболевание. Опыт показывает, что если при эндоскопическом исследовании явные изменения в толстой кишке отсутствуют, то это еще не значит, что надо отвергнуть диагноз неспецифического язвенного колита и отказаться от необходимого для этого заболевания графика контрольных исследований.
Стандартный подход при контрольной колоноскопии подразумевает выполнение биопсии со взятием 4 кусочков ткани слизистой оболочки толстой кишки с интервалами 10 см. Для прицельного поиска диспластичной ткани следует выполнить хромоэндоскопию, которая, однако, в настоящее время не заменяет стандартной колоноскопии. Если при гистологическом исследовании выявляют высокодифференцированную интраэпителиальную неоплазию, то следует выполнить повторное исследование с привлечением независимого патолога.
Если диагноз интраэпителиальной неоплазии подтвердится, то следует выполнить проктоколэктомию. Эта операция особенно рекомендуется при низкодифференцированной интраэпителиальной неоплазии (HGIN). Если изменения расцениваются как DALM, проктоколэктомия также показана. При аденомах можно ограничиться локальным их удалением.
– Также рекомендуем “Колоноскопия при болезни Крона. Эндоскопическая картина”
Оглавление темы “Эндоскопические картины при колоноскопии”:
- Контрольные исследования полипов толстой кишки. Гистология
- Рак толстой кишки. Причины, варианты опухоли
- Колоноскопия при раке толстой кишки. Эндоскопическая картина
- Эндоскопическое лечение рака толстой кишки. Принципы
- Хронические воспалительные заболевания кишечника. Частота, причины
- Колоноскопия при неспецифическом язвенном колите. Эндоскопическая картина
- Колоноскопия при болезни Крона. Эндоскопическая картина
- Инфекционные колиты. Причины
- Колоноскопия при сальмонеллезе. Эндоскопическая картина
- Колоноскопия при кампилобактерном энтерите, иерсиниозе. Эндоскопическая картина
Источник
Колоноскопия при НПВС-колите, лучевом проктите. Эндоскопическая картина
Общим для всех описываемых далее поражений кишечника является то, что все они развиваются в результате лечения, назначаемого по какому-либо другому поводу. К этой группе поражений следует добавить также колит, ассоциированный с антибиотикотерапией. Наиболее частой причиной его бывает клостридиальная инфекция (С. difficile). Псевдомембранозный колит при этой инфекции развивается не только в результате лечения антибиотиками.
Ульцерогенное действие НПВС на верхний отдел ЖКТ хорошо известно, так же как и возможность образования язв в тонкой и толстой кишке под влиянием этих препаратов. Поражение кишечника за последние годы диагностируется все чаще, что не в последнюю очередь объясняется расширением возможности диагностики (например, эндоскопии тонкой кишки с помощью видеокапсулы).
Чаще всего поражение кишечника развивается при лечении препаратами пролонгированного действия, так как в этих случаях концентрация этих препаратов в дистальном отделе тонкой кишки и в толстой кишке оказывается повышенной, что способствует изъязвлению слизистой оболочки. Об НПВС-колите говорит, прежде всего, выявление язв в области илеоцекального клапана при колоноскопии, хотя они могут образовываться и в любом отделе толстой кишки.
Относительно типичной особенностью этих язв является локализация вдоль складок слизистой оболочки. При тяжелых формах НПВС-колита язвы имеют тенденцию к слиянию, что в запущенных случаях иногда требует дифференцирования от ишемического колита. При длительном течении НПВС-колита возможно развитие стенозов кишечника.

Колоноскопия при лучевом проктите
Лучевой проктит может развиться после лучевой терапии, проводимой в связи с раком органов малого таза, например раком предстательной железы или раком шейки матки. Различают острый и хронический лучевой проктит. Острый проктит обычно самостоятельно разрешается в течение 3 мес. Хронический проктит может длиться многие месяцы или годы после завершения лучевой терапии.
В его патогенезе основное место занимают облитерирующий эндартериит, подслизистый фиброз и неоваскуляризация, обусловленные облучением. Преобладающим симптомом в клинической картине является хроническое кровотечение, в результате фиброза возникают тенезмы и нарушение дефекации. При колоноскопии отмечаются выраженная атрофия слизистой оболочки, ее ранимость и наличие на ней телеангиэктазий. Возможно развитие стенозов, изъязвлений и кишечных свищей.
Для лечения лучевого проктита при меняют целый ряд методов, таких как аргоноплазменная коагуляция, локальных инстилляции формалина, гипербарическая оксигенация, местное применение сукральфата, аппликации глюкокортикои дов, месалазина и метронидазола. Судить о сравнительной эффективности различных методов лечения трудно из-за недостатоного количества проведенных контролируемых исследований.
Широкое практическое применение получил метод бесконтактной аргоноплазменной коагуляции с низкоэлектрической мощностью (15-30 Вт в импульсном режиме с помощью систем аргоноплазменной коагуляции II поколения [VIO АРС II]).
При применении аргоноплазменной коагуляции могут образоваться труднозаживающие язвы, которые сами могут стать источником кровотечения. Больным с умеренно выраженной клинической симптоматикой лучевого проктита можно назначить медикаментозную терапию (например, сукральфатом в дозе 2 г 2 раза в сутки в течение 8 нед.)
– Также рекомендуем “Колоноскопия при диверсионном колите, межкишечном анастомозе. Эндоскопическая картина”
Оглавление темы “Колоноскопия”:
- Колоноскопия при колибациллярном энтерите, амебиазе. Эндоскопическая картина
- Колоноскопия при цитомегаловирусной инфекции, туберкулезе. Эндоскопическая картина
- Колоноскопия при псевдомембранозном колите. Эндоскопическая картина
- Колоноскопия при ишемическом колите. Эндоскопическая картина
- Колоноскопия при болезни Бехчета, гранулематозе Вегенера. Эндоскопическая картина
- Колоноскопия при НПВС-колите, лучевом проктите. Эндоскопическая картина
- Колоноскопия при диверсионном колите, межкишечном анастомозе. Эндоскопическая картина
- Колоноскопия при меланозе, ангиодисплазиях толстой кишки. Эндоскопическая картина
- Колоноскопия при микроскопическом колите, амилоидозе. Эндоскопическая картина
- Колоноскопия при энтеробиозе, кистозном пневматозе кишечника. Эндоскопическая картина
Источник
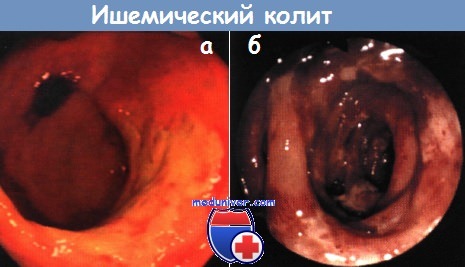
Колоноскопия при ишемическом колите. Эндоскопическая картинаЗаболевания толстой кишки, связанные с нарушением свертывания крови, наблюдаются в основном у лиц пожилого возраста. Распространенность этих заболеваний изучена недостаточно, а имеющиеся данные о частоте их колеблются от 4,5 до 44 случаев на 100 000 населения в год. В первые четыре десятилетия жизни они практически не встречаются, в то время как у лиц старше 65 лет заболеваемость превышает 100 на 100 000 населения в год. Женщины болеют в два раза чаще мужчин. Спектр проявлений ишемического колита широк – от преходящей колонопатии с интрамуральными кровоизлияниями через преходящий и хронический колит (отчасти сопровождающийся образованием стриктур) до развития гангрены кишечника и фульминантного колита. В этиологии ишемических колитов играют роль не только окклюзирующие заболевания магистральных сосудов, но и поражение мелких сосудов в основном при неокклюзирующих заболеваниях. К ним относятся, прежде всего, кардиогенный, геморрагический и септический шок, а также поражение кишечника, связанное с лечением различными препаратами, например катехоламинами, сердечными гликозидами и диуретиками. Понятие «неокклюзирующий» означает отсутствие закупорки сосуда, питающего стенку кишки, однако в сосудах в этих случаях часто имеются изменения. Диапазон клинических проявлений в зависимости от степени ишемии широк – от бессимптомного течения до острой ишемии кишки, связанной с нарушением мезентериального кровообращения. При легких формах ишемии боли не характерны и чаще наблюдается диарея с наличием крови в стуле или без нее. При колоноскопии в начальной стадии заболевания часто выявляют резко выраженную гиперемию слизистой оболочки или ее синюшность и отек. Возможен также вариант течения с образованием язв с самого начала заболевания, который распознается по фактической «гибели» слизистой оболочки. Относительно типичным для ишемического поражения толстой кишки являются ровные язвы, занимающие большую площадь. При хроническом течении ишемического колита дно язв покрывается грануляционной тканью, и остаются лишь отдельные островки слизистой оболочки. Единственным заболеванием, с которым необходимо дифференцировать ишемический колит в таких случаях, остается колит, связанный с приемом НПВС (НПВС-колит), если поражение затрагивает правую половину толстой кишки. Поражение на протяжении от зоны ректосигмоидного перехода до правого изгиба ободочной кишки однозначно указывает на ишемический колит. При длительном течении ишемические изменения приводят к развитию стеноза толстой кишки, который следует дифференцировать от сужения просвета кишки опухолью.
– Также рекомендуем “Колоноскопия при болезни Бехчета, гранулематозе Вегенера. Эндоскопическая картина” Оглавление темы “Колоноскопия”:
|
Источник
Острый колит – это острая воспалительная реакция слизистой толстой кишки в ответ на воздействие инфекционных, токсических, фармакологических или эндогенных факторов. Проявляется болями преимущественно в левой половине живота, жидким водянистым стулом с примесями слизи, крови и гноя, высокой температурой и симптомами дегидратации. Для диагностики проводят сбор жалоб и анамнеза, пальпацию толстого кишечника, колоноскопию, ректороманоскопию, общий анализ крови, клинический и микробиологический анализ кала. Для лечения острой формы колита назначаются антибактериальные средства, эубиотики, спазмолитики; осуществляется терапия, направленная на борьбу с обезвоживанием.
Общие сведения
Острый колит – это патология толстого кишечника, которая характеризуется развитием воспаления слизистой оболочки с нарушением ее функции. Данная нозологическая форма чаще всего встречается в возрасте от 15 до 40 лет. Второй пик заболеваемости приходится на 60-80 лет. При этом женщины и мужчины страдают колитом примерно с равной частотой. Ученые доказали, что представители белой расы болеют чаще, чем азиаты и афроамериканцы. На сегодняшний день ежегодно в Европе регистрируется более полумиллиона случаев заболевания острым колитом.
В этиологии заболевания основную роль играют инфекционные агенты, прием лекарственных препаратов и ишемия толстой кишки в результате мезентериального атеросклероза. В большинстве случае процесс заканчивается выздоровлением при условии правильно проведенного лечения. Однако иногда острое воспаление толстого кишечника может переходить в хроническое. Лечением патологии занимаются специалисты в таких областях медицины, как клиническая проктология и гастроэнтерология.
Острый колит
Причины
Острый колит может быть вызван различными причинами, основной из которых является попадание в организм инфекционных агентов. Заболевание провоцируется вирусами, бактериями, грибками и простейшими. Чаще всего причиной острого колита являются такие инфекционные болезни, как дизентерия, сальмонеллез и пищевые токсикоинфекции. Кроме того, в развитии этого патологического процесса определенную роль играют неспецифические возбудители, такие как стрептококки или стафилококки. Инфекционный агент попадает в организм с грязной водой или немытыми продуктами, например, фруктами или овощами. При попадании патогенных микроорганизмов на слизистую оболочку кишечника возникает местное воспаление, которое приводит к развитию колита. Также инфекционные возбудители вырабатывают токсины, которые проникают в системный кровоток и вызывают общую интоксикацию организма.
Кроме того, острый колит может провоцироваться приемом антибактериальных препаратов и других лекарственных средств, например, слабительных. У пожилых людей колит часто возникает на фоне атеросклероза мезентериальных сосудов, при котором развивается ишемия толстой кишки. Из редких причин развития заболевания можно отметить радиационное поражение, пищевую аллергию и отравление химическими веществами. В некоторых случаях точно установить причину возникновения острого колита не удается.
Классификация
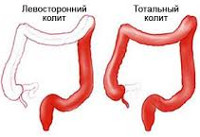
Острый колит классифицируют в зависимости от этиологии и локализации воспалительного процесса. Соответственно, колит может быть бактериальным, паразитарным, вирусным, ишемическим, токсическим, радиационным, антибиотикоассоциированным и аутоиммунным. В зависимости от локализации патологического процесса острый колит разделяется на такие формы, как сигмоидит, трансверзит, левосторонний, правосторонний и тотальный колит.
Симптомы острого колита
Вне зависимости от причины развития заболевание сопровождается метеоризмом, спастическими болями по ходу толстого кишечника, тенезмами и выраженной диареей. Частота стула при этом может достигать 20-25 раз в день. В кале зачастую отмечаются примеси слизи, гноя и даже крови. На начальных этапах развития патологического процесса стул имеет зловонный характер. В последующем он становится водянистым за счет нарушения всасывания воды в кишечнике.
Кроме местных проявлений, острый колит сопровождается общей симптоматикой различной степени выраженности. У больных отмечается гипертермия, температура зачастую превышает 38 градусов. Связано это с попаданием токсинов в кровь. На фоне выраженной потери жидкости наблюдается сухость кожи, появляется серый налет на языке. Вследствие интоксикации у больных острым колитом прогрессирует общая слабость и потеря аппетита. Как правило, заболевание протекает быстро и при условии правильного лечения нормальное состояние восстанавливается в течение нескольких дней. При тяжелой форме течение болезни может принимать затяжной характер. Кроме того, в ряде случаев возможно развитие осложнений, таких как дегидратационный шок, подпеченочный абсцесс, перитонит, пиелит, сепсис.
Диагностика
На начальном этапе для диагностики острого колита врач-проктолог проводит сбор жалоб и анамнеза. Эти клинические методы позволяют заподозрить причину, которая могла бы вызвать заболевание. Кроме того, проводится пальпация живота в области толстого кишечника, при которой определяется болезненность и урчание преимущественно в левой половине, что свидетельствует в пользу колита.
В диагностике острого колита используются инструментальные и лабораторные методы. Из инструментальных методик наибольшую информативность имеет эндоскопия, в частности, колоноскопия и ректороманоскопия. При проведении этих исследований выявляется гиперемия и отек слизистой оболочки кишечника. В случае тяжелого течения заболевания во время эндоскопии на стенках толстого кишечника визуализируется гной, кровоизлияния, эрозии и даже язвы.
Из лабораторных методов проводится общий анализ крови, микробиологическое исследование кала. При остром колите в общем анализе крови отмечается повышение количества лейкоцитов, палочкоядерных форм и ускорение СОЭ. Это неспецифические признаки воспаления, которые позволяют оценить выраженность воспалительного процесса в толстой кишке. В анализе кала (копрограмме) обращает на себя внимание большое количество слизи и элементов крови. Стул зачастую имеет водянистый характер. При микроскопии кала может обнаруживаться обилие лейкоцитов, что свидетельствует о бактериальном характере воспаления. Для выявления конкретного возбудителя проводят микробиологическое исследование кала. Оно позволяет не только обнаружить возбудителя, но и определить его чувствительность к антибиотикам.
Лечение острого колита
Требуется соблюдать покой и голод несколько дней. Разрешается только теплое питье, например, чай или лимонный сок. Через несколько дней диета расширяется путем добавления в рацион каши, нежирного мяса и бульонов. В последующие две недели больным рекомендуют воздерживаться от острой, жирной или жареной пиши, а также от овощей и алкоголя, которые раздражают кишечник. Эта диета соответствует столу № 4. Если заболевание было вызвано употреблением пищи, зараженной патогенной микрофлорой или токсинами, проводят промывание желудка и толстой кишки при помощи теплого содового раствора параллельно с назначением слабительных препаратов.
При остром колите, который сопровождается сильной приступообразной болью в кишечнике, подкожно вводятся спазмолитики: платифиллин, папаверин или атропин. Назначение наркотических анальгетиков не рекомендуется. Помимо этого, для лечения острого колита используются сульфаниламидные препараты, антестезин и активированный уголь. С первых дней назначается эмпирическая антибиотикотерапия, которая после получения результатов бактериологического исследования кала корректируется с учетом чувствительности возбудителя. Параллельно с антибиотиками пациентам назначают эубиотики и пробиотики для нормализации кишечной микрофлоры.
В случае тяжелого течения заболевания эти лечебные мероприятия дополняют терапией, направленной на борьбу с дегидратацией и коллапсом. С этой целью больным острым колитом вводят кордиамин или бензоат натрия. При развитии сердечной недостаточности на фоне обезвоживания показаны сердечные гликозиды. Кроме того, параллельно проводится инфузионная терапия физиологическим раствором или 5% глюкозой в объеме до 2 литров в день. Если у больного острым колитом отмечается стойкая интенсивная рвота, то ему вводят метоклопрамид или хлорпромазин.
Прогноз и профилактика
Для профилактики острого колита необходимо строго соблюдать правила личной гигиены, которые предусматривают тщательное мытье рук перед употреблением пищи. Следует всегда мыть фрукты и овощи, принимаемые в пищу. Профилактика предусматривает термическую обработку мяса и рыбы, а также кипячение воды. Кроме того, рекомендованы профилактические мероприятия, направленные на борьбу с вирусными инфекциями, которые могут вызвать острый колит.
Прогноз при остром колите, как правило, благоприятный. При назначении своевременного правильного лечения симптомы заболевания обычно купируются в течение нескольких дней. При тяжелой форме острого колита и отсутствии адекватной терапии возможно более затяжное течение с развитием осложнений.
Источник