Колите кишечника у детей
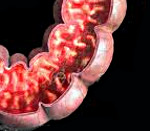

Колит у детей – полиэтиологическое заболевание толстой кишки, сопровождающееся ее воспалительно-дистрофическими изменениями. Колит у детей протекает с болями в животе, тошнотой, изменением частоты и характера стула, недомоганием. Диагностика колита у детей включает копрологическое и бактериологическое исследование кала, проведение ирригографии, ректосигмоскопии и колоноскопии, эндоскопической биопсии слизистой кишки. Лечение колита у детей во многом зависит от его патогенетической формы и включает диетотерапию, антибактериальную и симптоматическую терапию, фитотерапию, восстановление нормальной кишечной микрофлоры.
Общие сведения
Колит у детей – воспаление толстого кишечника, характеризующееся болями и функциональными нарушениями со стороны толстой кишки. Не менее 10% всех случаев хронического колита начинается в детском возрасте, поэтому заболевания толстой кишки, их диагностика и лечение составляют одну из сложных проблем детской гастроэнтерологии. В силу анатомо-физиологических особенностей пищеварительной системы детей раннего возраста, воспалительный процесс, как правило, протекает с одновременным вовлечением тонкой и толстой кишки (энтероколит). У детей школьного возраста обычно встречается изолированное поражение различных отделов кишечника – энтерит и колит.
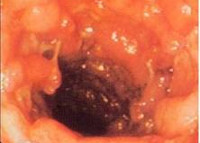
Колит у детей
Причины колита у детей
Острый колит у детей, как правило, развивается на фоне кишечной инфекции (сальмонеллеза, шигеллеза, эшерихиоза, иерсиниоза, пищевой токсикоинфекции, ротавирусной инфекции и др.) и в большинстве случаев сочетается с острым гастритом, острым энтеритом или гастроэнтеритом. Иногда причиной острого колита у детей выступают индивидуальная непереносимость некоторых компонентов пищи, грубые нарушения диеты, радиационное воздействие.
Хронический колит может являться исходом острого колита (например, при дизентерии у детей), а также развиваться вследствие глистных и паразитарных заболеваний (аскаридоза, лямблиоза), систематического нарушения пищевого режима, воздействия бытовых ядовитых агентов, нерационального применения лекарственных препаратов (НПВС, антибиотиков, слабительных и др.), секреторной недостаточности пищеварительных желез (врожденных и приобретенных энзимопатий – целиакии и дисахаридазной недостаточности), дисбактериоза и пр.
Реализации воспаления слизистой кишечника способствуют психогенные факторы, вегето-сосудистая дистония у детей, отягощенная наследственность, врожденные особенности развития кишечника (долихосигма, мегаколон), малоподвижный образ жизни, вредные привычки в подростковом возрасте. Вторичные колиты у детей встречаются при эндокринных заболеваниях (гипотиреозе, микседеме), заболеваниях ЦНС (миастении, детском церебральном параличе).
Классификация
Воспалительные изменения в толстой кишке могут быть распространенными либо ограниченными одним или несколькими сегментами. В соответствии с этим выделяют изолированное воспаление слепой кишки (тифлит); воспаление слепой и восходящей кишки (тифлоколит); воспаление поперечно-ободочной кишки (трансверзит); воспаление перехода поперечно-ободочной кишки в нисходящую (ангулит); воспаление сигмовидной кишки (сигмоидит); воспаление прямой и сигмовидной кишки (проктосигмоидит); воспаление прямой кишки (проктит); генерализованное воспаление (панколит).
С учетом этиологического фактора колиты у детей бывают инфекционными, алиментарными, паразитарными, токсическими, медикаментозными, лучевыми, невротическими, вторичными, невыясненной этиологии.
На основании эндоскопической картины и морфологических признаков выделяют катаральный, атрофический и эрозивно-язвенный колит у детей. По характеру клинического течения колиты у детей делятся на острые и хронические; по типу течения — на монотонные, рецидивирующие, прогрессирующие, латентные; по тяжести течения — на легкие, средней тяжести, тяжелые.
В зависимости от состояния моторики толстой кишки и преобладающих функциональных нарушений кишечника различают колиты у детей с преобладанием запоров или поносов, сменой запоров и поносов. В клиническом течении колита у ребенка выделяют фазу обострения, клинической ремиссии, клинико-эндоскопической (гистологической) ремиссии.
Основные клинические формы колитов, встречающиеся у детей, представлены острым колитом, хроническим колитом, неспецифическим язвенным колитом, спастическим колитом.
Симптомы колита у детей
Острый инфекционный колит протекает на фоне выраженного токсикоза и эксикоза: повышенной температуры, анорексии, слабости, рвоты. В результате спазма кишечника ребенка беспокоят боли в подвздошной области, тенезмы. Стул учащается от 4-5 до 15 раз в сутки; испражнения имеют водянистый, пенистый, характер; зеленоватый цвет, примесь слизи и прожилок крови. Во время дефекации может отмечаться выпадение прямой кишки. При осмотре ребенка с острым инфекционным колитом обращают внимание признаки обезвоживания: снижение тургора тканей, сухость слизистых, заострение черт лица, олигурия.
Хронический колит у детей имеет волнообразное течение с чередованием обострений и ремиссий. Основными клиническими проявлениями колита у детей служат болевой синдром и нарушение стула. Боли локализуются области пупка, правой или левой подвздошной области; имеют ноющий характер; возникают после приема пищи, усиливаются во время движений или перед дефекацией.
Расстройство стула при хроническом колите у детей может выражаться диареей, запорами или их чередованием. Иногда отмечается учащение позывов на дефекацию (до 5-7 раз в сутки) с выделением кала различного характера и консистенции (жидкого, со слизью или непереваренной пищей, «овечьего» или лентовидного кала и т. д.). Запор у детей с последующим отхождением твердых каловых масс может приводить к образованию трещин заднего прохода и появлению небольшого количества алой крови в стуле.
Дети с хроническим колитом жалуются на вздутие и распирание живота, урчание в кишечнике, усиленное отхождение газов. Иногда в клинике колита у детей доминируют психовегетативные расстройства: слабость, утомляемость, раздражительность, нарушение сна, головная боль. Длительное течение колита у детей может приводить к задержке прибавки массы тела и роста, анемии, гиповитаминозу.
Хронический колит у детей требует дифференциации с целиакией, муковисцидозом, дискинезией кишечника, хроническим аппендицитом, энтеритом, дивертикулитом, болезнью Крона.
Диагностика
Постановка диагноза основывается на данных анамнеза, клинической картины, физикального, лабораторного, инструментального (рентгенологического, эндоскопического) обследования.
При исследовании крови у детей, страдающих колитами, обнаруживается анемия, гипоальбуминемия, снижение уровня электролитов в сыворотке крови. Копрологическое исследование выявляет наличие в кале лейкоцитов, слизи, стеатореи, амилореи, креатореи. Бактериологическое исследовании кала позволяет исключить инфекционную природу острого и хронического колита у детей. Анализ кала на дисбактериоз, как правило, демонстрирует изменение микробного пейзажа кишечника за счет возрастания условно-патогенных агентов – стафилококков, протея, кандид.
При эндоскопическом исследовании кишечника (колоноскопии, ректоскопии) у детей чаще выявляется картина катарального колита: слизистая оболочка толстой кишки гиперемирована, отечна; лимфоидные фолликулы увеличены; обнаруживается большое количество слизи, точечные кровоизлияния, ранимость слизистой при контакте. Эндоскопическая биопсия слизистой кишки и морфологическое исследование биоптата способствуют дифференциальной диагностике различных форм колита у детей.
С целью уточнения степени и тяжести воспаления при колите у детей выполняется ирригография. Для изучения функционального состояния толстой кишки проводится рентгенография пассажа бария.
Лечение колита у детей
Лечение колита у детей направлено на элиминацию возбудителя, восстановление функции кишечника, предупреждение рецидива или обострения. Во всех случаях колита у детей назначается механически и химически щадящая диета: некрепкие бульоны, слизистые отвары, паровые блюда, омлеты, каши, кисели. Терапия острого инфекционного колита у детей проводится по правилам лечения кишечных инфекций (антибиотикотерапия, оральная регидратация, прием бактериофагов, энтеросорбентов и т. д.).
При хроническом колите у детей, кроме лечебного питания, показан прием ферментных препаратов (панкреатин), пребиотиков и пробиотиков, энтеросорбентов, прокинетиков (лоперамид, тримебутин). Антибактериальные препараты назначаются по строгим показаниям. В рамках терапии колита детям рекомендуется употребление минеральной воды без газа, настоев и отваров лекарственных трав. При необходимости в комплекс терапевтических мероприятий включают ИРТ, физиотерапию (электрофорез, грязелечение, согревающие компрессы на область живота), массаж живота и лечебную гимнастику.
Прогноз и профилактика
В случае своевременного лечения и полноценной реабилитации острый колит у детей заканчивается клинико-лабораторным выздоровлением. При хроническом колите у детей соблюдение рекомендуемого режима обеспечивает продолжительную ремиссию. Частые обострения колита нарушают физическое развитие детей, их психосоциальную адаптацию.
Профилактика колита у детей предполагает соблюдение возрастной диеты и режима питания, полноценное лечение острых кишечных инфекций, глистных инвазий, дисбактериоза. Диспансерное наблюдение детей проводится педиатром и детским гастроэнтерологом. Проведение профилактических прививок разрешается в период стойкой ремиссии хронического колита у детей.
Источник
При колите возникает воспалительный процесс в кишечнике, вызывающий дистрофию слизистой оболочки. Она ослабляется и утончается, регенеративные свойства значительно ухудшается. Колитом, в основном, болеют дети.

Распознать заболевание способен только специалист после комплексного обследования и ряда анализов. Для лечения разрабатывается индивидуальная схема.
Почему развивается колит кишечника у детей и как протекает?
Ответа на данный вопрос не существует, у любого ребёнка свои особенности организма. Для развития колита нужны благоприятные условия. На это влияет совокупность факторов, в том числе, проникновение инфекции.
Проявлению колита способствуют:
- Пищевые отравления.
- Наследственность.
- Чрезмерная эмоциональная восприимчивость и стрессовые ситуации.
- Слабый иммунитет.
- Продолжительная терапия препаратами.
- Наличие глистов.
- Аутоиммунные патологии.
- Перенесённые инфекции.
- Аномальная пищеварительная система.
У грудничков колит сопровождается поражением тонкого кишечника, что объясняется их анатомическими особенностями. У детей признаки заболевания ярко выражены с самого начала.
Классификация кишечного колита
Колиты у детей классифицируются на определённые группы, в зависимости от дистрофических процессов в кишечнике.
Виды детских колитов
- Проктит. Поражение прямой кишки.
- Сигмоидит. Воспаление сигмовидной кишки.
- Тифлит. Ограниченное воспаление слепой кишки.
- Проктосигмоидит. Воспаление охватывает сигмовидную и прямую кишку.
- Ангулит. Поражение участка кишечника, который располагается между поперечно-ободочной и нисходящей кишкой.
- Трансверзит. Воспаляется поперечно-ободочный отдел кишечника.
- Пакоколит. Поражение носит генерализованный характер.
Виды колитов, зависящих от этиологии
- Токсические или инфекционные.
- Невротические.
- Паразитарные.
- Медикаментозные.
- Аллергические.
- Невыясненной этиологии.
По тяжести воспаления кишечника
- Лёгкие.
- Средней тяжести.
- Тяжёлые.
По изменениям структуры
- Катаральный.
- Атрофический.
- Эрозивно-язвенный.
Симптомы кишечного колита у ребёнка
Болезнь развивается стремительно и с острой интоксикацией организма. Симптоматика, в основном, смазана и напоминает простое расстройство пищеварения. Такая картина может ввести в заблуждение и родителей, и педиатров. У детей старшего возраста болезнь определить легче, так как симптомы более выраженные.
К общей симптоматике относят:

- Нарушение нормального функционирования кишечника. Расстройство пищеварения чередуется и проявляется по-разному: от поноса до запора, который может длиться несколько дней.
- Тошнота и позывы к рвоте. Данные симптомы возникают в начальной стадии. Это сигнал организма о начале патологического процесса в ЖКТ. Рвота также сопровождает хронический колит во время обострения.
- Чрезмерное газообразование. Когда структура слизистой нарушается, то это отражается на иммунитете кишечника, возникает дисбаланс микрофлоры. Начинают преобладать вредоносные микроорганизмы, что вызывает повышение объёма газов. Живот вздувается, кожа натягивается, появляется частая отрыжка и метеоризм.
- Обезвоживание. Вызывается частым жидким стулом. С калом выходит много воды. Определить обезвоживание легко: сухость и шелушение кожи, бледность кожного покрова, изо рта исходит запах ацетона.
- Фекалии с примесями. В кале наблюдается кровь, слизь и гной. Иногда приходится делать копрограмму, так как вкрапления незначительные.
- Боль в районе живота. Локализуется на участке немного ниже пупка.
Слизистая кишечника помогает усваивать полезные вещества. Дистрофические изменения органа вызывают авитаминоз. У детей дефицит витаминов влияет на усидчивость и внимание.
Причины колита у детей
На развитие данной патологии влияет сочетание негативных факторов, как внутренних, так и внешних.
К ним можно отнести:
- Заболевания плода в период формирования.
- Наследственность.
- Нездоровый рацион.
- Склонность к аллергии.
- Нарушен режим питания.
- Наличие кишечных паразитов.
- Дисбактериоз.
- Заражение ЖКТ патогенными бактериями.
- Длительный приём антибактериальных препаратов.
Если ребёнку нет и года, то колит развивается из-за врождённых пороков органов ЖКТ, непереносимость лактозы и вирусных инфекций. При искусственном вскармливании фактором риска является некачественная молочная смесь.
Если лечение игнорировать, то оно принимает хроническую форму.
Диагностика кишечного колита у детей
Для адекватного лечения проводятся диагностические мероприятия пищеварительной системы несколькими методами. Сначала осуществляется пальпация больного. Врач, ощупывая болезненное место, выявляет наличие опухолей и различных отклонений.
Затем, обязательно сдаётся кал и кровь на анализ. Лабораторные исследования могут определить тип колита и причину острых симптомов. Также уточняется количество эритроцитов, белков и уровень гемоглобина. Нередко выявляют лейкоцитоз, который часто сопровождает колит.
Желательно сделать рентгенографию кишечника, которая позволит просмотреть слизистые оболочки стенок системы пищеварения. Иногда назначают колоноскопию, а также гистологические исследования биоматериала пациента.
Лечение кишечного колита у ребёнка
Основным принципом терапии колита является:
- Нейтрализация инфекционного агента.
- Восстановление нормального стула.
- Восполнение жидкости.
- Нормализация моторики кишечника.
- Предотвращение обострений.
Лечение проводится антибиотиками, нитрофурановыми лекарствами и сульфаниламидами. Сильно действующие препараты выписывает только врач, который определяет дозировку, частоту приёма и длительность лечения.
При наличии хронической формы заболевания необходима специальная диета. Она будет способствовать снижению воспаления в кишечнике, так как не допускает брожения и гниения в ЖКТ.
Диета № 4
Диетотерапия считается основным способом купирования болезни. Детям назначают стол № 4, в этом меню отсутствуют молочные продукты, а другие обогащены белками яиц, рыбы и мяса. Данный стол подразумевает исключение раздражения желудка и кишечника. Энергетическая ценность такого рациона обязана составлять около 2050 ккал.
Показания к соблюдению диеты:
- Гастроэнтерит.
- Воспаление кишечника.
- Признаки дизентерии.
- Гастрит и колит.
Особенности лечебного меню: 70 г жиров, 100 г белков. 250 г углеводов и 1,5 л жидкости.
Суть диеты:
- При наличии диареи пища должна быть протёртая.
- Стол обязан быть высокобелковым.
- Все продукты нужно отваривать.
- Пища принимается 6 раз в сутки.
- Употребление углеводов максимально ограничивается.
- Запрещено переедать.
Кстати, все блюда должны быть тёплыми.
Что разрешено и что запрещено?
Рекомендованы:
- Нежирная рыба.
- Куриные яйца.
- Макаронные изделия.
- Молочные продукты с пониженной жирностью.
- Слабый чай.

Запрещены:
- Различные соусы.
- Газированные напитки.
- Мучные изделия.
- Консервы.
- Пряности и острые приправы.
- Хлеб.
Примерное меню
Приблизительное дневное меню:
- Завтрак. 200 г отвара шиповника, омлет и сухарик.
- Обед. Немного жидкого супа с куриной грудкой, 100 г вермишели с котлетой и 200 г черничного киселя.
- Полдник. 200 г отварного риса.
- Ужин. Отварная рыба с вермишелью и стакан чая.
Диеты, зависящие от вида колита.
На список продуктов влияет характер расстройства пищеварения.
Как нужно питаться при язвенном и неспецифическом колите?
Наличие этого вида колита подразумевает соблюдение определённых рекомендаций:
- Ужинать следует лёгкими блюдами и не позднее 8 часов вечера.
- Употребление жидкостей нужно ограничить.
- Все продукты должны быть богаты калием и кальцием.
- Приём пищи осуществляется небольшими порциями и с перерывом в 3 часа.
Нежелательные продукты:
- Зелень.
- Капуста.
- Фрукты.
- Бобовые.
- Копчёности и полуфабрикаты.
- Шоколад.
При спастическом колите
При таком виде колита придётся отказаться от сладкого.
Продукты, являющиеся основой диеты:
- Овощи и фрукты.
- Бобовые.
- Хлеб, содержащий отруби.
Если отсутствует болевой синдром, то разрешаются соки и каши на воде. В случае обострения, употребление данных продуктов запрещается.
Что нельзя есть:
- Жирное мясо.
- Молоко.
- Масло.
- Жирные сыры.
Диета во время обострения
В этот период полезно пить отвар шиповника. Соки и сладости необходимо исключить.
Что рекомендуется есть:
- Любые слизистые каши.
- Сухари пшеничные.
- Отвар айвы.
- Слабые бульоны.
- Можно чай, но некрепкий.
На 2 день диеты стол можно расширить, но все продукты обязаны быть отварными.
Питание во время ремиссии
В это время разрешены многие продукты и в любом количестве. Главное, продукты отвариваются, запекаются и тушатся.
Что можно есть:
- Омлет.
- Все каши, за исключением перловой и пшённой.
- Запечённые фрукты.
- Тушёные овощи.
- Молочные продукты.
- Кофе с молоком.
- Постное мясо.
- Компот или кисель.
- Сухари.
Реабилитация
В период ремиссии обязательно проводится курс реабилитации.
Он включает:
- Терапия в профилактории.
- Дыхательная гимнастика, лечебный массаж и ЛФК.
- Терапия ферментами и пробиотиками.
Прогноз на выздоровление
Ели терапия начата своевременно и соблюдаются все рекомендации врача, то колиты успешно лечатся. Наблюдается чёткое клинико-лабораторное выздоровление.
В случае, когда заболевание приняло хроническую форму, можно добиться длительной ремиссии, но следует строго соблюдать лекарственные назначения и диетические рекомендации. При частом обострении может нарушиться психосоциальная адаптация детей, появляются проблемы с ростом и общим физическим развитием.
Возможные осложнения
Продолжительное течение хронического воспаления кишечника провоцирует развитие ряд осложнений.
При запоздалом обращении за медицинской помощью возникает риск следующих последствий:
- Развивается непроходимость кишечника.
- Прободение язвы.
- Тромбоз сосудов.
- Перитонит и возможен некроз тканей.
- Значительно слабеет сфинктер.
- Геморрой.
Подобные осложнения очень опасны, поэтому при появлении симптомов заболевания, необходимо срочно обратиться к специалисту. В противном случае, не избежать необратимых последствий.
Профилактические меры
Предотвратить заболевание значительно легче, чем потом устранять его последствия.
Для этого проводится комплекс мер:
- Прикорм осуществляется под контролем педиатра.
- Увеличение времени грудного вскармливания.
- Обеспечение сбалансированного рациона.
- Отсутствие чрезмерной физической нагрузки.
- Соблюдение личной гигиены.
- Влажная уборка и периодическое проветривание помещения, где живёт ребёнок.
- Своевременное лечение болезней ЖКТ.
- Необходимо регулярно проходить медицинские осмотры.
Придерживаясь профилактических рекомендаций, родители ограждают ребёнка от развития болезни в будущем.
Источник
