Колит внизу живота после похода в туалет
Регулярное выведение из организма шлаков является одной из жизненно важных функций кишечника. В норме его опорожнение, как всякий нормальный физиологический акт, должно приносить человеку чувство облегчения. Но когда у взрослой женщины после похода в туалет по большому болит низ живота и такая боль возникает систематически, симптом является серьезным поводом для посещения врача-проктолога.
Возможные причины боли
Хронический запор
Характер болезненных ощущений, возникающих внизу живота после посещения туалета, может быть различным – тянущим, резким или приступообразным. Иногда боль из нижней части брюшины иррадиирует (отдает) в другие участки – в центр, в правый или левый бок. Акт дефекации вызывает общее напряжение мускулатуры брюшной полости, и если какой-то из ее внутренних органов страдает от хронической или острой патологии, болезненность в такие моменты усиливается. Причиной появления боли в животе после дефекации у женщин может стать:
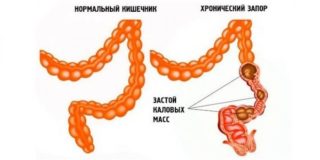
- Хронический запор – если походы в туалет нерегулярны, каловые массы, скапливаясь в сигмовидной кишке, затвердевают и начинают давить в низ живота. Чем длительнее такой перерыв, тем труднее бывает потом сходить по большому, и после завершения акта дефекации живот заболевает от чрезмерного напряжения мускулатуры кишечника.
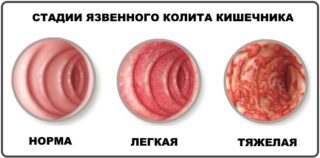
- Язвенный колит – недуг, вызывающий воспалительный процесс слизистых тканей кишечника. Его развитие приводит к появлению маленьких язвочек на внутренней поверхности. Фекальные капсулы проходят по кишечным петлям и вызывают травмирование этих язв, из-за чего и возникает болевой синдром. Обычно такая боль носит непродолжительный характер, и спустя какое-то время прекращается.
- Хронический запор – если походы в туалет нерегулярны, каловые массы, скапливаясь в сигмовидной кишке, затвердевают и начинают давить в низ живота. Чем длительнее такой перерыв, тем труднее бывает потом сходить по большому, и после завершения акта дефекации живот заболевает от чрезмерного напряжения мускулатуры кишечника.
- Аппендицит – хроническое или острое воспаление аппендикса (червеобразного отростка слепой кишки). Обычно он располагается с правой стороны в средней части брюшины, но может занимать и другую позицию – например, касаться своим окончанием мочевого пузыря. Тогда появляется ощущение, что болит и тянет именно в нижней части брюшины. При этом боль усиливается, если сильно нажать на живот, а затем резко ослабить нажим.
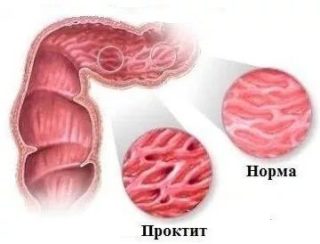
- Проктит – воспаление прямой кишки, которое иногда возникает на фоне запущенного вялотекущего геморроя и хронических запоров. Помимо боли после дефекации, могут наблюдаться выделения из анального отверстия густой слизи, возможно с примесью крови и гноя.
- Анальная трещина, которая у женщин в большинстве случаев является послеродовым осложнением и представляет собой нарушение целостности слизистых тканей прямой кишки.
- Воспалительные патологии женской репродуктивной системы – яичников и матки, которая находится в непосредственной близости от прямой кишки – вот почему прохождение по ней каловых масс провоцирует возникновение болевого синдрома в области детородного органа. Боль в животе после дефекации, имеющая гинекологическую природу, может также иррадиировать в область поясницы.
Снять неприятную симптоматику можно при помощи 1-2 таблеток Ношпы. Если есть подозрение, что боли спровоцированы запором, может помочь прием слабительного. Однако систематические боли в животе после дефекации – достаточно тревожный симптом, характерный и для более опасных заболеваний, вплоть до онкопатологий. Поэтому при их появлении необходимо как можно быстрее проконсультироваться со специалистом.
Методы диагностики
Процедура колонкоскопии
При жалобах на боли после дефекации диагностические процедуры начинаются с пальпации брюшной полости. Если аппендицит и гинекологические патологии как первопричина болевого синдрома исключаются, внимание специалистов сосредоточивается на состоянии кишечника, и пациентку направляют к проктологу, занимающемуся диагностикой и лечением патологий этого органа.
Врач старается определить размеры внутренних органов, их плотность, наличие нехарактерных уплотнений в брюшной полости. Еще один способ – ректальное исследование, при котором в анальное отверстие вводится палец, чтобы на ощупь определить состояние прямой кишки, плотность и структуру ее слизистых тканей. Далее проводятся лабораторные исследования, которые включают анализ каловых масс на предмет содержания в них следов крови, что может свидетельствовать о нарушении целостности слизистой оболочки. В число инструментальных методов обследования при данной симптоматике входит:
КТ брюшной полости
- Рентгеноскопия с контрастным веществом – при этом толстая часть кишечника с помощью клизмы заполняется барием, что позволяет увидеть на рентгеновском снимке диаметр просвета кишки, ее форму и рельеф слизистой.
- Колоноскопия – в анальное отверстие вводится гибкий зонд, на конце которого расположена миниатюрная видеокамера. Этот максимально информативный вид обследования дает врачу возможность увидеть на мониторе состояние слизистой оболочки толстого кишечника на всем его протяжении. Также он позволяет взять на анализ микроскопический кусочек ткани слизистой для проведения биопсии – анализа на предмет выявления изменений, ведущих к развитию онкопатологий кишечника.
- Компьютерная томография – неинвазивный способ визуализации толстой кишки, также дающий возможность наблюдать за ее состоянием. С помощью КТ может быть поставлен диагноз и определена ситуация, требующая немедленного хирургического вмешательства.
По завершении всех видов обследования на основе полученных данных устанавливается диагноз. Решение о характере терапевтических процедур, необходимых для коррекции ситуации, принимает лечащий врач.
Методы терапии
 При таких видах патологии кишечника, как колит, проктит, энтерит, операционное вмешательство применяется крайне редко – лишь при ишемических колитах, вызванных образованием тромбов в брюшной части аорты и ее ответвлениях. В остальных случаях используется консервативная терапия. Она включает медикаментозное лечение фармацевтическими препаратами перорального и ректального применения:
При таких видах патологии кишечника, как колит, проктит, энтерит, операционное вмешательство применяется крайне редко – лишь при ишемических колитах, вызванных образованием тромбов в брюшной части аорты и ее ответвлениях. В остальных случаях используется консервативная терапия. Она включает медикаментозное лечение фармацевтическими препаратами перорального и ректального применения:
- Спазмолитические средства – Папаверин, Спазмалгон, Но-шпа – оказывают одновременно и болеутоляющее действие.
- Антимикробные препараты (при выявлении инфекционной природы воспалительного процесса) – Рифаксимин, Цифран, Энтерофурил – назначаются только по рекомендации лечащего врача и применяются под его контролем.
- Средства, корректирующие микрофлору кишечника – Полисорб, Энтеросгель, Полифепан.
- Ректальные свечи, вводимые в анальное отверстие – Проктозан, Фитор, Вибуркол. Суппозитории также следует применять только по назначению врача, поскольку они могут иметь побочные действия и противопоказания, полный список которых известен специалисту.
Большое значение при терапии воспалительных процессов кишечника имеет диетическое питание. Ему следует быть дробным – 6-7 раз в день, при этом пища не должна быть слишком горячей или холодной, а также острой, соленой, консервированной или копченой. Кулинарная обработка блюд подразумевает запекание, отваривание либо приготовление на пару – жарение полностью исключается. Противопоказаны продукты, вызывающие вздутие или брожение – черный хлеб, сырые овощи и фрукты, все виды бобовых, пресное молоко, жирное мясо и рыба.
В качестве профилактических мер рекомендуется регулярное сбалансированное питание. Также важно следить за работой кишечника, не допуская возникновения запоров.
Источник
В статье рассказывается, по каким причинам может возникнуть боль после мочеиспускания у женщин и мужчин.
Читатель ознакомится с этими причинами наиболее подробно, как проводится диагностика и лечение этих патологий, а также чем можно снять неприятные симптомы до визита к врачу.
Боль после мочеиспускания является довольно распространенным симптомом, с которым обращаются на прием к врачу, как мужчины, так и женщины. Часто пациенты «списывают» ее на какое-либо нарушение мочеполовой системы и даже до приема врача начинают заниматься самолечением, чтобы облегчить боль.
Делать это не совсем правильно, поскольку этот симптом может входить в клиническую картину самых различных нарушений работы организма, а каких именно мы расскажем в нашей статье.
Причины
Болезненные ощущения после мочеиспускания могут указывать на наличие многих патологий, поэтому для успешного решения этой проблемы врачу важно правильно поставить диагноз. При диагностике врач обязательно учитывает характер жалоб пациента, наличие сопутствующих симптомов (кроме боли), результаты разных методов диагностики (УЗИ, анализы и т.д.), возраст пациента, наличие хронических и перенесенных заболеваний.
Инфекционные патологии
С инфекциями мочеполовой системы могут сталкиваться как женщины, так и мужчины. К ним относятся: уретрит, вагинит, аднексит, цистит, простатит, сальпингит и некоторые другие заболевания. Важно отметить, что перечисленные заболевания могут быть как инфекционной, так и неинфекционной природы возникновения. Отличие первых в том, что они всегда развиваются в результате поражения болезнетворными микроорганизмами (бактериями, грибами).
Поэтому для успешного лечения любой инфекции врач обязательно подключает антибиотики широкого спектра.
Инфекционный цистит
Заболевание, характеризующееся воспалением мочевого пузыря. С этой патологией чаще сталкиваются женщины, поскольку из-за короткой уретры инфекции проще проникнуть в ткани и клетки организма.
Как выявить
Инфекционный цистит можно отличить по характеру боли и сопутствующим симптомам. Пациенты жалуются на резкую, острую, пронизывающую боль в самом внизу живота и внутри половых органов во время и после опорожнения мочевого пузыря, часто иррадиирущую в прямую кишку.
К этим симптомам часто присоединяются: учащенные позывы к мочеиспусканию, резь внизу живота, помутнение мочи, повышение температуры тела (чаще до субфебрильных значений), общее недомогание.
Диагностика
Диагноз устанавливает уролог на основании общей картины болезни и результатов комплексного диагностического исследования (УЗИ, общие анализы мочи и крови, бактериологический посев мочи, метод ПЦР).
Лечение
Терапия направлена на устранение очага воспаления и уничтожение возбудителя, который стал виновником цистита. Пациентам назначаются антибиотики широкого спектра действия, постельный режим, обильное питье, диетическое питание, отвары из лекарственных трав (из толокнянки, клюквы, брусники), диуретики синтетического или природного происхождения, теплые ванны, обезболивающие и спазмолитики. При своевременном визите к врачу патология полностью поддается терапии.
При неблагоприятном течении может перейти в хроническую форму и длится годами с периодами ремиссий и обострений.
Проблемы с почками
Болевые ощущения после опорожнения пузыря могут быть признаком различных почечных заболеваний: пиелонефрит, цистинурия, нефрит, рак почки и т.д.
Мочекаменная болезнь (нефролитиаз)
Самая распространенная проблема, при которой возникает этот симптом.
Нефролитиаз характеризуется отложением конкрементов (камней) в почках.
 Как распознать
Как распознать
Клиническая картина при нефролитиазе зависит от продолжительности и тяжести заболевания. Размеры конкрементов могут быть разными – от мелких отложений диаметром 1-2 мм до крупных, размером с мяч для гольфа. Боль при нефролитиазе спастическая, приступообразная, резкая, сосредоточена в области поясницы. Может отдавать в подвздошную, паховую и надлобковую область. В медицинской практике это состояние называют почечной коликой. Приступ может сопровождаться тошнотой, рвотой, частыми позывами к мочеиспусканию, дискомфортом после мочеиспускания, гематурией.
Диагностика
Распознать мочекаменную болезнь можно на основании клинической картины, УЗИ, анализов крови и мочи, КТ.
Диагноз ставит врач уролог.
Лечение
Для облегчения симптомов пациенту назначаются спазмолитики, анальгетики, диета, растительные и искусственные диуретики. При тяжелом течении показано оперативное вмешательство или иные процедуры для «раскрошения» и выведения камней из организма.
Анатомические особенности
Иногда болезненные ощущения могут возникать ввиду индивидуальных анатомических особенностей строения мочевыделительной и половой системы. У мужчин, например, это может быть связано с физиологическими особенностями мочеиспускательного канала (наличие сужений или изгибов, большой размер канала).
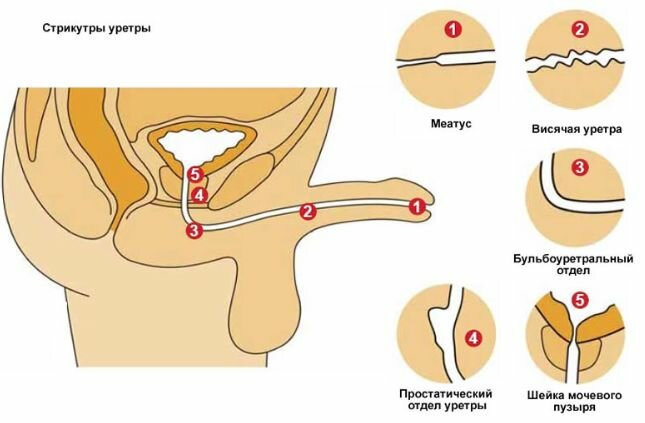
Как распознать
Распознать такую причину самостоятельно бывает крайне тяжело без медицинского обследования. В зависимости от патологии клиническая картина и характер боли могут различаться. Сопутствующие признаки тоже могут быть разными.
При анатомических дефектах пациенты жалуются на трудности с опорожнением мочевого пузыря, проблемы в сексуальной сфере, дискомфорт в паховой области и другие симптомы.
Диагностика
Для выявления анатомических нарушений в клинической практике применяются: УЗИ, рентген, МРТ, КТ.
Лечение
Если дефект не влияет на качество жизни и самочувствие пациента, серьезное лечение может не проводиться. В иных случаях назначается лекарственная терапия для снятия «болезненной» симптоматики и хирургическая операция по устранению дефекта.
Переохлаждение
Болевые ощущения после мочеиспускания могут возникнуть на фоне общего переохлаждения организма. Чаще всего состояние это возникает в результате длительного купания в холодной воде, продолжительных прогулок на морозе или при сильном ветре в неподходящей одежде, а так же при длительном пребывании в сырой одежде и мокрой обуви.
Как распознать
При переохлаждении неприятные ощущения возникают сразу после опорожнения мочевого пузыря. Не редко они сопровождаются жжением, дискомфортом, резью.
Пациенты могут жаловаться так же на бледность кожных покровов, одышку, «синюшность» носогубного треугольника, снижение температуры тела, озноб, заторможенность, общую усталость, снижение показателей АД.
Диагностика
Диагноз ставит врач терапевт или фельдшер при вызове скорой помощи.
Лечение
Терапия симптоматическая. При легкой стадии переохлаждения ее проводят в домашних условиях. Больного укладывают в постель, согревают под теплым одеялом, напаивают горячим бульоном, обеспечивают покой и комфорт.
При сильном переохлаждении или обморожении требуется неотложная медицинская помощь с доставлением больного в стационар.
Интоксикация и отравления
Дискомфорт после мочеиспускания иногда наблюдается во время отравления организма и общей интоксикации.
Как распознать
При отравлении болезненные ощущения могут быть различной интенсивности. Как правило, они возникают сразу после опорожнения мочевого пузыря и быстро проходят, оставляя чувство легкого дискомфорта. Отравление легко распознать по характерным признакам: тошнота, рвота, расстройство пищеварения (понос), озноб, повышение температуры, боли в животе.
Лечение
При легких отравлениях лечение проводится в домашних условиях. Больному назначаются: анальгетики, препараты от диареи и рвоты, средства для восстановления кишечной флоры и водно-солевого баланса в организме, абсорбенты.
При сильных отравлениях может потребоваться доставка больного в стационар.
Повышенные физические нагрузки
Состояние физического переутомления возникает на фоне длительных физических и эмоциональных нагрузок.
Как распознать
Болевые ощущения возникают сразу после занятий спортом или другим физическим трудом и в конце рабочего дня. Состояние физического переутомления сопровождается общей мышечной слабостью, ломотой и болезненными ощущениями в суставах и мышцах, головной болью.
Диагностика, лечение
Как правило, диагностику проводят в домашних условиях. Больному требуется отдых и покой для восстановления сил. Для снятия боли в суставах и мышцах проводят растирание противовоспалительными и обезболивающими мазями (Диклак, Фастум гель, Диклофенак). Очень важно правильно отличить физическое утомление от травмы. Особенно это касается женщин.
Поднятие тяжестей может вызвать нарушения в работе мочеполовой системы, привести к растяжениям и даже опущению матки.
Гормональные отклонения
Гормональный сбой в наше время явление достаточно распространенное. Это состояние характеризуется дисфункцией гормонального фона, обусловленной патологиями нейрорегуляционной и эндокринной систем. Появляется как у женщин, так и у мужчин.
Как распознать
При гормональных нарушениях характер болевых ощущений может быть разным. Они возникают периодически или сопровождают пациента практически постоянно. Наличие сопутствующих проявлений зависит обычно от того, в каком гормоне организм испытывает дефицит или его переизбыток. У женщин гормональные нарушения практически всегда сопровождаются сбоем гормонального цикла, эмоциональной лабильностью, изменением количества выделений во время менструального кровотечения, иногда развитием кистообразных новообразований.
У мужчин наиболее часто возникает сексуальная дисфункция, эмоциональные нарушения, проблемы с весом.
Диагностика, лечение
У женщин диагностикой нарушений гормонального фона занимается врач гинеколог-эндокринолог, у мужчин – уролог, андролог и эндокринолог. Пациенту назначаются анализы на количество женских и мужских половых гормонов, а так же гормонов щитовидной железы. Среди дополнительных методов применяют УЗИ.
Для лечения этого состояния назначается гормонотерапия, общеукрепляющие препараты, диета, ведение здорового образа жизни.
Гинекологические патологии
Гинекологические патологии – это заболевания женских половых органов, возникающие в результате травм, гормональных нарушений, инфекционных процессов. Большинство из них сопровождается нарушением мочеиспускания, болью и резью во время и после опорожнения мочевого пузыря.
Как распознать
Боль при гинекологических заболеваниях локализуется в самом низу паховой области. Она может носить постоянный «тупообразный» характер или возникать резко только во время и после мочеиспускания, а потом проходить.
Часто сопровождается «тянущими» ощущениями внизу живота, резью, наличием мутных или прозрачных выделений из влагалища (иногда с неприятным запахом), помутнением мочи, общим недомоганием.
Диагностика
Диагностикой занимается врач гинеколог. Диагноз ставится на основании жалоб пациентки, результатов УЗИ, гинекологического осмотра, результатов лабораторных анализов.
Лечение
Тактика терапии зависит от выявления причины, которая привела к появлению неприятных симптомов. При инфекционных процессах и выявлении ЗППП обязательно назначаются антибиотики, а так же препараты для укрепления женского здоровья, общеукрепляющие средства, анальгетики и т.д.
Проблемы предстательной железы
Группа заболеваний, возникающая у мужчин средней и старшей возрастной группы. В нее входят: простатит, аденома, везикулит, камни в простате, эмпиема семенных пузырьков, опухоли простаты и некоторые другие патологии.
Аденома простаты
Одно из самых распространенных заболеваний предстательной железы, возникающее вследствие увеличения (разрастания) тканей простаты.
Чаще выявляется у мужчин старшей возрастной группы, но может встречаться и в 30-40 лет.
Как распознать
Симптомы аденомы похожи на симптомы простатита. Мужчину беспокоят «тупообразные» боли и дискомфорт, локализующиеся внизу живота и в области предстательной железы. Возникают боли при мочеиспускании и после него. Сопутствующие симптомы: чувство неполного опорожнения мочевого пузыря, слабая струя мочи, частые позывы в туалет (особенно в ночное время), сексуальная дисфункция.
Диагностика
Диагноз ставит врач андролог-уролог на основании осмотра, жалоб пациента, результатов УЗИ и ТРУЗИ, оценки лабораторных анализов.
Лечение
Терапия аденомы проводится комплексно. Пациенту назначаются медикаментозные препараты. В основном это альфа-1-адреноблокаторы (доксазозин, теразизин), блокаторы (ингибиторы) 5-альфа-редуктазы (дудастерид, пермиксон). Действие этих препаратов направлено на расслабление мускулатуры предстательной железы, облегчение мочеиспускания, уменьшение размеров простаты. Так же назначаются средства народной медицины, диета, соблюдение здорового образа жизни.
В тяжелых случаях проводится оперативное вмешательство.
Другие причины
Кроме перечисленных причин, неприятные ощущения после мочеиспускания могут появиться при следующих состояниях и заболеваниях:
- микротравмы во время полового контакта;
- пренебрежение правилами интимной гигиены;
- аллергические реакции (на синтетическое белье, стиральный порошок, средства интимной гигиены, средства контрацепции);
- ослабление иммунитета;
- избыточное употребление в пищу острых и соленых продуктов.
В каком случае немедленно к врачу?
Боль после мочеиспускания – достаточно тревожный симптом, который в большинстве случаев говорит о развитии патологических процессов в организме. Если этот симптом возник разово, беспокоиться не стоит, так как возможно, причина кроется в элементарном переутомлении или пренебрежении правилами личной гигиены.
Если болевые ощущения возникают регулярно, сопровождаются недомоганием, подъемом температуры, резью, жжением, консультация врача требуется обязательно!
Первая помощь
Заниматься самолечением при возникновении неприятных симптомов не стоит, так как это только навредит здоровью. До визита к специалисту помогут облегчить состояние:
- прием ношпы;
- чай с шиповником;
- строгая диета с исключением из меню любых аллергенных продуктов, соленьев, острых специй;
- прием антигистаминного препарата (Зодак, Лоратадин, Зиртек);
- отдых и покой;
- исключение стрессовых факторов и физических нагрузок.
Что делать нельзя:
- самостоятельно принимать любые антибактериальные препараты и НПВП;
- прогревать низ живота с помощью грелок;
- посещать бассейн, баню, сауну;
- закаляться;
- посещать физиотерапевтические процедуры;
- заниматься сексом.
Профилактика
Для профилактики болезненных ощущений после мочеиспускания соблюдайте следующие правила:
- ведите здоровый образ жизни (правильно питайтесь, занимайтесь спортом, бросьте вредные привычки);
- своевременно проходите плановую диагностику у гинеколога (для женщин) и уролога (для мужчин);
- ведите регулярную половую жизнь, предохраняйтесь презервативом;
- соблюдайте правила личной гигиены;
- носите хлопковое удобное белье;
- исключите стрессовые факторы.
Обязательно посмотрите следующее видео на эту тему
Заключение
Болезненные ощущения после мочеиспускания могут возникнуть у каждого человека, не зависимо от пола и возраста. Состояние это может быть вызвано многими факторами: инфекционными заболеваниями, ЗППП, физическим или психическим переутомлением, гинекологическими патологиями, анатомическими нарушениями, заболеваниями мужской половой сферы. Пациенту важно не заниматься самолечением, постараться успокоиться, оказать себе первую медицинскую помощь и обратиться к врачу.
Только врач может правильно распознать причину этих ощущений и назначить рекомендации для их устранения. Берегите себя и будьте здоровы!
Источник
