Колит низ живота при беременности на ранних сроках и выделения
Приветствую вас, дорогие читатели! Тема сегодняшней статьи посвящена проблеме, с которой нередко сталкиваются беременные – колющие боли внизу живота. Иногда они смешиваются с тянущими ощущениями или даже со спазмами. Здесь вы узнаете, чем вызван этот симптом, опасно ли это, а также, что делать, если колит низ живота при беременности. Причин может быть несколько, и некоторые далеко не безобидны. Итак, рассмотрим, когда стоит бить тревогу и срочно идти к врачу, а когда можно спокойно отлежаться, чтобы все прошло.
Причины
Любая боль – это лишь признак, причин которому бывает много. От момента зачатия и вплоть до родов в женском организме постоянно происходят изменения. Некоторые неприятные ощущения в животе могут иметь чисто физиологический характер и не представлять никакой угрозы ни плоду, ни беременной женщине.
1 триместр
Колющие или даже распирающие боли внизу живота на ранних сроках можно почувствовать, еще даже не зная о своем «интересном положении». Ведь далеко не каждая беременность случается запланировано. В этот период вместе с болями может наступить и ранний токсикоз: тошнота, рвота, слабость, головокружение, отдышка, тахикардия и прочие недомогания.
Но все эти симптомы не столь опасны. Конечно, если токсикоз сильный, нужно поддержать организм и, возможно, лечь на сохранение в клинику до нормализации состояния. Колики в животе связаны с тем, что в матке начался новый процесс, она чуть увеличилась в размерах, и это часто ощутимо для женщины. Также к растущему органу усиленно начинает поступать кислород и прилив крови. После 12 недель такие колики обычно проходят.
Как не спутать с опасными причинами
Естественный процесс, вызывающий некоторый дискомфорт и не представляющий угрозы будущей маме, должен соответствовать следующим симптомам:
- Боль несильная, ощущается покалыванием, легким распиранием, или тянущим чувством. Интенсивность не имеет высоких колебаний.
- Колики могут усиливаться при напряжении (чихании, смехе, кашле, быстрой ходьбе) и становятся менее заметны в положении лежа.
- Не сопровождаются патологическими выделениями из влагалища или болезненным мочеиспусканием, повышенной температурой.
Что делать?
Неприятные ощущения, связанные с физиологией беременной женщины, никакого лечения не требуют. В моменты сильного покалывания нужно просто полежать в покое, можно попить чай с мятой (мята расслабляет гладкую мускулатуру, снимает спазмы и напряжение), такими же свойствами обладает и валериана. Но, дорогие беременные, не забывайте, что в вашем положении принятие даже безобидных трав, лучше делать с разрешения врача.
2 триместр
На период второго триместра приходится наибольшее число жалоб на колющие боли от дам в положении. Дело в том, что именно на 4-ом месяце начинается ускоренный рост плода и матка резко увеличивается в размерах. Кроме того, что ощутим сам процесс роста матки, она еще начинает давить на ближайшие органы, в особенности на кишечник и мочевой пузырь. Вполне естественно, что низ живота от нагрузки тянет, покалывает, давит.
Из-за давления на кишечник, в нем ухудшается проходимость, задерживаются газы, все это дает чувство дискомфорта, распирания, иногда даже резей. Конечно, такие симптомы бывают не у всех, но встречаются довольно часто.
Когда это неопасно
- Боли носят терпимый характер.
- Неприятные ощущения могут немного усиливаться после еды, при ходьбе, напряжении и успокаиваются в положении лежа и состоянии покоя.
- Не сопровождаются температурой, болезненными испражнениями и выделениями.
- Обычно имеют рассеянный, а не локализованный характер (могут ощущаться то в одном месте, то в другом).
В этот период может наблюдаться очень частое мочеиспускание, но оно не должно быть болезненным. Просто растущая матка давит на мочевой пузырь, сокращая его размеры, и он удерживает меньше жидкости. После родов все возвращается в норму.
Что делать?
Проблемы с кишечником, на который оказывает давление плод, являются самой распространенной причиной, почему болит и колит живот во втором триместре. Чтобы облегчить состояние, нужно чаще двигаться: совершать прогулки медленным шагом, если разрешено врачом, то записаться на гимнастику для беременных. Активность способствует лучшей работе ЖКТ и других органов.
Если спазмы и колики причиняют сильный дискомфорт, доктор может подобрать спазмолитик. Хорошо помогает и фитотерапия, конечно, тоже назначенная врачом.
Также рекомендуется отказаться от тяжелой пищи, и отдать предпочтения хорошо усваиваемым, легким и полезным продуктам.
3 триместр
На последних сроках матка достигает максимального размера. Мышечные связки сильно растягиваются, это сопровождается неприятными ощущениями, особенно тянущими болями. После 35 недели организм уже начинает готовиться к родам и беременная рискует столкнуться с ложными схватками. Шевеление ребенка также нередко сопровождается резкими покалываниями и другими внезапными болями. Но, как правило несильными, а просто неприятными.
Симптомы не опасны если:
- Колики не интенсивны.
- Нет патологических выделений, температуры, резкого ухудшения состояния.
- Не ощущаются в лежачем положении или ощущаются совсем слабо.
При возникновении схваток и их нарастании необходимо немедленно ехать в клинику. Даже если срок родов еще не подошел и схватки ложные, необходимо обследование и консультация врача.
Что делать?
Для уменьшения дискомфорта на позднем сроке рекомендуется носить бандажный пояс. Он поможет поддержать живот, и уменьшить давление на нижнюю часть таза. С резкими движениями и физической нагрузкой следует быть поаккуратней. Но и вести «диванный» образ жизни тоже нельзя. При отсутствии движений ухудшается циркуляция крови, органы получают меньше кислорода, Это негативно повлияет и на плод. Если колики усиливаются, нужно просто прилечь и отдохнуть. Скорее всего, они так и будут периодически возникать до самых родов, и ничего страшного в этом нет.
Когда есть угроза
Вся вышеописанная симптоматика является естественным проявлением физиологических процессов, происходящих с женским организмом на протяжении всего срока вынашивания малыша. Такие боли (колющие, тянущие, режущие) хоть и неприятны, но не несут за собой опасности и полностью проходят после родов.
Никакого особого лечения они не требуют. Но бывают случаи, когда все не столь безобидно, и боль является признаком серьезной патологии, требующей немедленного лечения.
Срочно обратиться к врачу нужно, если недомогание сопровождается одним или несколькими симптомами, перечисленными ниже:
- Усилением интенсивности за короткое время.
- Повышением температуры.
- Кровянистыми, гнойными или другими нездоровыми выделениями из влагалища.
- Болезненным мочеиспусканием.
- Тошнотой, рвотой.
- Расстройством кишечника.
- Резким ухудшением самочувствия, недомоганием, слабостью.
Самые частые причины патологических болей
Истмико-цервикальная недостаточность
Обусловлена мышечной недостаточностью цервикального канала (шейки матки). Причиной патологии могут стать предшествующие беременности аборты, перенесенные «женские» заболевания, слишком активный секс. Шейка матки просто не выдерживает нагрузки и начинает раскрываться. Процесс сопровождается резями, покалываниями, не всегда сильными. Иногда едва заметными. Но если не остановить процесс, ситуация грозит потерей плода.
В этом случае применяется хирургическое вмешательство: на цервикальный канал накладываются швы, что помогает сохранить беременность.
Обычно при такой проблеме бывают кровянистые выделения. При обнаружении подобных симптомов нужно срочно обратиться к своему гинекологу.
Цистит
Очень распространенный недуг среди женщин. Инфекция проникает в мочевыводящие пути через уретру и взывает воспаление. Основные признаки: колющие, режущие боли внизу живота, температура, лихорадка, болезненное мочеиспускание. Цистит легко лечится, но на ранних стадиях. При малейшем подозрении на эту «болячку» нужно немедленно принять меры. Избежать инфекции помогает тщательная гигиена половых органов.
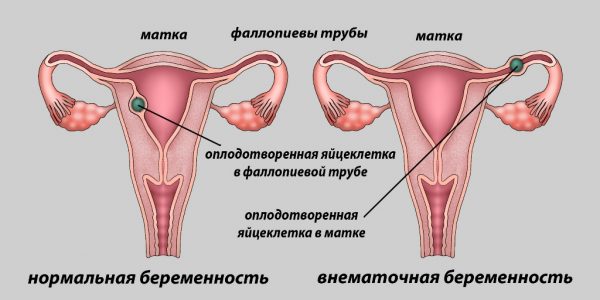
Внематочная беременность
На раннем сроке локализованная боль внизу живота (справа или слева) может свидетельствовать о том, что плодное яйцо прикрепилось не в матке, а в маточной трубе. По мере роста плодного яйца женщина может ощущать несильные боли тянущего или колющего характера. Если вовремя не устранить патологию, труба лопнет и боль будет уже сильной, резкой. В любом случае нужна немедленная операция для удаления плодного яйца.
Сегодня в таких случаях редко применяется полостная операция, чаще – лапароскопия (точечное проникновение в брюшную полость). Метод щадящий и бескровный. Уже через пару часов пациентка отправляется домой. Восстановление тоже проходит достаточно быстро.
Аппендицит
Неприятные ощущения локализуются в пупочной области справа. Могут быть слабыми, нарастающими или резкими и сильными. Все зависит от стадии воспаления. Но как правило, симптом не проходит, а только усиливается. Легче не становится ни лежа, ни во сне. Для удаления аппендикса также применяется лапароскопия. Вовремя сделанная операция не угрожает плоду.
Регулярные визиты к своему наблюдающему доктору помогут вам избежать многих проблем. Подписывайтесь на обновления блога, чтобы быть в курсе новых полезных материалов. И, дорогие будущие мамочки, не забудьте поделиться с друзьями этой информацией, особенно если в вашем окружении есть и другие, ожидающие малышей, счастливицы.
Источник
Во время беременности женщину подстерегают различные неприятности, в том числе и болезненные ощущения. Среди них особо выделяются ноющие боли внизу живота. Среди причин таких недомоганий могут быть как и самые естественные физиологические изменения в организме, так и патологические проблемы, с которыми следует немедленно обратиться к врачу.
Физиологические изменения на ранних сроках, вызывающие боль внизу живота
Физиологические изменения на ранних сроках беременности происходят из-за перестройки организма будущей матери. Зарождается новая жизнь, и это несёт за собой различные перемены и трансформации, которые не могут пройти незаметно и бессимптомно. Итак, причинами нормальных и обычно сопутствующих началу беременности болей могут являться:
- имплантация плодного яйца — если яйцеклетка была успешно оплодотворена, то примерно на 6–12-й день после овуляции эмбрион закрепляется в эндометрии матки, где и будет дальше расти; при прикреплении повреждаются мелкие кровеносные сосуды матки — это может вызвать неприятные ноющие ощущения и незначительные кровянистые выделения, которые легко спутать с началом месячных;
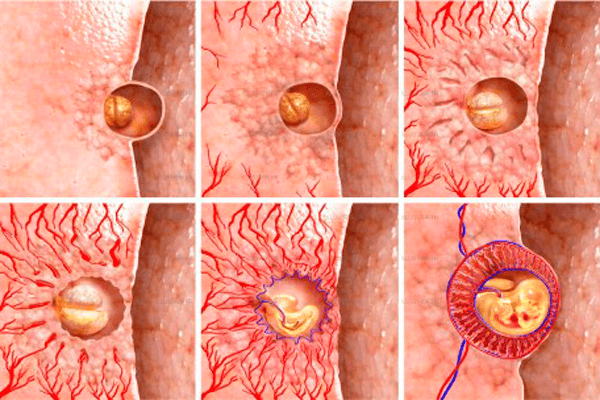 В процессе прикрепления эмбриона в матке женщина ощущает тянущие боли внизу живота
В процессе прикрепления эмбриона в матке женщина ощущает тянущие боли внизу живота - усиление кровообращения — прикрепившийся эмбрион тоже требует питания и кислорода, для обеспечения этого в матке усиливается кровоток, что, в свою очередь, вызывает тянущее чувство в нижней части живота;
- изменения в матке — матка начинает расти, окружающие её связки и ткани размягчаются и растягиваются, чтобы дать ей простор для увеличения, все эти метаморфозы приводят к различным, в том числе и болезненным ощущениям.
Физиологические причины дискомфорта в животе на поздних сроках
Болезненные ощущения внизу живота на поздних сроках беременности заставляют женщину нервничать. На самом деле причин тревожиться нет, обычно боли возникают из-за физиологических изменений, таких как:
- двигательная активность ребёнка — малыш в животе хаотично двигает руками и ногами, и чем больше срок, тем меньше ему места, поэтому от его движений страдают внутренние органы матери;
- рост матки — чтобы вместить плод, матка значительно увеличивается в размерах и сдвигает соседние органы;
- размягчение связок — для подготовки тазового пояса к родам в организме увеличивается выработка гормона релаксина, он размягчает связки, чтобы расстояние между тазовыми костями увеличилось, и ребёнок мог пройти по родовым путям. Этот процесс также сопровождается болевыми ощущениями;
- тренировочные схватки — периодические сокращения матки подготавливают тело женщины к родам, мобилизуют организм и облегчают сам родовой процесс.
Патологические причины тянущей боли
Кроме физиологических изменений, существуют и патологические причины болей в нижней части живота. Их делят на акушерские, то есть связанные с беременным состоянием женщины, и прочие.
Как распознать акушерские боли
Акушерские боли, так же как и физиологические, связаны с изменениями в организме будущей матери вследствие беременности. Но они, в отличие от естественного дискомфорта, несут в себе опасность, так как вызваны неправильным течением этого процесса. Следует помнить, что требуется консультация врача, если:
- боль постоянная, не уменьшается при перемене положения тела;
- боль резкая и схваткообразная;
- имеются выделения из влагалища, отличные от нормальных (то есть не прозрачные или белые);
- боль усиливается;
- кроме низа живота, боль захватывает поясницу.
Внематочная беременность
Внематочной беременностью называют патологию, когда плод крепится не в матке, как положено, а вне её — в стенках маточных труб, яичниках, брюшине. Прикрепление происходит, но выносить такую беременность физиологически невозможно.
В 98% случаев внематочных беременностей эмбрион имплантируется в фаллопиеву трубу, что заканчивается либо самопроизвольным абортом (так как условия в трубах не позволяют плоду развиваться), либо разрывом трубы в результате роста плода. Оставшиеся 2% приходятся на редкие случаи имплантации эмбриона внутри овулированного фолликула или на яичнике, в шеечном канале или области перешейка, в полости живота. Такие аномалии имеют негативные последствия и несут опасность для здоровья женщины.
Поэтому данную патологию следует выявить и устранить как можно раньше.
 При внематочной беременности плод крепится вне полости матки, в 98% случаев это фаллопиева труба
При внематочной беременности плод крепится вне полости матки, в 98% случаев это фаллопиева труба
Симптомы этого состояния схожи с проявлениями обычной беременности, поэтому по косвенным признакам определить аномалию очень сложно. Но стоит обратиться к врачу, если проявления выражены чрезмерно, то есть:
- имплантационное кровотечение слишком длительное и/или обильное — в норме это небольшие светло-коричневые или розовые выделения без сгустков и слизи;
- болевые ощущения внизу живота усиливаются;
- общая слабость приводит к головокружениям и обморокам;
- ранний токсикоз преследует женщину каждый день.
Одним из признаков внематочной беременности является низкий уровень ХГЧ — хорионического гонадотропина человека. Из-за неправильной локализации плода рост ХГЧ начинается позже и происходит медленнее, чем в случае маточного его расположения.
Чтобы провести диагностику, нужно сравнить результаты нескольких анализов крови на ХГЧ — при правильной беременности его уровень на начальных сроках будет удваиваться раз в два дня.
Также важен такой показатель, как уровень гормона прогестерона. При физиологически неправильной беременности его значение существенно ниже, чем при правильно развивающемся плоде.
Если появились подозрения, то необходимо сделать трансвагинальное ультразвуковое исследование — уже с 5–6 недель беременности оно показывает местонахождение и состояние плода. Опасность УЗИ на ранних сроках по-прежнему не доказана, поэтому не стоит бояться делать его, если есть хоть какие-то сомнения в правильном течении процесса.
Если же все признаки внематочной беременности (уровень ХГЧ, прогестерона, прочие симптомы) присутствуют, но УЗИ не даёт однозначного ответа, то на помощь приходит лапароскопия — специальными инструментами выполняются проколы в животе пациентки, через которые вводят трубку с камерой и светом, и врачи получают изображение того, что находится внутри тела женщины, на экран. При необходимости тут же выполняются лечебные процедуры.
Имеется два способа решения проблемы:
- Использование препарата Метотрексат, который воздействует на клетки жёлтого тела, провоцируя гибель эмбриона. Это возможно, если срок беременности невелик, а диаметр плодного яйца не превышает 3,5 см. Данный вариант решения проблемы имеет ряд ограничений.
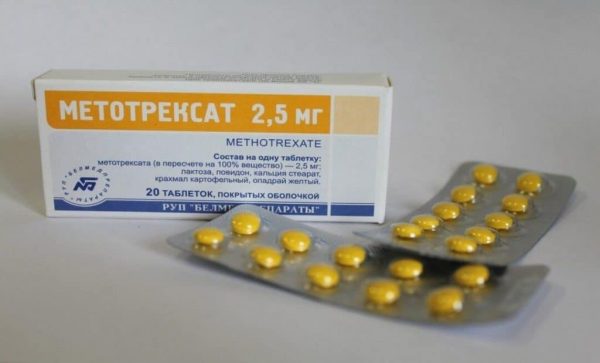 Метотрексат является абортивным средством, часто используется для прекращения беременности на ранних стадиях
Метотрексат является абортивным средством, часто используется для прекращения беременности на ранних стадиях - Проведение хирургической операции, при которой плодное яйцо извлекают из тела женщины. Сохранение или удаление маточной трубы зависит от многих факторов, таких как размер эмбриона, его локализация, состояние трубы. На малом сроке беременности и при хорошем состоянии возможно даже полное сохранение органа.
Обычно врачи разрешают повторную беременность спустя около полугода после завершения внематочной. Даже если в результате операции была удалена одна труба, шансы на зачатие остаются.
Угроза прерывания беременности
Тянущие боли в нижней части живота могут быть признаком самопроизвольного аборта. Симптомами угрозы прерывания беременности на ранних сроках являются:
- мажущие выделения — чем более кровавыми они являются, тем ситуация опаснее;
- схваткообразные боли внизу живота;
- боли в районе копчика.
При появлении подобных признаков следует срочно обратиться к врачу — начавшийся выкидыш можно остановить при своевременно оказанной врачебной помощи. Гинеколог осмотрит женщину, при необходимости направит на УЗИ и анализы крови. В зависимости от результатов обследования будет назначено лечение — от постельного режима до госпитализации и операции.
Замершая беременность
Замершая беременность — один из наиболее распространённых женских страхов. Ведь до начала шевелений малыша невозможно определить, всё ли с ним в порядке. Но не стоит зря беспокоиться, если будущая мать себя хорошо чувствует — у этой патологии есть ряд определённых симптомов:
- появление выделений, вначале розоватых, затем, спустя примерно 2 недели, кровянистых. Таким образом после гибели эмбриона выходит плодное яйцо;
- ослабление или резкое прекращение тошноты. Это может говорить о том, что с плодом не всё в порядке;
- ухудшение самочувствия женщины — слабость, боли в матке, повышение температуры. Такие признаки развиваются спустя 3–4 недели после гибели эмбриона, если плодное яйцо не вышло из организма матери;
- падение или отклонение от нормы уровня ХГЧ.
 Резкие боли внизу живота, которые отдают в поясницу, могут быть признаком гибели плода
Резкие боли внизу живота, которые отдают в поясницу, могут быть признаком гибели плода
Диагностика замершей беременности проводится тремя способами:
- мануальный осмотр гинеколога. Исследование позволяет установить соответствие размеров матки сроку беременности;
- ультразвуковое исследование. Метод помогает определить наличие эмбриона, его состояние, сердцебиение; стоит помнить, что до 6 недель УЗИ не даёт 100% точности;
- сравнение результатов анализов крови на ХГЧ. Исследование позволяет диагностировать патологическую беременность.
Сочетая эти методы, можно получить наиболее точные результаты.
Отслойка плаценты
Ранняя отслойка плаценты от стенок матки опасна для жизни и матери, и ребёнка. Орган начинает отделяться, между ним и стенкой матки накапливается кровь из-за разрывов сосудов, и образуется гематома. Различают 3 степени отслойки:
- лёгкая — проходит незамеченной, бессимптомно, гематома небольшая;
- средняя — гематома довольно обширна, матка напряжена, у плода наблюдается нарушение сердечной деятельности;
- тяжёлая — отличается резким ухудшением самочувствия, возникают сильные боли, возможна гибель плода.
У преждевременной отслойки плаценты есть три основных симптома:
- кровотечение. Оно может быть как наружным (выделения из половых путей), так и внутренним (наблюдается только на УЗИ);
- боль и напряжение в области матки. Неприятные ощущения могут быть также отдавать в бедро, поясницу или промежность;
- нарушение сердцебиения плода. При отслойке более 1/4 плаценты начинается гипоксия, при отторжении более 1/2 — гибель плода.
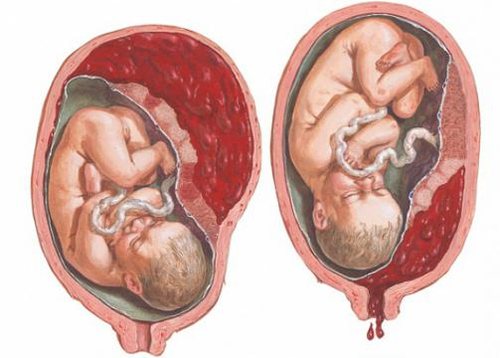 Кровотечение при преждевременной отслойке плаценты может быть как внутренним, так и внешним (кровь выделяется из половых путей)
Кровотечение при преждевременной отслойке плаценты может быть как внутренним, так и внешним (кровь выделяется из половых путей)
При появлении одного из этих симптомов, а также при прекращении или уменьшении шевелений ребёнка, необходимо тут же вызвать скорую помощь. Если отслойка плаценты подтвердится, потребуется срочное оперативное родоразрешение, чтобы спасти маму и малыша.
Боли, не связанные с развитием беременности
Некоторые причины болей внизу живота не связаны с изменениями организма во время беременности, но несут в себе опасность для здоровья матери и ребёнка:
- Воспаление мочевого пузыря, или цистит — знакомая большинству женщин проблема. Это заболевание часто обостряется во время беременности. Оно может привести к осложнениям на почки, поэтому требует лечения у уролога.
- Проблемы с желудочно-кишечным трактом появляются на фоне расслабляющего действия гормона прогестерона на кишечник. В этом случае возникают дисбактериоз, запоры, диарея, тошнота, изжога, метеоризм. Гинеколог поможет скорректировать питание и подберёт препараты, разрешённые при вынашивании ребёнка.
- Хирургические патологии внутренних органов, например, кишечная непроходимость, перитонит или аппендицит, сопровождаются острой болью, рвотой, отсутствием аппетита, выраженным плохим самочувствием, температурой. Необходимо срочное обращение к хирургу.
 Во время беременности матка смещает внутренние органы, что иногда затрудняет постановку диагноза из-за «неправильной» локализации боли
Во время беременности матка смещает внутренние органы, что иногда затрудняет постановку диагноза из-за «неправильной» локализации боли
Неприятные ощущения после секса
Секс во время беременности — процесс вовсе не запрещённый (если, конечно, нет противопоказаний). Но бывает, что это занятие заканчивается болью в животе у будущей матери. Что же в таком случае делать?
В первую очередь стоит успокоиться. Причин подобного состояния может быть несколько:
- тонус матки, то есть её напряжение. Это одна из главных причин таких болей, поэтому отдых и расслабление могут снять неприятные ощущения;
- нарушение кровообращения. Если после оргазма замедляется отток крови от половых органов, это вызывает застой и болевые ощущения;
- гормональные изменения. Они влияют на все органы, находящиеся в тазовом дне, из-за чего во время секса может возникнуть дискомфорт. Также в результате гормональной перестройки может снизиться количество выделяемой смазки половых путей;
- инфекционные заболевания, которые сопровождаются воспалением. Это также может привести к болям как во время секса, так и вне его;
- психологический настрой или его отсутствие, что тоже влияет на ощущения женщины.
Не стоит заниматься сексом в случаях:
- угрозы преждевременных родов;
- привычного невынашивания беременности;
- низкого прикрепления плаценты;
- кровянистых выделений;
- подтекания околоплодных вод.
Дискомфорт перед родами
Одна из уже упомянутых причин болей — тренировочные схватки, иначе называемые схватками Брекстона-Хикса. Это абсолютно нормальный и естественный процесс, который может начаться уже после 20-ой недели. Ощущения во время тренировочных схваток похожи на родовые — матка сокращается на несколько секунд, вызывая при этом напряжение внизу живота, затем расслабляется и сокращается вновь.
Отличить схватки Брекстона-Хикса от начала родовой деятельности можно по двум пунктам:
- регулярность;
- болезненность.
Настоящие схватки повторяются через примерно одинаковый промежуток времени, который постепенно сокращается, длительность же самой схватки, наоборот, увеличивается. Болезненность также нарастает. Тренировочные же схватки нерегулярны, не имеют чётко выраженного ритма и обычно безболезненны.
Ещё одно отличие — тренировочные схватки можно прекратить при помощи тёплой воды (ею поливают поясницу, или, при отсутствии противопоказаний, принимают ванну) или спазмолитических препаратов.
Самая же главная черта, по которой можно отличить схватки Брекстона-Хикса от родовых — это то, что первые не ведут к раскрытию шейки матки. Но установить это может только гинеколог на осмотре.
Недели за 3–4 до предполагаемой даты родов у меня начались тренировочные схватки. Каждый раз я нервничала, что это уже роды, но они шли с совершенно разнообразными интервалами, быстро проходили, в крайнем случае помогала ванна с тёплой водой, и беременность продолжалась. За неделю до рождения малыша всё началось снова. Схватки начались вечером, ночью я смогла поспать несколько часов, но утром это продолжилось. Мы приехали в роддом, где на осмотре гинеколога и на аппарате кардиотокографии стало ясно, что это всё-таки тренировка организма. Когда через несколько дней у меня наконец начались роды, я ощутила разницу и поняла, что это действительно сложно перепутать.
Разрешённые препараты и народные способы при болях внизу живота
Первое, что необходимо сделать при появлении болей, — это лечь и расслабиться. Если неприятные ощущения вызваны растяжением связок или неудобным положением плода, то это должно принести свои результаты.
Тёплая ванна на 15–20 минут снимает спазмы матки и брюшины, успокаивает организм. Если нет возможности принять душ или ванну, то может помочь тёплая пелёнка или грелка — её прикладывают к больному месту. Но использовать этот способ можно только при полной уверенности в отсутствии воспаления.
Ношение бандажа можно отнести скорее к профилактическим мерам — он разгружает позвоночник и поддерживает живот, не позволяя связкам растянуться слишком сильно.
Заниматься самолечением однозначно не стоит, так как можно проглядеть опасное состояние. Если после отдыха и прогревания боль не уходит, то необходимо посетить врача.
В случае сильной боли можно принять спазмолитический препарат, разрешённый во время беременности. Это могут быть таблетки — Но-шпа, Дротаверин, или суппозитории — Папаверин. После этого необходимо срочно обратиться к врачу!
Фотогалерея: разрешённые при беременности препараты для снятия боли
Дважды жена, дважды мать, любительница рукоделия, готики и весны.
Источник
