Колит как болит живот на 33 неделе беременности
Если тянет низ живота на 33 неделе беременности, нужно более внимательно прислушиваться к своему организму. Подобное состояние может указывать на развитие нормальных физиологических процессов или быть предвестником формирования патологии. Каждая женщина на данном сроке должна уметь правильно оценивать свое положение и вовремя обращаться за медицинской помощью.
Основные причины тянущих болей внизу живота на 33 неделе беременности
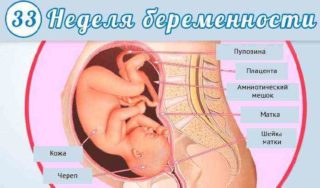
 К обозначенному сроку вес ребенка составляет около 2 кг, рост 44 см. Он занимает все место в матке, свободно переворачиваться больше не получается. Малыш настолько окреп, что может сильно толкаться ногами и стучать по ребрам. Эти движения отчетливо ощущает женщина. Они приносят ощутимый дискомфорт. Боль в этом случае кратковременна и всегда разная. Ее интенсивность зависит от того, что делает ребенок: пинает, толкает, ударяет кулачком или двигается всем телом. Чтобы облегчить свое состояние, можно встать аккуратно на четвереньки и начать выгибать и сгибать спину.
К обозначенному сроку вес ребенка составляет около 2 кг, рост 44 см. Он занимает все место в матке, свободно переворачиваться больше не получается. Малыш настолько окреп, что может сильно толкаться ногами и стучать по ребрам. Эти движения отчетливо ощущает женщина. Они приносят ощутимый дискомфорт. Боль в этом случае кратковременна и всегда разная. Ее интенсивность зависит от того, что делает ребенок: пинает, толкает, ударяет кулачком или двигается всем телом. Чтобы облегчить свое состояние, можно встать аккуратно на четвереньки и начать выгибать и сгибать спину.
Тянущие боли внизу живота могут быть вызваны увеличением матки. Ее дно находится выше пупка на 13 см. В таком состоянии, связки, удерживающие ее в правильном анатомическом положении, испытывают сильные нагрузки. Они максимально растягиваются, поэтому появляется боль, которая напоминает ощущения перед менструацией.
Увеличенная в размерах матка сдавливает все органы, расположенные в брюшной полости, и нарушает их работу. Будущую маму постоянно беспокоит изжога, одышка, частое мочеиспускание и запоры. Давление на кишечник замедляет перистальтику. Пища дольше задерживается в тракте, гниет. Этот процесс стимулирует образование газов. Возникают проблемы со стулом. Все это приводит к появлению болевого синдрома, который проходит, как только удается опорожнить кишечник. Облегчить состояние помогает правильное питание. Важно на данном сроке стараться не переедать, больше есть овощных салатов, сухофруктов, обладающих мягким слабительным эффектом, кисломолочных изделий.
Матка больших размеров перемещает центр тяжести назад. Основную нагрузку начинает испытывать поясница. Поэтому для обозначенного срока характерно появление боли в крестце. Она разливается по окружности и спускается вниз, к ногам. К вечеру выраженность дискомфорта усиливается. Снимать его помогают специальные упражнения, ношение дородового бандажа, массаж ног, прохладные ванночки. Специалисты рекомендуют больше есть продуктов, в составе которых содержится кальций и йод: творог, вареные куриные яйца, йогурты, молоко, морская капуста. Они помогут предупредить появление судорог.
Возможно, тянущие ноющие боли внизу живота на сроке 33 недель связаны с увеличением количества гормона релаксина. Он начинает вырабатываться во второй половине беременности, размягчает кости и связки тазового дна, готовит организм к родам. По этой же причине может слегка побаливать лобок. Обычно недомогание быстро проходит, если удается прилечь, отдохнуть, приняв удобную позу.
Чем ближе срок появления на свет малыша, тем чаще возникают тренировочные схватки. Происходит сокращение гладкой мускулатуры матки, но шейка ее еще не открывается. Приступ длится примерно 30 секунд, появляется всегда спонтанно. Боль не отдается в поясницу, не нарастает, самостоятельно уменьшается и полностью стихает при смене положения тела. Напрягаются не все мышцы детородного органа, а только отдельная их часть (верхняя или нижняя). Это легко можно почувствовать, приложив к животу ладони.
Тревожные симптомы
 Если появляется постоянно нарастающая боль внизу живота, отдающая в поясницу, нужно вызывать скорую помощь. Спазмы могут указывать на начало родов: схватки повторяются, каждая новая становится сильнее предыдущей. Наблюдается излитие или подтекание околоплодных вод. Возможно кровотечение.
Если появляется постоянно нарастающая боль внизу живота, отдающая в поясницу, нужно вызывать скорую помощь. Спазмы могут указывать на начало родов: схватки повторяются, каждая новая становится сильнее предыдущей. Наблюдается излитие или подтекание околоплодных вод. Возможно кровотечение.
Понять, что происходит, можно только после осмотра на гинекологическом кресле. Если схватки не смогли спровоцировать открытие зева матки, медики приложат все усилия, чтобы сохранить беременность; если начались роды, помогут малышу появиться на свет. На данном сроке после рождения 90% детей остаются жизнеспособными. Персоналу удается их выходить, но риски смертности велики, так как малыши рождаются с несовершенной системой терморегуляции и низкой массой тела. У многих не раскрываются легкие, поэтому возникает необходимость применения аппарата искусственного дыхания.
Недоношенных младенцев сразу после появления на свет помещают в кувез, обеспечивают им искусственное питание, проводят медикаментозное лечение. Роды на сроке 33 недель больше опасны для самой мамы: цервикальный канал неспособен открыться полностью, из-за этого присутствует вероятность разрывов и маточного кровотечения. Свести риски к минимуму можно, если рядом будут опытные акушеры-гинекологи.
Тянущие боли внизу живота, матка в тонусе, кровянистые выделения алого цвета, учащенное сердцебиение, резкое падение артериального давления, слабость, шум в ушах, бледность кожных покровов – симптомы, указывающие на отслоение плаценты.
 Беременность – предрасполагающий фактор развития аппендицита. Матка на сроке 33 недель способна сдавить червеобразный отросток слепой кишки. Нарушение кровообращения в нем становится причиной воспалительной реакции. Ее развитие происходит поэтапно. Сначала охватывает лишь слизистую оболочку отростка, через 6-12 часов перекидывается на подслизистый слой и частично затрагивает мышечный. Еще через 12 часов начинается стадия гангрены – стенки аппендикса отмирают, содержимое кишечника выливается в брюшную полость, развивается перитонит.
Беременность – предрасполагающий фактор развития аппендицита. Матка на сроке 33 недель способна сдавить червеобразный отросток слепой кишки. Нарушение кровообращения в нем становится причиной воспалительной реакции. Ее развитие происходит поэтапно. Сначала охватывает лишь слизистую оболочку отростка, через 6-12 часов перекидывается на подслизистый слой и частично затрагивает мышечный. Еще через 12 часов начинается стадия гангрены – стенки аппендикса отмирают, содержимое кишечника выливается в брюшную полость, развивается перитонит.
Распознать патологию можно по характерным симптомам: боль формируется с правой стороны, присутствует постоянно, усиливается при положении лежа на боку, кашле и при чихании. Отдается не в спину, а вверх в подреберье. Из-за большого живота признаки раздражения брюшины обнаружить невозможно. Трудно ориентироваться и по другим характерным симптомам: тошнота, рвота, повышение температуры тела. Они могут быть невыраженными или появляться позже привычного. Часто момент, когда женщине можно помочь, упускается, поэтому процент смертности среди беременных с аппендицитом очень высок.
Диагностика и методы терапии
УЗИ — основной способ диагностики при беременности
В первую очередь женщину осматривает акушер-гинеколог. Врач собирает анамнез, слушает сердцебиение ребенка, ощупывает матку. Затем пациентка отправляется на УЗИ, которое в большинстве случаев помогает оценивать состояние плода. Обязательно требуется общий клинический анализ крови и мочи, определение группы и резус-фактора. Проводится и тест на свертываемость.
Обычные физиологические боли ничем не лечатся. Если они причиняют ощутимый дискомфорт, врачи рекомендуют больше отдыхать (для этого выбирать позу, лежа на боку), чаще гулять на свежем воздухе, заниматься гимнастикой, посещать бассейн.
При угрозе прерывания беременности на шейку матки могут наложить швы и прописать курс прогестерона. Такое лечение довольно эффективно, позволяет доносить ребенка до срока, когда он сможет появиться на свет и выжить без использования интенсивной терапии.
Когда выявляется отслойка плаценты, при разработке тактики лечения учитывается степень поражения. Если отслоение занимает одну треть всей площади плаценты, патология позволяет сохранить беременность. Пациентке пропитывается постельный режим, полный покой, прием седативных препаратов и средств, уменьшающих тонус гладкой мускулатуры. Если площадь отслоения занимает 50% показано кесарево сечение. При полном отхождении плаценты гибель плода происходит мгновенно.
Аппендицит лечится только хирургическим путем. Существует два способа проведения операции. Врач может произвести разрез через кожу и слои стенки живота, открыть прямой доступ к червеобразному отростку, а потом скальпелем его удалить (если есть абсцесс, он осушается резиновыми трубками), после ранка зашивается. Когда медицинское учреждение имеет в наличии эндоскопическое оборудование, беременной предлагают провести лапароскопию. Делают два прокола, в один вставляется трубка с видеооборудованием, в другой — инструмент. Хирург может контролировать свои манипуляции, глядя на монитор, на которой передается изображение с видеокамеры.
Источник
Покалывания внизу живота во время беременности встречаются часто. Причины возникновения дискомфорта зависят от срока беременности и состояния здоровья матери. Зачастую колющая боль свидетельствует о физиологических процессах, сопровождающих период гестации, но иногда сигнализирует о развитии серьезной патологии.
Самостоятельно женщина вряд ли разберется в причинах возникновения неприятных ощущений. Переживать не стоит, но обязательно следует сообщить о боли своему гинекологу. Что делать, если колет внизу живота, и как избавиться от неприятной симптоматики?
Причины покалывания внизу живота при беременности
Общие физиологические причины колющей боли:
- Увеличение матки. Изменения в матке начинаются с самого начала беременности. К началу второго триместра она увеличивается до размера головки новорожденного малыша и начинает занимать намного больше места. На поздних сроках (около 38 недели) дно матки поднимается до уровня десятой пары ребер и мечевидного отростка грудной клетки. Увеличенная матка сдавливает все соседние органы. Больше всего страдают мочевой пузырь и кишечник, отчего и возникает покалывание.
- Растяжение и расхождение поддерживающих связок матки и лонного симфиза во время беременности. Это естественный процесс. Постепенно растягивающиеся связки, помогают ребенку легче пройти по родовым путям. Иногда у беременных диагностируется симфизит – чрезмерное растяжение или разрыв связок симфиза.
- Повышенное выделение газов. Проблема знакома каждой беременной, так как матка сдавливает кишечник, вызывая чрезмерное газообразование.
- Запор. Еще одна распространенная проблема. Чем больше срок, тем чаще возникают трудности с опорожнением кишечника. Если стул отсутствует больше 3 суток, появляется колющая острая боль.
- «Тренировочные» схватки. Таким образом в третьем триместре организм готовится к родам.
- Прикрепление эмбриона. Если у будущей мамы колет внизу живота на ранних сроках, это может указывать на процесс внедрения плодного яйца в стенку матки. В этом случае дискомфорт длится короткий промежуток времени. К тому же в самой матке происходит множество изменений (постепенный рост, повышенное кровоснабжение органа).
Патологические причины колющих болей:
- внематочная беременность;
- истмико-цервикальная недостаточность;
- инфекции мочевыводящих путей;
- кишечная непроходимость;
- инфекции ЖКТ;
- язвенный колит;
- аппендицит;
- холецистит;
- замирание эмбриона.
В 1 триместре
Колющие и распирающие ощущения могут появиться на ранних сроках беременности. Иногда это происходит еще до того, как будущая мама узнала о своем «интересном» положении. В большинстве случаев к концу 12 недели дискомфорт проходит самостоятельно. Боль связана с увеличением матки и усиленным приливом крови к ней.
Боли могут присутствовать и при патологиях ЖКТ. Например, при метеоризме, панкреатите, гастрите, язвенном колите, запорах, дисбактериозе и др. Нужно обратиться к гастроэнтерологу, врач назначит диету и лечение.
Важно знать, что интенсивная и острая боль, а также выделение крови из влагалища могут указывать на выкидыш, внематочную беременность и ряд других патологий. В этом случае нужно срочно обратиться за неотложной помощью.
Во 2 триместре
Врачи отмечают, что наибольшее число жалоб от будущих мам приходится на 2 триместр. Женщины жалуются на небольшой дискомфорт, колики, рези, чувство распирания и др.
Эти симптомы могут быть вызваны двумя причинами:
- Примерно на четвертом месяце гестации плод начинает стремительно расти, вследствие чего матка резко растягивается. Она давит на мочевой пузырь. Беременная чувствует покалывание и постоянно хочет в туалет.
- Матка оказывает давление на кишечник, ухудшая проходимость в некоторых его отделах. Возникают трудности с дефекацией, метеоризм.
В 3 триместре
Чаще всего колющие, тянущие или режущие ощущения возникают при сокращениях матки. Они называются ложными схватками. Женщины не всегда могут отличить их от настоящих. Ложные маточные сокращения нерегулярны и со временем не усиливаются. Также перед родами маточные связки натягиваются до предела, что и вызывает болевой синдром.
Эпизодическая острая боль проявляется при активности малыша. Он переворачивается, пинается ручками и ножками, нередко попадает в область ребер или мочевой пузырь. В этом случае будущая мама чувствует острую боль, которая быстро проходит.
Как избавиться от боли?
Физиологическая боль не нуждается в направленной терапии, однако следует обязательно рассказать о дискомфорте врачу. Он обследует будущую маму и даст необходимые рекомендации.
Несколько рекомендаций, которые помогут избежать сильного дискомфорта
- больше отдыхайте, не напрягайтесь (в лежачем положении обычно становится легче);
- откорректируйте рацион питания (питайтесь правильно, исключите из рациона продукты, повышающие газообразование);
- при сильном метеоризме врач назначит безопасные препараты для облегчения состояния;
- потребляйте достаточно клетчатки, кисломолочных продуктов, чтобы избежать запоров (если запор все-таки начался, предпримите все меры по его лечению);
- полезно носить бандаж для беременных, который будет поддерживать живот;
- ведите здоровый и умеренно активный образ жизни, что улучшит состояние здоровья в общем (гуляйте на свежем воздухе, отдыхайте в течение дня, высыпайтесь, можно попробовать йогу для беременных, но только с инструктором, ешьте полезную и натуральную пищу и др.).
Когда необходимо срочное обращение к врачу?
Ранее уже говорилось о том, что сильная боль во время беременности может указывать на серьезную и опасную для здоровья и жизни патологию. Если, помимо болевого синдрома, присутствуют другие тревожные симптомы, нужно срочно обратиться за медицинской помощью и пройти обследование.
Когда нужно обратиться к врачу:
- появились коричневые или кровянистые выделения из влагалища (они могут говорить об отслойке плаценты, прерывании беременности по необъяснимой причине, выкидыше);
- если немного надавить на низ живота в области матки, она будет очень твердой (повышенный маточный тонус, что опасно выкидышем);
- при мочеиспускании появляется режущая боль, женщина часто хочет в туалет, но помочиться не получается (инфекция мочевыделительной системы);
- начались тошнота, рвота, диарея, повысилась температура (инфекции кишечника);
- если покалывание слишком сильное, симптомы появляются постоянно и подолгу не проходят.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Источник
Болит живот на 33 неделе беременности, потому что плод увеличивается в размерах, сдавливая внутренние органы. Возможно появление патологии, затрудняющей развитие ребенка, провоцирующей внезапный выкидыш. Лучше своевременно обратиться к врачу.
Как давно у вас этот болевой синдром?
- Несколько дней (26%, 993)
- Первый день (21%, 814 Голосов)
- Несколько месяцев (12%, 468)
- Неделя (10%, 382)
- Несколько недель (10%, 367)
- Около месяца (8%, 322)
- Хроническая форма (6%, 241)
- Около года (6%, 212)
Всего проголосовавших: 3 800
Загрузка …
Используй поиск
Мучает какая-то проблема? Введите в форму “Симптом” или “Название болезни” нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Почему болит живот на 33 неделе беременности
К этому сроку зародыш увеличивается в размерах. У части женщин малыш бывает чрезмерно крупным. Например, он увеличивается свыше 3,5 кг.
Образуется давление на следующие органы:
- почки, мочевой пузырь;
- печень, кишечник, желудок;
- легкие.
Расположение органов меняется, но это происходит в норме. Изменить состояние нельзя. Пациентка может периодически стоять в коленно-локтевом положении, улучшая состояние внутренних органов. Плод активно шевелится, ему недостаточно места. Когда он переворачивается, пациентка ощущает острую боль. По мере развития малыша толчки становятся сильнее.
Увеличенная матка надавливает на сосуды, образуется нагрузка на воротную вену, аорту, состояние пациентки ухудшается.
Ей тяжело перемещаться, беспокоят сильные, тянущие боли внизу живота. В положении лежа появляются мушки перед глазами, обмороки. При затрудненности кровообращения возникает онемение ног, рук.
Если опорно-двигательный аппарат слабый, образуется нагрузка на спину, поясницу, тазобедренные суставы. Характерный болевой синдром локализуется в этих областях. Чтобы устранить состояние, не употребляют лекарства. Достаточно использовать удобную одежду, посещать сеансы массажа.
После 32-33 недель появляются ложные схватки. Это непроизвольные сокращения матки, готовящие организм к предстоящему родоразрешению. Они отличаются от настоящих схваток, провоцирующих роды.
↑
Из-за чего возникает тянущие, ноющие боли при беременности
На больших сроках возникают изменения в детородных органах, провоцируя причину болевого синдрома:
- повышенный тонус матки;
- отслоение, гипотрофия, повреждение плаценты;
- недостаточное количество гормонов (ХГЧ, прогестерон);
- обострение воспалительных заболеваний труб, яичников, влагалища, матки (эндометриоз, поликистоз).
Чаще появляются патологии других органов, образующие дискомфортные ощущения в теле:
- аппендицит – воспаление слепого отростка кишечника с риском перитонита при разрыве оболочки;
- воспалительные заболевания кишечника (колит, язвенная болезнь);
- повышенное газообразование в кишечнике с формированием вздутия, раздражением стенок кишечника;
- воспаление органов мочевыводящей системы (почки, мочевой пузырь, мочевыводящий канал);
- воспалительная болезнь печени на фоне постоянного давления на паренхиму;
- нарушение тока желчи, приводящее к гестационному холециститу.
При сроке более 8 месяцев организм готовится к появлению малыша. Поэтому происходят изменения в лобковых костях. Они расходятся, чтобы ребенок прошел в родовые пути.
Затрудняется нормальное хождение, сопровождающееся дискомфортом. На этом сроке продолжают ходить к врачу, сдают лабораторно-инструментальные тесты. Тогда удастся выявить и устранить отклонения своевременно.
↑
https://gidpain.ru/bolit/zhivot-33-beremennosti.html
Как боль поможет устранить отец ребенка
Муж должен помогать будущей маме, оберегать ее. Он может возить ее к врачу, напоминать об употреблении витаминов и препаратов для лечения, помогать вставать с кровати.
Если у нее появляется стресс, депрессия на фоне вынашивания, понадобится помощь в виде моральной поддержки. Муж становится опорой, чтобы женщина положилась на него во время вынашивания, после родов.
↑
О чем говорит тупая, тянущая, точечная или режущая боль в животе
Болит живот при беременности из-за изменений в теле, в органах, связанных с гормональной перестройкой, переменой положения внутренних органов, акушерских патологий.
Многие виды этих ощущений не представляют опасности для здоровья матери и состояния плода. Другие причиняют значительный вред и даже грозят летальным исходом для женщины и будущего ребенка.
Боль – реакция нервной системы на раздражители. Симптом многих болезней, в том числе акушерских патологий в период вынашивания ребенка. Беременная переживает гормональные изменения, перестройку многих систем. Они также сопровождаются этим чувством.
При появлении дискомфорта и болезненных ощущений лучше проконсультироваться с лечащим врачом о природе этих ощущений и соответствующем лечении. В период беременности женщина отвечает не только за свое здоровье, но и за здоровье малыша.
Природа определила так, что тело матери старается защитить плод от всех негативных воздействий. Пробка, образованная из слизи в шейке матки, не позволяет попасть внутрь патогенным микроорганизмам.
Пуповинное питание сформировано так, что внутрь плода не попадают вредные химические соединения. Сама матка защищает ребенка от внешнего механического воздействия.
В то же время, в период вынашивания младенца сама женщина регулярно может испытывать боли различной интенсивности и характера. Каждый из видов неприятных ощущений свидетельствует о наличии разных патологических состояний, за исключением неопасных акушерских, связанных с изменением материнского тела и подготовкой к родоразрешению.
Исходя из характера, интенсивности боли, срока беременности можно говорить о том, насколько опасно испытываемое состояние.
Например, тянущая, отдающая в поясницу и пах, может свидетельствовать о наличии риска прерывания беременности. Дополнительным признаком состояния станет наличие кровянистых выделений.
В этом случае нужно сразу обратиться за врачебной помощью, пройти обследование. При затягивании обращения к врачу участится периодичность схваток и произойдет самопроизвольный выкидыш.
Тонус матки опасен вне зависимости от того, на каком сроке его диагностировали. Плод может испытывать нехватку кислорода и поступающих питательных веществ. Женщина ощущает резкую боль наподобие схваток. Фиксируется твердое состояние матки и низа живота.
При травмировании, позднем токсикозе, стрессовом состоянии может произойти отслойка плаценты. Состояние сопровождается острой болью внизу живота. Часто имеет место внутреннее кровотечение без внешних проявлений в виде выделений. Положена срочная госпитализация и хирургическое вмешательство. При отсутствии помощи наступит смерть.
Рези в сопровождении головокружения на сроке от пяти до двенадцати недель могут быть симптомом внематочной беременности. Яйцеклетка по ряду причин не смогла попасть в матку и закрепилась в маточной трубе.
В результате быстрого темпа роста оплодотворенной яйцеклетки возникает сильный болевой синдром. Женщину направляют на ультразвуковое исследование. Назначается операция по прерыванию беременности. Отсутствие медицинской помощи закончится летальным исходом для беременной.
Ряд негинекологических проблем также способствует возникновению неприятных ощущений внизу живота:
- Нарушение работы желудочно-кишечного тракта. Дополнительные симптомы: горечь во рту, покалывания внизу живота, изжога.
- Воспаление мочевого пузыря и мочевыводящих путей. Симптоматика: дискомфорт и жжение при мочеиспускании, увеличенная частота позывов к мочеиспусканию, повышенная температура тела.
- Сезонные простудные явления. Их сопровождают боль в голове, заложенность носоглотки, ломота костей, повышенная температура.
- Воспаление аппендикса (аппендицит). Острое состояние, при котором происходит сильная рвота, обнаруживается слабость, сильное повышение температуры. Применяется хирургическая операция по удалению воспаленного участка. Эта процедура безопасна для беременной. Применяется полостная лапаротомическая аппендэктомия при подозрении на перитонит и менее инвазивная лапароскопия, если нет признаков перитонита. Назначается курс восстановительной терапии.
Диагностировать патологию возможно по дополнительным симптомам. Лечение должно проходить под контролем медицинских работников. Запрещено самостоятельно принимать фармацевтические препараты. Если неумелыми действиями усугубить собственное состояние – это неизбежно скажется на развитии ребенка.
↑
Когда нужно срочно обращаться к врачу, и какой врач поможет
Случаи боли, когда без медицинского участия нельзя обойтись:
- Схваткообразные приступы тянущего характера (особенно в первом триместре бере6менности) – нужно безотлагательно обратиться за помощью. Высок риск прерывания беременности или отслоения плаценты. Наличие при этом слизистых выделений с примесью крови – повод вызова бригады скорой помощи для немедленной госпитализации пациентки.
- Опоясывающая с отдачей в поясницу при наличии жжения в момент мочеиспускания – признаки развития пиелонефрита. Может потребоваться длительное лечение. Сообщать о признаках болезни нужно безотлагательно.
- На поздних сроках, сопровождаемая схватками и повышенным тонусом матки – признак преждевременных родов.
Вне зависимости от срока беременности появление кровотечения из влагалища при наличии или отсутствии боли – обязательно нужно вызвать скорую помощь.
Консультация беременной женщины, ведение пациентки во время беременности – это обязанность участкового акушера-гинеколога. Они работают в районных женских консультациях.
Попасть к ним на прием можно следующими путями:
- через электронную систему записи на прием;
- позвонив по номеру регистратуры медицинского учреждения;
- в некоторых консультациях сохранилась система записи с помощью журнала.
Если боль не связана с протеканием беременности и не влияет на развитие плода, то нужно обратиться к участковому терапевту. Важно, чтобы лечение подбиралось с учетом спасения жизни и здоровья матери и ребенка.
↑
Топ лекарств для уменьшения боли в животе при беременности и грудном вскармливании, обезболивающие
Обезболивающие препараты нежелательны во время беременности. Особенно в первые месяцы, когда происходит основное формирование органов и тканей будущего человека. Однако, процесс переживания дискомфорта, вызванного постоянными негативными факторами, тоже не сулит ничего хорошего.
Перед покупкой анальгетиков требуется консультация специалиста. Желательно попробовать нефармацевтические способы справиться с дискомфортом.
Наименее опасным препаратом можно назвать Парацетамол. Допустимо применение в течение всего срока вынашивания. Токсичные компоненты находятся в минимальной концентрации и быстро выводятся вместе с мочой.
Ибупрофен – нестероидный противовоспалительный препарат. Назначается с осторожностью во время второго триместра. Для первого и третьего триместра противопоказан. Применение может спровоцировать ряд опасных побочных эффектов. При незначительных изменениях состояния в худшую сторону на фоне приема анальгетика нужно сообщить врачу.
К группе нестероидных противовоспалительных средств относится и Индометацин. На него распространяются те же ограничения, что и на Ибупрофен. При постоянном приеме есть риск повреждения функций почек у ребенка.
Для первых двух триместров допустимо использовать крема и мази на основе:
- Диклофенак.
- Кетопрофен.
- Кеторолак.
В третьем триместре можно применять только местные средства на основе растительных компонентов. Запрещено их наносить, если в состав входит пчелиный или змеиный яд.
Также отрицательное воздействие могут оказать мази с раздражающим эффектом, которые стимулируют повышенное кровообращение. Есть риск развития тонуса матки и повышенного артериального давления.
Самые сильные обезболивающие средства относятся к разряду наркотических веществ и запрещены к свободной продаже. Их применение происходит только в стационаре при чрезвычайно сильном болевом синдроме. Это средства на основе морфина и кодеина.
Перечень химических соединений фармацевтического применения крайне ограничен в период беременности. Перед началом приема нужно детально ознакомиться с инструкцией по применению и четко следовать рекомендациям производителя о дозировке и способе применения.
Важно ознакомиться с положениями о встречающихся побочных эффектах и противопоказаниях.
Есть возможность применения народных и нетрадиционных методов избавления от страданий. Например, йога для беременных, иглоукалывание, легкий массаж, ароматерапия. Применяются также народные методы. Но их применение тоже нужно обсудить со специалистом.
↑
Профилактические меры для того, чтобы не было боли в животе
Основа профилактики – правильный образ жизни беременной женщины:
- Отсутствие стрессовых факторов. Психическое состояние матери – залог здоровья ребенка. Плод внутри женщины чутко реагирует на изменение эмоционального фона матери. Он не способен осознать причины депрессии или страхов, но осознает, что происходят неблагоприятные события. При сильном волнении мамы есть риск патологических изменений при формировании будущего человека. Возможны проблемы неврологического и психологического характера.
- Исключение физического переутомления. Беременным не рекомендуется регулярное посещение тренировок. Во время активного занятия спортом заметно повышается уровень артериального давления. Это спровоцирует развитие тонуса матки, что неизбежно приведет к неблагоприятным последствиям. Можно устраивать пешие прогулки на свежем воздухе.
- Правильно составленный рацион и график питания. Оно должно быть сбалансированным. Не стоит употреблять продукты фастфуда, консерванты, рекомендуется уменьшить количество чая и кофе. Оно должно состоять из овощей, фруктов, белка животного и растительного происхождения. Стоит принимать назначенные врачом витамины для тех, кто в положении. Требуется контроль веса, так как процент подкожного жира за пределами нормы негативно влияет на работу сердечно-сосудистой системы, желудочно-кишечного тракта. Нарушаются процессы питания плода. При скоростном наборе массы может быть назначена коррекция питания и специальная диета. Лишний вес способствует снижению активности, плохому настроению, дополнительным болям в области спины и суставов. Следить, чтобы не было переедания.
- Соблюдение режима сна и отдыха обеспечивает высокую активность женщины. Она не чувствует себя усталой и разбитой, а значит имеет положительный моральный настрой.
- Регулярное наблюдение у врача акушера-гинеколога согласно составленному расписанию, сдача обязательных анализов, соблюдение полученных врачебных рекомендаций. Прохождение ультразвуковых исследований развития и иных диагностических мероприятий.
- Отслеживание развития хронических патологий, которые диагностировались до беременности.
- Скорейшее лечение приобретенных во время вынашивания ребенка болезней простудного, бактериального, вирусного характера.
- Исключить все вредные привычки, такие как алкоголь, табакокурение, применение наркотических средств. При несоблюдении этого правила происходит фиксация задержки развития у малыша.
- Контроль за давлением при гипертонии (повышенном давлении) или гипотонии (пониженном давлении). Контроль за уровнем сахара, если диагностирован диабет.
- Не принимать горячую ванну или душ, а также контрастный душ. Резкое изменение температуры окружающей среды грозит подъемом давления, нарушениями работы сердечно-сосудистой системы.
Соблюдение этих правил обеспечит комфортное и правильное вынашивание. Боли будут относиться к акушерским безопасным. Но даже соблюдая все рекомендации, нужно внимательно следить за собственным состоянием и при наличии оснований обращаться за медицинской помощью.
↑
О чем говорит внезапно возникнувшая боль в животе
Внезапность развития болевого синдрома – признак острой формы патологии. Если ощущение имеет правостороннюю локализацию, сопровождается тошнотой, рвотой, головокружением, есть риск развития воспаления аппендикса.
Положена немедленная госпитализация и хирургическое вмешательство до начала прободения. Удаление аппендицита – привычная процедура для хирургов. Проходит без осложнений.
При беременности операцию производят с соблюдением всех требуемых критериев безопасности пациента.
К неакушерским видам патологических болей внезапного острого характера относят:
- кишечную непроходимость;
- перитонит.
Как и с аппендицитом – острая боль в сопровождении рвоты, общей слабости. Синдром распространяется на низ живота, поясницу, крестец, пах.
Односторонняя, сопровождаемая кровотечением из вагины – признак внематочной беременности.
Дополнительные признаки опасного состояния:
- схваткообразный характер;
- усиление симптоматики в горизонтальном положении тела;
- сильная рвота;
- одышка в состоянии покоя;
- частое сердцебиение, которое по частоте переходит выше 100 ударов в минуту.
При отсутствии медицинской помощи происходит разрыв маточной трубы. Открывается внутреннее кровотечение.
↑
Как часто может болеть живот у беременных
Боли во время беременности возникают у всех будущих рожениц.
На частоту появления влияет:
- Возраст женщины.
- Состояние матери.
- Табак, алкоголь, наркотические средства.
- Образ жизни.
- Подверженность психологическому унынию.
- Размер плода, развитие будущего ребенка.
На первых неделях происходит интеграция оплодотворенной яйцеклетки в маточную стенку. Беременная женщина может испытывать неприятные ощущения из-за этого.
Для начала второго триместра характерен болевой дискомфорт, связанный с растяжением мышц и кожи из-за расширения матки. Показатель нормы – тянущая боль внизу живота, если нет отдачи в соседние отделы.
Акушерские безопасные возникают в основном в третьем триместре, когда начинается активная подготовка тела женщины к осуществлению родовой деятельности. Происходит расширение тазовых костей, растяжение кожи.
Акушерские неопасные проходят, если достаточно отдохнуть, приняв удобную позу, увлечь себя интересными занятиями. При остальных – требуется участие специалиста.
Источник
