Колит и ломит руки
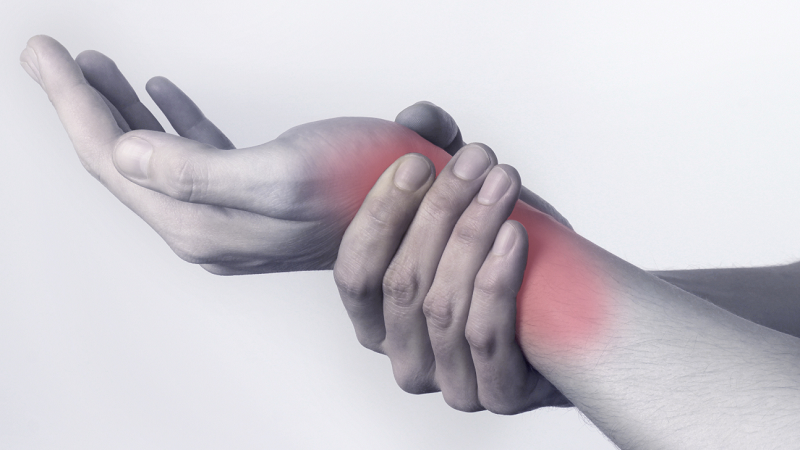

Покалывание в руках – это противоречивое явление, поскольку при периодическом проявлении не является тревожным сигналом. Однако противоположная ситуация наблюдается, если подобный признак выражается на постоянной основе.
Вызвать чувство покалывания или онемения в верхних конечностях могут как патологические состояния, так и процессы, не имеющие никакого отношения к недугам. Помимо этого, стоит обращать внимание, какая именно рука подвергается воздействию такого симптома.
Помимо основного проявления, клиническую картину могут дополнять такие признаки – судороги и мышечные спазмы, повышение температуры, распространение покалывания по всему телу и невозможность пошевелиться после пробуждения.
На фоне того, что источником может выступать множество разнообразных причин, то и диагностика будет носить всесторонний характер – помимо лабораторно-инструментальных обследований не последнее место занимают манипуляции, выполняемые лично клиницистом.
Причины и лечение – это два взаимосвязанных фактора, влияющих друг на друга. В терапии покалывания конечностей принимают участие как консервативные методики, так и хирургическое вмешательство.
Самая распространённая причина возникновения подобного специфического проявления заключается в том, что руки находятся в неудобном положении на протяжении длительного времени. При этом осуществляется сжатие сосудов, отчего кровь не поступает в пальцы и ладони, а в верхних конечностях появляется ощущение покалывания.
Такое состояние считается вполне нормальным, но только в тех случаях, когда выражается редко и ненадолго. В противном случае предрасполагающие факторы стоит искать со стороны патологических процессов.
Таким образом, наиболее часто источниками покалывания ладоней, пальцев или кисти выступают:
- протекание сахарного диабета;
- нарушение функционирования щитовидной железы;
- недостаточное поступление в организм таких веществ, как кальций, калий и витамин В12;
- сердечно-сосудистые патологии;
- бесконтрольный приём медикаментов;
- широкий спектр аллергических реакций;
- укусы животных или насекомых;
- артериальная гипертензия;
- гипотиреоз и парестезия;
- аритмии любого типа;
- банальная усталость и недостаток отдыха.
Все вышеуказанные факторы могут повлиять на появление покалывания в обеих руках, однако есть несколько причин, вызывающих возникновение подобного симптома только в одной конечности.
Например, покалывание в левой руке может быть спровоцировано:
- обезвоживанием организма на фоне пищевого отравления или передозировки медикаментами;
- климактерическим периодом и иными состояниями, приводящими к гормональным изменениям в женском организме;
- недостаточной концентрацией сахара в крови;
- спазмированием сосудов, локализующихся в головном мозге;
- дефицитом витаминного комплекса В;
- инсультом или сердечным приступом;
- различными новообразованиями в позвоночнике, в частности межпозвоночной грыжей – при этом покалывание будет отмечаться не в кисти, а на кончиках пальцев;
- синдромом Рейно – болезнь может развиваться на фоне злоупотребления вредными привычками, нерационального питания или перенесённого эмоционального перенапряжения. Примечательно то, что дискомфорт зачастую возникает в ночное время суток;
- спазмами сосудов левой руки – от этого страдают лица, вынужденные долгое время, в силу профессиональных обязанностей, пребывать в одном положении;
- протеканием онкологического процесса в нервной системе;
- остеохондрозом и артритом;
- длительной лучевой терапией;
- артрозом или недугами инфекционного происхождения.

Межпозвоночная грыжа – возможная причина покалывания рук
Возникновение подобного ощущения в правой руке в основном объясняется профессиональной деятельностью, но этиологические факторы также могут быть представлены:
- нарушением кровообращения;
- травмированием кисти или плечевого сустава с правой стороны туловища;
- межпозвонковыми грыжами;
- постоянным ношением тяжестей;
- туннельным синдромом;
- лишней массой тела;
- сахарным диабетом;
- травмами позвоночника в шейном отделе;
- обморожением руки;
- мигренью и другими невропатиями;
- патологиями почек и мочеиспускательного канала, наиболее часто к этому приводят уретриты;
- остеохондрозом;
- резкими скачками кровяного тонуса;
- длительными психологическими нарушениями или стрессовыми ситуациями;
- нарушением работы лёгких.
Из-за того, что покалывание в левой руке или в правой верхней конечности в подавляющем большинстве случаев обуславливается протеканием того или иного недуга, то становится понятно, что клиническая картина не будет ограничиваться лишь этим признаком.
Из этого следует, что симптомокомплекс будут составлять признаки, характерные для заболевания-провокатора, а это значит – дополнительными симптомами может служить широкий спектр проявлений.
В обязательном порядке следует обратиться за квалифицированной помощью при выражении:
- нарушения процесса мочеиспускания или опорожнения кишечника;
- невозможности пошевелиться сразу же после пробуждения;
- отсутствия чувствительности пальцев поражённой конечности;
- кратковременного нарушение сознания;
- снижения остроты зрения и кашля;
- ухудшения речевой способности;
- частых судорог;
- мышечной слабости и спазмов;
- ощущения «мурашек» на коже;
- появления онемения, усиливающегося при физической активности;
- возникновения болевого синдрома в области шеи и плеч;
- распространения покалывания по всему телу, в частности на нижние конечности;
- изменения температуры поражённой руки – зачастую она становится холодной.
Наиболее опасной считается ситуация, при которой беспричинное покалывание возникает на левой руке, поскольку она ближе расположена к сердцу, нежели рука справа. Не менее тревожный признак – постоянное покалывание или онемение обеих рук.
Установить причину, которая привела к сильному покалыванию в руке – это достаточно трудоёмкий процесс. При возникновении такого симптома можно проконсультироваться у:
- невролога;
- кардиолога;
- терапевта;
- эндокринолога.
Один из таких специалистов сможет провести полноценную диагностику и назначить лечение.
Таким образом, для того чтобы установить причину покалывания в левой руке или в правой руке, необходимы следующие диагностические мероприятия:
- изучение истории болезни и сбор жизненного анамнеза пациента;
- тщательный физикальный осмотр, направленный на проверку рефлексов в верхних конечностях;
- детальный опрос пациента – для установления первого времени появления основного симптома и степени выраженности дополнительной симптоматики;
- общеклинический анализ крови;
- измерение концентрации витамина В и сахара в крови;
- анализ крови на гормоны щитовидной железы;
- общий анализ мочи;
- лабораторное изучение спинномозговой жидкости;
- оценивание скорости проводимости нервов;
- биопсия кожного покрова или нерва;
- ангиограмма и допплеровское исследование сосудов;
- рентген поражённой руки;
- электромиография и УЗИ сосудов;
- люмбальная пункция и стимуляция холодом;
- КТ и МРТ;
- консультации специалистов из других областей медицины.
Устранение покалывания в руках требует комплексного подхода, а это означает, что оно включает в себя следующие методики:
- приём лекарств для разжижения крови и мануальную терапию – это необходимо для стабилизации оттока крови, расслабления мышц руки и купирования болевых ощущений в суставах, что провоцирует сдавливание нервных окончаний;
- широкий спектр физиотерапевтических процедур – для активации периферического кровообращения;
- выполнение гимнастических упражнений и ЛФК;
- курс лечебного массажа рук;
- медикаментозную терапию основного заболевания;
- хирургическое вмешательство – в случаях выявления во время диагностики межпозвоночной грыжи или опухоли любой локализации;
- применение гормональных веществ – при дисфункции щитовидной железы;
- разнообразные реабилитационные мероприятия – показано для пациентов, страдающих от нарушений нервной системы.
Тактика того, как лечить покалывание в руках составляется в индивидуальном порядке для каждого пациента с учётом таких факторов:
- тяжесть течения основного недуга;
- возрастная категория больного;
- степень выраженности главного клинического признака;
- наличие сопутствующей симптоматики;
- возможное присоединение осложнений.
Во избежание появления даже лёгкого покалывания в кистях рук нужно следовать общим правилам профилактики, которые очень просты. Для этого необходимо:
- полностью отказаться от пагубных пристрастий;
- регулярно заниматься спортом, но не допускать физического переутомления;
- правильно и сбалансированно питаться;
- избегать стрессов и нервных перенапряжений, а также разнообразных травм верхних конечностей;
- принимать только те лекарства, которые выпишет клиницист, со строгим соблюдением суточной нормы и продолжительности использования;
- заниматься укреплением иммунитета;
- полноценно отдыхать;
- лечить болезни, которые могут привести к появлению такого признака задолго для его возникновения – для этого очень важно не реже двух раз в год проходит полный профилактический осмотр в медицинском учреждении, с обязательным посещением всех врачей.
Что касается прогноза, то он напрямую зависит от того, почему появилось онемение и покалывание в руках. В любом случае ранняя диагностика и комплексный подход в лечении значительно повышают вероятность благоприятного исхода. Отсутствие терапии может стать причиной развития осложнений того или иного недуга.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знания
Источник
С ноющей болью в руках сталкивался почти каждый. И причины неприятных ощущений могут быть разными: кто-то много работал руками (печатал на компьютере, вязал или выполнял другую мелкую работу), кто-то носил тяжести, а кто-то ходил долго на морозе без перчаток. Есть и более серьезные причины —, системные заболевания или поражения суставов.
В статье мы рассмотрим, вследствие чего возникают боли в руках, что делать, когда болит правая и левая рука, выясним причины ломоты в руках и ногах и как с ними бороться.
Причины появления ноющих/тянущих болей в руках
Возможные причины болей – мышечные, неврологические, патологии костей, суставов, околосуставных тканей. Иногда бывает так, что ноющая боль в руке – это синдром заболевания, совершенно не связанного с конечностью (например, проблемы с сердцем или позвоночником). Далее разберемся более подробно.
Причины, связанные с костями, суставами и мышцами
Существует много факторов, от чего ломит руки, чувствуется тяжесть в левой и/или правой руке или боль отдает в правую руку. Они выступают как в совокупности, так и по отдельности.
Наиболее популярные причины:
- Травмы. Можно неудачно упасть ну руку, ударить ее, растянуть связки и даже заработать перелом и вывих. Такие признаки, как постоянная боль, отек, невозможность шевелить конечностью, изменение ее формы, говорят о том, что необходимо срочно обращаться к врачу. Если ушиб несильный, он проходит сам за несколько дней.
- Перенапряжение. Наблюдается у тех, кто постоянно выполняет монотонные действия руками (печатает, держит компьютерную мышку, шьет или вяжет), или у тех, кто подверг руку разовой, но непривычной нагрузке. В таких случаях возможна как резкая, так и ноющая боль.
- Проблемы суставов. К этой группе относятся их различные заболевания: всевозможные артрозы, тендиниты, артриты, бурситы, остеоартрозы и т. д.
- Подагра. Это заболевание более характерно для ног, но бывает, что от него страдают и руки. Больные суставы распухают и краснеют, становятся горячими, больной испытывает ужасную боль, которая чаще всего проявляется ночью.

Другие причины
Однако сильная боль в правой и/или левой руке или может говорить не только о проблемах с костями и суставами. Иногда причины оказываются гораздо серьезнее.
К таким факторам относятся:
- Невриты. Заболевание характеризуется ноющими болями по ходу нерва. Функции конечности нарушаются, возможно ее онемение.
- Болезни сердца. Если вы испытываете боль и слабость, тяжесть в левой руке, стреляет/крутит в левую руку, сильно болит левая рука, это может быть симптомом обострения болезней сердца или даже инфаркта. Так что если вы задаетесь вопросом, что делать, если болит вся левая рука, вам скорее следует записаться на прием к кардиологу.
- Болезни позвоночника. При грыжах, протрузиях, остеохондрозе нередко сдавливаются корешки нервов, что приводит к болям в конечностях и шее.
Когда и к какому врачу обращаться
Невозможно определить точную причину боли самостоятельно без обследования. Поэтому если боль в руке длится несколько дней и не проходит, лучше обратиться за медицинской помощью.
Если вы ушибли или упали на конечность, вам нужен травматолог. В остальных случаях, если вы не знаете причину, придется для начала обратиться к терапевту, который назначит рентген, УЗИ, компьютерную или магнитно-резонансную томографию.
После определения причин вас направят к более узкому специалисту в зависимости от случая: неврологу, хирургу, кардиологу, невропатологу, вертебрологу, ревматологу.
Обратите внимание! Не стоит заглушать боль таблетками и мазями без рецепта − есть опасность навредить себе и запустить серьезное заболевание.
Специалист, к которому вас направят, назначит определенное лечение, о вариантах которого мы расскажем ниже.

Симптоматическое лечение
Лечение почти всегда комплексное: прием витаминов и медикаментов, мази для наружного применения, физиотерапия и специальные упражнения. В некоторых случаях показана диета, в худших – хирургическое вмешательство.
Медикаменты
Каждая болезнь предполагает определенный протокол лечения. Например, при скованности в суставе и сдавленности нервов прописывают миорелаксанты центрального действия («Тизанидин»). Такие препараты снимают болезненные мышечные спазмы.
При сильном болевом синдроме и серьезном воспалении назначают стероидные гормоны («Гидрокортизон»). Он тормозит реакции гиперчувствительности, снижает боль в очаге воспаления.
Осторожно! Долговременный прием стероидов приводит к осложнениям, поэтому грамотные врачи при болезнях суставов стараются не назначать их длительным курсом.
Если ситуация не критична, врачи назначают нестероидные противовоспалительные средства («Мелоксикам»). Такие препараты снимают боль, купируют воспаление, снижают температуру.
Не стоит применять лекарства самостоятельно без назначения врача – это может усугубить ситуацию!

Народные средства
Народная медицина полезна как дополнение к медикаментозному и физиотерапевтическому лечению.
Для лечения болей в суставах рук используют следующие средства:
- Отвар лаврового листа. Для приготовления понадобится около 30 листочков. Их заливают двумя стаканами кипятка и кипятят на медленном огне в течение 5 минут. Далее переливают в термос и настаивают 4 часа. Полученный отвар выводит соль из организма и снимает боль. Его пьют небольшими глотками через каждые несколько часов, разделив на 3 дня. Повторить курс через 1-2 недели.
- Компрессы. Для них понадобится желтая глина. Ее смешивают с теплой водой, толстым слоем наносят на больные суставы, укутывают пищевой пленкой, а сверху – шерстяной тканью (или надевают перчатки/варежки). Держат несколько часов или оставляют на ночь. Глина снимает боль и напитывает больное место полезными микроэлементами. Курс лечения – 1 неделя.
- Мед и лимон. 3 лимона измельчают с кожурой и заливают кипятком. После остывания добавляют 3 ложки меда и перемешивают. Принимают по 1-2 столовые ложки ежедневно в течение месяца. Витамин C, содержащийся в лимонах, и фолиевая кислота, входящая в состав меда, оказывают благотворное воздействие на суставы и весь организм.
Профилактика
Любую болезнь лучше предотвратить, чем потом заниматься долгим и дорогостоящим лечением. Самые простые и доступные способы профилактики разных заболеваний:
- Умеренная физическая нагрузка – профилактика от артроза и артрита. Полезны пешие прогулки, зарядка, суставная гимнастика, йога, посещение бассейна. Занятия с гантелями, бег и силовые тренировки без подготовки опасны, поскольку неправильное выполнение упражнений и большая нагрузка на суставы способны навредить.
- Правильное питание. Сбалансированное и разнообразное питание насыщает организм полезными веществами, сохраняя бодрость и здоровье человека. Для костей и суставов особенно полезны рыба, морепродукты, хрящи и желатин (холодец и бульоны). Также важно достаточное потребление воды − минимум 1,5-2 л в день.
Заключение
В большинстве случаев причинами болей в руках становятся травмы, долгая/непривычная нагрузка на руки или заболевания костей, мышц и суставов (тендиниты, артрозы, бурситы, болезни позвоночника и т. д.). В каждом случае лечение индивидуально, но, как правило, оно заключается в применении наружных препаратов (мазей) и приеме медикаментов. Заниматься самолечением опасно, поэтому обязательно обращайтесь за медицинской помощью.
Профилактикой возможных заболеваний будет умеренная физическая нагрузка, правильное питание и суставная гимнастика. Заботьтесь о здоровье своих рук, дабы сохранить их подвижность и функциональность до самой старости!
Источник

Покалывание в руках появляется при различных неврологических проблемах: синдроме запястного канала, невропатии лучевого нерва, спинальной компрессии, вызванной межпозвоночной грыжей. Реже колющие ощущения развиваются в рамках неврозов, авитаминоза В12, интоксикации кофеином или алкоголем. Для диагностики причин покалывания проводится ЭНМГ, ангиография и допплеровская флоуметрия, рентгенография кисти и МРТ позвоночного столба. Для купирования симптоматики используются лекарственные средства (антиагреганты, противовоспалительные и седативные препараты), методики физиотерапии, хирургические вмешательства.
Почему возникает покалывание в руках
Физиологические факторы
У здорового человека покалывание и онемение руки бывает при длительном пребывании в неудобной позе. Признаки вызваны нарушениями кровообращения в конечности. Как правило, симптом проявляется, если пациент спит, подложив руку под голову или под подушку. Человек просыпается и «не чувствует» руку, а при попытке активных движений возникают неприятные чувства покалывания и обездвиженности. Расстройство исчезает самостоятельно через 5-10 минут.
Симптом может развиваться после физических нагрузок (поднимание гантелей, ношение тяжелых сумок). Усталость мышц в руках вызывает легкое покалывание, тяжесть, которые проходят после продолжительного отдыха. У людей физического труда подобные признаки определяются практически ежедневно: руки устают к вечеру, что проявляется сильным покалыванием, слабостью в конечностях.
Синдром Рейно
В начале болезни покалывание отмечается периодически, провоцируется низкой температурой, волнением, курением. Колющие боли наиболее выражены в кончиках пальцев, которые внезапно белеют и теряют чувствительность. Постепенно неприятные ощущения исчезают, бледность сменяется цианозом или гиперемией. Приступы заканчиваются ощущением жара и жжением в руках, преимущественно в кистях.
При прогрессировании патологии пароксизмы колющих болей с парестезиями беспокоят чаще. Покалывание продолжается более 1 часа, начинается без видимых провоцирующих факторов. Дискомфорт зачастую сохраняется даже в межприступный период. Кожа кистей постоянно холодная, приобретает синюшный оттенок. При отсутствии медицинской помощи длительно протекающий синдром Рейно заканчивается трофическими язвами и гангреной.
Синдром запястного канала
При сдавлении срединного нерва в зоне запястья больной ощущает болезненность и покалывание по ладонной поверхности 1-4 пальцев. Симптомы наиболее характерны для офисных сотрудников, пианистов, упаковщиков — людей, кисти которых подвергаются постоянным однообразным нагрузкам (сгибание-разгибание). Сначала человек испытывает периодические прострелы и покалывания, которые провоцируются повышенной нагрузкой на руки.
Прогрессирование туннельного синдрома приводит к постоянным колющим болям, беспокоящим даже во время отдыха. Пациент жалуется на затруднения поворотов и хватательных движений кистью, будто «все валится из рук». Симптомы сопровождаются похолоданием или чувством жара в кистях, изменением окраски кожи, появлением мраморности. Покалывание, локализованное по тыльной стороне кисти, свидетельствует о поражении лучевого нерва.

Покалывание в руках
Межпозвоночная грыжа
Поражение на уровне верхних грудных позвонков проявляется покалыванием и парестезиями по всей коже рук. Дискомфортные признаки наблюдаются периодически, усиливаются после пребывания в неудобном положении, физической нагрузки на плечевой пояс. Иногда развивается слабость в руках, больному с межпозвоночной грыжей становится сложно выполнять привычную работу по дому.
Невроз
Покалывание в руках возможно при психоэмоциональных нарушениях, таких как истерический невроз, паническая атака, специфические фобии. Некоторые пациенты жалуются на чувство ползания мурашек, похолодание и дрожание пальцев. Покалывание длится в течение всего приступа, после чего бесследно исчезает. Иногда из-за колющих ощущений человек начинает расчесывать кожу, потирать руки друг о друга или делать другие стереотипные движения.
Авитаминоз
Покалывание кожи рук встречается при недостатке витамина В12, провоцирующем развитие периферической нейропатии. Больные ощущают умеренные колющие боли, которые сочетаются со щекотанием, чувством ползания мурашек. Неприятные симптомы сначала возникают в пальцах конечности, постепенно распространяются на всю руку, переходят на туловище. Иногда отмечаются приливы жара или, наоборот, похолодание кистей.
Редкие причины
- Вредные привычки: кофеиномания, злоупотребление алкоголем.
- Отравления токсинами: мышьяком, ртутью, таллием.
- Неврологические расстройства: острые нарушения мозгового кровообращения, рассеянный склероз.
- Аутоиммунные патологии: склеродермия, дерматомиозит, системная красная волчанка.
Диагностика
Выяснением причины покалывания в руках занимается врач-невролог. При первичном осмотре пациенту предлагают выполнить простые тесты (сжать кисть в кулак, повращать большими пальцами), в ходе которых легко обнаружить двигательные проблемы и нарушения иннервации. При подозрении на невропатию лучевого или срединного нерва проверяют симптом Тиннеля. При дальнейшем обследовании применяются следующие инструментальные методы:
- Электронейромиография. Комплексное исследование нервно-мышечной передачи необходимо, чтобы выявить проблемы с периферическими нервами и узнать место поражения. ЭНМГ помогает определить остроту и распространенность процесса. Методика эффективна для дифференциальной диагностики нервно-мышечных и сосудистых патологий.
- Рентгенография. Рентгенологическая визуализация костей плеча, предплечья и кисти упрощает выявление места повреждения нерва. На снимках можно увидеть деформации костей, дегенеративно-дистрофические изменения или сужения костных каналов, которые могли стать причиной покалывания и парестезий в руках.
- Ангиография. Исследование периферического сосудистого русла с применением контраста необходимо для верификации синдрома Рейно. Врач обращает внимание на неравномерность просвета сосудов, отсутствие коллатеральных ветвей и уменьшение числа капилляров. Дополнительно показана капилляроскопия ногтевого ложа.
- МРТ позвоночника. Это наиболее точный метод, который позволяет специалистам в области неврологии диагностировать межпозвоночные грыжи. МРТ показывает не только наличие грыжевого выпячивания, но и его размеры, степень сдавления спинного мозга. Исследование информативно для исключения опухолей, гематом и других объемных новообразований.
- Дополнительные методы. Для уточнения степени спинальной компрессии при межпозвоночных грыжах используют компьютерную томографию с миелографией. Оценку периферической микроциркуляции производят с помощью допплеровской флоуметрии. Выявить причины дефицита В12 помогает гастроскопия и желудочное зондирование, анализ крови.

Электромиография
Лечение
Помощь до постановки диагноза
Чтобы предотвратить эпизоды покалывания в руках, пациенту рекомендуют не перегружать кисти, делать перерывы в монотонной работе. Для тех, кто целый день вынужден работать за компьютером, существуют специальные подставки для рук и компьютерные подлокотники, которые снимают часть нагрузки. Нужно избегать резкого перегревания или переохлаждения рук, чтобы не спровоцировать спазм сосудов.
Консервативная терапия
Покалывание в основном выражено слабо или умеренно, поэтому в симптоматическом лечении анальгетиками обычно нет необходимости. При резких колющих болях может потребоваться прием системных обезболивающих средств или введение местных анестетиков (лечебные блокады). Комплексную терапию подбирают с учетом этиологии заболевания. Используются следующие группы лекарственных препаратов:
- Антагонисты кальция. Рекомендованы для расширения просвета кровеносных сосудов, что играет решающую роль в терапии болезни Рейно. При их неэффективности лечение усиливают ингибиторами АПФ и селективными блокаторами серотониновых рецепторов.
- Антиагреганты. Улучшают кровоток в периферических артериях и капиллярах, уменьшают явления вазоспазма и ишемии кистей рук. Лекарства помогают снизить частоту приступов у страдающих синдромом Рейно, предотвращают осложнения заболевания.
- Противовоспалительные препараты. Обострения невропатий требуют приема нестероидных противовоспалительных средств, которые устраняют боль и отечность, ликвидируют дискомфорт. В тяжелых случаях терапию дополняют системными кортикостероидами.
- Седативные средства. При невротических расстройствах эффективны растительные и синтетические успокоительные, которые стабилизируют эмоциональный фон пациента. Изредка применяются транквилизаторы, антидепрессанты.
- Витамины. При авитаминозе В12 парентерально вводится цианокобаламин, который быстро устраняет покалывания в руках и парестезии. При невропатиях и межпозвоночной грыже хороший эффект оказывают другие витамины группы В (тиамин, пиридоксин).
При лечении невропатий эффективно целенаправленное введение лекарственных средств в область поражения, что осуществляется посредством электрофореза, фонофореза. После клинического улучшения и исчезновения колющих болей назначается грязелечение, электромиостимуляция, миофасциальный массаж кисти. Физиотерапевтические методы необходимы для восстановления функции нервов и повышения мышечной силы.
Хирургическое лечение
К оперативным вмешательствам прибегают при неэффективности консервативных мероприятий, если у больного развивается тяжелый карпальный синдром, невропатия лучевого нерва. При резко выраженной спинальной компрессии на фоне остеохондроза рекомендуют удаление грыжи межпозвоночного диска методом микродискэктомии, пункционной вапоризации, лазерной реконструкции.
Источник

