Колит и болезнь крона разница
Автор Руслан Хусаинов На чтение 4 мин. Опубликовано 20.06.2017 10:17
Обновлено 20.06.2017 10:17
Болезнь Крона и язвенный колит являются воспалительными заболеваниями кишечника и имеют много сходства. Тем не менее, существуют некоторые ключевые различия между этими двумя заболеваниями.
Болезнь Крона и язвенный колит вызывают расстройство и воспаление в желудочно-кишечном тракте. Однако, в отличие от болезни Крона, язвенный колит связан с ответом иммунной системы.
Болезнь Крона — хроническое воспалительное состояние желудочно-кишечного тракта. Она относится к группе воспалительных заболеваний кишечника. Болезнь Крона чаще поражает конец тонкой кишки и начало толстой кишки, но может повредить любую часть желудочно-кишечного тракта.
Язвенный колит (неспецифический язвенный колит (НЯК)) — хроническое заболевание, которое поражает только толстый кишечник. Язвенный колит развивается, когда ошибочная реакция иммунной системы приводит к воспалению слизистой толстой кишки и развитию язв. Сочетание воспаления и изъязвления вызывает дискомфорт в области живота.
 Фото: Yoganonymous
Фото: Yoganonymous
Какие сходства болезни Крона и язвенного колита?
Болезнь Крона и язвенный колит имеют похожие симптомы, которые могут усугубляться диетой и стрессом:
- Боль в животе или дискомфорт;
- Стул с кровью;
- Спазмы;
- Запор;
- Гиперактивность кишечника;
- Лихорадка;
- Потеря аппетита;
- Потеря веса;
- Аномальные менструальные циклы у женщин.
Оба заболевания могут затронуть как мужчин, так и женщин. Хотя врачам неясно, что вызывает болезнь, исследователи подозревают, что в ее развитии участвуют генетические факторы. Несмотря на сходство, эти две болезни различны и их следует лечить по-разному.
Одно из различий между этими двумя заболеваниями заключается в том, что болезнь Крона влияет на весь желудочно-кишечный тракт, тогда как язвенный колит поражает только на толстую кишку. В результате люди с болезнью Крона, у которых поражен кишечник ближе к желудку, могут испытывать тошноту и рвоту.
Диагностика болезни Крона и язвенного колита
Ранняя диагностика обоих заболеваний сходна. Врач задаст несколько вопросов, прежде чем осмотрит больного. Вопросы касаются:
- Общего здоровья;
- Диеты;
- Семейного анамнеза;
- Окружающей среды.
В обоих случаях врач назначит анализ крови и кала, чтобы исключить вирусы или бактериальные инфекции. После осмотра может быть назначена эндоскопия. Для болезни Крона существует два типа эндоскопии:
Колоноскопия — гибкая трубка, известная как эндоскоп, вставляется через задний проход, чтобы провести осмотр толстой кишки.
Верхняя эндоскопия — гибкая трубка проходит через рот, вниз по пищеводу, в желудок и в начальную часть тонкой кишки.
При язвенном колите эндоскоп вводят через задний проход.
Сигмоидоскопия — позволяет врачу исследовать прямую кишку и нисходящий отдел толстого кишечника в зависимости от степени воспаления в этих областях.
Общая колоноскопия — врач исследует всю толстую кишку.
Как при болезни Крона, так и при язвенном колите назначают биопсию, когда небольшой образец ткани, взятый из пораженных областей, исследуется под микроскопом. Тем не менее, у людей с болезнью Крона врач может назначить рентген как верхней, так и нижней отделов желудочно-кишечного тракта.
Если у человека хронический язвенный колит, врач может рекомендовать хромоэндоскопию, в котором синий краситель вводится в желудочно-кишечный тракт. Она находит изменения в слизистой кишечника, показывая предраковые изменения, известные как дисплазия.
Наконец, для диагностики болезни Крона врач может использовать визуализацию, чтобы исследовать части тонкой кишки, которые не видны при колоноскопии. Опять же, эти методы обычно включают красители, которые хорошо отображаются на изображениях. Язвенный колит не будет виден в этих изображениях, так как он не поднимается в тонкую кишку.
Лечение болезни Крона и язвенного колита
Оба заболевания хорошо реагируют на различные виды терапии, которые могут включать медикаментозное лечение. Оба заболевания можно контролировать с помощью препаратов, направленных на воспалительные реакции организма. Они могут уменьшить и устранить многие симптомы заболеваний, таких как боль и диарея.
Оба заболевания уменьшают аппетит человека. В обоих случаях правильное питание имеет большое значение. Диета должна иметь достаточное количество питательных веществ. В любом случае врач поможет разработать план питания, чтобы избежать отягчающих симптомов и обеспечить здоровое питание.
При таких осложнениях, как перфорация кишечника, чрезмерное кровотечение, раковая опухоль или сильное воспаление, врач назначает операцию. Хирургия для любого заболевания имеет ряд потенциальных рисков и потребует время на восстановление. Врач должен обсудить с пациентом возможные преимущества и риски операции, прежде чем ее рекомендовать.
Литература
- Waljee A. K. et al. Patient reported symptoms during an ulcerative colitis flare: a Qualitative Focus Group Study //European journal of gastroenterology & hepatology. – 2009. – Т. 21. – №. 5. – С. 558.
- Chibbar R., Dieleman L. A. Probiotics in the management of ulcerative colitis //Journal of clinical gastroenterology. – 2015. – Т. 49. – С. S50-S55.
Источник
30 января 20181545,5 тыс.
Воспалительные заболевания толстого кишечника обобщены собирательным названием «колиты». В зависимости от типа течения, локализации, клиники, этиологии различают множество вариантов колита: острый и хронический; инфекционный, лучевой, ишемический, медикаментозный, токсический; катаральный, эрозивный, язвенный, атрофический, спастический; сигмоидит, проктит, трансверзит, тифлит, панколит, а также распространенный на желудок и тонкий кишечник гастроэнтероколит.
Неспецифический язвенный колит (НЯК) и болезнь Крона (БК) – заболевания разные, и различия между ними принципиальны. Например, болезнь Крона нельзя с полным правом назвать колитом, поскольку в рамки этого диагноза она не укладывается по критерию локализации. Однако сегодня НЯК и БК все чаще рассматривают именно в паре, поскольку не только различия, но и общие их черты достаточно значимы и очевидны.
Оба заболевания являются воспалительными и поражают желудочно-кишечный тракт. Оба проявляются аналогичными или близкими симптомами. Оба пока остаются этиологически неясными. Оба каким-то образом связаны с антропогенными факторами (техногенными, экологическими, алиментарными и т.д.). И оба буквально за несколько десятилетий из категории редких, известных преимущественно академической медицине болезней перешли в разряд «проблем человечества», причем проблемы эти продолжают усугубляться в эпидемиологическом аспекте и «молодеют» в плане среднего возраста манифестации. В какой-то мере, – далеко не решающей, – это объясняется тем, что современные колопроктологи и гастроэнтерологи гораздо лучше подготовлены к распознанию и доказательной диагностике НЯК и БК (как нозологической, так и дифференциальной), чем это было, скажем, еще пятьдесят лет назад, и располагают качественно другими диагностическими средствами. Иными словами, правомерно предполагать, что сегодня эти заболевания просто чаще диагностируются. Однако и ежегодная заболеваемость, и, соответственно, распространенность в общей популяции действительно растут быстрыми темпами.
В совокупности все это привлекает к проблеме пристальное внимание и специалистов, и всех тех, кто интересуется вопросами современной медицины.
Причины
Как указано выше, причины развития обоих воспалительных процессов являются объектом непрекращающихся исследований и предметом жарких дискуссий. Известно, что европеоиды страдают НЯК и БК чаще, чем представители других рас, и что в особенности это касается евреев: по сравнению с прочими нациями, заболеваемость среди семитских колен до шести раз выше (что давало бы повод предполагать влияние, скажем, национальной кухни, не будь еврейская кухня одной из самых диетических на земном шаре). Регионы наивысшей распространенности – крупные города Северной Америки, Западной и Северной Европы: 70-150 больных на 100 тыс населения. Много? Мало? Если представить себе большой квадратный двор, по периметру ограниченный крупными многоэтажными жилыми зданиями, то, как минимум, один человек в каждом из этих домов страдает неспецифическим язвенным колитом или болезнью Крона. Заболевания тяжелые, среднюю продолжительность жизни больных они сокращают существенно. Иными словами, даже один случай на тысячу, или четыре случая в подобном петербургском дворе, – это весьма и весьма много…
В пересчете на душу населения НЯК пока распространен шире, но рост заболеваемости в несколько раз выше у БК.
В числе предполагаемых причин обоих заболеваний рассматриваются инфекционные (бактериальные и вирусные), наследственные, аутоиммунные, психоэмоциональные, токсические факторы; обсуждается также полиэтиологическая гипотеза. Все они находят свои подтверждения, и ни одно из подтверждений не является достаточным.
Неспецифический язвенный колит чаще связывают с вредоносным влиянием внешней среды, алиментарным фактором (питание), длительным приемом медикаментов и аутодеструктивными привычками.
Болезнь Крона более «подозрительна» в аутоиммунном плане: ряд признаков указывает на то, что агрессором в отношении ЖКТ является собственная иммунная система больного.
Симптоматика
Клиническая картина обоих заболеваний чрезвычайно вариативна и полиморфна. К наиболее распространенным и общим симптомам относятся частые диареи и другие диспептические проявления, исхудание, астенический синдром, абдоминальные боли, нарушения аппетита, недомогание по типу лихорадки. Жидкий стул и/или примесь крови в кале более присущи НЯК; запоры, отрыжка, изжога и внекишечные проявления (например, артриты, остеопороз, различные воспаления глаз, мочекаменная болезнь и мн.др.), несколько чаще обнаруживаются в клинике БК, что является одним из главных аргументов в пользу аутоиммунной гипотезы.
Следует, однако понимать, что и перечисленные, и множество других симптомов встречаются как при язвенном колите, так и при болезни Крона, причем в самых разных сочетаниях. Кроме того, каждая болезнь значительно повышает онкологический риск и приводит к тяжелым осложнениям (напр., кишечные свищи и перфорации, перитонит, непроходимость, парапроктит и пр.).
Дифференциальная диагностика
Главные отличия между НЯК и БК заключаются в следующем. По определению, язвенному колиту присуще изъязвление слизистой кишечника (напомним, язва представляет собой длительно не заживающий воспаленно-раневой участок, проникающий в подлежащие слои, – в отличие от поверхностной эрозии, – и обусловливающий необратимую утрату того или иного объема «разъеденных» язвой тканей. В отличие, опять же, от эрозии, язва не может зарубцеваться без следа, она всегда оставляет фиброзный дефект). Болезнь Крона патоморфологически проявляется гранулемами – сконцентрированными очагами воспаленной соединительной ткани.
Важным дифференциально-диагностическим моментом является то, что при язвенном колите гранулематоз не встречается никогда, в то время как при болезни Крона зачастую обнаруживаются и язвы, и гранулемы. Иными словами, присутствие трансмуральных (на всю глубину кишечной стенки) гранулем является доказательным признаком в пользу БК, а наличие язв и т.н. крипт-абсцессов дифференциально-диагностическим признаком в пользу НЯК может служить лишь отчасти.
Далее, важнейшим критерием является локализация. Если воспаление кишечника ограничено толстым его отделом – это может быть и НЯК, и БК, причем язвенный колит с гораздо большей вероятностью. Если же воспаление распространяется и/или преимущественно локализуется в других отделах – это однозначно болезнь Крона, которая может поражать абсолютно любой участок ЖКТ, начиная от полости рта и внутренних поверхностей щек и заканчивая анусом.
Прямокишечные кровотечения вдвое чаще встречаются при НЯК, чем при БК. Похудание больше присуще болезни Крона в ее тонкокишечной локализации. Малигнизация (озлокачествление), напротив, чаще встречается при язвенном колите, и в этом случае запуск опухолевого процесса происходит, как правило, при менее длительном течении, чем в случае болезни Крона.
Фиброзные процессы, утолщение стенок кишечника за счет разрастания рубцовой ткани при болезни Крона обнаруживаются всегда, а при неспецифическом язвенном колите – изредка.
Окончательный диагноз устанавливается путем тщательного клинического, анамнестического, медико-генетического, лабораторного и инструментального обследования. Наиболее информативны в данном случае эндоскопические методы (колоноскопия, ФГДС, диагностическая лапароскопия), рентгенография с контрастным усилением, биопсия (гистологический анализ). Иногда дополнительно назначается УЗИ с ректальным доступом, МРТ или иные исследования.
Лечение
Терапия обоих воспалительных процессов обязательно включает специальную диету и отказ от вредных привычек, в первую очередь от курения. В обоих случаях применяют кортикостероидные гормональные препараты. У ряда больных (чаще при болезни Крона) положительный эффект вызывается назначением иммуносупрессоров, – что было бы важным аргументом в пользу аутоиммунной этиологии, если бы не многочисленные прочие случаи, когда иммунотерапия результатов не приносит. Дополнительно применяют, как и в терапии других колитов, антибиотики, пробиотики, ферментативные препараты, сорбенты для дезинтоксикации и т.д.
В начале лечения предпочтительным является именно консервативный подход, однако прогрессирование воспалительного процесса со временем может привести к развитию жизнеугрожающих осложнений и состояний, поэтому рано или поздно ставится вопрос о хирургическом вмешательстве (чаще при БК, которая и рецидивирует чаще).
В заключение следует отметить, что и субъективные жалобы, и объективные морфологические признаки, и критерии дифференциальной диагностики НЯК и БК – в действительности значительно сложнее и обширнее, чем это можно отразить в короткой научно-популярной статье. Однако составить себе общее представление об этих тяжелых, во многом пока непонятных, но все более распространенных заболеваниях, безусловно, сто́ит.
Хотя бы для того, чтобы исключить те факторы риска, которые мы сами можем устранить без особого труда.
Источник
Симптомы неспецифического язвенного колита и болезни Крона
Симптомы болезни Крона и неспецифического язвенного колита очень схожи, поэтому их дифференциальная диагностика друг от друга достаточно затруднена.
Как правило, больные жалуются на боль в животе, диарею, повышение температуры, снижение аппетита и потерю веса, ухудшение общего самочувствия, чувство усталости. В ряде случаев отмечаются также жалобы на приступы тошноты, на рвоту, а также на боли в суставах.
В то же время и неспецифический язвенный колит, и болезнь Крона имеют симптомы, схожие с симптомами других заболеваний кишечного тракта, инфекционной (сальмонеллёз, псевдотуберкулёз, амёбиаз, гонорейный и хламидийный проктит и другие) или неинфекционной (аппендицит, рак толстой кишки, ангиит и другие) природы, лечение которых должно проводиться совсем иначе.
Вот почему правильная диагностика неспецифического язвенного колита и болезни Крона имеет исключительно важное значение для успешного лечения этих заболеваний.

Что же включает в себя диагностика?
Как правило, врач-проктолог назначает анализ крови (клинический и биохимический), а также направляет сделать иммунограмму. Также назначается анализ кала – помимо исследования на содержание в кале крови и слизи, выполняется оценка содержания в кале кальпротектина, который, по современным представлениям, является достоверным маркером воспалительных заболеваний кишечника: и болезни Крона, и неспецифического язвенного колита. На основании результатов этих анализов врач-проктолог проводит дифференциальную диагностику от других заболеваний. Поскольку, как уже было сказано, неспецифический язвенный колит имеет очень похожие на болезнь Крона симптомы, для дифференциальной диагностики этих заболеваний назначают внутреннее исследование кишечника – колоноскопию.
В отличие от ректороманоскопии, при которой врач-проктолог может обследовать только самый нижний отдел толстой кишки на расстоянии до 30…35 сантиметров от ануса, колоноскопия позволяет провести обследование всего толстого кишечника. Ректороманоскопия часто используется при подозрении на рак прямой кишки, который имеет похожие на болезнь Крона симптомы.
Лечение болезни Крона и неспецифического язвенного колита
Если болезнь Крона протекает без осложнений, таких, как свищи или прободения стенок кишечника, кровотечений и образования непроходимости кишечника, ee лечение выполняется путем назначения различных лекарственных препаратов. Безусловно, при назначении препаратов врач-проктолог руководствуется результатами анализов и своим опытом, что позволяет в большинстве случаев составить благоприятный прогноз на результат лечения, однако необходимо иметь в виду, что болезнь Крона часто дает рецидивы, то есть, лечение не дает пожизненной гарантии выздоровления.
Хирургическое вмешательство выполняется не для лечения самой болезни Крона, а лишь для ликвидации осложнений, перечисленных выше.
При диагнозе “неспецифический язвенный колит” лечение так же, как и при болезни Крона, проводится лекарственными препаратами. Больным показана диета для уменьшения раздражения кишечника. Лечение язвенного колита, чаще всего, проводится амбулаторно.
Оба эти заболевания при отсутствии лечения могут вызывать серьёзные осложнения, такие, как развитие злокачественных опухолей, перитонит, способных привести к гибели больного.
Вряд ли Вам где-нибудь окажут лучшую, чем в GMS Clinic, медицинскую помощь при лечении этих заболеваний. И дело не только в том, что у нас работают опытные врачи-проктологи и гастроэнтерологи, которые, располагая самым современным диагностическим и лабораторным оборудованием, окажут Вам самую эффективную помощь.
Источник
Советы при болезни Крона и НЯК
1. Какие два заболевания кишечника входят в понятие “воспалительные заболевания”?
Болезнь Крона и неспецифический язвенный колит (острый или хронический).
2. Хотя эти два заболевания часто похожи, обычно их можно различить по клиническому течению. Назовите основные клинические отличия.
Кровотечение из прямой кишки редко наблюдают при болезни Крона и часто — при хроническом язвенном колите. Опухоль в животе и осложнения в анальной области (трещина, свищ) чаще встречаются при болезни Крона.
3. Назовите основные рентгенологические различия.
Для болезни Крона характерно поражение конечного отдела подвздошной кишки, сегментарность поражения и внутренние свищи — признаки, не характерные для хронического язвенного колита.
4. Назовите основные гистологические отличия.
При язвенном колите гранулемы в стенке кишки и прилежащих лимфатических узлах отсутствуют, однако при болезни Крона встречаются в 60% случаев. Воспалительный процесс при болезни Крона поражает всю стенку кишки. При язвенном колите воспаление обычно ограничено слизистой и подслизистым слоем.

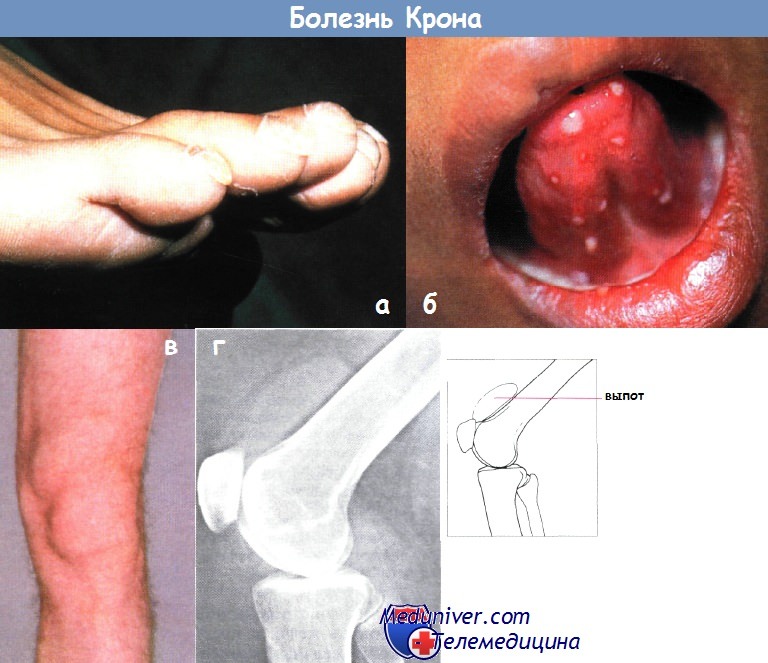
а – болезнь Крона: утолщение концевых фаланг пальцев ног
б – болезнь Крона: афтозный стоматит
в – артропатия коленных суставов — выпот в супрапателлярной сумке
г – рентгенологический снимок коленного сустава пациента с болезнью Крона
5. Хотя при болезни Крона возможно поражение любой области ЖКТ от глотки до анального отверстия, какие отделы поражаются чаще?
Только тонкий кишечник, 28%; одновременно подвздошная кишка и толстый кишечник (илеоколит), 41%; и только толстый кишечник, 27%. Поражение толстого кишечника при болезни Крона также называют колитом Крона или гранулематозным колитом.
6. По клиническим признакам колит Крона и неспецифический язвенный колит часто трудно различить. Какие основные отличия наблюдают при колоноскопии?
При болезни Крона отмечают поражение отдельных участков, преимущественно в правой части. Слизистая имеет вид булыжной мостовой с поперечными изъязвлениями в пораженных участках. Биопсия покажет поражение всей стенки и, возможно, отдельные гранулемы. Хронический язвенный колит при колоноскопии может выглядеть как диффузное заболевание.
Однако если поражается только часть толстой кишки, то эта часть находится с левой стороны и почти всегда включает прямую кишку. Патологические изменения наблюдают преимущественно в слизистой и подслизистом слое.
7. Назовите основные показания к операции при болезни Крона.
Показания зависят от места поражения. При тонкокишечном и подвздошно-толстокишечном типах заболевания наиболее частыми показаниями к операции являются кишечнокожные или межкишечные свищи (см. обсуждение), абсцесс и кишечная непроходимость. Перианальное поражение, безуспешная лекарственная терапия, подвздошно-толстокишечные свищи и образование абсцесса — наиболее частые показания к операции при толстокишечном типе.
8. Назовите основные показания к операции при неспецифическом язвенном колите.
Основными показаниями являются безуспешная лекарственная терапия (включая задержку роста у детей, упорную диарею, потерю веса и боль в животе), токсический мегаколон с перфорацией или без, и профилактика рака толстой кишки (см. обсуждение).
9. Какую операцию выполняют для лечения язвенного колита?
Сейчас стандартной операцией является тотальная колэктомия с илеоанальным анастомозом. Ранее стандартом считалась классическая тотальная колэктомия с илеостомией по Бруку (Brooke), которую в некоторых ситуациях применяют до сих пор. У более молодых (моложе 55 лет) больных, которые не хотят носить калоприемник, можно сформировать резервуар Кока (Kock). Некоторые авторы пишут, что можно формировать илеоректальный анастомоз.
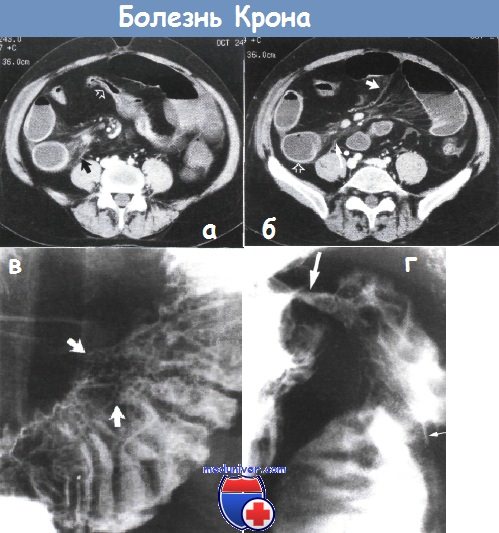
а – болезнь Крона. Отрезок подвздошной кишки сужен, стенка кишки немного утолщена (густая стрелка). Воспалительные тяжи (черная стрелка) в брыжейке тонкого кишечника. Компьютерная томография, аксиальное изображение на уровне пупка.
б – некоторое утолщение стенки двух кишечных петель (пустая стрелка). Воспалительные тяжи в брыжейке тонкого кишечника (длинная стрелка). Воспалительные тяжи в брыжейке напоминают гребень (короткая стрелка) и отражают сосудистые изменения и перилимфатическое воспаление. Компьютерная томография на уровне подвздошных гребней того же пациента, что и на рисунке (а).
в – увеличение кишечных ворсинок при болезни Крона. В дистальной части подвздошной кишки заметно пять узелков (указаны стрелкой), кишечные ворсинки увеличены из-за отека и воспалительной инфильтрации. Высокая бариевая клизма.
г – болезнь Крона терминального отрезка подвздошной кишки. Заметна длинная язва на брыжеечном крае кишки в виде тонкого углубления, заполненного барием (тонкие стрелки), окруженная отечной возвышенной рентгенопрозрачной слизистой оболочкой. Слизистая оболочка дистальной части терминального отрезка подвздошной кишки узловатая.
Илеоцекальный клапан сужен (толстая стрелка). Рентгеноконтрастное исследование с барием.
10. Какие операции применяют для лечения осложнений болезни Крона?
Когда осложнение требует операции, то его обычно можно лечить, удалив все задействованные участки кишки. При некоторых случаях тонкокишечной непроходимости делают пластику стриктуры вместо резекции. Если необходима резекция, то по линии резекции не должно быть макроскопически измененных тканей. Неизмененные участки не трогают, если только они не прилежат вплотную к резецируемой кишке.
11. Что следует сказать больному о возможности рецидива воспалительного заболевания кишечника после операции?
При хроническом язвенном колите операция является радикальным методом излечения. Однако при болезни Крона задачей операции является лечение осложнений (непроходимости или сепсиса). Достаточно долгое наблюдение за больным показывает, что вероятность рецидива болезни Крона высока. К сожалению, после колэктомии по поводу колита Крона болезнь рецидивирует в тонком кишечнике.
12. Следует ли оперировать всех больных с вызванными болезнью Крона межкишечными свищами?
За: Качество жизни у таких больных низкое; в дальнейшем у них развиваются внутрибрюшные гнойные осложнения, и в конце концов операция требуется всегда.
Против: Исследования показывают, что многие больные с межкишечными свищами нормально живут без операции до тех нор, пока у них не появляются клинические проявления.
13. Следует ли всем больным с документированным анамнезом хронического язвенного колита > 10-15 лет чтобы избежать развития рака толстой кишки, выполнять колэктомию вне зависимости от активности формы?
За: Риск возникновения рака при язвенном колите увеличивается примерно па 0,5-1% каждый год в течение 8-10 лет после постановки диагноза.
Против: Регулярные колоноскопии с биопсией позволяют выполнять колэктомию только тем больным, у которых со временем в толстой кишке развиваются диспластические изменения.
14. Можно ли закончить колэктомию по поводу язвенного колита формированием илеоректального анастомоза?
За: Кишечник больных ведет себя практически нормально, при этом удается избежать проблем и осложнений, связанных с другими методами.
Против: Не менее 15% больных нуждаются в повторной операции в связи с рецидивом болезни. Так же оставшаяся прямая кишка может стать местом возникновения рака.
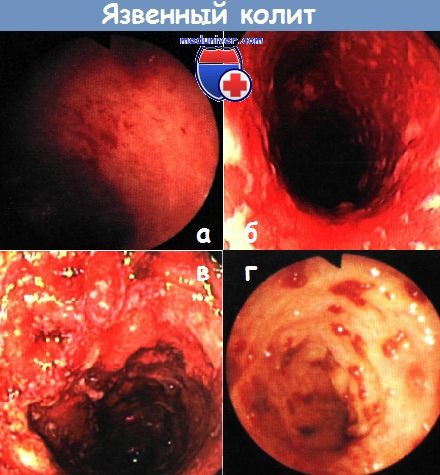
а, б – тяжелый язвенный колит. Контактное кровотечение (стадия II по Барону) (а). Диффузное изъязвление (б). Колоноскопия
в – обширные язвенные изменения, отек, застойные складки со спонтанным и контактным кровотечением (стадия III по Барону). Колоноскопия
г – тяжелый язвенный колит: слизистая оболочка практически полностью утрачена. Колоноскопия.
15. Является ли стандартная илеостомия (по Бруку) при тотальной колэктомии по поводу хронического язвенного колита хорошим способом обработки конечного отдела подвздошной кишки?
За: Осложнения наблюдают крайне редко. Более 90% наблюдаемых больных ведут удовлетворительную жизнь.
Против: Использование наружных калоприемников ведет к психосоциальным и сексуальным проблемам, особенно в группе подростков, у которых хронический язвенный колит встречается достаточно часто.
16. Является ли хорошим завершением колэктомии по поводу хронического язвенного колита формирование резервуара Кока?
За: Он позволяет обойтись без наружного калоприемника, и с ним достаточно легко обращаться.
Против: Примерно 20-30% больным после такой пластики требуется повторное вмешательство поскольку дегенерация клапана ведет к недержанию.
17. Является ли хорошим завершением колэктомии по поводу хронического язвенного колита илеоанальный анастомоз с формированием илеоанального резервуара?
За: Метод позволяет избежать внешних калоприемников или стом и потому хорошо переносится больными. Сейчас, вероятно, это самая широко используемая методика завершения колэктомии.
Против: Илеоанальный резервуар трудно сформировать технически, поэтому часто встречаются осложнения. В среднем за сутки кишка опорожняется 4-6 раз, а ночью может быть подтекание кишечного содержимого. Остается проблемой воспаление резервуара.
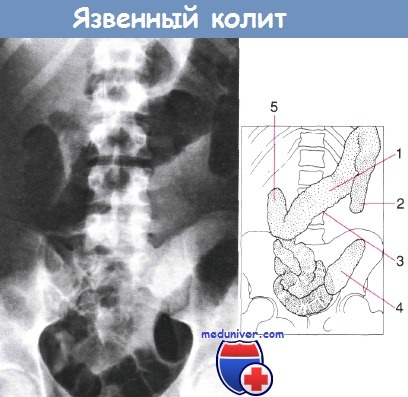
Обзорная рентгенограмма брюшной полости при тяжелом остром колите. Установлено значительное количество газа в толстой и тонкой кишке без остатков фекалий.
Поперечно-ободочная кишка расширена, на шероховатом крае слизистой оболочки гаустры отсутствуют.
При гистологическом исследовании препарата, полученного после колэктомии, обнаружены ранние проявления токсического мегаколона:
1 — поперечно-ободочная кишка; 2 — нисходящая ободочная кишка; 3 — шероховатый неровный край слизистой оболочки; 4 — сигмовидая кишка; 5 — печеночный изгиб
– Также рекомендуем “Советы при кровотечении из верхних отделов ЖКТ”
Оглавление темы “Советы при хирургических болезнях кишечника.”:
- Советы при механической тонкокишечной непроходимости
- Советы при ишемии кишечника (нарушении кровоснабжения, мезентериальном тромбозе)
- Советы при дивертикулах кишки (дивертикулезе, дивертикулите)
- Советы при острой толстокишечной непроходимости
- Советы при болезни Крона и НЯК
- Советы при кровотечении из верхних отделов ЖКТ
- Советы при кровотечении из нижних отделов ЖКТ
- Советы при полипе толстой кишки
- Советы при раке толстой кишки
- Советы при парапроктите и свище прямой кишки
Источник
