Когда начали прививать против кори в каком году
Защищайся от инфекций!
Здесь приведен список прививок, которые делались в детском возрасте поколениям граждан СССР и России, родившимся в послевоенный период.
Состав прививок и календарь вакцинации менялись со временем. Для получения нужной информации необходимо указать год рождения человека.
Справка об обязательных прививках
Год рождения:
| Возраст (полных лет) | Прививки (обязательные до 17 лет) |
| 0—2 | |
| 3—5 | |
| 6—8 | |
| 9—13 | |
| 14—17 |
Примечание: Ревакцинация от туберкулеза проводится при отрицательной кожной пробе (пробе Манту)
В список включены все прививки, кроме ежегодной прививки от гриппа, положенные всем детям в стране в различные периоды их жизни, по правилам соответствующих лет.
В некоторых регионах делались дополнительные прививки (например, против туляремии, бруцеллеза, сибирской язвы и др.), которые здесь не указаны. Новые прививки могли вводиться раньше в отдельных регионах, чем по всей стране. Так, вакцинация против кори массово проводилась с 1968 года, но была включена в календарь прививок для всей страны только в 1973 году.
Краткая история вакцинации в России
Все родившиеся после войны поколения были привиты от туберкулеза, дифтерии и полиомиелита. Также все дети, родившиеся до 1979 года, прививались от оспы.
- 1957 — введение прививки от коклюша в первый год жизни и массовая вакцинация детей до 5 лет.
- 1960–1961 — введение прививки и массовая вакцинация детей и взрослых от полиомиелита.
- 1967 — введение прививки от столбняка для детей, включая старшеклассников.
- 1968–1973 — массовые кампании по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
- 1980 — отмена прививки от оспы в связи с полной ликвидацией этого заболевания в мире. Введение прививки от эпидемического паротита (свинки).
- 1998 — введение двукратной прививки от краснухи, повторной прививки от кори и прививки от гепатита B.
- 2001 — дополнительные кампании по вакцинации детей и взрослых против кори, краснухи и гепатита B. К настоящему моменту от гепатита B должны быть привиты все поколения родившихся с 1988 г.
- 2006 — ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.
- 2011 — прививка от гемофильной инфекции для детей из групп риска.
- 2014 — прививка от пневмококковой инфекции, начиная с первого года жизни. Введение прививок от менингококковой, пневмококковой инфекций и ветряной оспы для призывников.
По состоянию на конец 2019 года в России не внедрены для всеобщего применения у детей некоторые вакцины, рекомендованные Всемирной организацией здравоохранения и используемые в развитых странах мира: против ротавирусной инфекции, вируса папилломы человека и гемофильной инфекции (последняя в России ставится детям с риском тяжелого течения заболевания).
Также в национальном календаре России не предусмотрена всеобщая вакцинация детей от ветряной оспы, менингококковой инфекции и гепатита А. Такие прививки применяются в отдельных странах (например, в США), но не входят в перечень ВОЗ рекомендованных прививок для повсеместного использования.
Дифтерия и корь: охват иммунизации и заболеваемость
В России во второй половине восьмидесятых годов уровень вакцинации детей до 1 года не был высоким — всего 50–60% от дифтерии и 76–92% от кори (по данным ОЭСР).
С 1990 г. он повышался, и к 2000 г. достиг 96–99%, что соответствует уровню стран с развитым здравоохранением и даже на несколько процентов выше, чем во многих из них (например, в США с 2000 г. 94–96% детей прививались от дифтерии и 90–92% — от кори).
При этом заболеваемость дифтерией была низкой уже с семидесятых годов, за исключением периода 1992–1997 гг., когда она выросла в десятки раз. В настоящее время дифтерию можно считать практически подавленной: в 2018 году в России было зарегистрировано всего 3 случая.
Заболеваемость дифтерией и корью в России
На 100 тысяч человек
ХХ Охват прививками детей до 1 года (%)
Может удивлять, что пик заболеваемости дифтерией в середине девяностых совпал с периодом расширения вакцинации. Но надо иметь в виду, что приведенные данные по охвату вакцинацией относятся к детям до 1 года, а болели, в основном, взрослые, т. е. люди, которые либо не были привиты в детстве, либо уже утратили иммунитет, поскольку на тот момент времени ревакцинация взрослых не предусматривалась.
Заболеваемость корью также оставалась высокой многие годы после начала массовой вакцинации детей. Отдельные вспышки наблюдаются до последнего времени, не только в России, но и в странах Европы — главным образом, среди непривитых по разным причинам взрослых и детей.
Источник
Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была введена в 1960—1961 годах.
Прививка от оспы
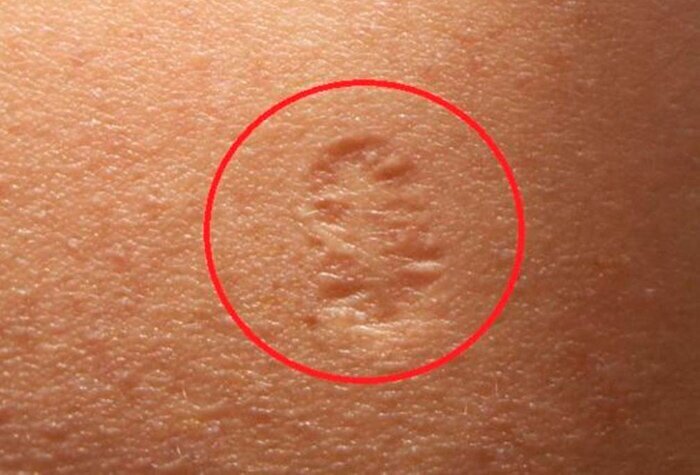
Именно шрам после прививки от оспы и объединяет людей, родившихся до 1980 года — после прививку отменили, в связи с полной победой над оспой во всем мире.
Натуральная или черная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжелым течением. В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена.
Прививка от оспы провоцирует возникновение шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра. Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унес жизнь 40-летней Дженет Паркер, медицинского фотографа.
Прививка против столбняка

Обязательная прививка детей, включая старшеклассников, от столбняка была введена в 1967 году. Столбняк — это очень тяжелая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших.
Болезнь относят к инфекционным, ее возбудитель — палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе. Столбнячная палочка, вернее ее споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле.
Благодаря такой распространенности столбняк имеет высокую степень опасности. Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Прививка против кори

С 1968—1973 вводится массовая кампания по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
Корь — это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу. Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга. Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
Прививка от эпидемического паротита (свинки)
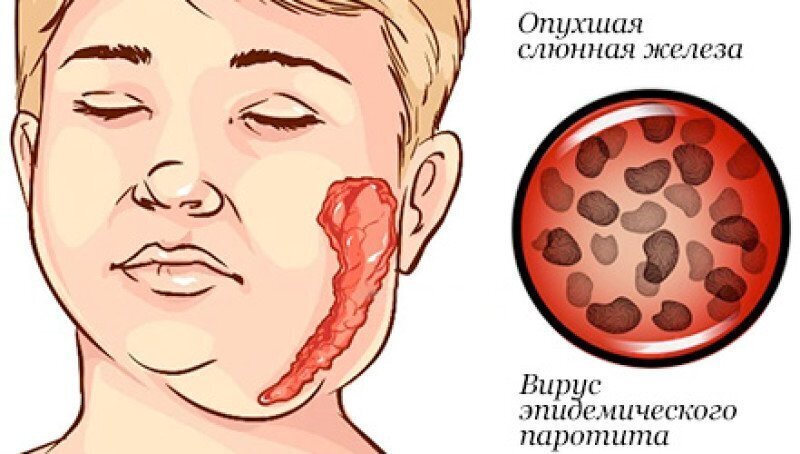
В 1980 году введение обязательной прививки от эпидемического паротита (свинки). Свинка — острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек.
Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) — MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи — MMR.
Обязательная прививка от краснухи, кори и гепатита B
Следующая «порция» обязательных прививок была введена лишь в 1998 году — двукратная прививка от краснухи, повторная прививка от кори и прививка от гепатита B Как правило, вакцину против вируса гепатита B вводят новорожденным и взрослым по схеме двух, трех или четырех доз. Минимального возраста для прививки не существует.
Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем через четыре месяца после первой.
В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
С 2006 введена ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.

С 2014 введена прививка от пневмококковой инфекции, начиная с первого года жизни
И последнее — американские ученые провели исследование о влиянии прививки БЦЖ на коронавирус (ссылка на исследование)
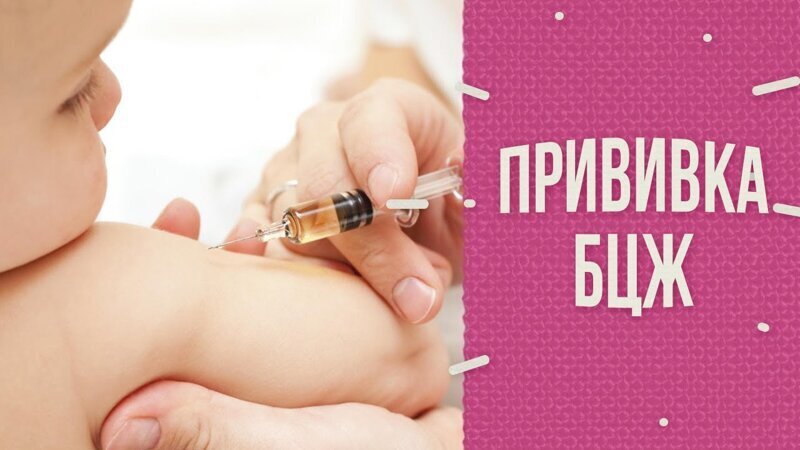
Американские эпидемиологи нашли связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли предназначенную для борьбы с туберкулезом вакцину БЦЖ. Они обнаружили, что вакцинация БЦЖ снизила уровень заражения вирусом.
По словам ученых: «Страны, в которых универсальная вакцинация с помощью БЦЖ не была принята, в том числе Италия, Нидерланды и США, сильнее всего пострадали от COVID-19»
Смотрите также — Как в СССР побеждали смертоносные эпидемии
Понравилось? Хотите быть в курсе обновлений? Подписывайтесь на наш Twitter, страницу в Facebook или канал в Telegram.
Источник
Источник
Содержание
Самое лучшее лечение против инфекций — зачастую не мощная противовирусная терапия, а своевременная безопасная профилактика. Во многих случаях единственная правильная защита против кори — это прививка. Если за несколько последних лет удалось снизить заболеваемость корью более чем на 85% — то всеобщая иммунизация реально может уменьшить циркуляцию вируса в природе.
В каком возрасте делают прививку от кори? Спасает ли она от заболевания? Сколько раз проводят вакцинацию? Что нужно обязательно сделать до и после прививки и какая вакцина от кори лучше? Ответим ниже на эти вопросы.
Что нужно знать о кори
Эта инфекция в наше время встречается редко и в этом заслуга только вакцинации от кори. Заболевание относится к разряду опасных и для этого есть много причин.
- С момента заражения корью у ребёнка наблюдается высокая температура, её максимум нередко достигает 40 °C, но бывает и выше.
- Кроме обычных симптомов простуды (сухой кашель, боль в горле, насморк, чихание) малыша беспокоят и специфические проявления: светобоязнь, осиплость голоса, сыпь по всему телу, отёк век.
- Ребёнок может заразить корью окружающих вплоть до четвёртого дня с момента появления первого высыпания.
- С первого дня развития инфекции происходит резкое снижение иммунитета, поэтому для этой болезни характерны различные бактериальные осложнения.
- Если мама переболела корью, то новорождённый ребёнок будет под защитой иммунитета всего три месяца. По истечении этого времени малыш также подвержен развитию заболевания, как и окружающие.
- Тяжелее всего корь протекает у маленьких детей до 5 лет, одно из самых грозных осложнений — это смертельный случай.
- Согласно статистике, в 2011 году более сотни тысяч детей умерло от кори. Это дети, который не были привиты от инфекции.
Вопрос почему корь и в наши дни легко и быстро распространяется остаётся открытым. Ведь возбудитель крайне неустойчив во внешней среде и легко погибает при воздействии практически любых физических и химических факторов. Передаётся вирус воздушно-капельным путём во время кашля, чихания. Человек считается заразным весь инкубационный период, когда нельзя точно сказать, чем он заражён.
Можно ли заболеть корью после прививки? — да, такое может случиться, но протекает болезнь намного легче и отсутствуют тяжёлые проявления. Двукратная вакцинация обеспечивает защиту более чем у 90% детей. Поэтому вопрос нужно ли делать прививку не должен возникать у родителей, ведь только благодаря ей заболеваемость может снизиться.
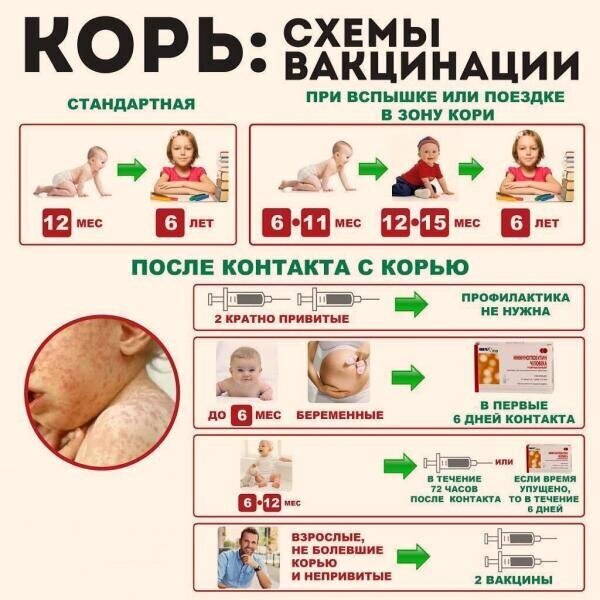
График прививок от кори и пути введения вакцины
График прививок от кори зависит от того экстренная вакцинация проводится или плановая.
В случае плановой прививки впервые вакцина вводится в период с 12 по 15 месяцы жизни ребёнка. Следующий раз в норме, если отсутствуют противопоказания, ревакцинация против кори проводится в 6 лет.
проба Манту
Вакцина от кори совместима с большинством других, поэтому чаще всего ребёнка прививают сразу ещё от краснухи и эпидемического паротита.
Период ревакцинации практически всегда совпадает с пробой манту. Стоит ли этого опасаться, нужно ли отложить прививку? Нет необходимости отменять ни прививку от кори, ни пробу манту. Оптимальным считается проведение пробы манту до прививки от кори или спустя 6 недель после неё. В крайнем случае их делают одновременно, но только по экстренным показаниям.
Сколько раз делают прививку от кори? В плановом порядке её проводят двукратно, независимо от возраста и условий. Но существуют ситуации, когда приходится немного отклониться от календаря.
- Если среди близких людей кто-то заразился корью — прививку делают всем контактным лицам до 40 лет. В эту категорию входят дети с года, не болевшие корью или непривитые против неё (дети считаются непривитыми, если отсутствуют документально подтверждённые данные об этом).
- Если родился ребёнок от мамы, у которой отсутствуют антитела к вирусу кори — малыша прививают дополнительно в возрасте 8 месяцев, чтобы снизить вероятность заражения непредсказуемой инфекцией. Затем ребёнка вакцинируют в 14–15 месяцев и далее согласно календарю прививок.
- Последний вариант чаще применяется в развивающихся странах с напряжённой эпидемической ситуацией по заболеваемости корью. С большой осторожностью допускается проведение прививки через шесть месяцев после рождения ребёнка в этих районах.
Куда делают прививку от кори? Одну прививочную дозу, которая составляет 0,5 мл, вводят ребёнку под лопатку или в наружную поверхность плеча на границе средней и нижней трети.
Сколько действует прививка от кори? — нет точного ответа на этот вопрос. Известны случаи, когда вакцинация защищала от кори 25 лет и больше. Иногда после двух положенных прививок ребёнок остаётся под защитой в течение 12 лет. Цель иммунизации защитить в первую очередь детей до пяти лет, так как в этом возрасте большая вероятность возникновения осложнений.
Документация при проведении прививки
В наше время нет прививок детям, которые проводились бы без разрешения родителей. Сейчас любая вакцинация должна быть оформлена документально. Прививки от кори не являются исключением.
Как оформляется прививка от кори, и можно ли от не отказаться? До вакцинации после осмотра врача родители подписывают согласие на эту медицинскую процедуру. В случае нежелания вакцинировать своё чадо — оформляется письменный отказ в двух экземплярах за подписью одного из родителей. Один вариант вклеивается в амбулаторную карточку, второй в участковый журнал по иммунизации населения.
Письменный отказ на одну и ту же прививку оформляется ежегодно.
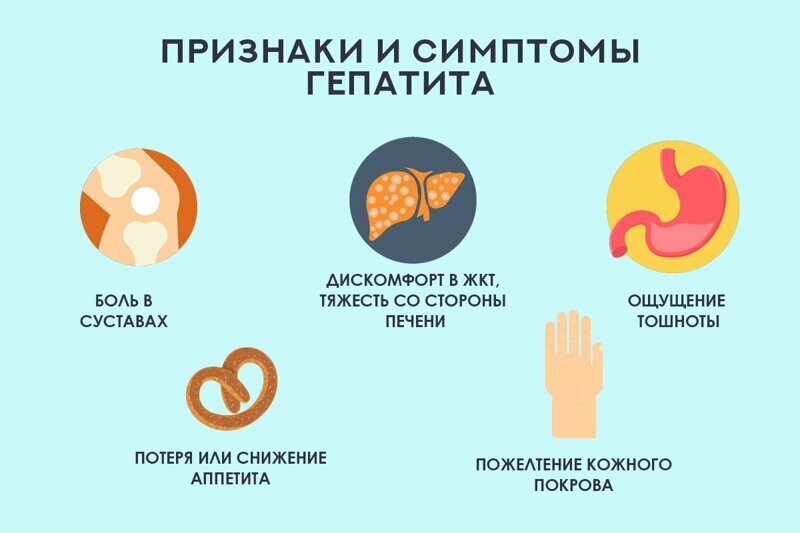
Реакция на прививку от кори
реакция на прививку
Для иммунопрофилактики используют живую ослабленную вакцину. Это и пугает многих родителей, провоцируя слухи о плохой переносимости. На самом деле пользы от введения противовирусного препарата намного больше, чем последствий от его введения.
Легче подготовиться к вакцинации, когда знаешь какие могут быть последствия прививки от кори. Их разделяют на местные и общие реакции.
- Местные беспокоят не более двух дней и характеризуются возникновением отёка тканей и покраснения в месте введения вакцины.
- К общим реакциям относится гиперемия или покраснение зева, насморк, редкий лёгкий кашель и развитие конъюнктивита или воспаления слизистой оболочки глаза.
- Иногда бывает недомогание, снижение аппетита, кореподобная сыпь и носовое кровотечение.
- После прививки от кори, возможно, повышение температуры, которая может произойти не сразу, а спустя 6 дней.
По степени и симптомам, сопровождающим процесс вакцинации, реакции на прививку от кори делятся:
- на слабые, когда температура повышается незначительно, не более чем на 1 °C, в это время у ребёнка практически отсутствуют все вышеназванные симптомы интоксикации;
- реакции на прививку от кори средней степени тяжести сопровождаются повышением температуры до 37,6–38,5 °C с умеренно выраженными симптомами интоксикации;
- сильные проявления после прививки характеризуются высокой температурой и выраженными, но кратковременными симптомами слабости, появления кашля, сыпи, покраснения горла.
Такую картину можно наблюдать после введения моновакцины, когда в состав препарата входит защита только от кори. При совмещённых вакцинах возможны другие проявления, которые возникают в ответ на введение, к примеру, ещё и компонентов от паротита или краснухи (боли в суставах, воспаление слюнных желёз).
Осложнения на прививку от кори
Поствакцинальное осложнение — это клиническое проявление стойких изменений в организме, связанных с введением препарата. При первых же признаках появления осложнений на прививку нужно сообщить лечащему врачу, чтобы выяснить причину их возникновения.
Как переносится прививка от кори? Иногда появляются тяжёлые осложнения, но это единичные случаи, которые не зависят от качества вещества и других внешних обстоятельств.
судороги
Осложнения бывают нескольких типов:
- осложнения, связанные с неправильной техникой вакцинации;
- изменения при введении некачественной вакцины;
- индивидуальная непереносимость одного из компонентов введённого препарата;
- осложнения, которые возникают при несоблюдении противопоказаний.
Побочные действия прививки от кори могут быть следующие.
- Сильная токсическая реакция, которая проявляется на 6–11 дни после прививки, при этом развивается выраженная температура, интоксикация, боль в горле, кореподобная сыпь. Длится этот период не более пяти дней, но его нужно отличать от проявлений других острых инфекционных заболеваний.
- Энцефалическая или судорожная реакция — на фоне высокой температуры развиваются судороги. Но многие педиатры не считают это тяжёлым осложнением.
- Поствакцинальный энцефалит (воспаление оболочек головного мозга). Симптомы не имеют специфических особенностей, они напоминают схожие проявления при других инфекциях: головная боль, тошнота, рвота, головокружение, спутанность сознания, судороги, возбуждение, появление специфических неврологических симптомов.
бронхиальная астма
Поздние бактериальные осложнения, которые врачами рассматриваются не как реакция на прививку, а как присоединение вторичной инфекции при неправильном поведении самого человека после проведения прививки.
- Иногда появляется сыпь после прививки от кори, что может быть обычной аллергической реакцией на компоненты, входящие в состав вакцины, к аллергическим проявлениям относят разнообразные высыпания по всему телу, отёк Квинке, боли в области суставов.
- На фоне проведения прививки у ребёнка бывает, что обостряются аллергические заболевания: бронхиальная астма, аллергодерматоз (обострение аллергических заболеваний кожи).
После всего вышесказанного у родителей может создаться неправильное впечатление, что прививка от кори не защищает от инфекции, а способствует развитию более тяжёлых осложнений. Но это не так. К примеру, такое осложнение, как энцефалит после прививки встречается в одном случае на миллион. Если же ребёнок заболеет корью, то вероятность его развития увеличивается в тысячу раз.
Лечение осложнений на прививку
Реакции — это временные явления, которые, как правило, проходят спустя два-три дня. С осложнениями бороться немного сложнее, о первых же проявлениях нужно сообщить лечащему врачу.
- Чтобы справиться с последствиями применяют симптоматические препараты: жаропонижающие и противоаллергические лекарственные средства.
- В случае тяжёлых аллергических проявлений на прививку от кори, осложнения после вакцинации лечат в стационаре, применяют кортикостероидные гормоны.
- С бактериальными осложнениями помогают справиться антибиотики.
Противопоказания для проведения иммунизации от кори
Прививку от кори не рекомендуется делать в случае:
- беременности;
- при развитии тяжёлых осложнений на введение предыдущей вакцины;
- если у ребёнка первичный иммунодефицит, злокачественное новообразование;
- при развитии тяжёлой формы приобретённого иммунодефицита (СПИД), но в случае, когда у ребёнка ВИЧ-инфекция без клинических проявлений — допускается введение живых вакцин;
- к противопоказаниям прививки от кори относится введение ребёнку иммуноглобулина или препаратов крови, тогда вакцинацию откладывают на три месяца;
- аллергия на куриный белок или аминогликозиды.
Виды вакцин от кори
Вакцины от кори могут содержать живой вирус или аттенуированный (ослабленный). Они не вызывают заболевание у ребёнка, но при этом способствуют выработке иммунитета. В чём особенность вакцин, защищающих от данной инфекции?
- Термолабильность или способность утрачивать свойства при некомфортной температуре. Вакцину хранят при t не выше 4 °C, при высокой или низкой температуре окружающей среды она быстро разрушается.
- Остатки вакцины при неиспользовании должны быть уничтожены.
- Препараты содержат антибиотик и белок яиц, поэтому вводятся с осторожностью детям с аллергическими реакциями на эти составляющие.
Для профилактики заболевания используют моновакцины и комбинированные, которые дополнены защитой от эпидемического паротита и краснухи.
- Российская моновакцина ЖКВ (живая коревая вакцина).
- Живая моновакцина «Рувакс», произведённая во Франции.
- Комбинированная MMR против кори (measles), эпидемического паротита (mumps) и краснухи (rubella), производство США.
- Комбинированная вакцина «Приорикс» — Великобритания.
- Вакцина паротитно-коревая российского производства.
Какую из этих вакцин предпочесть? Людям, которые заботятся о здоровье своего ребёнка, перед иммунизацией лучше проконсультироваться со специалистом. Врач может оценить, как переносится тот или иной препарат и порекомендует оптимальную вакцину. Прививка, которую делают моновакциной даёт меньше осложнений. Комбинированные вакцины — это в первую очередь удобство, так как не нужно ребёнка дополнительно прививать ещё двумя препаратами, детям легче перенести одну инъекцию, чем несколько.
Можно ли заболеть корью если есть прививка? В редких случаях такое возможно. Если ребёнка привили только однократно или произошло резкое снижение иммунитета — он подвержен развитию коревой инфекции даже после прививки. Но в таком случае болезнь переносится намного легче. Прививка приостанавливает развитие кори или спасает от тяжёлого течения болезни, снижает вероятность появления осложнений.
Как лучше перенести прививку от кори
- На вакцинацию нужно приходить здоровым, без минимальных проявлений ОРВИ.
- Лучше перед прививкой сдать анализы и попасть на полноценный приём к врачу.
- После введения вакцины нужно ограничить посещение людных мест в течение трёх дней.
- Можно ли мыться после прививки от кори? — да, но лучше принимать душ и не растирать место введения инъекции.
- После вакцинации нельзя вводить новые продукты в рацион ребёнка и готовить блюда, которые могут вызвать аллергию.
Прививка от кори необходима, так как благодаря этой несложной процедуре ребёнок защищён от серьёзной болезни. Иммунизация помогла снизить не только количество случаев заболевания корью, но и уменьшить смертность от неё. Это действенная профилактика, направленная на помощь ребёнку в борьбе с тяжёлой инфекцией.
Источник
