Кефир и хронический колит

 Колит – это заболевание толстой кишки воспалительного характера. Лечение колита всегда комплексное. Обязательным условием успешного лечения является соблюдение диеты.
Колит – это заболевание толстой кишки воспалительного характера. Лечение колита всегда комплексное. Обязательным условием успешного лечения является соблюдение диеты.
Общие правила. Длительность диеты.
Питание при колите должно быть сбалансировано по питательным веществам. Основная задача диеты – это снижение нагрузки на весь пищеварительный тракт.
Общие правила питания при колите кишечника:
Дробное питание. 5-6 раз в день.
Отдавать предпочтение протертой и полужидкой пище.
Еда должна быть не горячей и не холодной. Оптимальная температура блюд 30-40 С
Исключение продуктов содержащих клетчатку
Снизить потребление соли до 8-10 грамм в сутки
Соблюдать питьевой режим (не менее 1,5 литров в сутки)
- Пищу можно отваривать или готовить на пару.
Питание при колите в период обострения.
В период обострения колита диета очень важна. Задача диеты купировать воспаление в кишечнике, восстановить правильное пищеварение и устранить процессы брожения и гниения.
Для этого рекомендуется полностью исключить продукты питания вызывающие брожение или гниение. При диарее необходимо исключить продукты питания богатые клетчаткой, овощи и отруби. При запорах нужно наоборот усилить перистальтику и есть много овощей и круп.
Блюда должны быть приготовлены на пару или в отварном виде. Пищу надо перетирать, измельчать или пюрировать. Каши лучше сильно разваривать или использовать специальные каши для детского питания.
Питание при хроническом колите.
Вне обострения соблюдение диеты при колите позволяет избежать обострения.
В основе рациона лежат каши отваренные на воде и полужидкая пища. В кашу можно добавить сливочное масло. Супы готовят на втором бульон из нежирного мяса. Овощи можно добавлять в небольшом количестве в протертом виде.
Можно есть яйца в виде паровых омлетов, котлеты из рыбы или говядины из фарша приготовленные на пару.
Можно пить некрепкий черный и зеленый чаи, травяной чай. Кофе не рекомендован, но можно заменить на цикорий. Суточный объем потребляемой воды должен быть около 1,5 литров.
Типы диет:
При обострении хронического колита или при острой форме колита с послаблением стула (диарея) рекомендована диета №4. При этой диете не рекомендованы блюда богатые клетчаткой. Также исключаются все блюда вызывающие гниение и брожение.
Если же заболевание протекает с запорами, то рекомендована диета №3. При этой диете рекомендованы продукты усиливающие моторику кишечника, богатые клетчаткой.
При хроническом колите вне обострения необходимо придерживаться диеты №2.
Список разрешенных продуктов:
КАШИ И КРУПЫ: Гречневая, манная, овсяная, рис.
ФРУКТЫ: Груши, яблоки, айва.
ЯГОДЫ: Черника, черная смородина, кизил.
МОЛОЧНЫЕ ПРОДУКТЫ: Ацидофилин, нежирный творог, сливочное масло.
МЯСО: Говядина отварная, телятина, кролик, курица, индейка.
ХЛЕБ: Сухари из белого хлеба.
ОВОЩИ: Морковь, цветная капуста, картофель как добавка в супы.
Список полностью или частично ограниченных продуктов.
ОВОЩИ: Белокочанная капуста, бобовые, хрен.
ФРУКТЫ: Дыня, бананы, виноград.
МЯСО: Свинина, колбаса, сосиски, ветчина, утка, гусь.
МОЛОЧНЫЕ ПРОДУКТЫ: Молоко, кефир, сметана, жирный творог, сыр.
БЕЗАЛКОГОЛЬНЫЕ НАПИТКИ: Квас, виноградный сок, газированные сладкие напитки.
ДЕСЕРТЫ: Мороженое, торты, песочное тесто, шоколад.
Меню питания при колите (Режим питания)
Питание при колите должно быть максимально щадящим.
Питание должно быть дробным – 5-6 раз в сутки. Последний прием пищи за 3 часа до сна.
Рецепты диетических блюд при колите.
Примерное меню на день из диеты при колите кишечника:
Завтрак: Разваренная овсяная каша со сливочным маслом. Компот из яблок.
Второй завтрак: Паровая котлета из говядины. Кисель из черники.
Обед: Рисовый суп с куриными фрикадельками. Отварная морская рыба. Травяной чай
Полдник: Запеканка из нежирного творога. Компот из яблок.
Ужин: Мясная запеканка. Некрепкий чай.
Перед сном: Компот или кисель.
Комментарии диетологов:
При колите лечебное питание – это обязательное условие успешного лечения. Правильно подобранная диета и ее соблюдение позволяют быстро избавиться от неприятных симптомов заболевания.

«Правильный выбор санатория является значительным шагом на пути к сохранению и приумножению здоровья. “Горный” – это курортный комплекс, объединивший опыт и знания российской и советской курортологии. Наличие современного медицинского оборудования и инновационных установок, профессионализм персонала и любовь к своему делу послужат залогом в продлении долголетия» – главный врач санатория Караулов Александр Олегович.
Список литературы:
Окороков, А. Н. Диагностика болезней внутренних органов: Т. 1. Диагностика болезней органов пищеварения / А. Н. Окороков М. : Мед. лит., 2000.
Воробьев, Г. И. Неспецифические воспалительные заболевания кишечника / Г. И. Воробьев, И. Л. Халиф М. : Миклош, 2008.
Источник
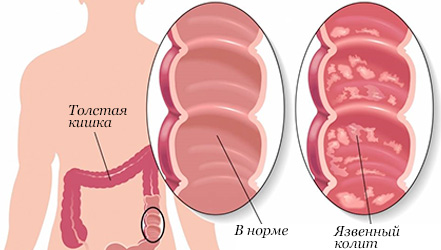
Общее описание болезни
Колит – воспалительный процесс, который протекает во внутренней
слизистой оболочке толстой кишки.
Причины возникновения колита:
- различные кишечные бактерии, грибки, вирусы, инфекции (ярким примером
являются сальмонеллез
и дизентерия); - долгосрочное употребление антибиотиков, слабительного, нейролептических
средств; - плохое снабжение кишки кровью (в основном, у людей пожилого возраста);
- неправильный рацион питания (однообразная пища, большое употребление
мучного и мясного, острой пищи и алкогольных напитков); - радиационное воздействие;
- дисбактериоз;
- аллергическая реакция на пищевые продукты;
- отравление тяжелыми металлами и мышьяком;
- глисты;
- генетическая предрасположенность;
- неправильный образ жизни;
- непомерные физические и психологические нагрузки.
Основные виды, причины и симптомы колита:
- 1 Язвенный – на стенках толстой
кишки образовываются язвы,
при этом больной может чувствовать сильные боли с левой стороны
живота, присутствуют постоянные скачки температуры, частые запоры,
иногда возникают болевые ощущение в суставах. Если никак не реагировать
на симптомы, то через некоторое время появятся кровотечения из
прямой кишки или кровянисто-гнойные выделения. - 2 Спастический – вздутый живот,
диарея или запоры,
газы, боли в области живота. Данное расстройство возникает на
фоне нервных переживаний и стрессов. - 3 Псевдомембранозный – его симптомы
зависят от формы течения. Легкая форма возникает из-за дисбактериоза,
который образовался из-за продолжительного приема антибиотиков,
проявляется в виде диареи. После окончания приема таблеток, стул
становится нормальным. Для средней и тяжелой форм характерна диарея
и после окончания приема антибиотиков. При этом в калле появляются
слизь, кровь, повышенная температура, состояние слабое и разбитое,
больного часто рвет. Помимо расстройств желудка, возникают и расстройства
сердечно-сосудистой системы. - 4 Энтероколит – бывает инфекционного
и неинфекционного характеров. Симптомы: тошнота, вздутие, на языке
появляется белый налет. Если это инфекционный энтероколит, то
ко всему добавляется кровь в калле, появляются симптомы отравления
(сильная головная боль, ломит все кости, сильная слабость). - 5 Ишемический – возникает из-за
недостаточного кровоснабжения толстой кишки, проявляется в болях
в левой части живота, непроходимости кишечника, затем появляется
перитонит, со временем больной теряет вес.
Формы колита:
- острая – зачастую имеет одновременное течение
с воспалением тонкой кишки и желудка (гастритом), возбудителями
зачастую являются микроорганизмы (дизентерийные, сальмонеллы,
стрептококки и стафилококки); - хроническая – возникает из-за неправильного
питания на протяжении долгих лет.
Полезные продукты при колите
При сильном обострении необходимо 2-3 дня поголодать (при этом
больной должен пить за сутки не меньше, чем полтора литра воды,
можно чая), затем должен сидеть на специальной диете (в зависимости
от симптоматики, продолжительность диеты может быть от 2-х недель
до нескольких месяцев). И только потом можно вернуться к обычному
питанию.
К полезным продуктам и блюдам относят:
- овощные пюре и котлеты, зелень, варенная капуста (цветная),
кабачки,
тыква (причем полезно пить и водичку,в которой она варилась); - рис, манку, овсянку;
- свежевыжатые соки, чай, компоты, отвары, приготовленные из ягод
смородины, шиповника, различные кисели; - варенье, фрукты (варенные), домашнее желе;
- кисломолочные продукты, а именно: некислую сметану, нежирный кефир,
простоквашу, молоко, перетертый творог; - оливковое и сливочное масло;
- мясо и рыбу не жирных сортов, приготовленные на пару или отварные;
- яйца (варенные
и не более штуки в день); - хлеб (белый, серый пшеничный, сухари), бисквит (сухой), печенье
и сдобу.
Количество приемов пищи должно быть не меньше 4, но не больше 6
за день.
Средства народной медицины при колите
Для нормализации состояния необходимо пить отвары из листьев крапивы,
мяты, цветов ромашки, корней
кровохлебки, листьев шалфея, плодов черемухи, сережек ольхи, дымянки
(следует соблюдать все дозировки, так как это растение считается
ядовитым), полыни,
душицы, зверобоя, из семян тмина. При сильных поносах пить отвар
из мелколепестника канадского (в народе траву называют «заткни гузно»).
Помимо фитотерапии нужно ставить и клизмы, которые готовят с добавлением
сока лука и чеснока, алоэ,
настоя из апельсиновых, гранатовых шкурок.
Опасные и вредные продукты при колите
- жирные мясо и рыба;
- алкогольные напитки;
- все мучное, приготовленное из песочного и слоеного теста;
- все газировки;
- кофе;
- бобовые культуры;
- ячневая и перловая каши, пшено, макароны;
- грибы, редька с редиской;
- соусы, маринады, копчености, пряности, соленья;
- приправы;
- свежеиспеченные хлебобулочные изделия;
- колбаса, консервы, сосиски;
- овощи и фрукты, которые не прошли термическую обработку;
- магазинные сладости;
- жареная, слишком соленная, жирная, острая пища.
Внимание!
Администрация не несет ответственности за попытку применения представленной
информации, и не гарантирует, что она не навредит лично Вам. Материалы не могут
быть использованы для назначения лечения и постановки диагноза. Всегда консультируйтесь с профильным врачом!
Достоверность информации
10
Питание при других заболеваниях:
Источник
Диета 4 при язвенном колите
Лечебное питание №4 назначается при обострении болезней кишечника.
Основная цель такого питания – уменьшить брожение, гнилостные процессы и воспаление слизистой кишечника, нормализовать работу пищеварительного тракта и пополнить нехватку питательных веществ, которое возникает при любом нарушении пищеварения.
В первую очередь лечебный стол №4 исключает любые продукты, которые могут вызвать гниение или брожение, усиливающие моторику кишечника и способствующие усиленному выделению желудочного сока.
Диета предполагает снижение жиров и углеводов, что делает её низкокалорийной (содержание белков соответствует физиологическим потребностям).
Такое питание не может обеспечить полное поступление питательных веществ и микроэлементов, поэтому диету №4 нужно соблюдать только рекомендуемое количество дней (в среднем диета назначается на 5 – 7 дней).
Как и при других заболеваниях ЖКТ пища не должна быть слишком горячей или холодной, блюда подаются только в перетертом виде.
Разрешается тонкие неподжаристые сухарики, супы на диетическом бульоне, слизистые, нежирные сорта мяса (говядина, телятина, индейка, курица, кролик, рыба), творог, не больше двух яиц в день, термически обработанные овощи ( в супах, отварные и т.п.), перетертые каши из рисовой, овсяной, гречневой муки, кисели, желе, отвары из груши, айвы, черники, яблок, черный или зеленый кофе, чай (без молока).
Исключаются из питания хлеб, мучные изделия, наваристые и молочные супы, с макаронами, жирные сорта мяса, консервы, сельдь, молоко и другие молочные продукты (кроме творога), яйца в сыром, жареном или вареном виде, крупы (перловая, пшенная, ячневая), макароны, бобовые, любые закуски, сладости (компоты, фрукты и ягоды, сухофрукты, джемы, варенье), пряности, соусы.
[4], [5], [6], [7]
Диета при обострении язвенного колита
При обострении язвенного колита большое количество пищи переваривается плохо, нарушается всасывание питательных веществ, поэтому рекомендуется кушать часто и понемногу. Ужин должен быть не позже 9 часов вечера.
При данном заболевании происходит нарушение белкового обмена, особенно после ремиссии. В этот период лучше употреблять белковую пищу, особенно белки животного происхождения, при этом ограничивать количество выпиваемой воды.
После уменьшения неприятных симптомов рацион расширяется, но молочные продукты запрещено употреблять на протяжении всей жизни.
В рацион во время обострения должны входить яйца, мясо, рыба, изредка творог, каши (манка, рисовая), кисели, отвар из ягод.
Также особое внимание следует уделить продуктам, содержащим витамины А, К, С, группы В, а также кальций. Запрещены во время обострения любые жирные, жареные, блюда, соленья, шоколад, острые приправы и соусы, грибы, бобовые, сливы.
Соблюдать лечебное питание долгое время нет необходимости, так как такая диета не поможет восстановить нарушенный обмен веществ и силы пациента.
[8], [9], [10], [11], [12], [13]
Меню диеты при язвенном колите
Примерное меню при склонности к запорам:
- Завтрак – винегрет с растительным маслом, пудинг из творога, каша гречневая или овощной салат, чай (на перекус – перетертые свежие овощи или фрукты, несколько печений).
- Обед – овощной суп, отварное мясо, тушеные овощи, кисель (на перекус – отварные овощи, творог или морковное пюре).
- Ужин – зразы мясные, овощная запеканка, тыквенное суфле, чай.
При склонности к поносам меню немного другое:
- Завтрак – паровые котлеты, овощное пюре, чай (на перекус – запеченное яблоко).
- Обед – суп с протертым мясом, пюре из свеклы, паровые котлеты. При склонности к поносам специалисты рекомендуют исключить перекусы между обедом и ужином.
- Ужин – пудинг гречневый, творог протертый, каша из риса на воде, печеное яблоко.
Перед сном можно выпить кисель.
Полезные рецепты
Гречневый пудинг: 100г готовой гречки, 2 яйца (отделить белки и желтки), сливочное масло 1 ст.л., сахар по вкусу.
Кашу перемолоть в блендере с маслом, желтками, сахаром. Белки взбить отдельно в пену и аккуратно ввести в смесь гречки с желтками. Выложить в форму и запекать до готовности 15-20 минут.
Суп с яичными хлопьями: диетический бульон 1л, 2-3 картофелины, лук, морковь, 2 яйца, зелень.
Лук и морковь мелко порезать или натереть на терке, обжарить на масле, порезать картофель и добавить в кипящий бульон, через 5 минут добавить лук и морковь.
Яйца взбить и аккуратно ввести в суп, сразу, как только яйца свернутся, убрать кастрюлю с огня, по желанию можно добавить зелень.
Суфле из тыквы: тыква 100г, 2 яйца, 2 ст.л. муки, масло сливочное 40г, сахар 2 ст.л.
Тыкву порезать на небольшие кусочки, запечь в духовке и перемолоть в блендере. В растопленное масло добавить муку и хорошо перемешать, добавить сахар. Отделить белки от желтков, белки взбить в пену. В тыквенное пюре добавить смесь с маслом, желтки и хорошо перемешать, затем аккуратно ввести белки и переложить смесь в форму. Выпекать при средней температуре минут 20. Готовое суфле можно посыпать сахарной пудрой.
Диета при язвенном колите должна быть скорее нормированной, чем строгой. При таком заболевании необходимо употреблять продукты, которые содержат необходимые питательные вещества и микроэлементы, голодание может только ухудшить состояние. Следует помнить, что при колите нужно употреблять теплую пищу в перетертом виде, небольшими порциями. Также диета не должна быть слишком долгой, обычно на 6-8 день специалисты рекомендуют понемногу возвращаться к обычному рациону.
Источник
При синдроме раздраженного кишечника у людей возникают проблемы, причину которых невозможно найти. Больные страдают от тошноты, болей в животе, диареи, запоров и метеоризма, что сильно ограничивает их участие в повседневной жизни. Врачи не могут помочь пациентам лекарствами, но облегчить симптомы и улучшить самочувствие может правильная диета.
Сбалансированная диета при синдроме раздраженного кишечника
Больной с синдромом раздраженного кишечника всегда более чувствителен к раздражителям, чем здоровые люди. Поэтому следует избегать всего, что слишком сильно нагружает кишечник.
Прежде всего, важен отказ от углеводов с короткой цепью. FODMAPs исключает глютенсодержащую белую муку, сахар, молочный сахар (лактозу) и фруктозу.
Для пациентов это конкретно означает:
- Лучше заменить пшеничный или ржаной хлеб на мюсли из полбы, риса, гречки, овса или пшена.
- Нельзя никаких «обычных» молочных продуктов, таких как молоко, йогурт, творог, сливки. Лучше употреблять продукты без лактозы. Можно есть, например, полутвердые и твердые сыры.
- Отказ от фруктов, богатых фруктозой: яблоки, груши, вишни, манго, сливы. Можно ананасы, бананы, киви, ягоды, дыню.
- Отказ от богатых фруктозой подсластителей, таких как сироп агавы, мед, кукурузный сироп, глюкозно-фруктозный сироп, сироп инвертного сахара. Можно: рисовый сироп, кленовый сироп, виноградный сахар (глюкоза).
- Запрет на подсластители с окончанием -it или -ol, такие, как мальтит или ксилит. Можно: аспартам.
- Отказ от жирных, панированных и жареных блюд. Можно: тушеные с небольшим количеством растительного масла (оливковое масло, рапсовое масло) продукты.
- Отказ от острой пищи. Также может раздражать пищеварительную систему слишком горячая или слишком холодная еда.
![]() Отказ от жирных и жареных блюд
Отказ от жирных и жареных блюд
При синдроме раздраженной толстой кишки должны быть строго ограничены алкоголь, кофе и сигареты. В идеале их нужно полностью избегать, так как они усиливают все симптомы синдрома раздраженного кишечника, будь то запор, диарея или метеоризм.
Сахар, содержащийся в сладостях, способствует росту микробов в кишечнике, поэтому его также следует избегать.
Диета при синдроме раздраженного кишечника
В целом, в случае синдрома раздраженного кишечника рекомендуется на время перейти на мягкую пищу, чтобы дать кишечнику «небольшой перерыв». Под легкой пищей мы подразумеваем все продукты, которые не раздражают желудок и облегчают работу кишечника. Сначала хорошо подходят: чай, бульон с сухариками. Но поскольку в конечном итоге это слишком одностороннее питание, нужно постепенно расширять меню.
Какие напитки оптимальны?
Большое количество жидкости помогает при синдроме раздраженного кишечника и в целом важно для здорового образа жизни. Специалисты рекомендуют пить не менее 1,5–2 литров жидкости в день, лучше всего подходят негазированная вода, несладкие травяные чаи. Газированную воду больным с синдромом раздраженного кишечника пить нельзя.
![]() Негазированная вода
Негазированная вода
Сколько фруктов и овощей можно больным с синдромом раздраженного кишечника
Фрукты и овощи важны для сбалансированного питания, но кишечнику с сырой пищей сложнее работать. Поэтому тем, кто страдает метеоризмом, следует меньше есть сырых овощей и салата и отдавать предпочтение вареным овощам. Норма – две порций свежих фруктов в день.
Цельнозерновые: да или нет при синдроме раздраженного кишечника?
Цельнозерновые продукты относятся к числу длинноцепочечных углеводов, поэтому их следует употреблять в большом количестве. Но, в частности, крупное зерно создает ненужную нагрузку на кишечник. Поэтому при лечении синдрома раздраженного кишечника важно использовать муку грубого помола и не есть хлеб или мюсли с крупными зернами.
Что есть, если у вас запор или диарея?
У многих людей, страдающих СРК, пищеварение постоянно находится в состоянии крайности: пациенты страдают от диареи или запора.
Людям, страдающим запорами, следует придерживаться диеты с высоким содержанием клетчатки. Пищевые волокна ускоряют процесс пищеварения, набухая в кишечнике. Это позволяет пищевой массе быстрее проходить через кишечник.
Также можно попробовать народное средство – шелуху семян подорожника. Для этого шелуху псиллиума размешивают в большом стакане воды и пьют. Шелуха подорожника может поглощать жидкость, в 10 раз превышающую собственный вес, и, таким образом, помогает регулировать работу кишечника.
![]() Шелуха псиллиума
Шелуха псиллиума
При диарее также помогает диета с высоким содержанием клетчатки, поскольку она регулирует стул. Однако это не универсальный совет. В случае диареи пищеварение уже значительно ускоряется, поэтому пациент должен сначала проверить, действительно ли диета с высоким содержанием клетчатки ему подходит.
К продуктам с высоким содержанием клетчатки относятся:
- фрукты – бананы, малина;
- овощи – морковь, пастернак;
- зерновые, особенно цельнозерновые продукты – цельнозерновой хлеб, овсяные хлопья;
- орехи – фундук, миндаль.
Если у вас диарея, лучший способ облегчить симптомы – бананы. Пектин, содержащийся в этих фруктах, связывает воду и таким образом работает против диареи.
Что есть при метеоризме?
Пациентам, страдающим сильным метеоризмом, не следует употреблять слишком много клетчатки. Такие продукты усиливают газообразование. Например, у некоторых больных усиливают метеоризм большое количество сырых фруктов и овощей. Пациент должен сам выяснить, какие продукты он переносит, а какие нет.
Избегайте лука, лука-порея, всех видов капусты и бобовых, например, фасоли. Такие продукты усиливают газовыделение и вызывают боль в животе.
Тренируйтесь и ешьте медленно
Синдром раздраженного кишечника почти всегда имеет эмоциональные или стрессовые причины, поэтому важно расслабиться и заняться спортом. Легкие упражнения помогают нормализовать пищеварение.
![]() Легкие упражнения для улучшения пищеварения
Легкие упражнения для улучшения пищеварения
Пациентам с раздраженным кишечником также очень важно есть небольшими порциями, чтобы не перегружать кишечник. Идеально – пять небольших порций в течение дня и минимум еды на ночь. Пищеварение вечером работает медленнее, поэтому в это время нельзя много есть.
Даже если повседневная жизнь полна стрессов, все же важно уделять себе время во время еды. Пищу следует тщательно пережевывать: хорошо пережеванная пища уже «переварена наполовину». Прием пищи должен быть неотъемлемой частью повседневного распорядка, никогда нельзя есть наспех.
Если симптомы сохраняются и не меняются, обязательно следует обратиться к гастроэнтерологу или проктологу. Так как причиной желудочно-кишечных жалоб могут быть и другие заболевания, такие как болезнь Крона или язвенный колит.
Источник
