Картина крови при кори

Кровь при кори, микоплазменной пневмонии. Бактериальные инфекции дыхательных путей
Гематологические сдвиги имеют важное диагностическое значение при инфекционном мононуклеозе. В большинстве случаев в начале болезни одинаково часто наблюдаются лейкоцитоз и нормоцитоз. Количество лейкоцитов нарастает с первых дней болезни и достигает наивысших значений в период разгара (до 15-30×109/л ). Значительно реже встречается лейкопения.
Колебания количества эритроцитов, тромбоцитов и РОЭ незначительны. В периферической крови, как правило, появляются атипичные мононуклеары до 10-30% и более. У части больных их обнаруживают лишь на 2-3-й недели болезни, и, медленно снижаясь, они в течение нескольких недель определяются в периферической крови. Появление в крови атипичных мононуклеаров возможно при кори, краснухе, вирусных гепатитах и даже ОРВИ.
По мнению некоторых исследователей, атипичные мононуклеары при этих инфекциях морфологически нельзя отличить от аналогичных клеток крови при инфекционном мононуклеозе даже в электронном микроскопе. Специально изучавшие гемограмму при инфекционном мононуклеозе Е.К. Тринус и В.Р. Карабанов отмечают своеобразную динамику больших и малых лимфоцитов.
Независимо от варианта клинического течения инфекционного мононуклеоза с первых дней в крови снижается количество малых лимфоцитов, одновременно увеличивается содержание лимфоцитоподобных, моноцитоподобных, плазмоцитоподобных мононуклеаров при отсутствии их в норме. На 4-й и 5-й недели болезни в лейкограмме преобладают средние и большие лимфоциты при снижении уровня малых.
При кори в начале болезни и в период высыпания наблюдается лейкопения с нейтрофилезом, а затем лейкопения с небольшим лимфоцитозом и моноцитозом; появляются плазмоциты. В случаях бактериальных осложнений кори отмечается нарастание нейтрофилов, что может служить дополнительной основой для их ранней диагностики.
В различные периоды краснухи изменения гемограммы наиболее характерны: в периоде инкубации – небольшой нейтрофильный лейкоцитоз, в стадии высыпания – лейкопения с лимфоцитозом и значительным количеством плазматических клеток, что отличает эти изменения в крови от наблюдаемых при кори и помогает дифференциальному диагнозу часто сходно протекающих болезней.
У больных ветряной оспой в период высыпания отмечаются лейкопения, нейтропения и лимфоцитоз, иногда появляются моноцитоз и плазматические клетки. Картина крови при эпидемическом паротите мало чем отличается от других вирусных инфекций. В большинстве случаев эпидемического паротита наблюдается лейкопения с лимфоцитозом (до 30-60%); в периферической крови появляются плазмоцитоподобные клетки и клетки Тюрка.
У больных полиомиелитом в крови -лейкоцитоз, реже лейкопения, относительный лимфоцитоз, РОЭ ускорена.
Микоплазменная пневмония протекает обычно с нормальным количеством лейкоцитов или лейкопенией. Лейкоцитоз до 12-20×109/л наблюдается лишь у 10-15% больных. В формуле крови – нейтрофилез, в части случаев моноцитоз, РОЭ ускорена до 20-80 мм/ч. При хламидиозах в начале отмечается лейкоцитоз с нейтрофильным сдвигом, после 10 дня болезни появляется лимфоцитоз, у некоторых больных эозинофилия, моноцитоз; РОЭ ускорена.
Легионеллезные поражения бронхолегочной системы, характеризующиеся клиникой острого респираторного заболевания, сопровождаются лейкоцитозом до 9,4-17,7×109/л. В случаях легионеллезных пневмоний также отмечается лейкоцитоз со сдвигом лейкоцитарной формулы влево. При тяжелом течении микоплазменных пневмоний возможны лимфопения, тромбоцитопения; РОЭ достигает 80 мм/ч и более. При орнитозе, протекающим с поражением верхних отделов респираторного тракта, закономерно отмечают умеренную лейкопению с лимфопенией и нейтрофилезом, ускоренную РОЭ. При развитии у больных орнитозом пневмоНии и других осложнений определяется лейкоцитоз с нейтрофильным сдвигом влево.
Среди бактериальных инфекций, передаваемых воздушно-капельным путем, существенными изменениями лейкограммы отличается генерализованная менингококковая инфекция. При тяжелых ее формах лейкоцитоз достигает 20-30×109/л, в лейкограмме преобладают нейтрофилы, наблюдается сдвиг влево до появления несегментиро-ванных полинуклеаров, метамиелоцитов и иногда миелоцитов. В разгаре менингококковой инфекции исчезают эозинофилы и вновь появляются в стадии выздоровления.
При менингококкцемии в мазках периферической крови, окрашенных краской Романовского-Гимзы, в нейтрофилах находят менингококки. РОЭ в острый период болезни ускоряется до 60-80 мм/ч. У больных дифтерией при тяжелом ее течении количество лейкоцитов возрастает до 10-15×109/л, а при наличии гнойных осложнений до 20-30×109/л; в лейкоцитарной формуле преобладают нейтрофильные полинуклеары, уменьшается количество эозинофилов и тромбоцитов, число последних особенно падает при геморрагических формах дифтерии.
– Также рекомендуем “Кровь при кишечных инфекциях. Гемограмма при сальмонеллезе”
Оглавление темы “Лимфаденопатия. Кровь при инфекционной патологии”:
1. Лимфаденопатия при ВИЧ-инфекции. Аденовирусная лимфаденопатия
2. Лимфаденит при лимфоретикулезе. Лимфаденопатия при бруцеллезе
3. Лимфаденит при хламидиозе. Лимфаденопатия при сифилисе, роже
4. Висцеральный лимфаденит. Причины висцерального лимфаденита
5. Лимфаденопатии неясного генеза. Синдромы с лимфаденопатией
6. Диагностика причины лимфаденопатии. Поражение опорно-двигательного аппарата
7. Анализ крови. Гемограмма при болезнях дыхательных путей
8. Кровь при кори, микоплазменной пневмонии. Бактериальные инфекции дыхательных путей
9. Кровь при кишечных инфекциях. Гемограмма при сальмонеллезе
10. Кровь при пищевых токсикоинфекциях. Гемограмма при вирусных кишечных инфекциях
Источник
Инкубационный период от 9 до 17 дней, а при проведении пассивной профилактики иммуноглобулином может удлиняться до 28 дней. Течение болезни характеризуется цикличностью. Четко выделяют катаральный период и период высыпания. Катаральный период иногда неправильно называют продромальным, поскольку при нем наблюдают характерные для кори симптомы.
Болезнь начинается остро с общей интоксикации, повышения температуры тела. Одновременно появляются катаральные явления. Интоксикация умеренная, характеризуется головной болью, слабостью, апатией, анорексией, бессонницей. Лихорадка — от субфебрильной до 38—39 °С, к концу катарального периода нередко температура тела снижается до нормы. Дети капризны, раздражительны, их беспокоят светобоязнь, кашель, першение в горле, заложенность носа. Выделения из носа обычно умеренные, слизистые. Появляется охриплость голоса.
При осмотре в 1-й день болезни каких-либо специфических симптомов не наблюдают. Отмечают гиперемию и разрыхленность слизистых оболочек ротоглотки. Со 2—3-го дня кашель становится грубым, «лающим», навязчивым, появляются гиперемия конъюнктив и склер, отечность век, светобоязнь со слезотечением, лицо становится одутловатым, на мягком и твердом небе — пятнистая энантема.
За 1—2 дня до высыпания появляется патогномоничный симптом кори — пятна Филатова—Коплика, которые представляют собой очаги некроза эпителия. Они имеют вид очень мелких белесых точек, окруженных венчиком гиперемии, расположены на переходной складке слизистой оболочки щек, обычно у малых коренных зубов, могут распространяться на слизистую оболочку десен и губ, не снимаются тампоном и шпателем. При более распространенном некрозе появляются сплошные беловатые полосы на слизистой оболочке десен. К моменту высыпания пятна Филатова—Коплика исчезают. У некоторых больных на 2—3-й день катарального периода на лице, шее, груди, руках отмечают бледно-розовую пятнистую продромальную сыпь, которая быстро исчезает.
Общая продолжительность катарального периода 3—4 дня (от 1 до 8 дней).
Период высыпания характеризуется новым резким подъемом температуры тела (часто до максимального уровня), усилением интоксикации и катаральных явлений. Типичным симптомом кори является этапность высыпания. Первые элементы сыпи возникают за ушами и на лице. В течение суток сыпь распространяется на шею и грудь.
На 2-й день появляются элементы сыпи на остальных частях туловища, бедрах и плечах, на 3-й — на предплечьях и голенях. В это время на лице сыпь начинает бледнеть. Температура тела снижается, уменьшается выраженность интоксикации и катаральных явлений. Элементы сыпи вначале имеют вид мелких папул, которые по мере высыпания объединяются («группируются») в крупные пятнисто-папулезные, сливающиеся при обильной сыпи между собой элементы. Сыпь располагается на фоне бледной кожи. Высыпание может сопровождаться неинтенсивным зудом.
После 3-го дня высыпания сыпь бледнеет («отцветает»), теряет папулезный характер, приобретает бурую окраску (пигментируется), появляется мелкое отрубевидное шелушение кожи. Пигментация сохраняется до 2—3 нед. Нередко на фоне коревых высыпаний обнаруживают петехии, особенно на шее, боковых поверхностях туловища. Помимо этих основных, диагностически значимых проявлений болезни, при кори наблюдают целый ряд других существенных симптомов.
У большинства больных отмечают увеличение и чувствительность шейных, затылочных, а иногда и других групп лимфатических узлов, нередко пальпируется селезенка, возможно увеличение размеров печени.
При аускультации легких, как правило, определяется жесткое дыхание, могут выслушиваться сухие хрипы. Возможны снижение АД, тахикардия или брадикардия, приглушенность тонов сердца. Вовлечение в патологический процесс пищеварительных органов проявляется тошнотой, иногда рвотой, учащенным жидким стулом без патологических примесей, обложенностью языка, гиперсаливацией, чувствительностью или болезненностью живота при пальпации.
Картина крови характеризуется лейко- и нейтропенией, относительным лимфоцитозом, эозинопенией. СОЭ нормальная или повышенная.
У взрослых и подростков корь характеризуется рядом особенностей.
Болезнь протекает в целом тяжелее. Более выражен лихорадочно-интоксикационный синдром, особенно поражение ЦНС — головная боль, рвота, бессонница. Продолжительность катарального периода больше, чем у детей, — 4—8 дней, пятна Филатова—Коплика очень обильные, часто сохраняются в периоде высыпания, в то же время катаральные явления выражены относительно слабо. Сыпь очень обильная. Более резко выражена полиаденопатия, чаще пальпируется селезенка. Осложнения, вызванные бактериальной флорой, наблюдают редко, в то же время коревой энцефалит развивается почти у 2 % больных (у детей в 5—10 раз реже).
При введении во время инкубационного периода контактным восприимчивым лицам противокоревого иммуноглобулина с профилактической целью развивается облегченная форма болезни — митигированная корь, которая характеризуется удлиненным до 21—28 дней инкубационным периодом, коротким катаральным периодом (1—2 дня) или его отсутствием, слабой выраженностью катаральных явлений, частым отсутствием пятен Филатова—Коплика. Период высыпания также сокращен до 1—2 дней. Сыпь необильная, бледная, мелкая, часто отсутствует на конечностях. Этапность высыпания может отсутствовать. Пигментация после сыпи выражена слабо и быстро исчезает.
Осложнения при кори
У детей чаще всего наблюдают осложнения, обусловленные бактериальной флорой: гнойный ринит, синусит, отит, конъюнктивит, трахеобронхит, пневмония (особенно часто у детей раннего возраста). Возможен стоматит. В последние годы эти осложнения встречаются реже. Наблюдают единичные случаи ларингита со стенозом гортани (коревой круп).
Наиболее тяжелым осложнением является коревой энцефалит, или менингоэнцефалит, который чаще всего развивается в периоде угасания сыпи, но он возможен в более ранние и поздние сроки — от 3 до 20 дней болезни. Начало бурное. Резко повышается температура тела, появляются расстройства сознания, генерализованные судороги, после которых больные нередко впадают в кому. Характерны двигательные расстройства (парезы, параличи), нередко пирамидные знаки.
У части больных наблюдают менингеальный синдром, в цереброспинальной жидкости отмечают невысокий лимфоцитарный или смешанный плеоцитоз, повышенное содержание белка. Больные нередко погибают в остром периоде болезни при явлениях отека мозга и нарушениях функции дыхания. У выздоровевших часты тяжелые и стойкие поражения ЦНС (парезы, гиперкинезы, снижение интеллекта).
Ющук Н.Д., Венгеров Ю.Я.
Опубликовал Константин Моканов
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Корь: причины появления, симптомы, диагностика и способы лечения.
Корь – заболевание с очень высокой контагиозностью (заразностью), вызываемое РНК-содержащим вирусом.
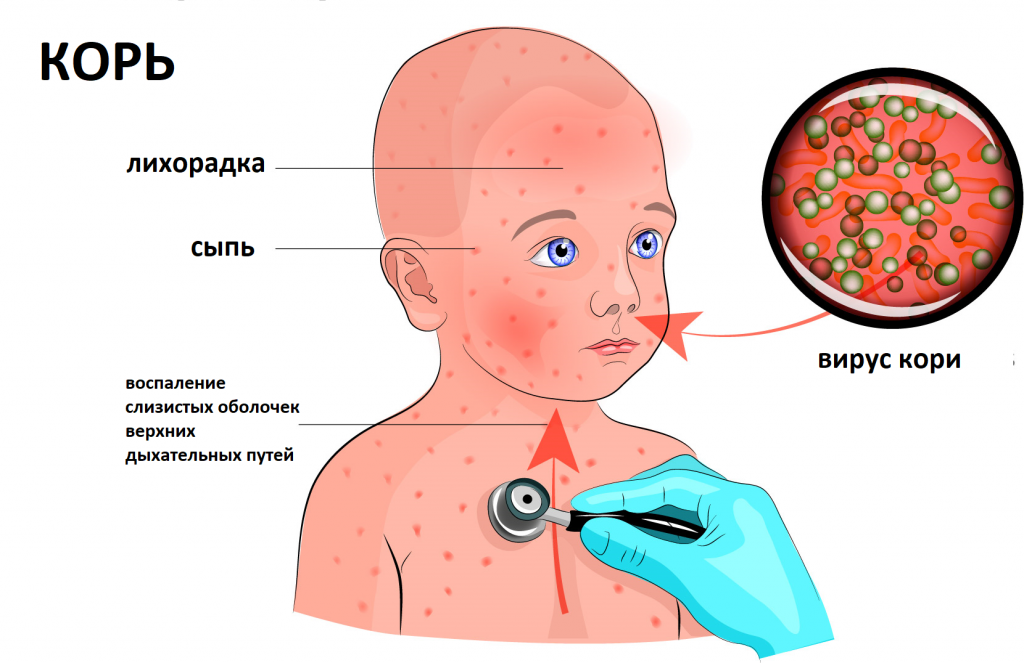
Пути передачи кори
- Прямой контакт здорового человека с инфицированным.
- Воздушно-капельный, когда вирус проникает в организм через слизистые оболочки.
Вирус кори неустойчив во внешней среде, быстро погибает при химическом (дезинфектанты) и физическом (нагревание, УФ-облучение) воздействии, при отрицательной температуре может сохраняться до нескольких недель. Возбудитель кори внедряется в организм через слизистые оболочки верхних дыхательных путей, где происходит первоначальное размножение вируса. Начиная с третьего дня инкубационного периода вирусные частицы циркулируют в крови. Попадая в ЦНС, вирус поражает нервные клетки, что может вызвать развитие таких осложнений, как энцефалит, менингоэнцефалит (поражение головного и спинного мозга и его оболочек).
У новорожденных в течение трех месяцев сохраняется пассивный иммунитет, полученный от матери, переболевшей корью.
У перенесших корь формируется стойкий иммунитет, что делает возможность реинфекции маловероятной.
Причины возникновения кори
- Отказ от вакцинации (опасен для детей раннего возраста и беременных).
- Снижение иммунитета.
- Истощение, наличие длительно текущих хронических заболеваний.
- Гиповитаминозы.
Классификация заболевания
По типу клинической картины:
- Корь с типичными симптомами.
- Корь с атипичным течением.
По степени тяжести:
- Легкой степени тяжести.
- Средней степени тяжести.
- Тяжелой степени тяжести.
По течению:
- Гладкое течение.
- С наличием осложнений, присоединением вторичной инфекции, обострением хронических заболеваний.
По периоду болезни:
- Инкубационный период.
- Катаральный (продромальный) период.
- Период высыпаний.
- Период пигментации.
Симптомы кори
В клинической картине болезни отмечается ряд особенностей: острое начало, высокая температура, появление сыпи на теле и слизистой полости рта на 4-5-й день болезни, выраженные катаральные явления (насморк, боль в горле и т. д.) в первые дни.
Инкубационный период (с момента попадания вируса в организм до появления первых симптомов) длится около 9-17 дней. В это время происходит активное размножение вируса и его фиксация в разных тканях, но симптомы заболевания отсутствуют.
В это время возможно введение противокоревого иммуноглобулина с целью нейтрализации вируса. Однако применение данного метода актуально не позднее 5 дней после контакта с больным корью.
Затем наступает катаральный период с лихорадкой (высокая температура тела, сопровождаемая ознобом, обычно сохраняется 4-7 дней), насморком, кашлем (вызванным раздражением задней стенке глотки стекающей слизью из носа), покраснением глаз с признаками конъюнктивита и слезотечением. Возможно появление мелких белых пятен на внутренней поверхности щек (пятна Бельского–Филатова–Коплика) – признак, присущий только кори. В продромальный период вируса выходит из внутритканевого расположения в кровь и распространяется по организму. На нёбе ко 2-3-му дню заболевания появляются темные мелкие пятна, которые сохраняются до исчезновения высыпаний на коже. Для болезни характерны симптомы общей интоксикации: недомогание, слабость, отсутствие аппетита, возможна кратковременная диарея.
Примерно на третий день лихорадки возникает пятнисто-папулезная (слегка возвышающаяся над кожей) сыпь на шее, потом за ушами, затем вдоль волосистой части головы. В течение суток сыпь распространяется на щеки и туловище. Это особенность именно кори: первоначальное появление сыпи на голове с переходом на туловище. Ко второму дню сыпь появляется на коже рук и ног, на третий день высыпания можно обнаружить на стопах.
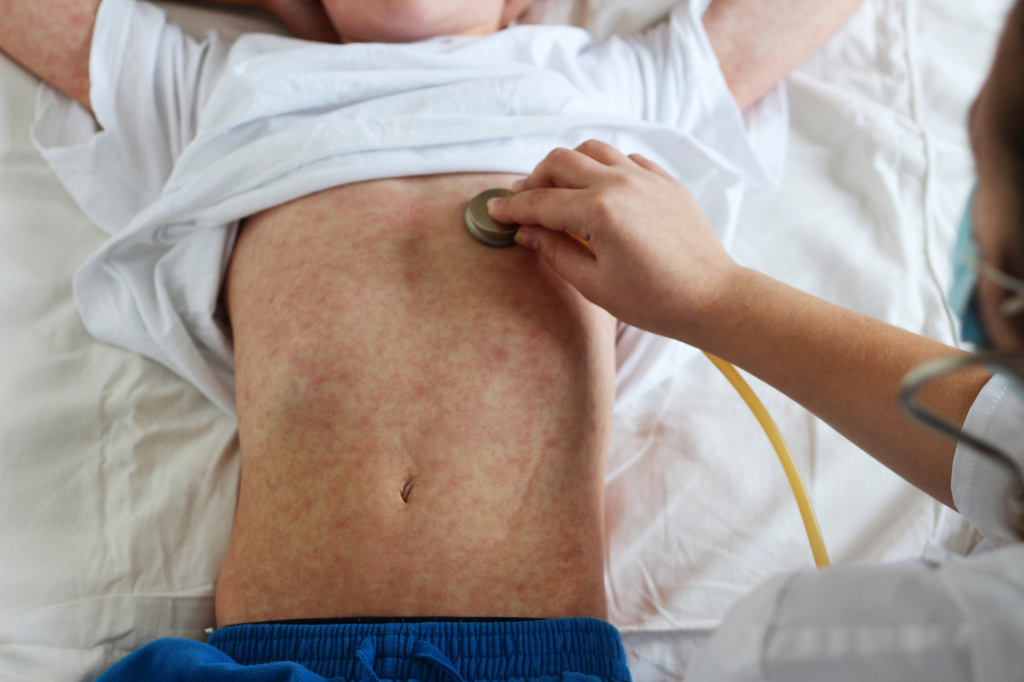
Особенности сыпи (на какие сутки появилась, место возникновения первых высыпаний, сопровождалась ли лихорадкой, внешний вид сыпных элементов, темпы распространения) – важный диагностический признак кори, отличающий ее от других инфекционных заболеваний.
Сыпь сохраняется на коже около 6 дней, от момента инфицирования до появления пятен проходит 14 дней. Через три дня после появления на лице сыпь бледнеет, затем шелушится; высыпания при этом не имеют четких границ, неровные, сливающиеся между собой. Это период пигментации, длящийся около полутора недель. Его характерные признаки – ослабление симптомов интоксикации, тенденция к нормализации температуры тела, уменьшение или исчезновение насморка, кашля. В это время возможно развитие осложнений, что связано с выраженным подавлением вирусом кори функций иммунной системы и приводит к обострению хронических заболеваний или присоединению вторичной инфекции.
Отличительной чертой кори является нисходящий характер кожных проявлений, сильная лихорадка, появление пятен на внутренней поверхности щек, губ, десен, на твердом нёбе. У взрослых кожные проявления обычно обильнее, чем у детей.
Незаразным считается больной корью с 5-го дня от появления высыпаний. Опасен для здоровых людей пациент с последних двух дней инкубационного периода (8-10-й день после контакта с вирусом кори) до 4-го дня наличия высыпаний на коже.
Диагностика кори
Диагностика кори основывается на определении уровня иммуноглобулинов класса М в крови, начиная с 5-7-го дня болезни.
Антитела класса IgM к вирусу кори
Вирус кори относится к семейству Morbillivirus семейства парамиксовирусов. Вирусная частица содержит РНК, окруженную белковым капсидом и внешней белково-липидной оболочкой. Вирус способен связываться с клетками, несущими рецептор комплемента CD46.
Корь – высококонтагиозное заболевание. Ранее…
820 руб
Выявление IgM к вирусу кори указывает на острую инфекцию, выявлении IgG – на перенесенную (вследствие заболевания или вакцинации).
Определение IgM неактуально, если накануне заболевания проводилась вакцинация.
Для выявления РНК вируса в крови применяют метод ПЦР.
Вирус краснухи, определение РНК (Rubella virus, RNA) в сыворотке крови
Определение РНК вируса краснухи (Rubella virus) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Краснуха, широко распространенное острое инфекционное заболевание, характеризующееся кожной сыпью и увеличением лимфатических узло…
730 руб
Необходим общий анализ крови и лейкоцитарная формула.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
Для своевременной диагностики поражения почек следует сдать общий анализ мочи.
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Исследование разовой утренней порции мочи, включающее в себя определение физических (цвет, прозрачность, удельный вес), химических (pH, содержание белка, глюкозы, кетонов, уробилиногена, билирубина, гемоглобина, нитритов и лейкоцитарной эстеразы), а также оценку качественного и количественного со…
360 руб
Для выявления поражений легких с развитием пневмонии проводят рентгенографию или компьютерную томографию органов грудной клетки.
В диагностике поражений миокарда используют ЭКГ и ЭхоКГ.
ЭКГ за 5 минут
Исследование функциональных возможностей сердца – быстро, безболезненно и информативно.
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
К каким врачам обращаться
При появлении первых симптомов заболевания (насморк, лихорадка, слезотечение) необходимо обратиться к
врачу-терапевту
или инфекционисту. Врач сможет поставить диагноз и назначить лечение. При атипичном течении болезни, когда превалирующим симптомом служит появление сыпи, возможно обращение к врачу-дерматологу, который по ее характеристикам может предположить диагноз и направит на необходимые консультации. Беременным или
планирующим беременность женщинам
рекомендовано наблюдаться у
акушера-гинеколога
для назначения соответствующих обследований и анализов, ведения
беременности
и решения вопроса о целесообразности проведения профилактических мероприятий.
При первых признаках поражения ЛОР-органов, изменении характера выделений из носа (появление патологических примесей – крови, гноя) необходимо обратиться за помощью к оториноларингологу. Для подтверждения диагноза проводится осмотр врачом, рентгенография R09 или компьютерная томография придаточных пазух носа, для подбора оптимальной терапии берут мазок со слизистой верхних дыхательных путей.
При отеке гортани, затрудненном дыхания вероятен диагноз ложного крупа – жизнеугрожающего состояния, при котором обязательно обращение к врачу.
В случаях бактериального поражения органов зрения необходимо обратиться к офтальмологу для осмотра, определения тактики лечения и проведения необходимых анализов – взятия соскоба с конъюнктивы и посева отделяемого из глаза на чувствительность флоры к антибиотикам.
При появлении судорог, очаговой неврологической симптоматики, упорной головной боли, нарушений зрения, галлюцинаций, потери сознания следует незамедлительно обратиться к
неврологу
для оказания специализированной помощи и исключения или подтверждения поражения нервной системы.
В диагностике таких состояний используется КТ или МРТ головного мозга, анализ спинномозговой жидкости.
КТ головного мозга и черепа
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
МРТ головного мозга
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При сохранении кашля с отхождением мокроты, лихорадки необходимо обратиться к
терапевту
или
пульмонологу
для диагностики воспалительных заболеваний легких. Помимо лучевых методов диагностики возможно проведение анализов мокроты (общего и посева на чувствительность к антибиотикам) для подбора максимально эффективной терапии.
Исследование мокроты
Успех цитологической диагностики зависит от правильного собирания мокроты и её обработки. Для анализа следует брать утреннюю порцию мокроты, откашливаемую больным натощак.
Цитологическое исследование мокроты (пятикратное) позволяет обнаружить раковые клетки у 50 – 85% больных центральны…
870 руб
Лечение кори
При отсутствии осложнений лечение можно проводить в домашних условиях при условии периодического врачебного осмотра.
Больному назначают общеукрепляющие препараты (витамины), рекомендовано обильное питье, при лихорадке – жаропонижающие средства и другое симптоматическое лечение. При развитии осложнений пациента госпитализируют для проведения массивной терапии для уменьшения или полного регресса осложнений течения кори. Для экстренной профилактики вводят противокоревой иммуноглобулин или нормальный человеческий иммуноглобулин; контактировавших с заболевшим изолируют на время всего инкубационного периода. При присоединении вторичной инфекции, развитии пневмонии, бронхита назначают антибиотики.
Осложнения кори
- Развитие воспалительных заболеваний ЛОР-органов: отита, синусита, фронтита (воспалительные заболевания ушей, придаточных пазух носа). Развитие этих патологий связано с отеком слизистой оболочки верхних дыхательных путей в ответ на проникновение вируса, что мешает нормальному прохождению слизи, продуцируемой в полости носа.
- Осложнение течения конъюнктивита (воспаление слизистой оболочки, выстилающей веки изнутри) из-за присоединения бактериальной инфекции с развитием блефарита, иридоциклита (воспаление век, радужной оболочки глаз и т. п.).
- Тропность вируса к клеткам центральной нервной системы может привести к развитию энцефалита и менингоэнцефалита (воспаление мозговых оболочек и мозга). Эти состояния являются прямой угрозой жизни пациента и требуют специализированной помощи в условиях стационара. Коревой энцефалит, по данным медицинской статистики, является очень редким осложнением.
- Развитие пневмонии или бронхита – довольно часто встречающееся осложнение кори. Связано с попаданием в бронхи и легкие обильно продуцируемой верхними дыхательными путями слизи.
Ложный круп – заболевание инфекционно-аллергической природы, при котором из-за отека верхних дыхательных путей происходит критическое сужение гортани, угрожающее удушьем. Чаще развивается у детей. Требует незамедлительного обращения к врачу.
Профилактика
- Изоляция больного корью на срок от 5 дней.
- Разобщение непривитых лиц, находившихся в контакте с больным корью, на срок до 17 дней.
- Своевременное проведение вакцинации в полном объеме у лиц из групп риска или живущих в эндемичных регионах.
- Введение нормального иммуноглобулина человека беременным, контактировавшим с вирусом кори, в течение первых 5 дней после контакта (экстренная профилактика). Небеременным вводят противокоревой иммуноглобулин в такие же сроки.
Источники:
- Постановление Главного государственного врача РФ «Об утверждении Программы “Профилактика кори и краснухи в период верификации их элиминации в РоссийскойФедерации (2013–2015 гг.)” и плана ее реализации». Зарегистрировано в Минюсте РФ30 августа 2013 г. № 29831.
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям, больным корью.ФГБУ НИИДИ ФМБА России, Общественная организация «Евроазиатское общество по инфекционным болезням», Общественная организация «Ассоциация врачей-инфекционистов Санкт-Петербурга и Ленинградской области» (АВИСПО). – 2015. – 33с.
- Сайт ВОЗ.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Грипп
Грипп – острое вирусное инфекционное заболевание с воздушно–капельным механизмом передачи, вызываемое вирусами гриппа типа А, В и С. Грипп занимает особое место среди других инфекционных заболеваний человека, так как отличается повсеместным распространением, высокой заболеваемостью населения и грозными осложнениями. История изучения гриппа насчитывает уже почти 100 лет, но, несмотря на успехи медицины, эта инфекция по-прежнему остается мало предсказуемой. Вспышка испанского гриппа (или испанки) была самой массовой пандемией за всю историю человечества: за 18 месяцев было заражено около 30% населения планеты и умерло около 100 млн человек.
Дерматиты
Дерматиты: причины появления, симптомы, диагностика и способы лечения.
Кривошея
Кривошея: причины появления, симптомы, диагностика и способы лечения.
Источник
