Кандидоз влагалища лечение одной таблеткой

Время чтения: 7 мин.

Несмотря на успехи современной медицины в разработке лекарственных препаратов, диагностике и выявлении факторов риска кандидозной инфекции проблема лечения вульвовагинального кандидоза (молочницы) у женщин по-прежнему актуальна.
Последние 20 лет растет число кандидоносительниц, женщин с малосимптомным, хроническим рецидивирующим течением “молочницы”, женщин, инфицированных Сandida non-albicans, медикаментозная терапия в этих группах наиболее сложна, требует внимательности и высокой квалификации лечащего врача.
Сами грибки рода Candida могут вырабатывать устойчивость к лекарственным препаратам и плохо реагировать на проводимые мероприятия, в том числе и по причине образования стойких биопленок на поверхности влагалищного эпителия.
Этот материал мы посвятим особенностям острого и хронического рецидивирующего вульвовагинального кандидоза (молочницы) у женщин.
1. Коротко о патологии
Причиной вульвовагинального кандидоза (ВВК, VVC) служат грибки рода Candida. Чаще всего они принадлежат к виду C. albicans.
Кандидозная инфекция вульвы и влагалища, как правило, сопровождается следующими симптомами:
- 1Белые, творожистые или сметанообразные выделения из половых путей.
- 2Зуд и жжение во влагалище, области вульвы. Эти симптомы могут усиливаться после гигиенических процедур, применения средств для интимной гигиены, при половом акте.
- 3Нарушение мочеиспускания – болезненность, частые позывы.
- 4Болезненность при половом акте – диспареуния.
- 5Отек и гиперемия слизистой влагалища, реже вульвы.
Течение вульвовагинального кандидоза может быть острым (спорадические случаи) и хроническим рецидивирующим (более 4 эпизодов в год).
Неосложненное течение молочницы у женщин обычно характеризуется легкой или средней степенью тяжести заболевания.
При осложненной форме причиной являются C. non-albicans, для этой инфекции характерны частые рецидивы и тяжелое течение (чаще на фоне сахарного диабета, иммуносупрессии и других сопутствующих заболеваний).
В лечении молочницы у женщин важны комплексный подход, исключение факторов риска и нормализация образа жизни и питания.
2. Группы антимикотиков, применяемых для лечения молочницы
Согласно международным рекомендациям, медикаментозная терапия проводится женщинам, имеющим жалобы и симптомы кандидозной инфекции. Кандидоносительство в терапии не нуждается. Исключение составляют беременные, им рекомендованы антимикотики при любом выявлении кандид (риск осложнений беременности и послеродового периода, риск инфицирования новорожденного).
Для устранения молочницы у женщин используют 2 основные группы противогрибковых средств (полиены и азолы – имидазолы, триазолы):
- 1Полиены (Натамицин, Нистатин (чаще в комбинированных препаратах)).
- 2Имидазолы (Клотримазол, Миконазол, Эконазол, Бутоконазол).
- 3Триазолы и их производные (Флуконазол, Вориконазол, Итраконазол).
Согласно принципам доказательной медицины разрабатываются клинические руководства, рекомендации и схемы лечения для таких пациенток. Рассмотрим основные зарубежные рекомендации и сравним их с нашими, российскими.
3. Рекомендации CDC (2015)
Центром по контролю и профилактике заболеваний (США) в 2015 году обновлены рекомендации по терапии вагинального кандидоза.
Согласно эти рекомендациям, неосложненная инфекция влагалища требует назначения короткого курса антимикотиков.
Предпочтение отдается азолам (флуконазол, клотримазол, миконазол), которые в данном случае более эффективны, чем нистатин. Такой подход позволяет купировать симптомы у 80-90% пациенток, которые правильно завершили курс (схемы лечения неосложненной молочницы в таблице 1).

Таблица 1 – Схемы лечения вагинального кандидоза (молочницы) у небеременных женщин согласно рекомендациям CDC, 2015
Если симптомы кандидоза сохраняются после курса терапии или в течение последующих 2 месяцев развивается рецидив, то у пациентки выполняется забор материала для посева на питательную среду с целью уточнения доминирующего вида кандид и определения их чувствительности к известным антимикотикам.
Механизм развития и патогенез рецидивирующего вульвовагинального кандидоза изучен не полностью. Многие пациенты не имеют явных предрасполагающих факторов, которые могли бы приводить к хронизации инфекции.
При хронической молочнице чаще выявляются Candida non-albicans (примерно в 10-20% случаев), которые малочувствительны к базовым препаратам.
При рецидиве C. albicans терапия включает несколько курсов антимикотических препаратов:
- 1Начальный курс – короткий курс с применением местных или системных препаратов из группы азолов. Для лучшего клинического эффекта некоторые врачи предлагают продлить применение местных азолов до 7-14 дней или назначить флуконазол внутрь, перорально по схеме – 1, 4, 7 день терапии в дозировке соответственно 100, 150 или 200 мг.
- 2Поддерживающий курс. На протяжении 6 месяцев 1 раз/неделю принимают флуконазол в дозе 100-150 мг. Если это невозможно, то назначают местные азолы прерывистыми курсами. Такая терапия эффективна, но у 30-50% женщин случаются рецидивы после отмены лекарственных препаратов.
Для Candida non-albicans оптимальная схема терапии не установлена. Предлагается использование местных или системных препаратов из группы азолов (кроме флуконазола), на протяжении 1-2 недель. При рецидиве допускается применение борной кислоты (вагинальные желатиновые капсулы 600 мг) на протяжении 14 дней раз в сутки. Такая схема приводит к выздоровлению в 70% случаев.
У беременных можно использовать азолы в форме вагинальных свечей или вагинального крема. Прием лекарств внутрь недопустим.
4. Программа DGGG, AGII и DDG (2015)
Данные рекомендации разработаны при участии Немецкого общества акушеров-гинекологов, дерматологического объединения и группы по инфекциям в акушерстве и гинекологии.
Согласно этому положению, ситуация, когда у женщины с нормальным иммунным статусом в мазке обнаруживаются грибки рода Candida, но отсутствуют симптомы, лечения не требует (исключение, беременные).
Острый вагинальный кандидоз, согласно этим рекомендациям, лечат следующими препаратами:
- 1Местная терапия препаратами нистатина курсом не менее 6 дней.
- 2Местная терапия препаратами на основе клотримазола, эконазола, миконазола и др.
- 3Системная терапия (флуконазол, итраконазол перорально).
- 4Циклопироксоламин вагинальный крем, вагинальные свечи, курс не менее 6 дней.
Все вышеперечисленные варианты имеют примерно одинаковую эффективность при остром вагинальном кандидозе. Показатели излечения (клинического и лабораторного) составляют до 85% через неделю после окончания курса и 75% – через 1-1,5 месяца.
У беременных применение имидазолов более эффективно по сравнению с полиенами (сравнение производилось с нистатином). При бессимптомном носительстве за 6 недель до предполагаемой даты родов рекомендуют проводить профилактическое лечение. Цель его – предотвратить инфицирование новорожденного.
При хронической молочнице предлагается двухэтапное лечение:
- 1Начальный курс (купирование симптомов, нормализация лабораторных показателей).
- 2Поддерживающая терапия – местная (клотримазол) или системная (флуконазол).
5. Рекомендации IUSTI/ВОЗ (2011)
Европейские рекомендации по ведению женщин с патологическими влагалищными выделениями – IUSTI/ВОЗ (2011) J Sherrard, G Donders и соавт. включают схемы лечения вульвовагинального кандидоза, трихомониаза и бактериального вагиноза.
Согласно этим рекомендациям антимикотические средства для местной и системной терапии одинаково эффективны при молочнице. Группа азолов показала свою эффективность у 80-90% пациенток.
Схемы терапии молочницы у небеременных женщин, рекомендованные IUSTI/ВОЗ представлены в таблице 2 ниже.

Таблица 2 – Схемы применения антимикотических средств у небеременных женщин, рекомендованные IUSTI/ВОЗ (2011) для лечения острого вагинального кандидоза
При молочнице, протекающей с выраженным зудом, можно использовать мази и гели с гидрокортизоном. Пациенткам, получающим пероральные антимикотики (флуконазол, итраконазол), можно использовать увлажняющие крема (эмолиенты).
Лечение хронической молочницы включает:
- 1Устранение предрасполагающих факторов, коррекция сопутствующих заболеваний.
- 2Начальный курс – 10-14 дней.
- 3Поддерживающая терапия подразумевает назначение противогрибковых препаратов 1 раз/неделю, курс 6 месяцев.
- 4Справиться с сухостью кожи вульвы помогут отказ от использования мыла и применение увлажняющих кремов (эмолиентов).
6. Российские рекомендации (2013)
Рекомендации российских специалистов немного отличаются от зарубежных. Основные их отличия:
- 1Включение базовую терапию молочницы еще одного препарата из группы полиенов – натамицина (Пимафуцин).
- 2Применение натамицина при хронической рецидивирующей молочнице и инфекции, обусловленной С. non-albicans.

Таблица 3 – Схемы лечения острой и хронической молочницы у небеременных женщин согласно Федеральным клиническим рекомендациям. Для просмотра кликните по таблице
7. Вспомогательная терапия
Вспомогательная терапия при молочнице позволяет устранить сопутствующие инфекции половой системы, нормализовать микробиоту влагалища, улучшить общее состояние организма женщины.
- 1Коррекция питания при молочнице, исключение продуктов, которые способствуют росту и размножению грибков. К нежелательным продуктам относятся сахар и сладкие блюда, сдобная дрожжевая выпечка. Диетотерапия молочницы подробнее рассмотрена в этом разделе.
- 2Вагинальный кандидоз часто сочетается с дисбактериозом кишечника. Это подтверждает необходимость комплексного подхода в лечении вагинального кандидоза. Дополнить схему можно приемом естественных пробиотиков – кисломолочных продуктов, содержащих лактобактерии и бифидобактерии.
- 3Молочница на фоне выраженного дисбиоза влагалища, гарднереллеза требует назначения комплексных препаратов, например, нео-пенотрана, полижинакса, тержинана. Их эффект заключается в устранении воспаления, воздействии на анаэробы, гарднереллы и грибки.
- 4Препараты для восстановления влагалищной микрофлоры (гинофлор, вагинорм, экофемин) мы не можем рекомендовать, пока не будет выполнено достаточное количество исследований по их эффективности.
- 5Важно устранить очаги хронической инфекции в организме, если таковые имеются. При наличии сахарного диабета требуется динамическое наблюдение и терапия у эндокринолога.
- 6Мы не можем рекомендовать иммуномодуляторы, БАДы, гомеопатию в связи с отсутствием доказательной базы. По нашему мнению, здоровый образ жизни, рациональное питание, двигательная активность полноценно заменяют эти группы препаратов.
- 7Методы народной медицины, лечение травами носят отвлекающий характер и оказывают эффект плацебо. Они не должны использоваться у женщин.
8. Проблема устойчивости кандид к антимикотикам
Проблема устойчивости грибков рода Candida к антимикотическим средствам не менее актуальна, чем устойчивость бактерий к антибиотикам. Чаще других развивается резистентность к препаратам группы азолов, особое значение имеет низкая чувствительность к азолам C. non-albicans. Объяснение кроется в механизме действия препаратов этой группы.
Ингибируя ферменты, связанные с цитохромом Р 450, препарат нарушает синтез эргостерола – компонента клеточной мембраны гриба. Так развивается фунгистатический эффект.
Устойчивость приобретается несколькими путями. Для C.albicans характерно накопление мутации гена ERG11, который связан с кодированием фермента синтеза эргостерола. Он перестает связываться с азолами, но образует связи с естественным субстратом ланостеролом. Последний в ходе реакции превращается в эргостерол.
Другой механизм связан с выведением из клетки лекарственного средства с помощью АТФ-зависимых переносчиков.
Устойчивость к азолам – перекрестная, то есть развивается к препаратам всей группы. В этом случае возможно применение полиенов.
9. Оценка эффективности лечения
Критериями эффективности лечения являются следующие показатели:
- 1Полное выздоровление, влагалище санировано: нет клинических симптомов, признаков воспаления, лабораторные анализы (мазок на флору, ПЦР в реальном времени, посев на питательную среду) подтверждают отсутствие грибка.
- 2Улучшение: уменьшение выраженности симптомов заболевания, объективных признаков.
- 3Рецидив – появление новых симптомов молочницы, обнаружение грибка при микроскопии мазка через 2-4 недели спустя после курса терапии.
При острой форме контроль назначают через 14 дней после последней дозы лекарств.
10. Профилактика рецидива
Для предотвращения рецидива вагинального кандидоза следует исключить факторы, создающие благоприятные условия для роста и размножения грибков рода Candida.
- 1Микозы развиваются в теплой и влажной среде. Этому способствует ношение тесной одежды из синтетических, плохо дышащих тканей. Лучше выбирать хлопчатобумажное, удобное нижнее белье. Смена белья должна быть ежедневной.
- 2Ежедневные гигиенические прокладки задерживают влагу и тепло, формируют среду, которая способствует размножению грибка. Частая их смена позволяют устранить эти недостатки.
- 3Следует соблюдать баланс в употреблении разных групп продуктов, отдавать предпочтение овощам, фруктам, крупяным кашам, кисломолочным продуктам, нежирному мясу. Сладкое и мучное ограничивают до минимума.
- 4Нельзя использовать антибиотики без назначения врача, нельзя продлевать курс на больший срок, чем рекомендовал врач. Прием антибактериальных средств можно сочетать с приемом флуконазола (150 мг) у женщин, имеющих в анамнезе вульвовагинальный кандидоз.
- 5Глюкокортикоиды при длительном применении также способствуют росту грибковой флоры. Нельзя использовать их без назначения врача.
- 6Противогрибковые препараты нельзя применять без рекомендаций врача, как и в случае с антибиотиками, это приводит к развитию резистентности у грибков рода Candida.
- 7CDC не рекомендует лечение полового партнера при молочнице у женщин.
- 8Рекомендуется посещать гинеколога не реже раза в год при отсутствии жалоб, по потребности при наличии каких-либо симптомов со стороны половой и мочевыделительной систем.
Информация, представленная в статье, предназначена для ознакомления с современными тенденциями в медицине и не может заменить очной консультации специалиста. Ее нельзя использовать для самолечения!
Источник
Автор Мария Семенова На чтение 13 мин. Опубликовано 26.11.2017
Молочница или кандидоз это системное широко распространенное заболевание. Причиной ее возникновения является гриб рода Кандида. Он относится к условно-патогенным микроорганизмам, которые в норме присутствуют в организме человека.
Могут заселять не только область наружных половых органов, местом колинизации могут выступать кожные покровы, слизистые оболочки полости рта, желудочно-кишечный тракт и т.д.

Поражать может не только женский, но и мужской организм. Часто симптомы ярко выражены, но может наблюдаться скрытое течение патологического процесса.
Диагностика не составляет трудностей, так же как и лечение.
Причины молочницы
К развитию данного заболевания приводят несколько факторов, воздействующих на организм человека. Все они приводят к снижению защитных сил, как на местном, так и системном уровне. Это приводит к тому, что грибы начинают свой активный рост и размножение, проявляясь воспалительной реакцией.
Причины:
-
 Самой частой причиной является длительное употребление лекарственных средств, в большинстве случаев это антибиотики системного действия. Так же подобное действие оказывают цитостатические и иммуносупрессивные препараты. Приводят к активному размножению гриба и гормональные препараты, такие как комбинированные оральные контрацептивы и кортикостероиды.
Самой частой причиной является длительное употребление лекарственных средств, в большинстве случаев это антибиотики системного действия. Так же подобное действие оказывают цитостатические и иммуносупрессивные препараты. Приводят к активному размножению гриба и гормональные препараты, такие как комбинированные оральные контрацептивы и кортикостероиды. - Кандидозом страдают люди, у которых диагностирован сахарный диабет, особенно на стадиях декомпенсации.
- Провоцирует развитие молочницы и изменение гормонального фона. Группой риска в данном случае являются беременные женщины на разных сроках. Это особенно актуально в тех случаях, если в скором времени ожидаются роды, может произойти заражение ребёнка, а так же развитие осложнений на фоне поврежденных слизистых оболочек или послеоперационных ран.
- Нарушают защитные силы организма и длительные стрессовые ситуации, голодание, частые воспалительные заболевания, а так же перемена климатической ситуации.
- Нарушение местной гигиены. Молочница может возникать у женщин, которые ухудшают местный иммунитет. Это может быть длительное использование прокладок или тампонов, бритье станками, которые используют сразу несколько людей, а так же аромат жирования туалетная бумага.
-
 Большое значение играет применение косметических средств ухода, к ним относят ароматизированные или окрашенные гели для душа, мыла, а так же прокладки с отдушками.
Большое значение играет применение косметических средств ухода, к ним относят ароматизированные или окрашенные гели для душа, мыла, а так же прокладки с отдушками. - Молочница так же возникает при использовании неправильного белья. Следует выбирать предметы одежды состоящие из натуральных тканей, а так же соответствующие размеру.
- Одной из причин развития молочницы может быть нерациональное и неправильное питание. К факторам, способствующим кандидозу являются переизбыток простых углеводов в рационе, а так же его высокая калорийность. К таким продуктам в большинстве случаев относятся сладости, сахар, выпечка, дрожжевой хлеб, газированные напитки и т.д.
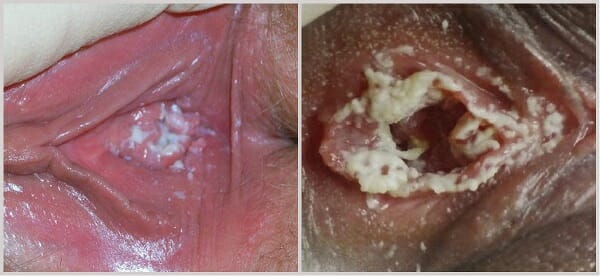
Признаки и симптомы молочницы
Основные:
-
 Основным признаком заболевания являются белые выделения, чаще всего из половых органов. Они имеют характерную творожистую консистенцию, напоминающую молочные продукты. Объём может быть различным, от незначительных, представляющих собой лишь налёт, либо обильные, выделяющиеся почти постоянно.
Основным признаком заболевания являются белые выделения, чаще всего из половых органов. Они имеют характерную творожистую консистенцию, напоминающую молочные продукты. Объём может быть различным, от незначительных, представляющих собой лишь налёт, либо обильные, выделяющиеся почти постоянно. - Зуд. Это неотъемлемая часть появления выделений. Напрямую зависит от количества выделений. Они провоцируют мацерацию кожи и появление на ее поверхности трещин и изъязвлений.
- Жжение. Возникает так же из-за воспаления слизистых оболочек, может быть нестерпимым и нарушать качество и образ жизни. Сон становится поверхностным с постоянными пробуждениями, так же появляется раздражение мочеиспускательного канала с императивными позывами.
- Воспаление тканей, особенно слизистых оболочек, характеризующееся покраснением и выраженным отеком.
К местным симптомам могут присоединяться и общие, это связано с выраженностью реакции организма и объемом поражения.
Проявляется это:
- повышением температуры тела,
- раздражительностью,
- ухудшением самочувствия,
- явлениями общей интоксикации.
Лечение
При появлении симптомов молочницы не стоит дожидаться развития осложнений, а так же заниматься самолечением. Необходимо обратиться к специалисту для назначения наиболее подходящего лечения.
Оно включает несколько основных правил:
-
 В первую очередь, это изменение образа жизни и последующих мер профилактики. Так же это немедикаментозные методы, такие как содовый раствор или растительные препараты.
В первую очередь, это изменение образа жизни и последующих мер профилактики. Так же это немедикаментозные методы, такие как содовый раствор или растительные препараты. - Основой терапии молочницы являются медикаментозные препараты, обладающие антимикробным или бактерицидным действием.
- При рецидивирующем процессе используются и иммуностимуляторы.
Когда назначают пить таблетки от молочницы?
Прием таблетированных форм при молочнице необходим в случае:
- Системного поражения организма, а так же появлении осложнений.
- Также это рецидивирующий патологический процесс.
- При неэффективности местных средств.
- В случае, если невозможно использовать местные формы.
- При развитии молочницы, как осложнения основного заболевания.
Группы препаратов от молочницы
Существует несколько групп препаратов, применяемых для лечения молочницы:
-
 Первая представлена полиенами. В настоящее время это не очень распространённые средства, характеризуются высоким эффектом. Имеют достаточно низкую токсичность.
Первая представлена полиенами. В настоящее время это не очень распространённые средства, характеризуются высоким эффектом. Имеют достаточно низкую токсичность. - Тиазоловые препараты представляют вторую группу. Концентрируются в месте скопления гриба. Обладают высокоэффективным действием.
- Группа эхинокандид действуют благодаря внедрению в клетку гриба и убивают его изнутри. На фармацевтическом рынке эти препараты зарекомендовали себя как самые эффективные и низкотоксичные, чем и заслужили большую популярность.
Одна таблетка от молочницы, что это?
На фоне современного ритма жизни многие люди заинтересованы в использовании средств, с наименьшим временем лечения и удобством применения. Длительное лечение всегда уступает быстрому выведению грибковой флоры из организма.
На фармацевтическом рынке появился препарат, который применяется однократно. Торговых названий у него достаточно много, зависят они от завода-изготовителя. К ним следует относить производные Флюкостата, Дифлюкана и т.д. Но действующим веществом в данном случае является Флуконазол.
Но не стоит полагать, что при любой форме заболевания будет достаточно однократного применения средства. Так при остром течении и легкой или среднетяжелой форме для уничтожения мицелия гриба достаточно одной таблетки.
Но при хроническом рецидивирующем течении, а так же тяжелой и выраженной форме для излечения требуется применять препарат в течение нескольких раз. Чаще всего это трехкратных прием с периодичностью в 72 часа.
Несомненным плюсом данного препарата является мощное системное действие, в отличие от местных средств.
Капсулы Флюкостат
Капсулы Дифлюкан
Капсулы Флуконазол
Список популярных таблеток от молочницы
Типы препаратов:
- Одним из самых популярных видов таблеток от молочницы являются полиеновые антимикотики, самым распространённым из них является Нистатин. К ним относится так же Леворин, Амфотрецин В и т.д.
- Группа триазолов. Это всем известный Флуконазол, Интраконазол, Вориконазол.
- Средства типа имидазолов. К ним следует отнести такие как Клотримазол, Миконазол, Кетоконазол.
Таблетки Клотримазол
Таблетки Нистатитн
Капсулы Интраконазол
Препараты от молочницы во время беременности
Беременность это тот период в жизни женщины, когда на фоне измененного гормонального фона происходит появление многих заболеваний, вызванных условно-патогенной флорой. Одной из самых частых патологий является молочница.
Диагностика, как правило, не вызывает затруднений, тем более, что почти всегда женщина предъявляет жалобы на выделения и другие симптомы. Патология требует применения лекарственных препаратов. Подбор должен осуществляться специалистом, так как некоторые из них абсолютно противопоказаны при беременности и большое значение играет срок.
Препараты, разрешенные к приему о время беременности при выявленной молочнице:
-
 Пимафуцин. Препарат с небольшим количеством побочных эффектов, разрешен к приему на всех сроках беременности. Он не оказывает токсичного действия на плод. Пимафуцин относится к противогрибковым средствам и выпускается в различных формах.
Пимафуцин. Препарат с небольшим количеством побочных эффектов, разрешен к приему на всех сроках беременности. Он не оказывает токсичного действия на плод. Пимафуцин относится к противогрибковым средствам и выпускается в различных формах. - Клотримазол. Препарат обладающий антибактериальным и противогрибковым действием. Способствует быстрому уничтожению патогенной флоры. Выпускается в различных лекарственных формах, самой популярной для лечения молочницы половых органов является вагинальный крем. Препарат разрешён к применению начиная со второго триместра беременности. В первом триместре может повлиять на развитие плода. Так же в этот период повышается риск возникновения аллергической реакции, сопровождающейся сильным зудом и жжением.
-
 Бетадин. Вагинальные свечи, содержащие в своем составе повидон-йод. Они оказывают бактерицидное действие на слизистые оболочки влагалища, уничтожают не только мицелий гриба, но так же и лактобактерии, являющиеся представителями полезной микрофлоры. Имеет несколько противопоказаний к приему, одними из самых распространенных являются заболевания щитовидной железы, а так же аллергическая реакция на йод. Разрешен к приему только в первые два месяца после зачатия, это связано с развитием щитовидной железы плода. При приеме в более поздние сроки может вызвать поражение ткани органа, а так же нарушение формирования органов и тканей.
Бетадин. Вагинальные свечи, содержащие в своем составе повидон-йод. Они оказывают бактерицидное действие на слизистые оболочки влагалища, уничтожают не только мицелий гриба, но так же и лактобактерии, являющиеся представителями полезной микрофлоры. Имеет несколько противопоказаний к приему, одними из самых распространенных являются заболевания щитовидной железы, а так же аллергическая реакция на йод. Разрешен к приему только в первые два месяца после зачатия, это связано с развитием щитовидной железы плода. При приеме в более поздние сроки может вызвать поражение ткани органа, а так же нарушение формирования органов и тканей. - Нистатин. Препарат, обладающий слабовыраженным противомикробным действием. Показаний для применения не много, в период беременности его разрешено применять на начальных стадиях впервые возникшего процесса.
-
 Тержинан. Средство комбинированного действия, оказывающее не только противомикробное действие, но и антибактериальное, уничтожает и полезные микроорганизмы, входящие в состав микрофлоры влагалища. Прием возможен только после начала второго триместра. Это связано с тем, что вещества, входящие в состав могут оказать патологическое влияние развитие и рост плода.
Тержинан. Средство комбинированного действия, оказывающее не только противомикробное действие, но и антибактериальное, уничтожает и полезные микроорганизмы, входящие в состав микрофлоры влагалища. Прием возможен только после начала второго триместра. Это связано с тем, что вещества, входящие в состав могут оказать патологическое влияние развитие и рост плода. - Ливарол. Средство, которое применяется со второго триместра. Преимуществом его использования является отсутствие всасывания вещества, а значит, негативного действия на плод не происходит.
Абсолютно запрещены такие средства, как Флуконазол, Дифлюкан и другие, несмотря на их высокую эффективность часто наступает необратимое токсичное воздействие на организм плода.
Препараты от молочницы детям
Молочница это достаточно распространенная проблема среди детей. Особенно часто она возникает при сниженном иммунитете. Проявлениями патологии может быть кандидоз слизистой рта и половых органов.
Не всегда специалистом назначаются медикаментозные средства. Для того чтобы лечить молочницу у детей на начальных этапах используют содовый раствор, это может помочь. Для этого разводят ложку соды в теплой воде, после чего проводят полоскание рта ребенка или подмывание половых органов.
Из медикаментозных средств это препараты системного действия такие как:
-
 Нистатин. Средство обладающее противомикробным действием, которое имеет преимущество в широком выборе лекарственных форм. Разрешен к применению для детей до одного года. Большой популярностью пользуются суспензии, капли и растворы.
Нистатин. Средство обладающее противомикробным действием, которое имеет преимущество в широком выборе лекарственных форм. Разрешен к применению для детей до одного года. Большой популярностью пользуются суспензии, капли и растворы. - Леворин. Популярный противогрибковый препарат, выпускаемый так же в различных формах для применения. Преимуществом их действия является отсутствие всасывания в кровь. Можно применять детям с рождения, особенно если заражение произошло при попадании инфекции через родовые пути. Недостатком является ограничение в действии, при системной молочнице не используется.
Диагностика заболевания и выбор препарата
Выявляется молочница чаще всего достаточно быстро:
-
 Для постановки диагноза требуется консультация специалиста. Врачу необходимо собрать анамнестические данные, выявить факторы риска, а так же выяснить точные жалобы пациента, время их появления и условия.
Для постановки диагноза требуется консультация специалиста. Врачу необходимо собрать анамнестические данные, выявить факторы риска, а так же выяснить точные жалобы пациента, время их появления и условия. - Проводится осмотр области, которая подвергается молочнице. Для подтверждения диагноза берется мазок, путем соскоба выделений.
- После получения биологического материала врачом-лаборантом производится бактериальный посев, либо ПЦР-диагностика, которые выявляют споры или мицелий дрожжевого гриба. Но при отсутствии клиники врач может заподозрить молочницу из-за постоянного воспалительного процесса в области наружных половых органов, а так же шейки матки.
- При необходимости может использоваться ИФА или РИФ диагностика.
- В некоторых случаях молочница может быть осложнением других патологических состояний, самым частым из них является сахарный диабет. Для этого берется кровь на определение уровня глюкозы. Кроме того, при снижении иммунитета, появившегося на фоне ВИЧ-инфекции часто встречается кандидоз, при этом преимущественно системной формы. При рецидивирующем процессе исключается возникновение на фоне заболеваний передающихся половым путем.
Исходя из вышеперечисленных факторов проводится тщательный выбор наиболее подходящего препарата. При наличии сопутствующих заболеваний требуется всегда системное использование средства.
Другие формы лекарственных препаратов
Свечи
Свечи применяемые для лечения молочницы являются достаточно эффективным местным средством. Особенно часто применяются при изолированной форме поражения. Преимуществом их действия считается ограничение эффекта.
Популярные :
- Залаин. Препарат содержащий в своём составе сертоконазол. Считается одним из самых эффективных средств, преимуществом использования является однократный приём, а так же возможность использования при менструальном кровотечении. Из недостатков следует выделить высокую стоимость.
- Ливарол. Антимикотик с высокой эффективностью и быстрым получением эффекта. Не рекомендуется использовать при рецидивирующем процессе, так как высока вероятность развития лекарственной устойчивости.
- Ирунин. Основным преимуществом действия является эффективность при рецидивирующем течении процесса.
- Макмирор. Комбинированное антимикотическое средство используемое в период беременности на любом сроке.
- Клотримазол. Недорогой и распространённый препарат, который в настоящее время по меняется редко из-за быстрого развития резистентности организма.
- Гинезол. Свечи применяемые при рецидивирующем молочнице, а так же при предрасположенности к развитию дисбактериоза.
- Нистатин. Распространённые свечи, которые в настоящее время применяются достаточно редко из-за высокого риса устойчивости и неудобстве применения.
- Йодоксид. Свечи на основе йода, применяемые в качестве антисептического средства. Основным преимуществом является возможность применения в период менструальной реакции.
- Флуомизин. Антисептические препараты используемое при различных показаниях. Преимуществом является широкий спектр действия.
Залаин
Макмирор
Ливарол
Йодоксид
Ирунин
Гинезол
Флуомизин
Клотримазол
Нистатин
Мази и кремы
Самыми популярными кремами являются:
- Пимафуцин. Может использоваться как у мужчин, так и женщин. Разрешен для лечения у детей. Обладает высокой эффективностью.
- Гинофорт. Преимуществом данного средства является эффективность, низкая токсичность и удобство применения. Достаточно однократного
