Кандидоз урогенитальный чем вызвана


Урогенитальный кандидоз (молочница) – грибковое заболевание органов репродуктивной системы.
Рассмотрим вопросы его диагностики и лечения.
Рассмотрим основные причины возникновения этого заболевания и его возбудителей.
Этиология урогенитального кандидоза
Причины заражения урогенитальным кандидозом:
- половой акт
- тесный бытовой контакт
Кандиды могут поражать не только органы репродуктивной системы.
Они также вызывают воспалительные процессы в складках кожи, ногтях или во рту.
Если воспалены гениталии, очевидно, что заражение произошло именно половым путем.
Передача инфекции часто сопровождается острым воспалением со всеми признаками кандидоза.
В дальнейшем после лечения или даже без него симптомы затухают.
Формируется кандидоносительство.
Их количество значительно уменьшается.
Но полностью иммунитет от этого грибка не избавляется.
Это связано с тем, что кандиды обладают низкой иммуногенностью.
Поэтому они не провоцируют воспалительных реакций, пока содержатся на коже в небольших количествах.
Что происходит после заражения кандидой
После заражения возможны такие состояния:
- острый кандидоз
- рецидивирующая форма грибковой инфекции
- кандиданосительство
Острая форма – это когда появляются симптомы воспаления.
При спорадическом урогенитальном кандидозе патология излечивается один раз и больше не беспокоит пациента.
При рецидивирующем наблюдаются обострение 4 раза в год или чаще.
Кандиданосительство – состояние, при котором симптомов нет, а грибка на слизистой половых органов есть.
Их можно обнаружить при помощи ПЦР или посева.
При микроскопическом исследовании грибы не определяются.
Потому что для того, чтобы они стали заметными в микроскоп (начали попадать в поле зрения) грибков должно быть очень много.
Обычно они начинают визуализироваться только при количестве 10 в 4 степени и больше.
Кандиданосительство не опасно.
Большинство людей являются носителями этого грибка.
При нормальном иммунитете он не вызывает заболеваний.
Когда происходят обострения кандидоза
На фоне кандидоносительства возможны воспалительные процессы.
Обычно они не начинаются без каких-либо причин.
Нужны предрасполагающие факторы, чтобы кандидоз проявился воспалением.
Такими факторами могут стать:
- дефицит иммунитета
- тяжелая болезнь
- недостаточная гигиена половых органов
- состояния, приводящие к мацерации кожи крайней плоти у мужчин или вульвы у женщин (недержание мочи, повышенная потливость и т.д.)
- использование глюкокортикоидов
- применение антибиотиков, особенно длительное и бесконтрольное
При некоторых заболеваниях кандидоз обостряется постоянно.
Это ВИЧ, сахарный диабет, иммунодефицитные состояния.
У 90% людей обострения бывают редко.
Эти случаи происходят спорадически.
У 10% людей наблюдается рецидивирующее течение урогенитального кандидоза.
Он обостряется 4 раза в год и чаще.
У некоторых обострения происходят даже чаще 1 раза в месяц.
Факторы, способствующие увеличению частоты рецидивов:
- ВИЧ
- диабет
- инфицирование атипичными кандидами (любыми, кроме С. albicans)
Виды возбудителей кандидоза
Чаще всего патологию вызывает С. albicans.
Но существуют и другие грибы.
Их объединяют в группу non-albicans.
- glabrata – вызывает воспалительные процессы у людей с иммунодефицитом.
Характеризуется высокой частотой диссеминированных форм.
Может попадать в системный кровоток и вызывать воспаления внутренних органов.
Грибок часто обладает резистентностью к флуконазолу и кетоконазолу.
При его обнаружении для лечения используют нистатин и амфотерицин В.
- C. tropicalis – в наибольшей мере распространена в тропических странах.
Но встречается и в России.
Грибок обладает высокой устойчивостью во внешней среде.
Поэтому может передаваться непрямым путем – через предметы гигиены.
Может создавать биопленку на половых органах, вырабатывает протеолитические ферменты.
- tropicalis становится причиной 38% случаев рецидивирующего урогенитального кандидоза ВИЧ-инфицированных.
В группе риска также диабетики и больные злокачественными новообразованиями.
- C. krusei – опасный гриб, иногда вызывающий диссеминированный кандидоз.
Смертность от него значительно выше, чем от С. albicans.
Грибок устойчив к флуконазолу.
Вызванный им урогенитальный кандидоз лечат с использованием вориконазола, амфотерицина В и эхинокандинов.
- C. parapsilosis – в отличие от остальных грибков, перечисленных выше, может паразитировать на домашних животных, насекомых и даже в почве.
Чаще всего выявляется на руках человека.
С немытыми руками заносится в урогенитальный тракт, где и вызывает воспаление.
Гриб опасен при беременности.
Он заражает ребенка при рождении.
Часто вызывает сепсис новорожденных.
Риск выше у недоношенных младенцев.
Другие виды грибков, которые могут вызывать урогенитальный кандидоз, но встречаются значительно реже:
- lipolytica
- rugosa
- norvegensis
- famata
Симптомы урогенитального кандидоза у женщин
У пациентов женского пола заболевание обычно проявляется как кандидозный вульвовагинит.
Отмечаются густые выделения из влагалища.
Они белого цвета.
Основной жалобой пациентов является зуд.
Он особенно сильный при длительном течении кандиды и развитии аллергических реакций.
При осмотре врач может заметить:
- покраснение вульвы и влагалища
- появление красных пятен
- папулы
- сухость слизистой
Некоторые женщины жалуются на болезненность мочеиспускания и полового контакта.
Признаки урогенитального кандидоза у мужчин
У пациентов мужского пола болезнь протекает в форме баланопостита.
Они жалуются на зуд, иногда – отек, боль.
Объективно отмечается гиперемия головки пениса.
Возможно шелушение.
Выявляется белый густой налет.
Он легко снимается.
Под ним может выявляться покрасневшая кожа.
У некоторых мужчин формируются эрозии.
Иногда на пенисе обнаруживаются трещины.
В них скапливается белый налет.
Исходом урогенитального кандидоза может стать фимоз.
Это осложнение связано с рубцеванием язв и трещин крайней плоти.
Она становится узкой, поэтому не дает возможности открыть головку пениса.
Данная патология лечится хирургическим методом.
Диагностика урогенитального кандидоза
Для установки диагноза требуются лабораторные исследования.
Первым анализом, который назначают всем пациентам с жалобами на воспалительные поражения урогенитального тракта, является микроскопия.
Берут мазок из влагалища или головки пениса, реже – из уретры.
Его окрашивают гидроксидом калия.
Затем изучают под микроскопом.
В случае наличия большого количества кандид врач видит псевдомицелий и почкующиеся клетки.
Тогда диагноз считается подтвержденным.
При слабо выраженных симптомах кандиды могут не выявляться в мазке.
Это не значит, что их там нет.
Чувствительность микроскопического метода далека от 100%.
Существуют более эффективные способы выявления грибка.
Частое применение в клинической практике находит ПЦР.
Методика позволяет:
- точно определить наличие или отсутствие кандиды в урогенитальном тракте
- узнать количественные показатели, что важно как для определения тяжести воспаления, так и для оценки эффективности терапии
- определить точный вид кандиды
Обычно делают исследование сразу на 3-8 видов грибков рода Кандида.
Дополнительные анализы при кандидозе
Кандида передается половым путем.
Поэтому целесообразно проводить обследование пациентов на других возбудителей урогенитальных инфекций.
Врач может назначить анализы на сифилис, гонорею, хламидиоз, трихомониаз.
У пациентов с урогенитальным кандидозом эти патологии обнаруживаются гораздо чаще, чем в среднем в популяции.
Достаточно часто у женщин патология возникает на фоне дисбиоза влагалища.
Нарушение защитного барьера может быть причиной повторяющихся воспалений.
Поэтому желательно оценить состояние микрофлоры и определить, нормальное ли соотношение во влагалище лактобацилл и остальных бактерий.
Для этого используется мазок на флору с окрашиванием по Граму.
Применяется также бак посев на флору.
К факторам риска урогенитального кандидоза относится сахарный диабет.
Поэтому пациенты сдают кровь на глюкозу натощак.
При сомнительных результатах проводится тест на толерантность к глюкозе.
Пациентам может быть назначен анализ крови на ВИЧ.
Его необходимо сделать, если:
- кандидоз часто рецидивирует
- болезнь вызвана атипичными кандидами
- рецидивы протекают тяжело, с обширными поражениями половых органов, формированием пустул и язв
- поражены другие области тела, помимо мочеполовой системы
Кандидоз – это оппортунистическая инфекция.
Она часто обостряется и тяжело протекает при дефиците иммунитета.
Причиной его может быть не только ВИЧ.
Иногда иммунитет снижается при других заболеваниях.
В случае частых рецидивов проводится оценка иммунного статуса.
Для этого выполняется иммунограмма.
В случае выявления патологических изменений проводится терапия.
Дополнительные анализы необходимы при тяжелом течении урогенитального кандидоза.
Врач назначает анализ крови на антитела класса G к кандидам.
Это необходимо, чтобы проверить пациента на инвазивный кандидоз (воспаление внутренних органов).
У этого теста высокая негативная предсказательная ценность.
При негативном результате исследования врач может быть уверен, что инвазивного кандидоза нет.
Хотя положительный тест не всегда говорит о глубокой грибковой инфекции.
Лечение урогенитального кандидоза
Целью лечения урогенитального кандидоза является:
- устранение симптомов
- улучшение лабораторных показателей (грибок не должен определяться при микроскопии, в случае использования ПЦР или посева количество не должно превышать 10 в 3 степени)
- предотвращение осложнений
- предотвращение инфицирования половых партнеров
- профилактика заражения плода (цель лечения беременных)
Предпочтение всегда отдается местным лекарственным средствам.
Они зачастую менее удобны в применении, требуют длительного курса.
Применяются в течение 1 недели.
Если пациент не желает 2 раза в день обрабатывать половые органы кремами, ему назначают 1 таблетку флуконазола.
Однократно принятая доза 150 мг имеет такую же эффективность, как использование миконазола или клотримазола в течение 7 дней.
Если лечение проводится местно, то женщину информируют, что использование кремов может повредить презерватив.
Поэтому надежность этого метода контрацепции снижается.
Список препаратов, которые могут применяться местно:
- натамицин
- клотримазол
- итраконазол
- бутоконазол
- миконазол
Они выпускаются в виде кремов или вагинальных таблеток.
Через 3 и 7 дней врач проводит осмотр пациента.
Если симптомы ушли, дальнейшая терапия не требуется.
Если клинические признаки сохраняются, местный курс лечения продлевают до 14 дней.
В случае, когда через 3 дня после приема флуконазола нет положительной динамики, используют ещё одну дозу 150 мг.
Лечение рецидивирующего урогенитального кандидоза
Постоянные рецидивы требуют применения дополнительных терапевтических мероприятий.
Лечение проводится в 2 этапа.
На первом этапе проводится купирование очередного обострения.
Обязательно проводится ПЦР на кандидоз или посев.
Определяется вид грибка.
Если это кандида альбиканс, то назначается флуконазол – 3 дозы с интервалом в 3 дня.
Могут также использоваться азолы для местного применения.
Их назначают курсом 14 дней.
Если возбудитель non-albicans, то назначают местно натамицин курсом до 12 дней.
На втором этапе терапии проводится поддерживающее лечение.
1 раз в неделю назначается один из препаратов:
- флуконазол внутрь 150 мг.
- клотримазол местно
- натамицин местно
Лечение беременных проводят только местными препаратами.
Может использоваться натамицин или клотримазол.
Первый препарат разрешен уже с 1 триместра беременности.
Второй – только со 2 триместра.
В случае инфицирования новорожденного проводится его лечение флуконазолом в дозе 2 мг на кг веса.
Препарат принимается однократно.
Анализы после лечения урогенитального кандидоза
После курса терапии назначается контрольное обследование.
Оно рекомендовано спустя 2 недели после приема последней дозы антигрибкового препарата.
Излеченность подтверждают при помощи ПЦР или посева.
Определяются количественные показатели.
Критерии успешности проведенного лечения:
- исчезновение симптомов
- отсутствие объективных клинических признаков воспаления
- отсутствие лабораторных признаков воспаления (нет лейкоцитов в мазке)
- отсутствие роста кандид при посеве
- нет ДНК грибков при исследовании ПЦР
Положительным результат лечения также считают, если количество кандид уменьшилось по сравнению с исходным значением.
При этом оно не превышает допустимый порог (10 в 4 степени), и симптомы урогенитального кандидоза отсутствуют.
Повторное лечение урогенитального кандидоза
Дополнительный курс терапии может потребоваться, если:
- сохраняются симптомы
- количество кандид не уменьшилось до необходимого уровня
В этом случае проводятся дополнительные диагностические процедуры.
Необходим посев на грибки с определением:
- видовой принадлежности кандид
- чувствительности к различным антимикотикам
Обычно препараты, к которым in vitro наблюдается высокая чувствительность, оказываются эффективными в лечении заболевания.
Поэтому данное исследование позволяет сделать повторный курс терапии более успешным.
Урогенитальный кандидоз: к какому врачу обратиться
При появлении признаков урогенитального кандидоза обращайтесь в нашу клинику.
Наши услуги:
- обследование пациента, оценка клинических симптомов
- лабораторное подтверждение диагноза (микроскопия)
- определение видовой принадлежности кандиды для более успешного лечения кандидоза (ПЦР)
- обследование на сопутствующие ЗППП
- подбор эффективной схемы терапии
- обследование после лечения, подтверждение излеченности
- при рецидивирующем кандидозе – посев с определением чувствительности кандид к антимикотикам, повторный курс терапии
При необходимости наши врачи проведут дополнительные исследования, направленные на выявление причин рецидивов кандидоза.
Для этого сдаются анализы на ВИЧ, выполняется иммунограмма.
Иногда для прекращения рецидивов достаточно нормализовать состояние иммунитета.
В этом помогут наши врачи-иммунологи.
При подозрении на урогенитальный кандидоз обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Источник
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кандидоз: причины появления, симптомы, диагностика и способы лечения.
Кандидоз – инфекционное заболевание, вызываемое дрожжеподобными грибками рода Candida. Оно обусловлено активным размножением грибка на слизистых оболочках полости рта, половых и внутренних органов и на коже.
Все представители рода Candida относятся к условно-патогенным микроорганизмам, то есть они постоянно присутствуют в составе нормальной микрофлоры. Но при снижении иммунитета, изменении гормонального фона и по ряду других причин эти грибки могут начать активно колонизировать слизистые оболочки и кожу.
Наиболее распространенные представители рода – Candida albicans и C. tropicalis. В 90-95% случаев урогенитального кандидоза именно C. albicans является доминирующим возбудителем.
![shutterstock_714362212 [преобразованный].jpg shutterstock_714362212 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/d29/d29b49ccfe770f215bf7b01b406a2d2f.jpg)
Первый контакт с грибками рода Candida происходит во время прохождения ребенка по родовым путям. Однако в медицинской литературе описаны случаи обнаружения этих микроорганизмов в околоплодных водах, что свидетельствует о возможности вертикального (трансплацентарного) пути передачи. Также встречается передача грибка рода Candida при грудном вскармливании, кожном контакте ребенка с матерью, бытовым и пищевым путями.
Эти микроорганизмы вырабатывают эндотоксины и ферменты, вызывающие гибель клеток и некроз тканей, что способствует усилению адгезивной (прикрепление к клеткам слизистых оболочек или кожи) способности грибка и обеспечивает проникновение в ткани.
Гиперпродукция этих и ряда других веществ обуславливает патогенность представителей семейства Candida.
Причины возникновения кандидоза
- Экзогенные (внешние) факторы, способствующие проникновению грибков в организм:
- профессиональные вредности, приводящие к частым повреждениям кожи;
- длительное пребывание в теплой и влажной среде;
- нарушение целостности слизистых оболочек.
- Факторы, приводящие к снижению сопротивляемости организма:
- наличие хронических заболеваний;
- длительный прием препаратов, способствующих нарушению естественной микрофлоры;
- несбалансированное питание;
- частые стрессы, нарушения режима сна и отдыха.
Факторы риска развития кандидоза
- Нарушения обмена веществ (гиповитаминозы), заболевания иммунной системы (ВИЧ-инфекция), эндокринные патологии (сахарный диабет и пр.).
- Длительный прием некоторых препаратов: гормональных контрацептивов, системных глюкокортикостероидов, антибиотиков широкого спектра действия, цитостатиков.
- Длительное пребывание или проживание в местности с повышенной влажностью и температурой, комфортными для циркуляции спор грибков в окружающей среде.
Классификация заболевания
По локализации процесса выделяют:
- Урогенитальный кандидоз.
- Кандидоз слизистой оболочки полости рта.
- Поверхностный кандидоз.
- Межпальцевый кандидоз.
- Кандидоз околоногтевых валиков и ногтей.
- Кандидоз желудочно-кишечного тракта.
Симптомы кандидоза
Урогенитальный кандидоз (УГК) – широко распространенное заболевание: по данным медицинской статистики, около 75% женщин репродуктивного возраста хотя бы единожды регистрировали у себя симптомы УГК.
Выделяют острую и хроническую форму урогенитального кандидоза, кандидоз вульвы, вагины и других урогенитальных локализаций. В ряде случаев при диагностике используют уточнение: осложненный или неосложненный УГК, что отражает количество обострений в год и степень выраженности заболевания.
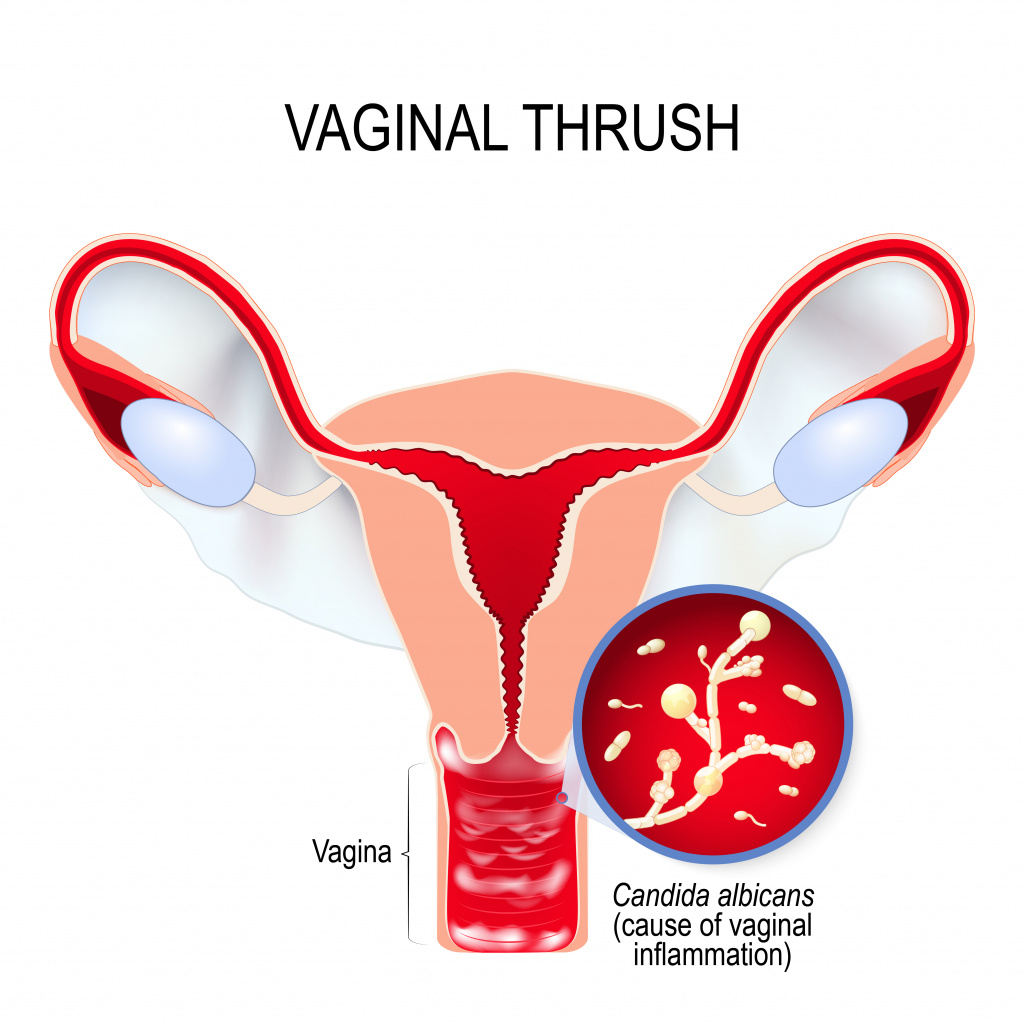
Симптомы женского урогенитального кандидоза
- Появление бело-желтых творожистых или сливкообразных выделений из половых путей. Интенсивность выделений может усиливаться перед менструацией, что связано с изменением гормонального фона.
- Неприятные ощущения, зуд в области гениталий, зачастую усиливающиеся при половом контакте или мочеиспускании.
- Покраснение и отечность слизистой вульвы и влагалища, наличие повреждений на коже половых органов (трещины, микротравмы).
- При хроническом течении УГК развивается сухость слизистых оболочек половых путей.
Симптомы мужского урогенитального кандидоза
- Покраснение, отечность, неприятные ощущения в области половых органов.
- Беловатые выделения творожистой структуры из половых путей.
- Боль и жжение при половом контакте и при мочеиспускании.
Поверхностный кандидоз может быть эритематозным (основной симптом –покрасневшие участки кожи с мокнущей поверхностью) и везикулярным (образование на пораженном участке папул, везикул и пустул – воспалительных элементов, расположенных в поверхностных слоях кожи). Поражение начинается с крупных складок кожи, постепенно распространяясь на другие участки тела. В глубине складок возникает мокнутие (отделение серозного экссудата через мельчайшие дефекты эпидермиса), нарушение целостности кожного покрова способствует присоединению вторичной инфекции.
Межпальцевый кандидоз локализуется в пространстве между пальцами. При этом отмечается покраснение участков кожи с последующим появлением пузырьков в прозрачным содержимым. Заболевание быстро распространяется в тесных коллективах (в детских садах, школах и т. д.).
Кандидоз слизистой оболочки полости рта (КСОПР)
Кандидоз полости рта вызывает неприятные ощущения, особенно при приеме пищи – жжение, боль, сухость. В зависимости от локализации процесса выделяют несколько форм кандидоза полости рта.
Часто КСОПР и желудочно-кишечного тракта сопровождает иммунодефицитные состояния: ВИЧ-инфекцию, синдром приобретенного иммунодефицита человека (СПИД) или врожденный иммунодефицит (например, при патологии Т-лимфоцитов). При наличии этих заболеваний кандидоз протекает с максимально выраженными симптомами, с трудом поддается лечению, носит агрессивный характер.
Самое частое проявление КСОПР – кандидозный стоматит, поражающий в основном грудных детей и взрослых с ослабленным иммунитетом.
При этой патологии слизистая оболочка полости рта краснеет, отекает, на ней появляются белесоватые пленки, имеющие творожистую консистенцию. На начальных стадиях болезни налет легко снимается. С течением заболевания пленки становятся плотнее, отделяются с трудом, при снятии обнажается кровоточащая слизистая оболочка.
![shutterstock_1111315238 [преобразованный].jpg shutterstock_1111315238 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/26a/26aef3dec307717b4ca5183ddc40e23d.jpg)
При кандидозном стоматите возможно поражение языка, что проявляется покраснением спинки языка, появлением налета и слущиванием эпителия. Эти симптомы сопровождаются сильными болевыми ощущениями пораженной области при разговоре, приеме пищи и при пальпации (прощупывании) языка. 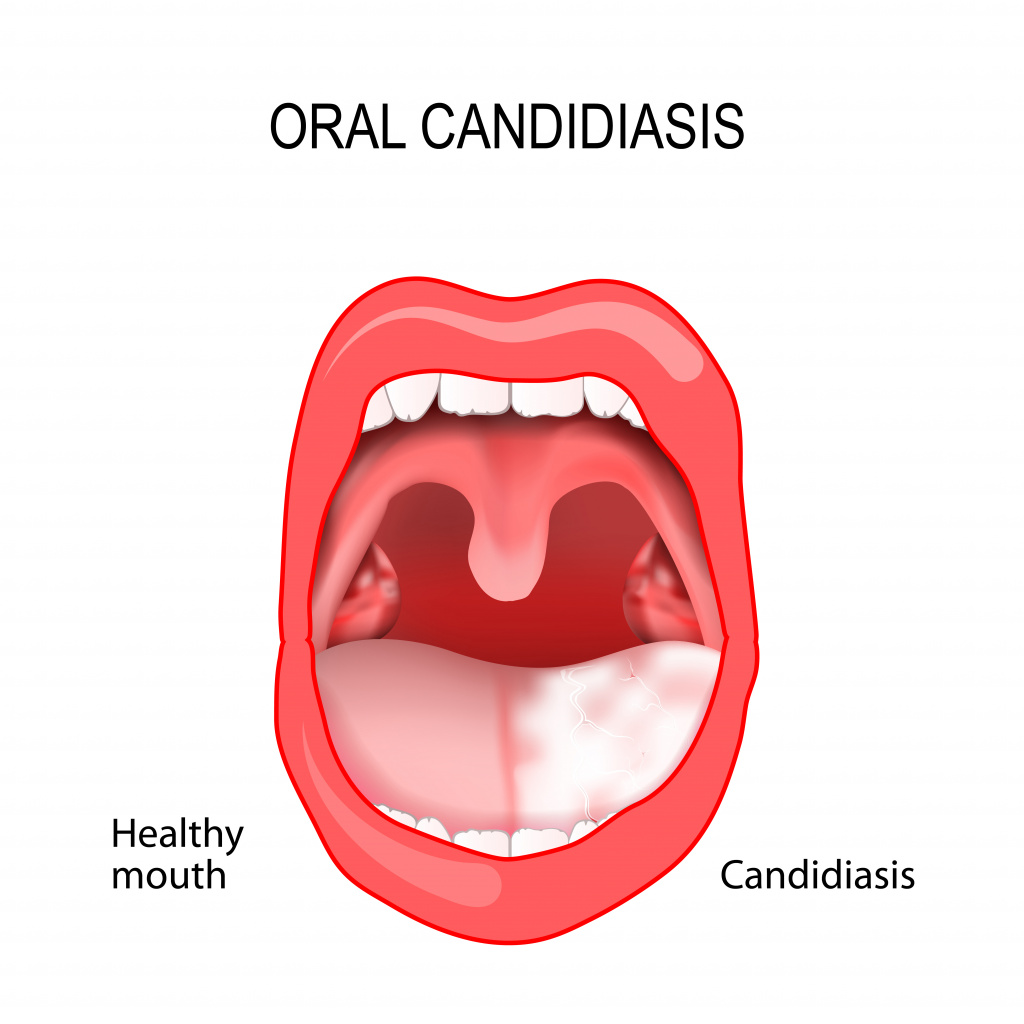
У курильщиков чаще других видов КСОПР развивается хронический гиперпластический кандидоз, сопровождаемый образованием белых, сливающихся между собой бляшек, которые возвышаются над поверхностью гиперемированной слизистой.
При этой патологии изменяется консистенция слюны: она становится вязкой и пенящейся; появляются неприятный запах изо рта, налет на слизистой серого или белого цвета. В 10-40% случаев эта клиническая форма кандидоза малигнизируется (т. е. приобретает злокачественный характер).
У пожилых людей чаще всего развивается хроническая атрофическая форма кандидоза полости рта. Слизистая оболочка при этом краснеет и отекает. Поражение часто локализуется под зубными протезами, что вызывает болевые ощущения.
Кандидозный хейлит и кандидоз углов рта в основном встречаются у детей и пожилых. Поражение обычно двустороннее, при этом образуются красные болезненные трещины в углах рта, покрытые легко снимающимся белым налетом или чешуйками. При длительном течении заболевания возможно присоединение бактериальной инфекции.
Диагностика кандидоза
Алгоритм диагностического поиска при кандидозе любой локализации включает в себя взятие материала с пораженной области с последующей его микроскопией, посевом для определения вида грибка и его чувствительности к антимикотическим (противогрибковым) препаратам.
В целях диагностики состояний, приведших к снижению иммунитета, используется общий анализ крови;
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
тесты для выявления ВИЧ-инфекции;
Антитела к ВИЧ 1 и 2 и антиген ВИЧ 1 и 2 (HIV Ag/Ab Combo)
Синонимы: Антитела к ВИЧ 1, 2, антитела к вирусу иммунодефицита человека, ВИЧ-1 p24, ВИЧ-1-антиген, p24-антиген.
Anti-HIV, HIV antibodies, human immunodeficiency virus antibodies, HIV-1 p24, HIV-1 Ag, p24-antigen.
Внимание! При положительных и сомнительных реакциях, срок выдачи…
510 руб
для определения содержания в организме необходимых микроэлементов и витаминов (в частности, витамина С).
Диагностика урогенитального кандидоза базируется на микроскопическом исследовании соскобов с пораженной области с выявлением мицелия грибка,
посеве биоматериала на питательную среду для получения культуры возбудителя с целью выявления в соскобах кожи, в моче, в секрете простаты и эякуляте ДНК грибков рода Candida.
Кандида, определение ДНК (Candida albicans, DNA) в моче
Определение ДНК Кандида (Candida albicans) в моче методом полимеразной цепной реакции (ПЦР) с детекцией в режиме «реального времени».
Кандиды выявляются на слизистых оболочках полости рта и желудочно-кишечного тракта у 30-50% здоровых людей и на слизистых оболочках гениталий у 20-3…
395 руб
Кандидоз различных локализаций часто развивается на фоне патологий эндокринной системы (например, при сахарном диабете). Для определения уровня глюкозы в крови выполняют глюкозотолерантный тест, определение гликированного гемоглобина, рекомендована консультация
врача-эндокринолога
.
Глюкоза (в крови) (Glucose)
Синонимы: глюкоза в крови, анализ глюкозы в крови натощак, анализ сахара в крови. Fasting blood glucose, FBG, fasting plasma glucose, blood glucose, blood sugar, fasting blood sugar, FBS.
Краткая характеристика определяемого вещества Глюкоза
Основной экзо- и эндогенный субстрат энергетическ…
280 руб
Гликированный гемоглобин (HbA1С, Glycated Hemoglobin)
Соединение гемоглобина с глюкозой, позволяющее оценивать уровень гликемии за 1 – 3 месяца, предшествующие исследованию.
Образуется в результате медленного неферментативного присоединения глюкозы к гемоглобину А, содержащемуся в эритроцитах.
Гликированный (употребляется также т…
715 руб
К каким врачам обращаться
Диагностировать кандидоз полости рта и желудочно-кишечного тракта могут
врач-терапевт
,
гастроэнтеролог
и стоматолог. Для подтверждения диагноза урогенитального кандидоза нужно посетить
уролога
или
гинеколога
. При диагностировании сахарного диабета необходимо обратиться к
эндокринологу
, а при иммунодефицитных состояниях – к иммунологу и инфекционисту.
Лечение кандидоза
С учетом того, что 10-20% женщин являются бессимптомными носителями грибков рода Candida, лечения требуют лишь случаи лабораторно доказанного урогенитального кандидоза, сопровождаемого клиническими проявлениями. Для лечения широко применяются препараты местного действия (вагинальные свечи, мази), в случае их неэффективности назначают антимикотические препараты системного действия (таблетированные формы).
Антимикотические (противогрибковые) лекарственные средства имеют широкий спектр противопоказаний, их прием требует тщательного мониторирования функций печени и почек, в связи с чем определять тактику лечения, необходимость и длительность приема этих препаратов может только врач.
Осложнения кандидоза
Урогенитальный кандидоз может осложниться присоединением вторичной инфекции, развитием воспалительного процесса (в том числе хронического) в репродуктивной системе, что может стать причиной вторичного бесплодия из-за образования спаек, нарушающих проходимость половых путей.
Для кандидозов прочей локализации также актуально присоединение бактериальной инфекции.
Профилактика кандидоза
Профилактика кандидоза в основном сводится к уменьшению количества рецидивов заболевания, что достигается путем:
- выявления и лечения больных с кандидозом любой локализации;
- обоснованного применения антибиотиков;
- восстановления нормальной микрофлоры после терапии антибактериальными препаратами;
- соблюдения личной гигиены;
- лечения хронических заболеваний (например, сахарного диабета);
- предупреждения возникновения микротравм в полости рта, кожи (особенно у маленьких детей и людей с хроническими заболеваниями или иммунодефицитными состояниями).
Источники:
- Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом // Российское общество дерматовенерологов и косметологов. – Москва, 2013. – 16 с.
- Клинические рекомендации по диагностике и лечению заболеваний, сопровождающихся патологическими выделениями из половых путей женщин // Российское общество акушеров – гинекологов, 2019.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Гирсутизм
Гирсутизм: причины появления, симптомы, диагностика и способы лечения.
Демодекоз
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Вросший ноготь
Вросший ноготь: причины появления, симптомы, диагностика и способы лечения.
Туберкулез легких
Туберкулез легких: причины появления, симптомы, диагностика и способы лечения.
Кольпит
Кольпит: причины появления, симптомы, диагностика и способы лечения.
Источник
