Кандидоз урогенитальный чем лечить
Сегодня разговор пойдет о такой деликатной проблеме, как урогенитальный кандидоз. Сразу нужно успокоить: паниковать не следует. Если обнаружены дрожжевые грибки в моче — это вовсе не значит, что у женщины заболевание, передаваемое половым путем, или тем более — венерическая болезнь. Более того, иногда вообще не требуется лечения. Дрожжи в моче есть, а лечить не надо.
В настоящее время с этой разновидностью грибкового поражения, чаще всего, сталкиваются врачи-гинекологи. А если же с ним имеют дело дерматовенерологи, то, как правило, кандидоз является сопутствующим заболеванием, вместе с которым имеется настоящая венерическая инфекция, например, трихомониаз или гонорея.
В отличие от своих «старших братьев» — венерических инфекций, кандидоз очень часто протекает скрыто и полностью бессимптомно. Когда у женщины появляются грибки в моче, она начинает беспокоиться, но при этом никаких неприятных симптомов не выявляется. Этим, в первую очередь, дрожжевое носительство и отличается от ярко протекающих венерических инфекций. Что же понимают под урогенитальным кандидозом?
Содержание
- Определение и распространенность
- МКБ-10 и статистика
- Причины
- Классификация
- Симптомы
- У женщин
- У мужчин
- Диагностика
- Лечение
- Некоторые моменты
- О спринцеваниях
- Лекарственные препараты
- Рецидивирующая форма
- Заключение
- Источники
- Автор
Определение и распространенность
Определение очень простое: урогенитальный кандидоз — это заболевание органов мочеполовой системы, которое вызывают грибки из рода Сandida, относящиеся к дрожжеподобным, а заболевание носит воспалительный характер.
Почти всегда в структуре этой болезни возбудителем является Candida albicans. И лишь только в 5-10% всех случаев высеваются другие виды грибков этого же рода. Да, их насчитывается около десятка. Но в том случае, если высевается другой грибок, относящийся к роду Сandida, но не albicans (не альбикантный вид), то это серьезный повод для беспокойства. Они могут быть маркером падения иммунитета, сахарного диабета или ВИЧ-инфекции. В некоторых случаях, другие грибки у женщин появляются после менопаузы.
Почему именно кандиды, а не другие грибки, не дерматофиты, не руброфиты? Candida очень любит источники углеводов и крахмалистых веществ, например, животного крахмала — гликогена. Слизистая оболочка влагалища как раз очень богата этим веществом. Она и является настоящей питательной средой.
На фотографии ниже видны более малиновые, мелкозернистые структуры – это и есть гранулы гликогена, занимающие всю цитоплазму клеток. Ядра – округлые и фиолетовые. Правда, это не эпителий влагалища человека, а клетки печени аксолотля, но смысл не меняется.
Рис. — Включения гликогена в клетках печени аксолотля
МКБ-10 и статистика
Хотя урогенитальный кандидоз и имеет своё место в международной классификации болезней, или МКБ-10, он к венерическим болезням не относится. Он находится в разделе некоторых инфекционных и паразитарных болезней, в разделе микозов и под кодом В 37, стоит кандидоз без уточнения локализации. А затем уже расшифровывается локализация грибкового поражения. Так, B 37.3 — это кандидоз вульвы и вагины, В 37.4 — это кандидоз другой локализации, но тоже с поражением мочеполовой системы.
Почему именно женщинам посчастливилось «забронировать» себе место в МКБ-10, а мужчинам нет? Очень просто, кандидоз половых органов можно считать женским заболеванием, и причём широко распространенным.
Если говорить об общих инфекционных поражениях женских половых органов, то кандидозный вульвовагинит занимает в этой структуре почти 45%. Более 60% женщин хотя бы раз в жизни сталкивались с этим неприятным явлением, и у 10% из них, к сожалению, кандидоз становится постоянным спутником (рецидивирующая форма).
Причины
У женщины со здоровым иммунитетом, имеющей надежного полового партнера, и при отсутствии различных хронических заболеваний, вероятность инфицироваться кандидозом довольно низкая. Какие же факторы риска и причины грибка в моче можно назвать в первую очередь? Это:
- различная эндокринная патология — сахарный диабет, гипотиреоз, тиреотоксикоз, диэнцефальный синдром и ожирение;
- различные воспалительные гинекологические заболевания, которые называют фоновыми, например банальный кольпит;
- значительное снижение местного иммунитета, защищающего слизистую влагалища. Одной из таких причин можно назвать гарднереллёз или дисбиоценоз влагалища, или бактериальный вагиноз.
Кроме внутренних факторов, существуют и внешние факторы риска. В первую очередь — это самостоятельный бесконтрольный применение антибиотиков, в том числе в свечах и капсулах интервагинально, приём кортикостероидных гормонов, цитостатиков, иммунодепрессантов. Очень часто, при онкологической патологии на фоне лучевой и химиотерапии, «откуда ни возьмись» появляется урогенитальный кандидоз.
Довольно часто причиной является несоблюдение правил личной гигиены и нарушения. Под этим подразумевается:
- тесные синтетические трусики,
- чрезмерное пользование гигиеническими прокладками, не пропускающими воздух;
- частое спринцевание с гигиенической целью, оно ухудшает качество слизистой и угнетает механизмы естественного иммунитета;
- внутриматочные средства контрацепции;
- частое использование спермицидных препаратов, например крема Фарматекс, а также различных влагалищных диафрагм.
В некоторых случаях, просто не находится никакой объяснимой причины. Иногда женщина вообще не имеет никаких факторов риска, но при этом у нее возникает упорный рецидивирующий кандидоз. В таком случае, рассматриваются некоторые врожденные нарушения, связанные с изменениями клеток эпителия влагалища, ведущих к нарушению механизмов местного иммунитета. Это тоже причина дрожжей в моче, пусть и нечастая.
Классификация
Классификация кандидозного поражения мочеполовой системы, согласно МКБ-10 довольно скудна. Это кандидоз вагины и вульвы, а далее — «другие локализации». Возможен ещё клинически выраженный кандидозный уретрит, а у мужчин иногда развивается кандидозный баланит, или баланопостит. Эта форма возникает, когда половым партнером мужчины является женщина с урогенитальным кандидозом, причем клинически выраженным. В данном случае, мужчина заражается половым путем, но все-таки, кандидоз не является заболеванием с типичным характером половой передачи.
В том случае, если выставлен просто непонятный диагноз «кандидоз мочеполовой системы», то нужно или разворачиваться и уходить от такого врача, или требовать уточнения диагноза. Мочеполовая система — это слишком обширная структура. Так, не бывает кандидоза почек.
Кроме локализации, можно классифицировать эту инфекцию, как острое поражение, рецидивирующее или бессимптомное кандидоносительство. Именно в этом случае и появляются дрожжевые грибы в моче у женщин, без всяких признаков заболевания.
Но все-таки чаще всего у женщин возникает вульвовагинит, или вагинальный кандидоз. К редким случаям, относится кандидоз мочевого пузыря, поражение органов малого таза, или даже возможное развитие кандидозного эндометрита. Но никогда не будет кандидозного поражения мочевого пузыря, если предварительно не было признаков цистита, и в мочевом пузыре здоровая слизистая, обладающая защитными механизмами.
Кандидозный цистит возможен только на фоне обычного цистита, как усиление инфекции. Практический вывод из этих слов таков. Если у женщины страдающей хроническим циститом, в моче выявлены дрожжевые клетки, то необходимо начинать срочное лечение, поскольку возможно восходящее поражение мочевого пузыря.
Симптомы
У женщин
Каковы субъективные признаки и ощущения? Ещё раз напомним, что могут быть просто грибы в моче, симптомы отсутствуют. В таком случае речь идёт о кандидозном носительстве, либо рецидивирующем поражении на фоне очень низкого иммунитета, когда воспалительная реакция выражена крайне незначительно. К субъективным симптомам относятся следующие:
- прежде всего — это выделение из половых путей. Они могут быть или белыми, или кремовыми, либо с желтоватым оттенком. Консистенция их почти всегда густая, похожая на сливки или на творог. Творожистые выделения – «классика», очень характерна для кандидоза. Если растереть в пальцах такой творожистый комочек, то можно уловить слабый грибной запах;
- количество выделений усиливается перед месячными;
- в области половых органов, периодически, возникает ощущение жжения и зуда, причем это ощущение сильнее на слизистых, чем на коже;
- довольно часто женщина затрудняется описать ощущения, и тогда просто говорит о дискомфорте, возникающем в области половых органов;
- характерным симптомом являются неприятные ощущения и болезненность во время половой близости, а также дизурические расстройства. Это жжение, зуд и боли при мочеиспускании.
Хочется подчеркнуть, что в последнем случае (молочница и боль при мочеиспускании), речь идет вовсе не о цистите. Для цистита тоже характерны такие симптомы, но всё-таки здесь речь идёт о дистальном отделе уретры, а у женщин она очень короткая. Поэтому эти признаки (молочница и частое мочеиспускание) могут женщиной трактоваться, как воспаление мочевого пузыря. В случае опять-таки выраженного снижения иммунитета, частое мочеиспускание при молочнице у женщин может быть безболезненным, и тогда диагностика будет не такой простой.
При урогенитальном кандидозе, или молочнице, жжение при мочеиспускании, напротив, возникает весьма часто. Ниже характерный налет при кольпоскопии.
Рис. — Налет при кольпоскопии
Какие объективные признаки может заметить гинеколог на осмотре?
Прежде всего, в области влагалища и слизистой наружных половых органов, будет покраснение и отечность, или гиперемия. Этот симптом характерен для острой фазы, или для обострения рецидивирующего кандидоза. Во время осмотра врач обнаруживает те самые вагинальные выделения, и чаще всего они локализуются в области свода влагалища сзади и сбоку. Слизистая и кожа может иметь незначительные и мелкие трещинки на фоне воспаленной слизистой, этот феномен характерен для области задней спайки и промежности.
Если женщина болеет длительно, и у нее рецидивирующий вульвовагинит, то выделения скудны, слизистая суховатая, атрофическая и бледная.
У мужчин
Но не нужно забывать и про мужчин, хотя у представителей мужского пола урогенитальный кандидоз встречается в 10 раз реже. Если имеет место кандидозный баланит, то отекает и краснеет головка полового члена, возникают те же самые симптомы жжения и зуда. На головке возникает налет, имеющий тот же самый творожистый характер, ощущается дискомфорт. Возникает болезненность и неприятность при половом контакте, и дизурические явления во время мочеиспускания.
В данном случае, поскольку у мужчин длина уретры может достигать 30 сантиметров и даже больше, речь идёт о кандидозном уретрите, когда поражается самый дальний, дистальный конец уретры, расположенный вблизи головки полового члена. Объективные симптомы при осмотре точно такие же: гиперемия и отек, беловатый налет и в области головки можно заметить мелкие трещинки на фоне воспаления.
Диагностика
Некоторые думают, что если в моче выявлены нити мицелия, или есть в моче дрожжевые клетки, то диагноз урогенитального кандидоза окончательный, и ничего больше уточнять не надо, ведь грибок уже выделен. На самом деле, это очень поверхностный подход. Кроме выделения грибка из мочи, требуется культуральное исследование и определение вида возбудителя. Обязательно исследуются мазки.
Ниже хорошо заметны красноватые нити мицелия среди клеток вагинального эпителия.
Рис. — Нити мицелия среди клеток вагинального эпителия
Кроме того, вид грибка надо знать точно перед началом лечения, поскольку некоторые из видов этих грибков устойчивы к большинству противогрибковых препаратов, и лечение может потерпеть неудачу.
Речь идет о тех 5-10% видов, которые являются не альбикантными. Для чего ещё нужно применять другие способы диагностики? Хотя бы для того, чтобы выявить активность процесса.
Если микроскопируется мазок слизистой влагалища, то очень важно, знать, растет мицелий или нет? Если есть почкующиеся клетки, вегетативные формы, то идет размножение паразита, и процесс активный.
Рис. — «Почки» на нитях мицелия. Это зародыши будущих нитей
Рис. — Схема почкования
Главным остается вопрос: что делать, если в моче candida, а симптомов нет? Лечить или нет? В данном случае, все клинические руководства не рекомендуют проводить лечение, также не требуется обследовать и лечить партнера, если у него нет жалоб. Но в том случае, если у мужчины возник кандидозный баланит, или у женщины появились признаки кандидоза, то необходимо лечить сразу обоих партнеров. Каковы же правила лечения?
Лечение
Прежде чем лечить, врач должен четко представлять себе цели. Вообще, когда пациент беседует с врачом, всегда хорошо бы узнавать цель лечения. Цели лечения урогенитального кандидоза следующие:
- добиться исчезновения всех жалоб и объективных признаков клинически протекающего кандидоза;
- добиться отсутствия дрожжеподобных грибов в моче;
- достичь исчезновения культуры грибков при посеве;
- достичь отсутствия общевоспалительных проявлений при исследовании слизистой (нормализация числа лейкоцитов);
- самое главное — предотвратить развитие осложнений, особенно в том случае, если речь идет о беременности или о послеродовом периоде.
Лечение урогенитального кандидоза всегда консервативно, а также амбулаторно. Пациентку никогда не кладут в больницу, это общепринятое правило. Конечно, женщина может оплатить собственную госпитализацию и лечиться в частном стационаре.
Некоторые моменты
В связи с общей тенденцией накапливания лекарственной устойчивости грибами, необходимо начинать лечение с местных препаратов, и в самом начале лечения не давать таблетированные формы противогрибковых средств внутрь. Только в том случае, когда местная терапия неэффективна, необходимо назначать таблетки.
Женщина, живущая половой жизнью, должна помнить, что многие кремы и свечи, которые применяются для лечения, изготовлены на основе масла, и если половой партнер применяет презерватив, а женщина — влагалищную диафрагму, то контакт с масляной структурой может повредить и разрушить латекс.
О спринцеваниях
По данным современных рандомизированных исследований не было доказано, что всевозможные влагалищные спринцевания, а также использование свечей с бифидобактериями и лактобактериями, несёт какую-то пользу, поэтому применять их можно, но надеяться на какой-то эффект не следует.
Лекарственные препараты
Ниже приводятся некоторые препараты, для лечения вагинального и других форм урогенитального кандидоза. Мы сознательно не приводим дозировки и продолжительность курса во избежание соблазна использования этих сведений для самолечения, что приведет к росту устойчивости грибов. Наиболее частыми и эффективными препаратами для лечения кандидоза вульвы и вагины считаются следующие:
- вагинальные суппозитории Натамицин;
- вагинальные таблетки Клотримазол;
- интравагинально крем Клотримазол 1%;
- вагинальная таблетка Итраконазол;
- вагинальные суппозитории Миконазол;
- интравагинально крем Бутоконазол.
Из таблетированных препаратов чаще всего к успеху приводят Флуконазол, Итраконазол.
В случае развития кандидозного баланопостита также рекомендуется местное лечение. Крем Натамицин, крем Клотримазол, те же таблетированные препараты.
Для лечения рецидивирующего урогенитального кандидоза, а также при лечении беременных применяются те же препараты, но в других дозировках и при других сроках лечения.
Следует посоветовать, не использовать для лечения Нистатин и Леворин, поскольку эти противогрибковые препараты давно являются устаревшими и малоэффективными.
Рецидивирующая форма
Какова же эффективность лечения? При правильном подборе терапии, когда используется один препарат, эффективность составляет 70 — 85%. То есть всегда есть риск, что полного выздоровления не последует. Если возникает рецидив, то это не зависит от выбора препарата врачом (конечно, если он не рекомендует заведомо «замшелый» Нистатин), а только от наличия провоцирующих факторов, которые необходимо выявить и устранить до начала лечения.
Вышеописанная терапия поможет вылечить острый кандидоз или обострение рецидивирующего, но вот предотвратить последующий рецидив терапия вряд ли сможет. О рецидивирующем кандидозе говорят в том случае, когда обострения возникают чаще 4 раз в год.
Лечить рецидивирующий кандидоз всегда сложнее, и самое главное — это выявить причины и факторы риска. Одна из причин неудач — это неполноценное исследование грибков, когда не определяется их вид, то есть своеобразная недодиагностика. Говоря простыми словами — это врачебная халатность.
Обязательно должна быть проведена проба на чувствительность грибка к антимикотическим препаратам, точно так же, как при бактериальном посеве проводится исследование чувствительности возбудителей к антибиотикам.
Выше говорилось, что кроме Candida albicans могут быть и другие, так называемые не альбикантные виды. Обычно их количество не превышает 10 — 15%, но именно они могут проявить сильную устойчивость. Как же можно лечить рецидивирующий кандидоз?
Существует два подхода:
- первый подход такой же, как лечение острых форм и обострений. Также лечение местное, но только длительность лечения увеличивают в два, или даже в три раза;
- второй подход — супрессивная терапия, когда прием поддерживающей дозы противогрибкового препарата назначаются длительно, в течение 6 месяцев, и даже дольше.
Заключение
В любом случае, при лечении любой формы, внимание следует уделять усилению механизмов местной иммунной защиты, приему иммуномодуляторов, отказу от вредных привычек, соблюдению принципов здорового образа жизни. Это позволит справиться с острым, и даже рецидивирующим кандидозом.
Источники
- Ведение больных с инфекциями, передаваемыми половым путем, и урогенитальными инфекциями: Клинические рекомендации. Российское общество дерматовенерологов и косметологов. – М.: Деловой экспресс, 2012. – 112 с..
- Российское общество дерматовенерологов, российское общество акушеров-гинекологов. Федеральные клинические рекомендации по ведению больных урогенитальным кандидозом Москва 2015.
Автор
Погребной Станислав Леонидович
Источник

Урогенитальный кандидоз — инфекционно-воспалительное заболевание половых и мочевыводящих органов. Возбудителем являются дрожжеподобные грибки рода Candida.
Существует несколько разновидностей таких грибков:
- Candida albicans — самый часто встречающийся штамм. Обнаруживается у 90-95% заболевших.
- Candida: glabrata, tropicalis, krusei, parapsilosis, lipolytica, rugosa, norvegensis, famata, zeylanoides — встречаются значительно реже. Они, как правило, выявляются при рецидивах болезни, возникающих на фоне ВИЧ – инфекции, сахарного диабета, в менопаузе.
- Candida spp. – условно-болезнетворные микрогрибки, живущие как без доступа кислорода, так и в воздушной среде. Излюбленные места размножения – тёплые, влажные органы, богатые гликогеном.
Клиническая картина
Урогенитальный кандидоз — распространённый недуг. По сравнению с другими группами населения значительно чаще страдают женщины в фертильном возрасте.
Около 75% женского населения хотя бы один раз в своей жизни сталкивались с молочницей. У 5-10% женщин заболевание приобретает хронический, рецидивирующий характер. Чаще болеют молодые женщины, ведущие активную половую жизнь, второй всплеск заболеваемости — предменопауза. В это время начинаются колебания гормонального фона, изменения в обычной микрофлоре половых органов женщины. Это способствует увеличению количества грибков. Кандидозным вульвагигитом крайне редко болеют у женщин в постменопаузе. Исключение составляют представительницы слабого пола, получающие гормонозамещающую терапию.
Жалобы женщин
Заражение грибком влагалища и вульвы встречается как по отдельности, так и вместе. Потому возникло название – кандидозный вульвовагинит. По наблюдениям гинекологов, частота случаев составляет 30-40% от общего количества инфекционных заболеваний женской половой сферы.
Начальные признаки кандидозного поражения носят характер обычного воспалительного заболевания или привычной многим молочницы:

- покрасневшие и отёчные влагалище и вульва, иногда с мелкими трещинками слизистой;
- сухость, очаги атрофии в области поражения;
- сливкоподобные или хлопьевидные, белёсые или желто-белые выделения из влагалища;
- зудящие: прилегающая кожа, слизистые гениталий и место вокруг ануса;
- половые контакты заметно болезненны;
- мочеиспускание сопровождается зудом и жжением.
Мужские недомогания
Грибковые поражения мужских половых органов носят названия: кандидозный баланит и уретрит. Пораженными оказываются головка полового члена, крайняя плоть, стенки мочеиспускательного канала.

Основные симптомы:
- отёкшая и покрасневшая область головки полового члена, покрытая белым налётом, возможны мелкие трещинки;
- мелкие высыпания в районе гениталий;
- болезненное мочеиспускание;
- боли во время половых контактов.
Мужчины подвергаются кандидозу мочевого пузыря гораздо реже женщин. Всё дело в физиологии.
Причины возникновения кандидоза мочевыделительной системы
Урогенитальный кандидоз не относят к инфекциям, передающимся половым путём. Однако это не исключает возможность проявления грибкового заболевания у мужчины-партнёра больной женщины и наоборот.
Грибки кандиды нередко попадают в мочеполовые пути при сексуальных контактах вместе с другими возбудителями половых инфекций — вирусами, микоплазмами, хламидиями, гонококками.
Возможные осложнения
При отсутствии или несвоевременном начале лечения банальная молочница грозит кандидозом мочевыводящей системы. Для обоих полов распространение инфекции по восходящей линии грозит не только кандидозными поражениями органов малого таза, но и распространением инфекции на мочеточники, почечные лоханки и ткань почек, способна стать причиной генерализованного кандидоза.
Способы развития осложнений
Различают два основных пути проникновения инфекции в органы мочевой системы:
- Восходящий — он связан с молочницей наружных половых органов.
- Нисходящий – как следствие поражения грибком кожи, слизистых оболочек, пищеварительного тракта. Кровоток заносит грибок во все органы и системы человека, в том числе – в мочевой пузырь.
Женский мочеиспускательный канал шире и короче мужского, что облегчает проникновение грибков и осложняет течение заболевания.
Иногда молочница возникает в результате лечения урологических патологий или связана с инструментальной диагностикой. Цистография, цистоскопия, стентирование мочеточников, катетеризация мочевого пузыря, позволяют проникнуть грибкам в его полость. Такою инфекцию ещё называют «внутрибольничной и «госпитальной».
Развитию заболевания способствуют:
- мочекаменная болезнь;
- длительное лечение антибиотиками широкого спектра действия;
- неправильное развитие или недоразвитие органов малого таза и почек;
- сахарный диабет.
Признаки распространения заболевания
Проявления ухудшения состояния индивидуальны. Могут присутствовать все сразу или некоторые из них:
- боли внизу живота;
- моча мутная, иногда с примесью крови;
- кандидозный цистит проявляет себя попытками частого и болезненного мочеиспускания (они могут стать ещё и бесполезными, в результате сильного отёка уретры и закупорки её образовавшимися творожистыми массами) — такое состояние чревато чрезмерным переполнением мочевого пузыря, что требует экстренного медицинского вмешательства;
- кандидозный пиелонефрит заявляет о себе болями в поясничной области, повышением температуры тела.
Диагностика урогенитального кандидоза
Коварность данного заболевания в том, что часто грибковые поражения такого рода проходят незаметно для человека. Образуются очаги, органы обрастают мицелием – и никаких сигналов. Такое течение болезни характерно для развития инфекционного процесса в нижних отделах мочевыводящих путей. Оно ещё называется бессимптомным.
Урогенитальный кандидоз не безобидное заболевание, справиться с ним самостоятельно невозможно, тут без помощи врача не обойтись. При цветущей молочнице наружных половых органов, сопровождаемой лихорадочным состоянием, ярко выраженным дискомфортом, назначается рад исследований:

- Общий анализ крови и мочи.
- Бактериологический посев мочи для возможности обнаружения грибков кандида и исключения заболевания трихомонозом, гарднереллёзом и некоторыми другими инфекциями со схожими симптомами.
- Серологические исследования позволяют обнаружить специфические антитела и заподозрить урогенитальный кандидоз.
- УЗИ органов малого таза — важный инструментальный способ обследования. При его проведении оценивается толщина стенок мочевого пузыря, их эхогенность. Чтобы получить достоверные результаты пациенту нужно приходить подготовленным. Для этого за час–полтора следует выпить около литра жидкости.
Лечение ургенитального кандидоза
На начальных стадиях молочницы применяются местнодействующие лечебные средства.
Для женщин:

- Ливарол – при начальных признаках заболевания.
- Клотримазол – от острой и хронической молочницы.
- Пимафуцин – при беременности и кормлении грудью.
- Полижинакс – антигрибковое и противомикробное средство.
- Низорал, Тержинан – самые быстродействующие препараты.
Для мужчин:
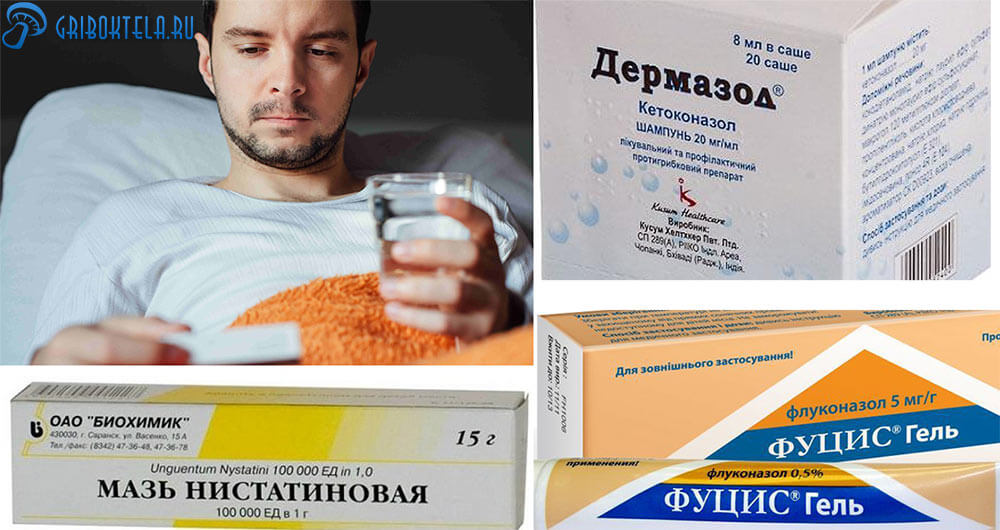
- Фуцис-гель – самое быстродействующее средство. Первичные симптомы исчезают после одних суток применения.
- Дермазол 2%, кремы: Кандид, Миконазол, Пимафуцин,- дают эффективные результаты в течение 2-3 дней.
- Нистатиновая мазь — используется в течение 10 дней. Применяется при непереносимости других антимикотиков.
Аптечные лечебные средства применяются в соответствии с инструкцией или рекомендациями врачей.
Подмывания, спринцевания, ванночки с теплыми растворами фурацилина, марганцовки в очень слабом (слегка розовом) разведении, настоями лекарственных трав, также способны остановить распространение молочницы по восходящему пути.
Средства нетрадиционной медицины
Издревле настои, отвары целебных трав, приёмы и методы лечения народных лекарей помогали справиться с различными хворями выделительных органов. Последовав их советам можно остановить процесс в самом начале, и урогенитальный кандидоз не перейдёт в осложнённую, генерализованную форму. Вот их рекомендации:
- Снижайте кислотность мочи. Для этого в стакан с водой выжмите половинку лимона. Добавьте туда же ¼ чайной ложки пищевой соды, перемешайте. Выпивайте полученную «шипучку» 3 раза в день до еды. Заменив сок лимона клюквенным, получите ещё лучший эффект.
- Возьмите вместе или по отдельности траву кипрея, зверобоя, тысячелистника, листья петрушки и подорожника, цветки липы, семена укропа, шишки хмеля, кукурузные рыльца. Заварите в термосе 1 чайную ложку лекарственного сырья на стакан кипящей воды. Через полчаса процедите, и пейте вместо чая. Одна чашка тёплого травяного чая в час поможет вымыть инфекцию из мочевого пузыря, облегчит боль.
- Листья толокнянки или «медвежьи ушки», как ещё называют эту травку, одно из самых действенных средств. Залейте 1 столовую ложку сухого сырья стаканом воды. Поставьте на медленный огонь, а лучше, на водяную баню, варите 30 минут. Сразу же процедите. Выпивайте по 1 ст. ложке отвара через полчаса после еды. Если не удалось купить толокнянку, можно заменить её листьями брусники. С осторожность принимать гипотоникам!
- Хорошую помощь оказывает отвар пшена. 25 гр. крупы залить 200 мл кипятка, проварить 5 минут. Жидкость слить. Принимать каждый час, начиная с 1 столовой ложки, доведя объем до половины стакана за 7 дней.
Помощь при возникших осложнениях
При легком бессимптомном течении кандидоза мочевыделительной системы, прежде всего, убираются возможные причины недуга:
- заменяется мочевой катетер;
- проводится медикаментозная корректировка сахарного диабета;
- оптимизируется применение антибиотиков;
- назначается Флуканазол – специфический антибиотик, создающий ударную концентрацию действующего вещества именно в моче;
Мочевой пузырь промывается раствором амфотерицина в концентрации 50-200 мкг/мл. Такое действие позволяет на время приостановить кандидурию. Однако он не помогает при заболевании мочеточников и почек.
При обнаружении в моче большого количества грибков, общем тяжёлом состоянии больного назначается курсовой приём антимикотиков с широким спектром действия: Нистатина, Фуцциса.
Для облегчения болевого синдрома – Но-шпа, Дротаверин, Баралгин. Температуру тела снижают Парацетамол, Ибупрофен.
Чтобы снять отёки применяют мочегонные препараты – Торсид, Трифас. Повышенное мочеотделение способствует быстрейшему вымыванию болезнетворных микроорганизмов из мочевыводящих путей.
При хронических, рецидивирующих формах кандидоза назначаются внутривенные вливания Амфолипа.
Дозирование, длительность и кратность применения лекарств определяется врачом для каждого пациента в отдельности.
Источник
